INTRODUCCIÓN
La inducción del parto es una técnica ampliamente utilizada en la práctica obstétrica actual, y se han recogido frecuencias de alrededor del 20% en la mayoría de las series1-4, que en alguna de ellas han llegado hasta el 40% de los partos5. Esta alta frecuencia explica el interés de los obstetras por realizar las inducciones en las mejores condiciones, con el objetivo de alcanzar la mayor tasa de éxitos, es decir, conseguir el parto por vía vaginal en el menor tiempo posible y con la mínima morbimortalidad maternofetal.
El éxito de la inducción depende fundamentalmente de las condiciones del cuello uterino previas a la inducción. Es por ello que se han desarrollado métodos para clasificar y cuantificar estas características, con la finalidad de predecir qué pacientes pueden exponer a la inducción con mayor probabilidad de conseguir un resultado exitoso. El test de Bishop es el método más clásico6 y, más recientemente, la medición de la longitud cervical por ecografía transvaginal1,7-9. No obstante, ninguno de estos 2 métodos tiene una fiabilidad concluyente, y se han descrito resultados contradictorios.
La reciente introducción de métodos bioquímicos para evaluar el grado de madurez cervical y el estado de integridad del espacio coriodecidual ha despertado un gran interés, puesto que suponen métodos objetivos no sometidos a la subjetividad del evaluador. Así, el marcador más estudiado, la fibronectina fetal, se ha relacionado con el grado de madurez cervical y el comienzo espontáneo del parto10,11, y se ha propuesto como una nueva herramienta de evaluación del cuello antes de la inducción. Más recientemente, se ha introducido un nuevo test que detecta la isoforma altamente fosforilada de la proteína transportadora del factor de crecimiento similar a la insulina tipo I (IGFBP-1) de origen decidual (IGFBP-1 IEMA 6303) y que se ha relacionado con el grado de madurez cervical12. La hipótesis más extendida acerca del origen de esta IGFBP-1 altamente fosforilada se basa en el estrés mecánico producido por las contracciones uterinas y/o la respuesta proteolítica e inflamatoria, secundaria a un proceso de destrucción tisular responsable del despegamiento coriodecidual que, finalmente, conduce a la salida de las proteínas deciduales por el cérvix, lo que se correlaciona con un mayor grado de madurez cervical. Este mecanismo se ha descrito anteriormente para explicar la salida de fibronectina de origen fetal a la vagina y su correlación con la madurez cervical11.
En la bibliografía no existen datos sobre la utilidad de la determinación de IGFBP-1 en la secreción cervical en la predicción del éxito de las inducciones. El objetivo de este trabajo es valorar la relación de la positividad del test para la detección de la isoforma fosforilada de la IGFBP-1 en el cérvix (Actim® PARTUS) y el éxito de la inducción del parto. La utilidad del test se evaluó separadamente y en un análisis multivariante para determinar qué parámetros se asocian independientemente con el resultado de la inducción.
SUJETOS Y MÉTODOS
Sujetos
Se ha estudiado a 102 gestantes ingresadas en la Unidad de Fisiopatología Materno-Fetal del Hospital Universitario Santa Cristina (Madrid) para la inducción del parto, reclutadas de forma consecutiva durante el período comprendido entre enero y marzo de 2004.
Todas ellas otorgaron su consentimiento para participar en el estudio y para la inducción del parto. En todos los casos se trataba de gestación única, entre las semanas 37 y 41, con presentación cefálica y feto vivo. Se excluyó a gestantes con cicatrices uterinas, sangrado vaginal activo, rotura prematura de membranas o contraindicación para el parto vaginal.
La técnica de la inducción varió según la puntuación del test de Bishop de acuerdo con el protocolo de nuestro centro. En las pacientes con Bishop < 7 se aplicó un gel de dinoprostona (Prepidil gel®, Pharmacia), 0,5 mg intracervicales, repitiendo la dosis cada 6 h hasta un máximo de 4 dosis si era necesario, en función de la exploración clínica. En las pacientes con Bishop ≥ 7 se practicó una amniorrexis artificial y, una vez iniciada la fase activa del parto, se administró oxitocina intravenosa en caso de hipodinamia uterina.
Consideramos éxito de la inducción cuando el parto vaginal ocurría dentro de las 24 h desde el inicio del procedimiento. Se excluyeron del análisis las cesáreas por riesgo de pérdida de bienestar fetal que ocurrieron en las primeras 24 h, ya que en estos casos no es posible valorar la influencia de las características del cuello en el resultado de la inducción1,2.
Métodos
Las gestantes fueron evaluadas en primer lugar con un ecógrafo Logic 500 (General Electric®) con sonda vaginal de 6,5 MHz y utilizando la técnica de medición del cérvix descrita por Colombo e Iams13. Tras la realización de la ecografía transvaginal, el mismo obstetra realizaba el test de maduración cervical Actim® PARTUS (véase más adelante) y la determinación de la puntuación del test de Bishop.
Test de IGFBP-1
Utilizamos un test rápido Actim® PARTUS (MedixBiochemica, Kauniainen, Finlandia), consistente en una tira reactiva inmunocromatográfica que detecta la forma fosforilada de IGFBP-1 en secreciones cervicales14. La toma de la muestra se realiza en el orificio cervical externo con un hisopo estéril de dacrón. El hisopo se deja en el cérvix durante aproximadamente 10 a 15 s para permitir que absorba la secreción y, posteriormente, se coloca en la solución de extracción suministrada con el kit diagnóstico, agitándose vigorosamente durante 10 s. En esta solución se introduce la tira inmunocromatográfica (31901ETAC) que contiene 2 anticuerpos monoclonales anti-IGFBP-1 humana12. Uno de los 2 anticuerpos está fijado a partículas de látex de color azul (marcador de la reacción). El segundo anticuerpo se halla inmovilizado en una membrana y actúa capturando las partículas de látex marcadas, indicando un resultado positivo. Cuando la muestra extraída entra en contacto con esta tira reactiva, ésta absorbe el líquido, que comienza a difundir por la membrana de la tira inmunocromatográfica. Si la muestra contiene IGFBP-1 fosforilada, ésta es capturada por los anticuerpos fijados a las partículas de látex. Las partículas de látex se difunden con el líquido por la membrana hasta alcanzar la zona donde se encuentra inmovilizado el segundo anticuerpo, quedando fijadas en esta zona. Si las concentraciones de IGFBP-1 fosforilada en la secreción cervical superan un valor de corte superior a 10 μg/l, aparecerá una línea azul en la zona de resultados de la tira. Una segunda línea de color azul confirma que el test se ha realizado correctamente (resultado positivo). Si pasados 5 min sólo aparece una única raya (control), el test se considera negativo.
Análisis estadístico
La descripción de las variables cualitativas se hizo con los porcentajes. Las variables cuantitativas se describen con la media, desviación estándar, y valores mínimo y máximo. El comportamiento del test Actim® PARTUS para la predicción de las inducciones con éxito se realizó calculando la sensibilidad, la especificidad, los valores predictivos positivo y negativo y la odds ratio (OR) con su correspondiente intervalo de confianza (IC) del 95%. La comparación entre las variables categóricas se realizó con un test de la χ2.
Se realizó una regresión logística paso a paso hacia detrás para valorar la relación de las variables independientes (edad gestacional, edad materna, peso del recién nacido, resultado del test de detección de IGFBP-1 en el cérvix, test de Bishop, paridad y longitud cervical) con el éxito de la inducción. La bondad del ajuste se comprobó con el test de Hosmer-Lemeshow. El modelo final sólo incluyó las variables que mostraron un valor de p < 0,10 en las comparaciones unilaterales. La fuerza de asociación se expresa mediante la OR con su IC del 95%. Los análisis anteriores se realizaron con el paquete estadístico de análisis de datos SPSS para Windows 11.5.1 (SPSS Inc., 1989-2002). Se consideró como significativa una probabilidad de error alfa menor del 5% (p < 0,05).
RESULTADOS
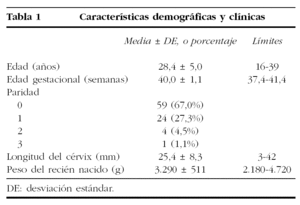
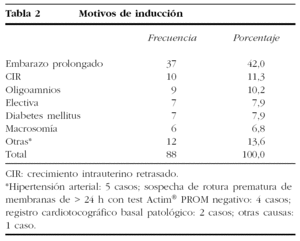
En la tabla 1 se recogen las principales características demográficas y clínicas de las 88 gestantes incluidas en el análisis de la capacidad predictiva del éxito del parto. No fueron considerados para el análisis 14 casos: en 5 hubo que realizar una cesárea urgente por pérdida del bienestar fetal dentro de las 24 h siguientes a la inducción, y en 9 el parto se desencadenó espontáneamente sin que mediara inducción previa. Se recogieron antecedentes patológicos relevantes en 26 (29,5%) gestantes, y los más frecuentes fueron la hipertensión arterial y la diabetes mellitus en 4 gestantes cada uno y el asma y la talasemia minor con 2 casos cada uno. Los motivos de la inducción se detallan en la tabla 2.
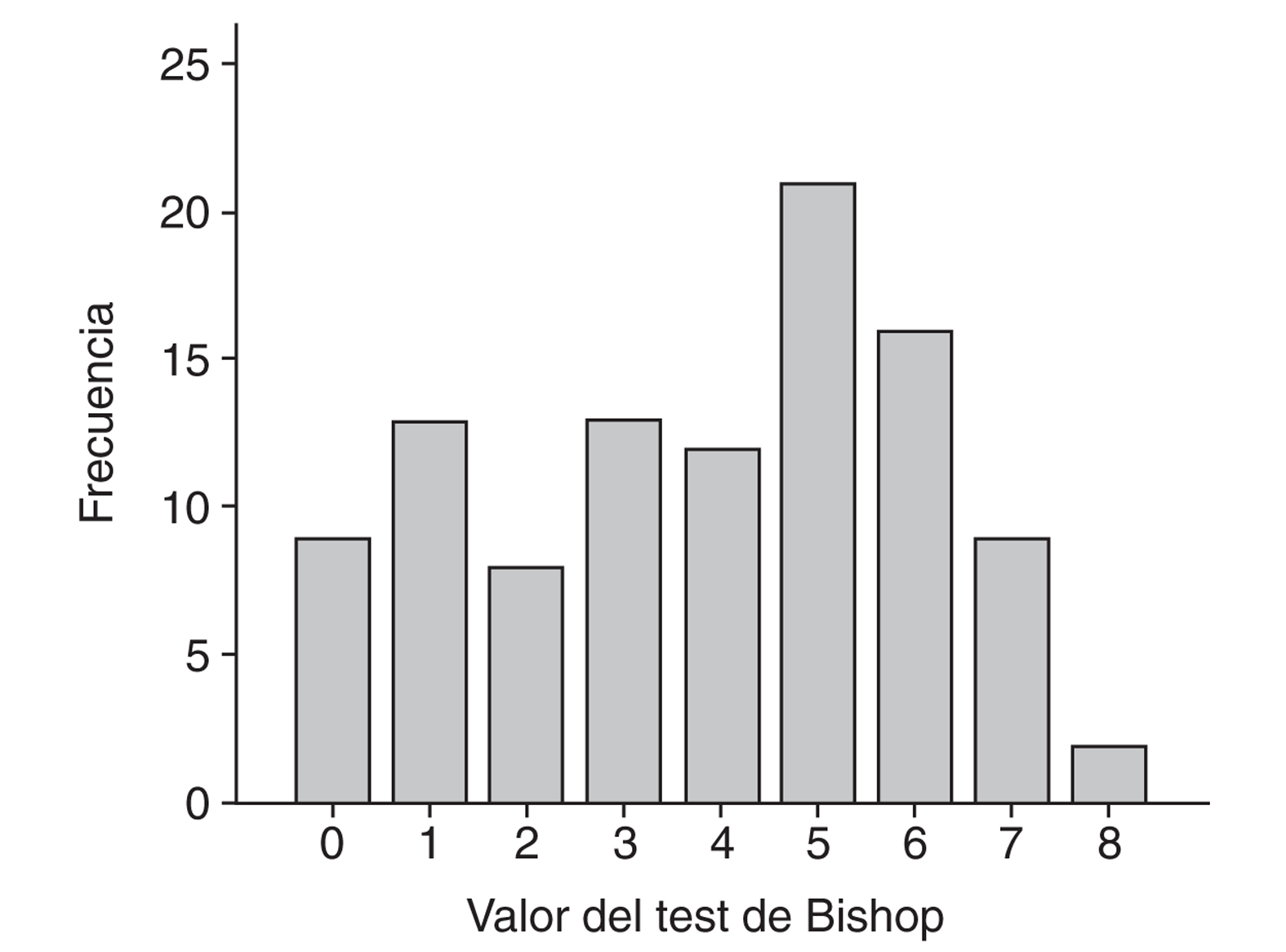
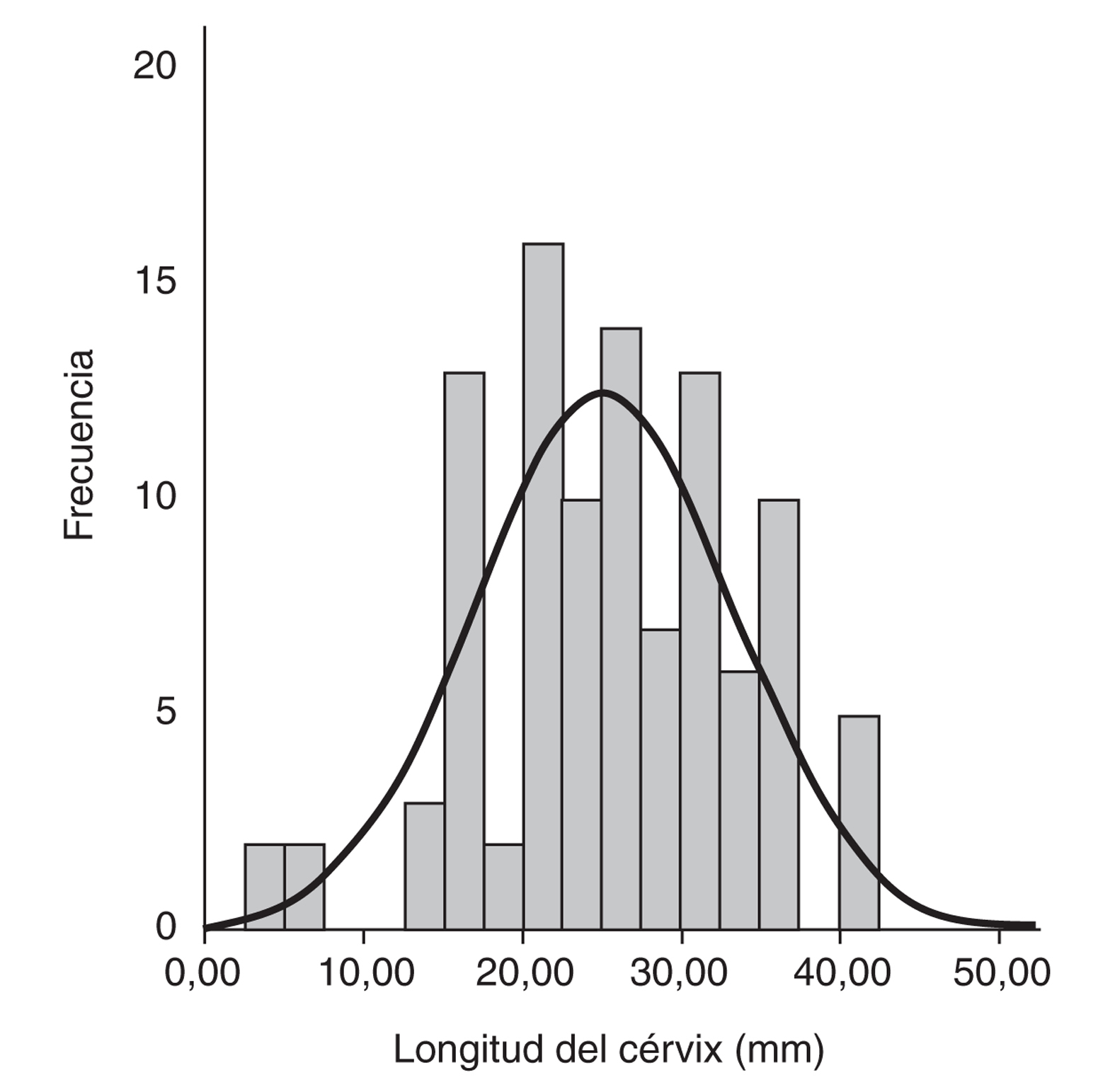
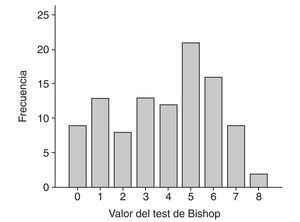
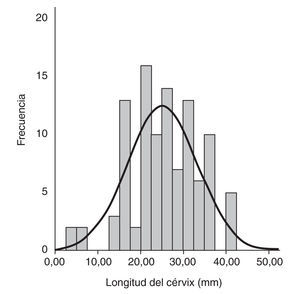
Las figuras 1 y 2 muestran la distribución de las puntuaciones del test de Bishop y de la longitud cervical.
Figura 1. Distribución de la puntuación del test de Bishop.
Figura 2.Longitud del cérvix medido por ecografía (mm).
La inducción se consideró un éxito, de acuerdo con nuestra definición (parto vaginal dentro de las 24 h desde el inicio de la inducción), en 56 (65,1%) casos. En 30 (34,9%) casos la inducción no se consideró un éxito, bien porque el parto se prolongó durante más de 24 h y/o porque finalizó en cesárea. El 17% de las inducciones de la serie concluyó en cesárea.
La mediana del Apgar al primer y a los 5 min fue de 9, y en ningún caso se encontró un Apgar a los 5 min inferior a 8. El pH medio en la arteria umbilical fue de 7,25 ± 0,07 (límites: 7,05-7,40).
La tabla 3 muestra el análisis de contingencia del test según el resultado de la inducción. El test Actim® PARTUS fue positivo en 58 (67,4%) casos, en 28 (32,6%) fue negativo y en 2 no se evaluó. En las inducciones con éxito, el test Actim® PARTUS resultó positivo en el 50% de los casos, mostrando un porcentaje de falsos negativos del 15,1% (13 casos). Quince casos con un test Actim® PARTUS positivo resultaron en una inducción fracasada (falsos positivos: 17,4%). La prueba de la χ2 mostró una relación significativa (p = 0,012) entre el test y el resultado de la inducción. La sensiblidad del test para predecir el resultado con éxito de la inducción fue del 76,8% y la especificidad del 50%; los valores predictivos positivo y negativo fueron del 74,1 y el 53,6%, respectivamente.
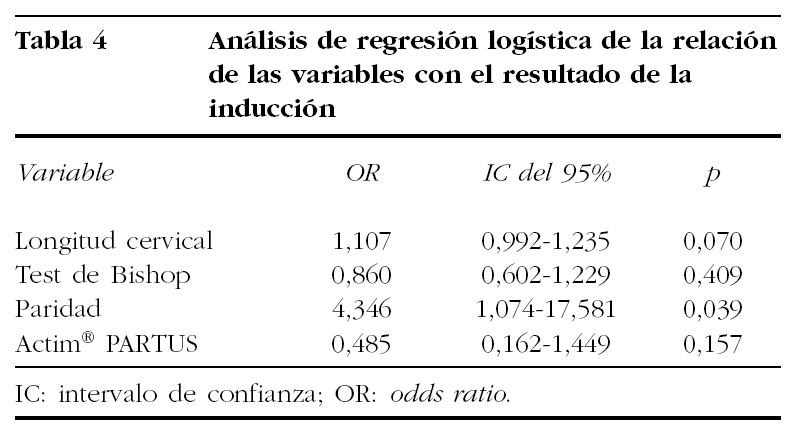
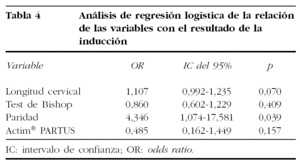
El análisis univariado mostró que el test Actim® PARTUS positivo se asocia a una reducción del 70% de los fracasos de la inducción (OR = 0,302; IC del 95%, 0,117-0,779; p = 0,013). Tanto la longitud cervical (OR = 1,12; IC del 95%, 1,048-1,198; p = 0,001) como la puntuación del test de Bishop (OR = 0,653; IC del 95%, 0,520-0,820; p < 0,0001) y la paridad (OR = 4,38; IC del 95%, 1,16-10,4; p = 0,026) mostraron una relación significativa en el análisis de regresión unilateral; sin embargo, esta significación se perdió en el análisis multivariante, permaneciendo la paridad como única variable independiente asociada al éxito de la inducción en el modelo de regresión logística (tabla 4), aunque la longitud cervical mostró una fuerte tendencia (p = 0,070). El antecedente de multiparidad aumentaba el riesgo de una inducción con éxito en 4,3 veces. La edad de la gestante, la edad gestacional y el peso del recién nacido no se relacionaron con el resultado de la inducción.
DISCUSIÓN
La introducción de métodos bioquímicos para evaluar el grado de madurez cervical y el estado de integridad del espacio coriodecidual han despertado un gran interés, puesto que pueden suponer métodos objetivos para la evaluación del estado del cuello que eviten la variabilidad interobservador inherente a los métodos subjetivos como el test de Bishop. Los resultados con la fibronectina fetal, el marcador bioquímico más extensamente estudiado en este contexto, han mostrado que su presencia en las secreciones vaginales se relaciona con el grado de madurez cervical y el riesgo de parto prematuro10,15. Sin embargo, los resultados sobre su utilidad para predecir el éxito de la inducción distan de ser uniformes, y se han publicado algunas series con resultados positivos16,17, mientras que en otras no ha mostrado utilidad18,19.
Las concentraciones de los factores de crecimiento similares a la insulina (insulin-like growth factors) tipos I y II (IGF-I, IGF-II) y sus proteínas transportadoras (insulin-like growth factor binding-proteins: IGFBP) se incrementan en el suero materno durante el transcurso del embarazo. La IGFBP-1 (anteriormente conocida como proteína placentaria-12) es una de las 6 formas conocidas de proteínas transportadoras de los IGF. Se trata de una proteína de 25 Kd capaz de unirse de manera similar al IGF-I y al IGF-II. Sus valores séricos se encuentran muy elevados en el recién nacido y van disminuyendo paulatinamente hasta la edad adulta20.
La IGFBP-1 contenida en el líquido amniótico durante las fases tempranas del embarazo es principalmente una isoforma no fosforilada. Sin embargo, según avanza la gestación, el grado de fosforilación de la IGFBP-1 contenida en el líquido amniótico va incrementándose progresivamente, de modo que en la gestación tardía están presentes en él varias isoformas fosforiladas de IGFBP-1, con la excepción de la isoforma altamente fosforilada, que sólo se detecta en la decidua12,21. Este diferente origen de las diferentes formas fosforiladas de IGFBP-1 (líquido amniótico o decidua para las formas "pobremente" y "altamente" fosforiladas, respectivamente) constituyen la base para la introducción de tests diagnósticos basados en el desarrollo de anticuerpos monoclonales contra cada una de estas isoformas12,21,22. Así, la determinación de la isoforma no fosforilada o pobremente fosforilada de la IGFBP-1 en las secreciones vaginales se ha utilizado principalmente para el diagnóstico de la rotura prematura de membranas23-25 y las complicaciones infecciosas en mujeres con vaginitis bacterianas26.
Por el contrario, la forma fosforilada, presente en la secreción vaginal de mujeres con las membranas íntegras, se relaciona con el grado de madurez cervical12, y constituye un marcador bioquímico de parto prematuro cuando las membranas fetales están aún integras14,27.
En la bibliografía, no hemos encontrado estudios de la relación entre la isoforma de IGFBP-1 fosforilada con los resultados de la inducción. En nuestro grupo de estudio, hemos determinado esta isoforma de IGFBP-1 (Actim® PARTUS) en gestantes previamente a la inducción. Aunque encontramos una relación estadísticamente significativa entre la positividad del test y el éxito de la inducción en el análisis univariado (p = 0,013), esta relación pierde su significación estadística cuando el análisis de regresión logística se ajustó por el resto de variables relevantes (longitud cervical, paridad y test de Bishop) (tabla 4). Esto, probablemente, es debido a que el resultado positivo de la IGFBP-1 en secreción cervical se correlaciona con el grado de madurez cervical, comportándose como un factor de confusión con el resto de las covariables analizadas y no relacionándose independientemente con el resultado. Así, Nuutila et al12, en una serie de 64 gestantes en las que realizaron una inducción del parto, encontraron una concentración de IGFBP-1 altamente fosforilada 4 veces mayor en las mujeres con un cérvix favorable (definido por un test de Bishop ≥ 6), en comparación con las que presentaban un cérvix desfavorable (Bishop ≤ 5), y concluyen que una concentración de IGFBP-1 altamente fosforilada superior a 26 μg/l predice la madurez cervical con una sensibilidad del 53%, por lo que --según ellos--, el test podría tener utilidad para predecir el resultado y el manejo de las inducciones. No obstante, hay que destacar que estos autores valoran la utilidad del test correlacionándolo con el grado de madurez cervical evaluado por el test de Bishop, mientras que en nuestro trabajo el resultado se relacionó con el éxito o fracaso de la inducción.
Nuestros resultados con el test Actim® PARTUS son congruentes con los hallazgos de otras series que han utilizado la determinación de fibronectina en las secreciones vaginales y no han encontrado que este test muestre validez para predecir el éxito de las inducciones. Ojutiku et al18 no encuentran relación significativa entre la presencia de fibronectina en la secreción vaginal y la duración total del parto en su serie de 33 gestantes nulíparas postérmino cuando aplican un análisis de regresión similar al nuestro. De modo similar, Reis et al19, en su serie de 134 inducciones, analizan la relación entre la presencia de fibronectina y el éxito de la inducción (definida por unos criterios idénticos a los de nuestra serie); no encuentran utilidad para este test en el análisis multivariante, y coinciden con nuestros resultados en que el antecedente de la paridad es la variable más predictora del éxito de la inducción. Por el contrario, Garite et al16 describen una serie de 160 inducciones con 108 casos con un test de fibronectina positivo, y encuentran en estas pacientes una menor tasa de cesáreas (el 15 frente al 27%) y una menor duración del parto (21,3 frente a 35,8 h), ambas estadísticamente significativas. Resultados similares se han descrito por Blanch et al17 en 103 gestantes inducidas a término y en las que la presencia de fibronectina en la secreción vaginal se relaciona con una menor duración de la fase latente y total del parto, si bien al introducir en el análisis la paridad, sólo fue significativa en las primíparas, y no encontraron ninguna utilidad del test en multíparas. Por último, Rozenberg et al28 estudian, en 128 gestantes a término, la capacidad predictiva de la presencia de fibronectina en el inicio espontáneo del parto dentro del intervalo de 7 días desde su determinación. Aunque un resultado positivo del test no predice el inicio del parto espontáneo, sí encuentran una relación significativa entre el test de fibronectina y el tipo de parto, de modo que un test positivo no se asocia al parto por cesárea urgente, si bien el número de cesáreas analizado es muy pequeño (n = 14). En nuestra serie no hemos encontrado relación entre los resultados del test Actim® PARTUS y el tipo de parto (p = 0,873) (resultados no mostrados).
En resumen, de acuerdo con nuestros resultados, la paridad es el factor que predice con mayor fiabilidad que la gestante presente un parto por vía vaginal dentro de las 24 h siguientes al inicio de la inducción. Ni el test bioquímico que hemos analizado, consistente en la determinación de la forma altamente fosforilada de la IGFBP-1, ni el test de Bishop o la longitud cervical medida ecográficamente mostraron ser variables independientes asociadas al resultado de la inducción. Nuestros resultados no nos permiten concluir que la utilización de la isoforma altamente fosforilada de la IGFBP-1 sea un método suficientemente efectivo para la valoración previa a la inducción, dada su falta de correlación con el resultado de ésta y su baja sensibilidad y especificidad. Pensamos que el papel que puedan desempeñar los tests bioquímicos en la valoración previa a la inducción del parto necesita de más investigaciones y de la introducción de tests más fiables.
AGRADECIMIENTOS
Expresamos nuestro agradecimiento a los miembros de la Unidad de Fisiopatología Materno-Fetal por su colaboración en la recogida de datos y al Dr. Fernando Marín Díez por el análisis estadístico de los datos y la revisión del texto.