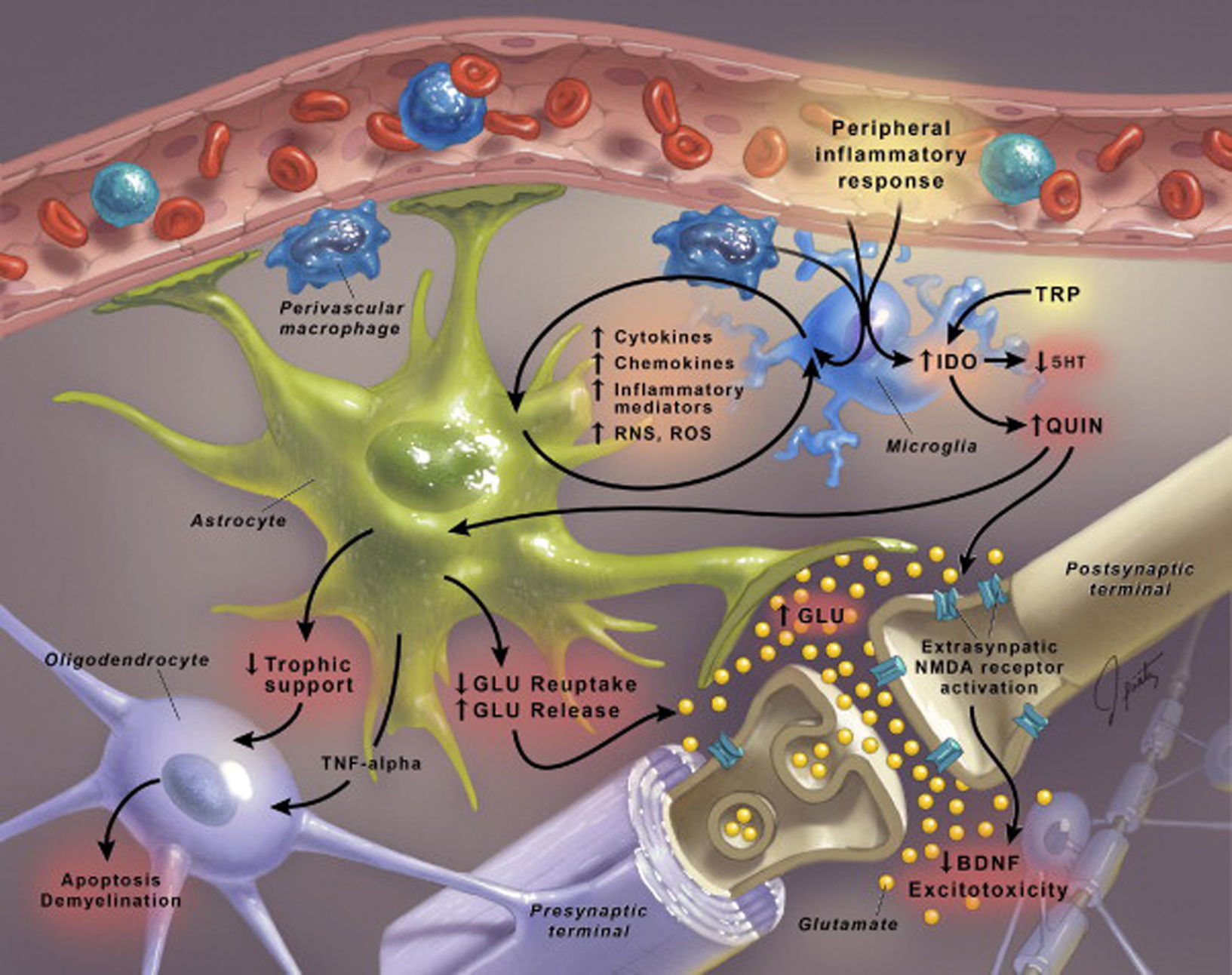
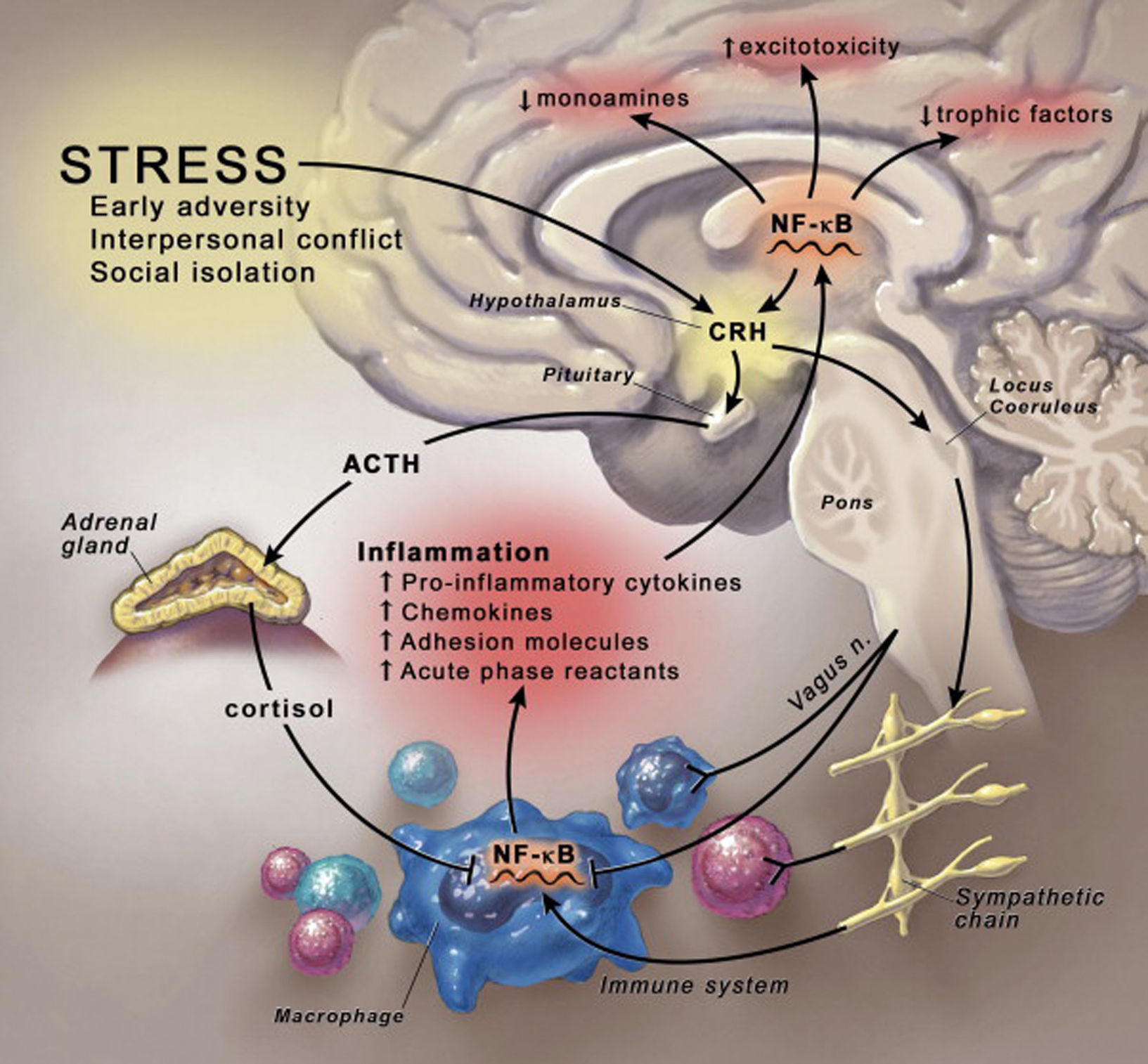
El reconocimiento de que la inflamación podría representar un mecanismo habitual de las enfermedades se ha extendido hasta incluir los trastornos neuropsiquiátricos y, entre ellos, la depresión mayor. En pacientes con la enfermedad se observa un aumento de los biomarcadores inflamatorios en sangre periférica, incluidas las citocinas inflamatorias, que se ha demostrado que acceden al cerebro e interaccionan con prácticamente todas las esferas fisiopatológicas conocidas por participar en la depresión, incluido el metabolismo de los neurotransmisores, la función neuroendocrina y la plasticidad neural. De hecho, se cree que la activación de las vías inflamatorias dentro del cerebro contribuye a la confluencia de la disminución del soporte neurotrófico y la alteración de la liberación/recaptación de glutamato, al igual que el estrés oxidativo, lo que da lugar a una excitotoxicidad y la pérdida de los elementos gliales, lo que coincide con los hallazgos neuroanatomopatológicos que caracterizan los trastornos depresivos. Evidencian adicionalmente la relación entre inflamación y depresión los datos que demuestran que el estrés psicosocial, un precipitante bien conocido de los trastornos del humor, es capaz de estimular las moléculas de señalización inflamatoria, incluido el factor nuclear kappa B, en parte, a través de la activación de las vías eferentes del sistema nervioso simpático. Es interesante destacar el hallazgo de que los pacientes deprimidos con un aumento de los biomarcadores inflamatorios tienen más probabilidades de manifestar resistencia al tratamiento, y, en diversos estudios, el tratamiento antidepresivo se ha asociado con una disminución de las respuestas inflamatorias. Por último, los datos preliminares procedentes de pacientes con procesos inflamatorios, al igual que de pacientes deprimidos sin antecedentes patológicos, sugieren que la inhibición de las citocinas proinflamatorias o sus vías de señalización podría mejorar el humor depresivo y aumentar la respuesta al tratamiento con fármacos antidepresivos convencionales. Las implicaciones translacionales de estos hallazgos incluyen la oportunidad exclusiva de identificar las poblaciones pertinentes de pacientes, aplicar tratamientos inmunodirigidos y, además de la conducta, monitorizar la eficacia terapéutica a nivel del sistema inmunitario.
Recognition that inflammation may represent a common mechanism of disease has been extended to include neuropsychiatric disorders including major depression. Patients with major depression have been found to exhibit increased peripheral blood inflammatory biomarkers, including inflammatory cytokines, which have been shown to access the brain and interact with virtually every pathophysiologic domain known to be involved in depression, including neurotransmitter metabolism, neuroendocrine function, and neural plasticity. Indeed, activation of inflammatory pathways within the brain is believed to contribute to a confluence of decreased neurotrophic support and altered glutamate release/reuptake, as well as oxidative stress, leading to excitotoxicity and loss of glial elements, consistent with neuropathologic findings that characterize depressive disorders. Further instantiating the link between inflammation and depression are data demonstrating that psychosocial stress, a well-known precipitant of mood disorders, is capable of stimulating inflammatory signalling molecules, including nuclear factor kappa B, in part, through activation of sympathetic nervous system outflow pathways. Interestingly, depressed patients with increased inflammatory biomarkers have been found to be more likely to exhibit treatment resistance, and in several studies, antidepressant therapy has been associated with decreased inflammatory responses. Finally, preliminary data from patients with inflammatory disorders, as well as medically healthy depressed patients, suggest that inhibiting proinflammatory cytokines or their signaling pathways may improve depressed mood and increase treatment response to conventional antidepressant medication. Translationa implications of these findings include the unique opportunity to identify relevant patient populations, apply immune-targeted therapies, and monitor therapeutic efficacy at the level of the immune system in addition to behavior.
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora