La tasa de éxito de los implantes dentales es altamente predecible cuando se encuentran rodeados de suficiente hueso1. Horizontalmente, el grosor optimo de las láminas óseas vestibular y lingual es de 1 mm o más2. Sin embargo, cuando el reborde alveolar es más estrecho que el diámetro del implante previsto, están indicados los injertos de hueso de tipo onlay3,4 o los procedimientos de regeneración ósea guiada (ROG)5,6. Cada método tiene sus propias limitaciones3,7-13.
Para el tratamiento de rebordes alveolares estrechos se ha desarrollado una técnica alternativa a los injertos óseos y a la ROG. Esta técnica consiste en la separación de las tablas corticales14 y posterior apertura del espacio entre las mismas mediante unos osteotomos de Summers15. Esto crea espacio para la colocación de los implantes con suficiente hueso alrededor. Hasta hace poco, esta separación se realizaba con cinceles y martillos16 o con sierras de rotación17 o de oscilación18. El uso de cinceles de hueso resulta traumático y tenso para el paciente. Cuando la cresta es densa se hace difícil realizar una incisión precisa, especialmente en la mandibula19.
Los instrumentos de rotación y de oscilación tienen el peligro además de lesionar a la encía, labios, o lengua y constituyen un procedimiento limitado y complicado.
La cirugía ósea ultrasónica (USBS) representa una alternativa válida a estos procedimientos19-22. El principio de la USBS se basa en la inducción de microvibraciones energéticas con una frecuencia ultrasónica de 20 a 32 kHz. Los instrumentos de corte ultrasónicos son capaces de cortar tejidos duros como el esmalte, la dentina, y el hueso. Sin embargo, los tejidos blandos como encía, vasos sanguíneos, nervios, y membranas sinusales quedan preservados de todo daño porque vibran con la punta. Esto hace que el USBS sea particularmente adecuado para un amplio espectro de aplicaciones quirúrgicas como apicectomías, sección del hueso en bloque, elevación de senos, división de la cresta, lateralización del nervio, cirugía ósea resectiva, y biopsias.
El propósito de este estudio fue documentar y evaluar la aplicación de USBS al procedimiento de división de la cresta con colocación inmediata de implantes y seguimiento a 3 años.
Método y materiales
Criterios de inclusión
Los criterios de inclusión de los pacientes reclutados para el estudio fueron los siguientes: (1) existía indicación de tratamiento de implantes para la restauración parcial o total de edentulismo; (2) la anchura del reborde alveolar era inferior al diámetro óptimo de los implante previstos (3,75 a 5,0 mm); (3) la anchura del reborde alveolar era de al menos 1,5 mm; (4) existía necesidad de remodelación del reborde alveolar para evitar la fenestración de los implantes; (5) era necesario también conducir con prótesis la colocación de los implantes sobre una arcada que no presentaba unas dimensiones óseas adecuadas; (6) se requerían unas dimensiones vestibulopalatinas mayores en el maxilar superior por consideraciones estéticas.
Entre enero de 2003 y Septiembre de 2004, se llevaron a cabo 61 procedimientos de división de cresta, y se colocaron 180 implantes en 43 pacientes, 23 mujeres (53,5%) y 20 hombres (46,5%) entre 26 y 82 años de edad (media 54,2 ± 12,3 años). La anchura inicial del reborde alveolar, medido con una sonda periodontal, oscilaba entre 1,5 y 5,0 mm (media 3,3 ± 0,7 mm), un 60,8% de las zonas presentaban una anchura de 3,0 mm o menos. La densidad del hueso era de tipo I en 20 (11,1%) zonas, tipo II en 50 (27,8%), tipo III en 52 (28,9%), y tipo IV en 58 (32,2%). En el presente estudio se utilizó el aparato USBS (Resista, Italy) (fig. 1); este aparato trabaja a 20-32 kHz, con una potencia ultrasónica máxima de 90 W.
Figura 1. Puntas en aleación de titanio empleadas con el aparato de USBS. Las sierras eran paralelas y perpendiculares al eje longitudinal, algunas eran dentadas y otras no, para realizar el corte horizontal de la cresta y las incisiones verticales de descarga, e incisión basal horizontal de grosor parcial.
Procedimiento quirúrgico maxilar
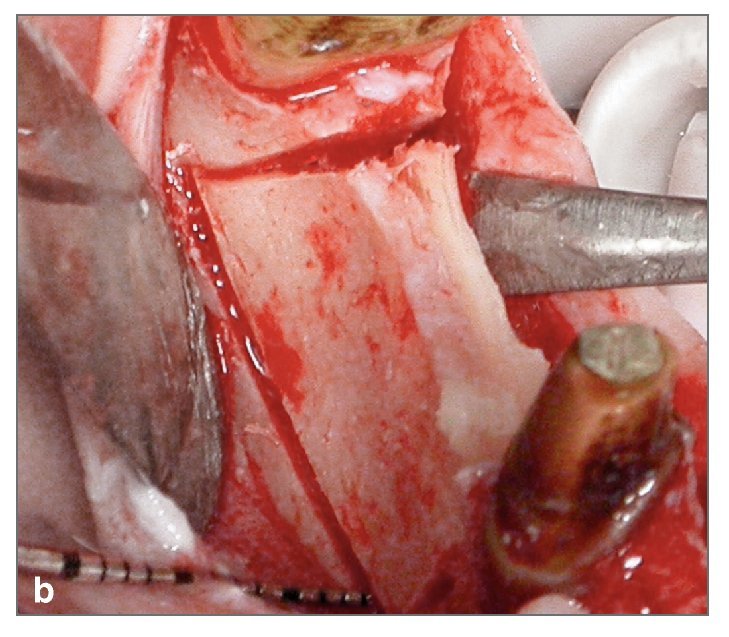
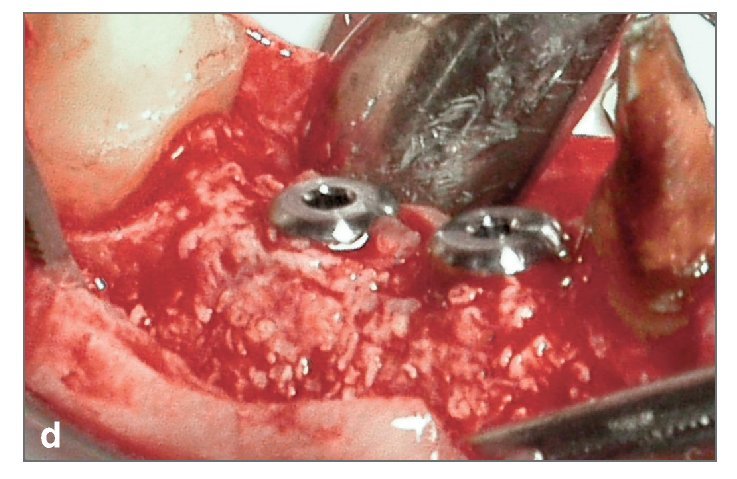
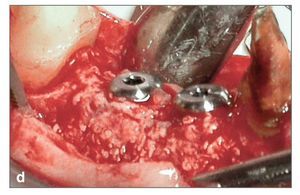
La figura 2 muestra un caso tratado en el maxilar superior. La preparación ósea de las zonas incluyó una osteotomía mediocrestal longitudinal (fig. 2c), así como incisiones de descarga mesial y distal en los lados vestibular y palatino (fig. 2d). Cuando se trataba todo el arco de una hemiarcada, las incisiones de descarga se realizaban en la parte más distal y en la zona canina o de los incisivos centrales. El corte de hueso se realizó con movimientos continuos y suaves de la punta vibradora hacia arriba y hacia abajo o hacia adelante y hacia atrás. Las incisiones de descarga verticales mesial y distal se realizaron a 1,0-1,5 mm de los dientes. Cuando no había dientes, las incisiones de descarga se realizaban a 3,0-5,0 mm de la zona más próxima al punto en el que se quería colocar el implante. Después se preparaba la incisión longitudinal de la cresta y se profundizaba 7,0 a 12,0 mm. A continuación se empleaban osteotomos de diámetros crecientes de 1,0 a 3,5 mm (3i) para expandir gradualmente la tabla de hueso vestibular y crear un lecho para el implante. Después se colocaban los implantes (fig. 2d) comenzando de distal a mesial. En caso de insuficiente anchura de la pared vestibular, se empleaba un sustituto de hueso (Bio-Oss, Osteohealth) para aumentar el volumen (fig. 2e). Después de la colocación de los implantes, se suturaban los tejidos blandos, y se dejaba curar el implante sumergido.
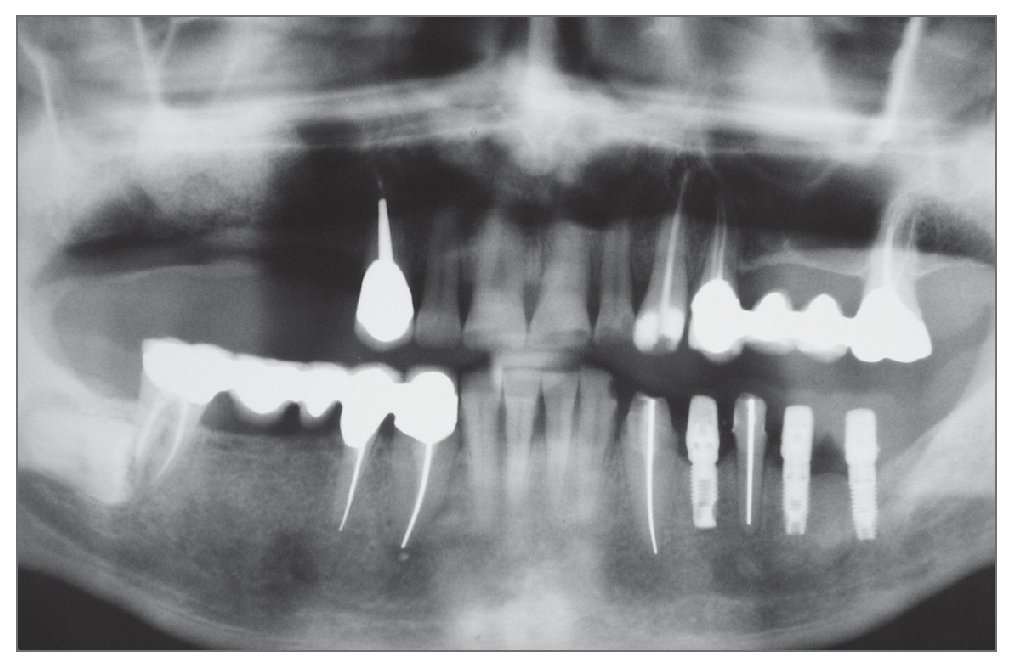
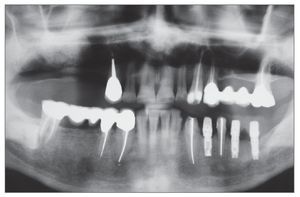
Figura 2a. Radiografía panorámica preoperatoria. La ausencia de varios dientes en la hemiarcada superior derecha requiere rehabilitación.
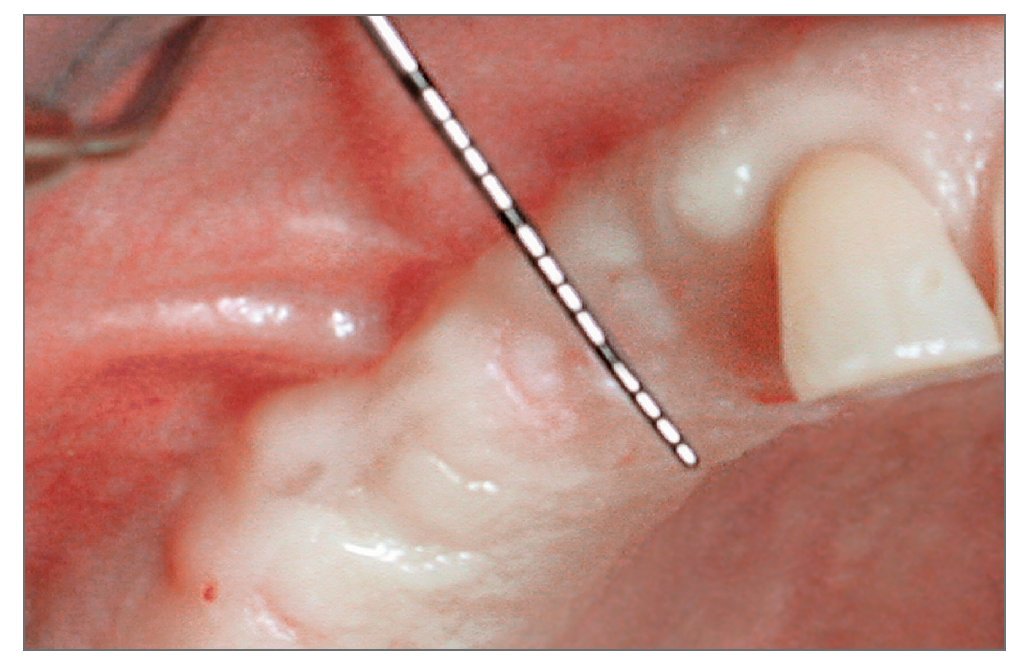
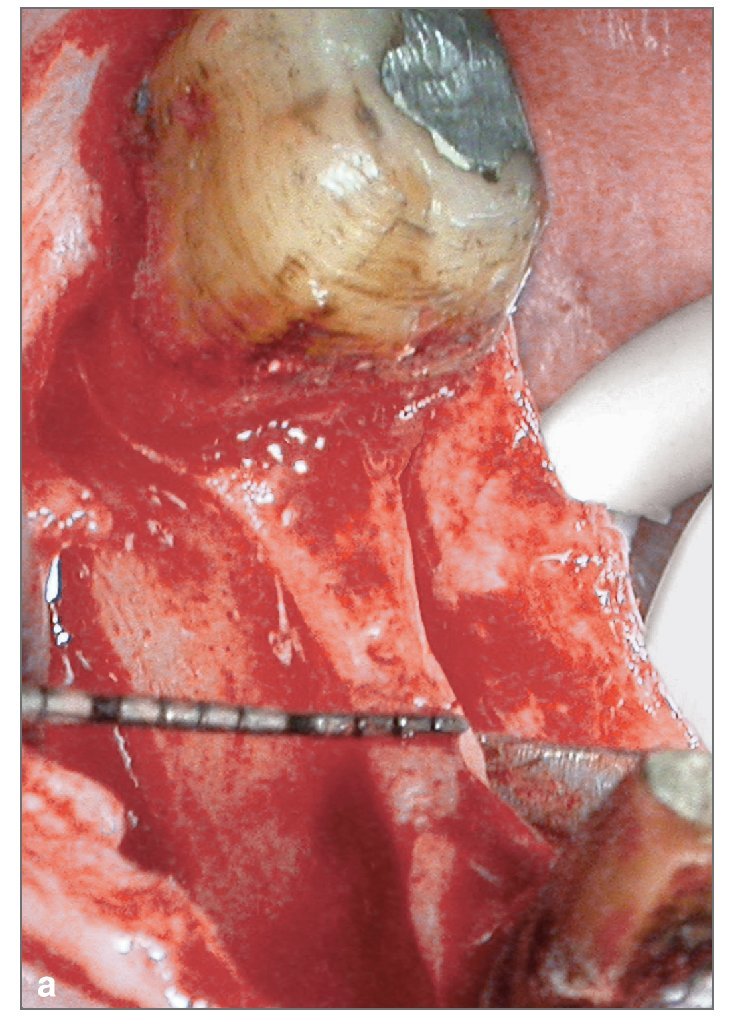
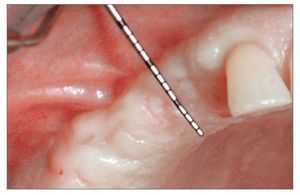
Figura 2b. Imagen clínica de la hemiarcada edéntula antes de la cirugía. El reborde no es lo suficientemente ancho como para acomodar implantes; se requiere expansión de su anchura.
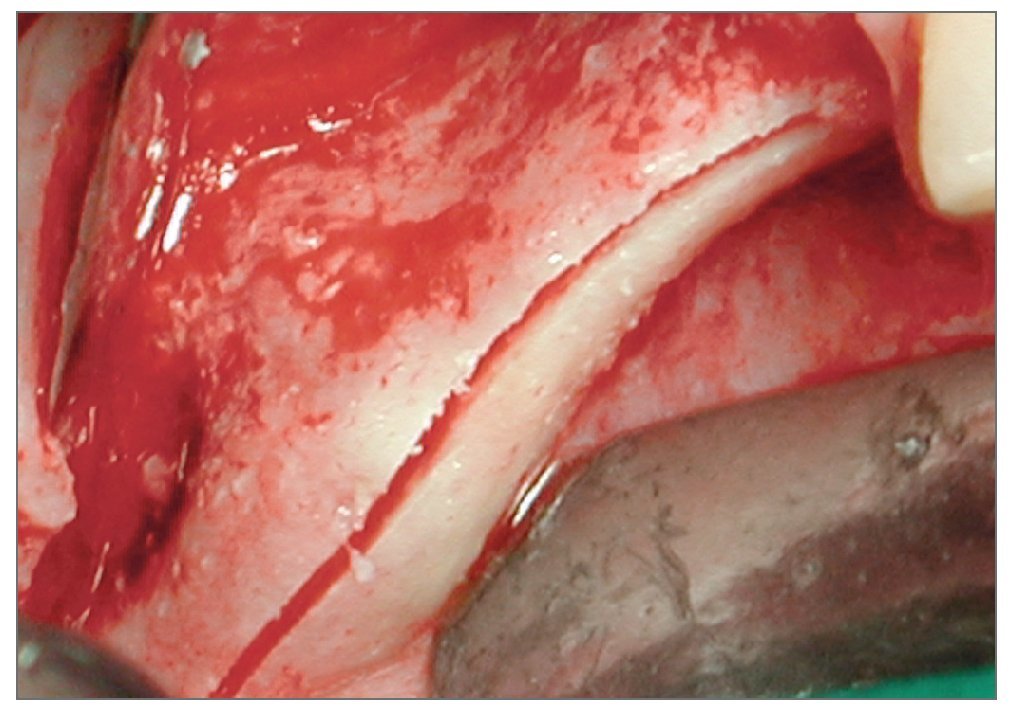
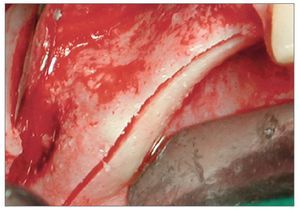
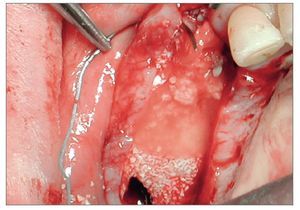
Figura 2c. Incisión horizontal de la cresta. Se observa la precisión y finura del corte limpio y único que cruza la hemiarcada.
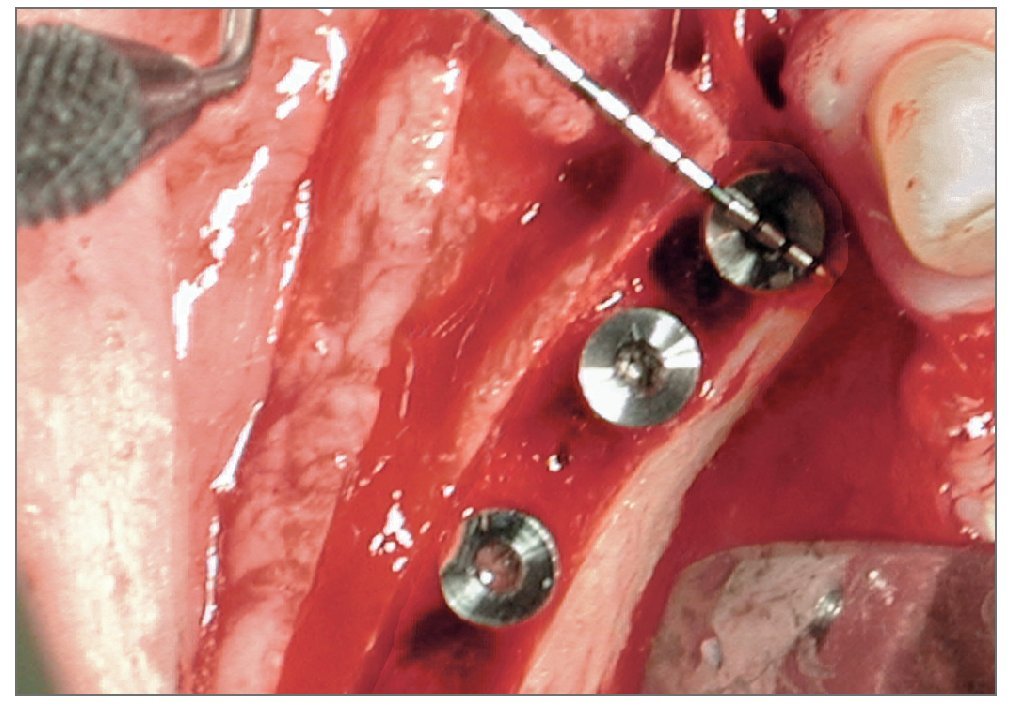
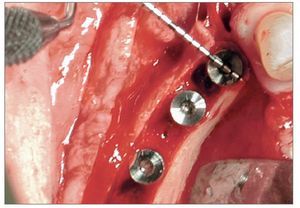
Figura 2d. Imagen clínica durante la colocación de los implantes, después de la expansión del reborde. Los tres implantes que se han colocado están ensanchando el hueco y mantienen la nueva dimensión ganada de 5 mm.
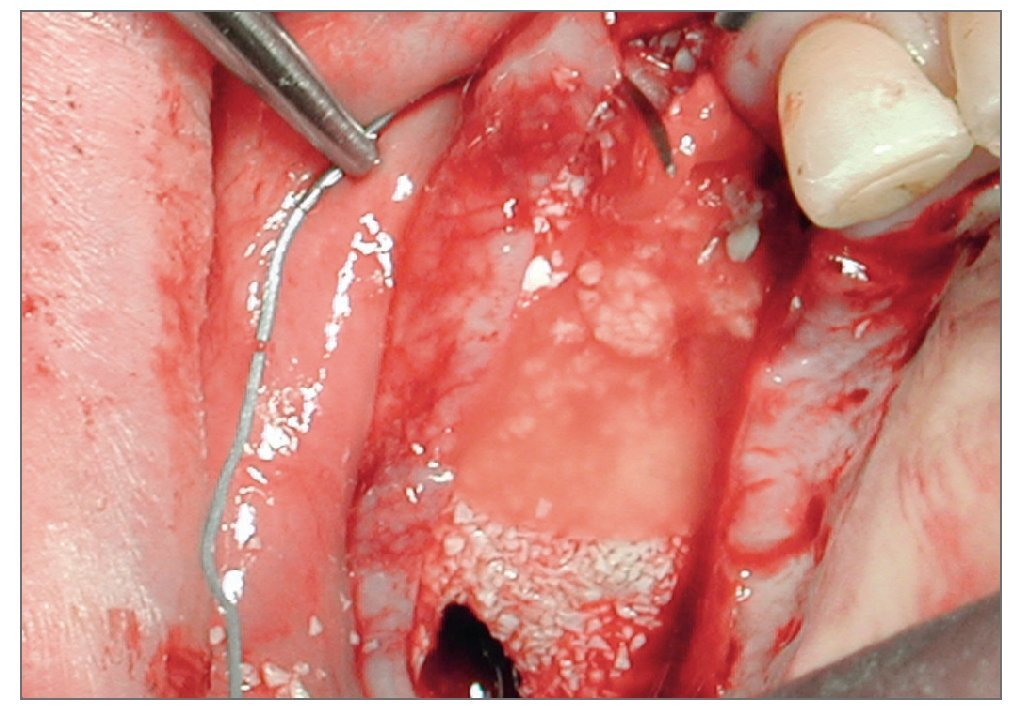
Figura 2e. Regeneración con PRP y material de injerto óseo. La cresta tratada se ha cubierto con este material con el propósito de evitar la perdida ósea crestal.
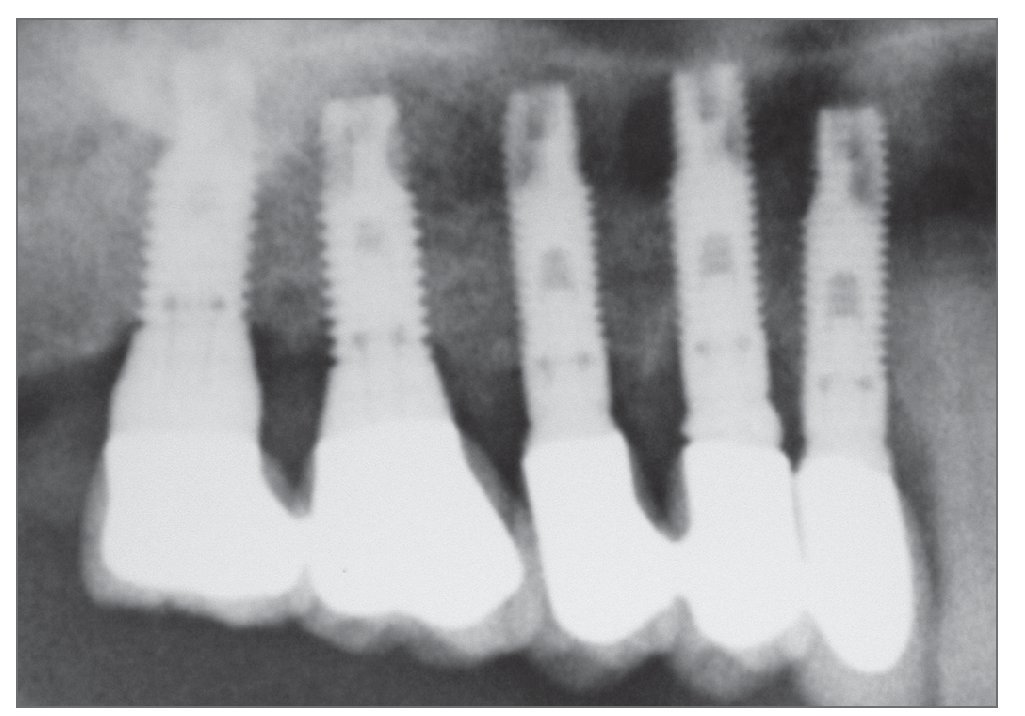
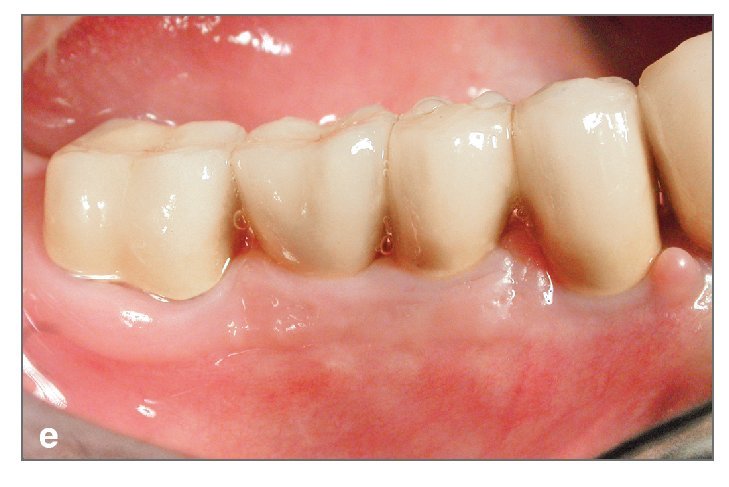
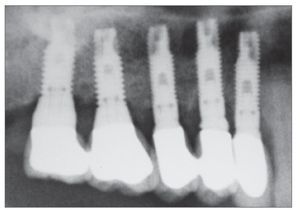
Figura 2f. Radiografía panorámica en el seguimiento de tres años. En este reborde originalmente fino, se colocaron cinco implantes y se rehabilitó la dentición con una prótesis definitiva.
Procedimiento quirúrgico mandibular
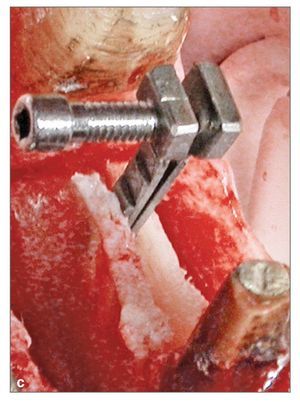
La figura 3 ilustra una división de la cresta en la mandíbula. En la mandíbula, la cresta ósea suele estar compuesta la mayoría de las veces por hueso denso (tipo I y II) como en la fig. 3b. Debido a ello, es difícil movilizar solo con osteotomos la tabla vestibular. Para aumentar la elasticidad de la tabla ósea vestibular, se realizó con la punta vibradora una muesca de descarga basal longitudinal, de anchura parcial, además de las incisiones vertical y longitudinal (fig. 3b). Esta muesca basal longitudinal aumenta la elasticidad ósea y facilita la movilización de la tabla óseo vestibular. Para ensanchar el espacio entre las tablas y crear el lecho del implante, se emplearon tornillos cónicos de diámetros crecientes (Bone Management System, Meisinger). Cuando el hueso era particularmente denso, se ensanchaba la cresta con expansores de cresta (RHOD-Rapid Horizontal Osteo-Distraction, Resista) tal y como se muestra en la figura 3c. Los implantes se insertaban de distal a mesial.
Figura 3a. Imagen clínica antes de la cirugía. El proceso alveolar entre los dos dientes posteriores es demasiado fino para acomodar implantes.
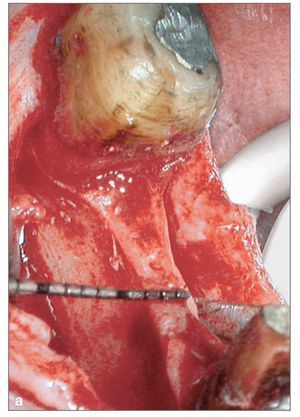
Figura 3b. Incisiones óseas realizadas con las sierras de USBS. Se observa la incisión vertical distal de descarga y la longitudinal basal de grosor parcial que permiten el movimiento de la tabla vestibular.
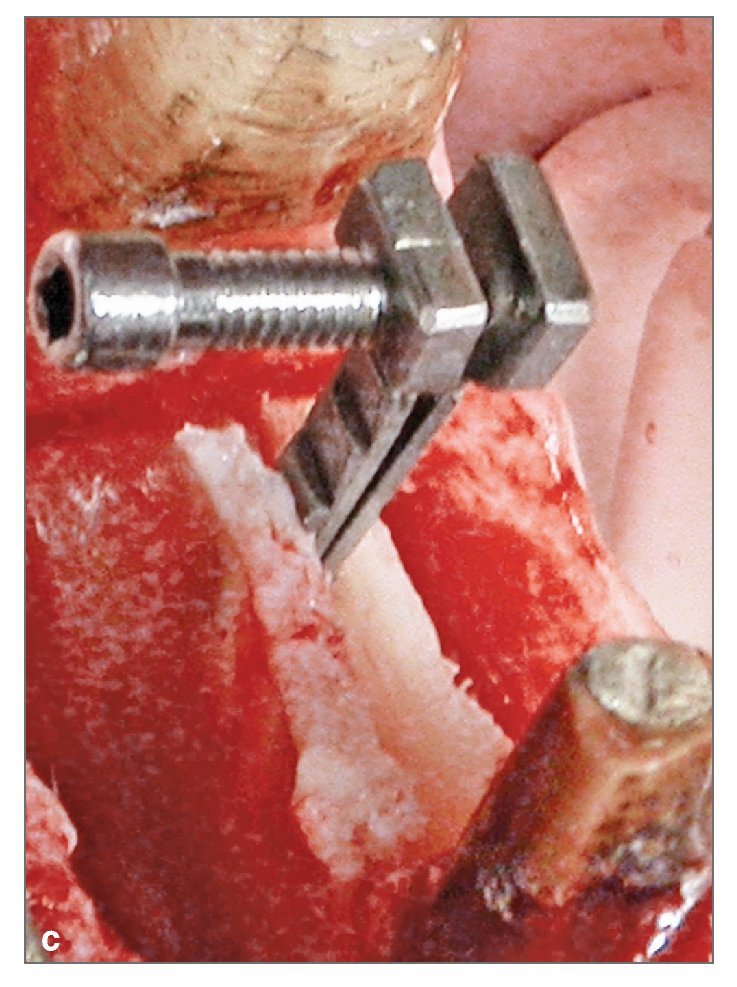
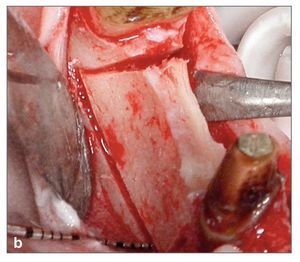
Figura 3c. Distractor RHOD in situ antes de su activación. La apertura lenta del distractor horizontal expande suavemente el reborde sin romper la tabla vestibular.
Figura 3d. Regeneración con un biomaterial para remodelar el reborde después de la colocación de los implantes.
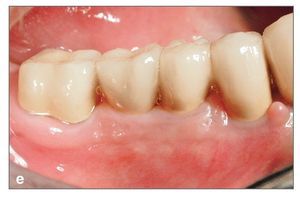
Figura 3e. Seguimiento a los tres años con la prótesis definitiva. Se ha mantenido una anchura adecuada alrededor de los implantes; la prótesis se compara bien con los dientes adyacentes naturales.
Colocación de los implantes
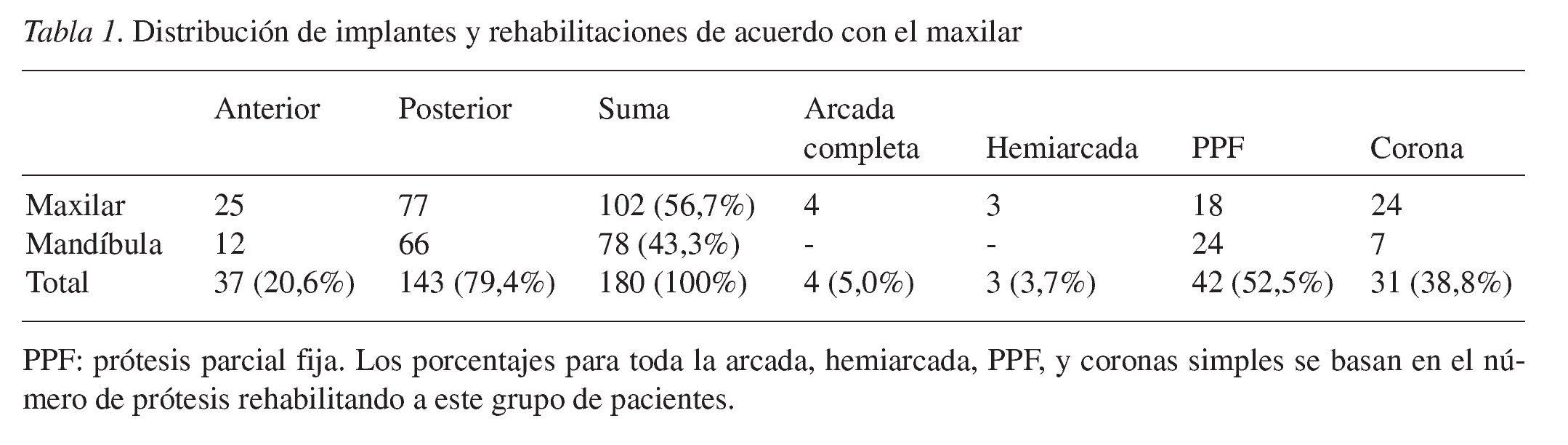
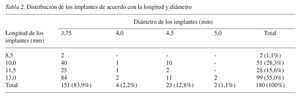
Se emplearon dos sistemas de implantes: implantes Osseotite (3i) de configuración hexagonal externa (23, 12,8%) e implantes Leader (Leader) de configuración hexagonal interna Interna (157, 87,2%). Las tablas 1 y 2 muestran la distribución de los implantes de acuerdo con la zona, longitud, diámetro, y tipo de rehabilitación. Cuando la anchura inicial del reborde alveolar era menor de 3,5 mm, se colocaba sobre los implantes y sobre las tablas vestibular y lingual, una membrana PRP23,24, plasma rico en plaquetas, mezclada con material de injerto óseo (Bio-Oss). El propósito de esto último era evitar unas reasbsorción secundaria de las láminas corticales. Por cada 40 ml de sangre se obtuvieron 15 ml de plasma; y se preparó una mezcla de 0,5 g de Bio-Oss con 4 ml de plasma. A continuación se activaba la membrana con 0,5 ml de gluconato cálcico y 0,5 ml de sangre entera23,24. Se cubrieron con membrana PRP e injerto óseo 121 puntos (67,2%). Se dejó un periodo de curación de 5 a 6 meses en mandíbula y maxilar superior. Cuando en la segunda cirugía se comprobaba que los implantes eran estables desde el punto de vista clínico, se procedía a llevar a cabo las fases clásicas de la prótesis.
Seguimiento y criterios de éxito
Los implantes fueron revisados en una segunda cirugía; a los 3,6 y 12 meses después de la carga; y después cada año. Los criterios de éxito del procedimiento de división de la cresta con USBS fueron (1) estabilidad primaria del implante colocado, (2) estabilidad del implante en la segunda cirugía y en cada control, (3) ausencia de dolor o de alguna sensación subjetiva en la segunda cirugía y en cada control, (4) ausencia de infección peri-implantaria recurrente, y (5) ausencia de imágenes radiolúcidas continuas alrededor de los implantes.
Resultados
La anchura final de los rebordes después del procedimiento USBS osciló entre 4,0 y 9,0 mm con una media de 6,0 ± 0,4 mm. La longitud de la división varió entre 5,0 y 35,0 mm, con una media de 14,8 ± 10,8 mm. En la segunda cirugía se comprobó que cinco (2,8%) de los 180 implantes colocados no se habían integrado; todos eran implantes con configuración hexagonal interna. Todos los fallos ocurrieron en el maxilar superior: 4 en la región anterior y 1 en el área premolar; la tasa de éxito fue del 95,1% en el maxilar superior y del 100% en la mandíbula. La anchura inicial del reborde de los implantes fracasados era de 3,0 mm (4 implantes) y 3,5 mm (1 implante); la longitud de la división fue de 7,0 a 8,0 mm en 3 implantes y de 12,0 a 15,0 mm en dos implantes. Las longitudes de los implantes fracasados fueron de 10,0 mm (1 implante), 11,5 mm (3 implantes), y 13,0 mm (1 implante).
Todos los demás implantes pasaron la segunda cirugía y han estado sometidos a carga durante los 3 años. Como ninguno de los implantes falló después de haber sido cargado, la tasa de supervivencia acumulada de los implantes cargados fue del 100%, tanto en la mandíbula como en el maxilar superior. Considerando a los cinco implantes fracasados, la tasa de éxito global de los implantes colocados con procedimiento de división de cresta con USBS, después de 3 años de seguimiento fue del 97,2%.
Discusión y conclusión
El procedimiento de división de cresta en combinación con la colocación inmediata de implantes fue descrito hace más de 15 años14. Los estudios clínicos16,17,25 han reseñado tasas de supervivencia de entre 97% y 100%. Este procedimiento elimina la necesidad de injertos de tipo onlay obtenidos de un segundo campo quirúrgico, y que presentan una cierta morbilidad postoperatoria asociada al procedimiento de obtención de hueso. Una ventaja adicional de este procedimiento es que la colocación inmediata de los implantes acorta el tratamiento y reduce los costos. Los procedimientos clásicos de división de la cresta partida implicaban el uso de cinceles óseos afilados y sierras de rotación o de oscilación y requerían un gran esfuerzo y concentración para la realización de las incisiones verticales de descarga, sobre todo en la mandíbula donde el hueso es más denso.
Con el USBS, estas limitaciones no resultan relevantes; el procedimiento de división de la cresta resulta menos técnico sensible, y la curva de aprendizaje se reduce muchísimo. El riesgo de daño a los tejidos blandos queda eliminado, y se puede acometer cualquier forma de incisión ósea fácilmente sin dañar ni alterar las estructuras adyacentes. Por otra parte, el efecto de cavitación limpia el área de trabajo, y la visibilidad aumenta durante el trabajo. La punta de vibración puede penetrar hasta 12 mm en el hueso sin sobrecalentamiento, siempre y cuando se ejerzan movimientos suaves continuos hacia delante y hacia atrás. En la mandíbula, donde el hueso es denso, la movilización de la tabla vestibular es bastante difícil; el empleo de un aparato ensanchador aumenta el riesgo de fractura ósea. Con la USBS, la muesca de descarga de anchura parcial que discurre basal y longitudinalmente se realiza con facilidad y permite una movilización segura y rápida de la tabla cortical vestibular.
Las elevada potencia de las vibraciones ultrasónicas en el rango de 72 a 90 W27 mejora la eficacia del corte de hueso en hueso duro permitiendo asimismo el corte de hueso blando como el hueso tipo IV o de huesos recién regenerados. Como se necesita menos presión sobre la punta de trabajo, el riesgo de necrosis térmica del hueso disminuye mucho. La potencia adicional del USBS que empleamos en este estudio permitió el tratamiento de 58 puntos con hueso de tipo IV (32,3%). El surco creado no se rellenó con material de injerto; esto no impidió el relleno y curación completa del hueso en el defecto como se ha reseñado previamente en la literatura16,26. La tasa de supervivencia de los implantes colocados fue del 97,2% lo que es comparable a los resultados obtenidos con la colocación estándar de implantes28.
Esto prueba que la técnica de USBS no condujo a sobrecalentamiento óseo ni a alteraciones que hubieran resultado nocivas para la reparación del hueso.
Para evitar la perdida ósea crestal mencionada arriba, los rebordes tratados fueron cubiertos con membrana PRP y material de injerto óseo. Sin embargo, queda pendiente por determinar la eficiencia de este procedimiento en la preservación del nivel inicial de hueso crestal, en los procedimientos de colocación de implantes ya que en el momento de colocación de los mismos no se monitorizó el nivel de la cresta ósea en las radiografías y tampoco se midió más adelante.
Agradecimientos
Los autores agradecen la ayuda diaria de Ornella Costa, Maura Deddu, y el doctorando Fourouzan Sebanoff.
Correspondencia: C. Blus.
Corso, Francia 7, I-10138 Turín, Italia.
Correo electrónico: corblus@hotmail.com