Gingivitis y periodontitis
Es un hecho generalmente admitido que la microflora patógena presente en la película biológica y en la placa desencadena gingivitis y periodontitis. Algunos estudios de base poblacional de gran envergadura mostraron una relación evidente entre la presencia de placa, y la aparición y el grado de gravedad de enfermedades periodontales crónicas. Los primeros estudios llevados a cabo por Löe et al16 mostraron la posibilidad de inducir experimentalmente una gingivitis si se permitía la acumulación de placa bacteriana y también de recuperar rápidamente la salud gingival una vez eliminados eficazmente los depósitos microbiológicos mediante medidas de higiene bucal. En resumen, se consiguió demostrar que una higiene bucal minuciosa y continuada, así como el control de otros factores de riesgo, consiguen retardar o incluso detener la progresión de la periodontitis crónica. La presencia de microorganismos es necesaria para desencadenar las enfermedades periodontales, pero otros factores, como las reacciones inflamatorias y el sistema de defensa del organismo huésped y, por lo tanto, una cierta predisposición a las enfermedades periodontales, también desempeñan un papel importante.
Las enfermedades periodontales forman parte de las enfermedades inflamatorias crónicas más frecuentes en la población anciana (parcialmente) edéntula. Numerosos estudios epidemiológicos han mostrado que la prevalencia y la gravedad de la periodontitis aumentan con la edad cronológica. De acuerdo con el IV Estudio Alemán de Salud Bucal (DMS IV) el 40% de la población alemana de 65-74 años de edad padece una periodontitis grave con profundidades de bolsa de > 6 mm, mientras que, en el grupo de edad de los adultos jóvenes de edades comprendidas entre 35 y 44 años, sólo está afectado el 21%9. Otros estudios mostraron que el porcentaje de personas con periodontitis avanzada (profundidades de bolsa superiores a 5 mm) era más bajo en los grupos de estudio de edad avanzada, lo que se puede explicar por la pérdida precoz de los dientes afectados o con una menor profundidad de bolsa como consecuencia de recesiones gingivales8. Si bien es posible que los estudios epidemiológicos disponibles no hayan tenido en cuenta todos los aspectos relevantes, se identifican más frecuentemente formas leves y moderadas de periodontitis en personas ancianas dentadas que formas avanzadas. La mayoría de las personas ancianas dentadas o parcialmente edéntulas suelen mostrar sólo unos pocos dientes afectados por cuadros patológicos severos. Son más raras las afectaciones múltiples.
En los últimos decenios la población anciana ha mostrado una tendencia creciente a conservar durante cada vez más tiempo sus dientes naturales, lo que puede modificar en determinadas circunstancias la sintomatología de las enfermedades periodontales en los mayores. Un número mayor de dientes equivale a un mayor riesgo de periodontitis, lo que pronostica un aumento de la incidencia de periodontitis avanzada en los próximos años. En un período de tan sólo 7 años transcurrido entre la publicación del DMS III y el DMS IV se registró un aumento de la prevalencia de las enfermedades periodontales graves en el grupo poblacional de 65-74 años de edad del 24% al 40%9. Es de lamentar que sólo unos pocos estudios analicen la salud periodontal de los estratos poblacionales de edad más avanzada. Un estudio reciente llevado a cabo en Estocolmo en personas mayores de 80 años no institucionalizadas mostró que más del 50% de los sujetos de estudio por lo demás sanos cumplía los criterios de una periodontitis «severa»11. Es posible que en los estudios transversales puros influya un fenómeno denominado efecto de cohortes19, de modo que harán falta estudios longitudinales para hacerse una idea de la situación real.
Un estudio chino observó la salud periodontal de un grupo de sujetos sanos y de un grupo de sujetos ancianos durante un período de 10 años. Se constató que la progresión de la periodontitis dependía de la gravedad de la enfermedad en el momento de iniciarse el estudio. La edad mostró ser un factor de riesgo para la progresión de la periodontitis, pero no para la aparición de novo2. Esto indujo a los autores a sospechar que los dientes afectados podían padecer un déficit inmunitario local asociado a la edad. También es posible que la enfermedad periodontal misma pudiera contribuir a esta disminución de la respuesta inmunitaria.
Factores de riesgo y grupos de riesgo
Numerosos estudios muestran que las infecciones periodontales están correlacionadas con factores sociodemográficos complejos, como la edad, el sexo, el origen étnico, la formación y los ingresos económicos. Ahora bien, algunos hábitos, como una mala higiene bucal, fumar, no acudir con regularidad a las citas de revisión dental periódicas, el sedentarismo y un estilo de vida con mucho estrés, constituyen otros factores de riesgo. Y finalmente hay que mencionar la relación existente con distintas enfermedades sistémicas como la diabetes. También es probable que varios de estos factores de riesgo sean interdependientes.
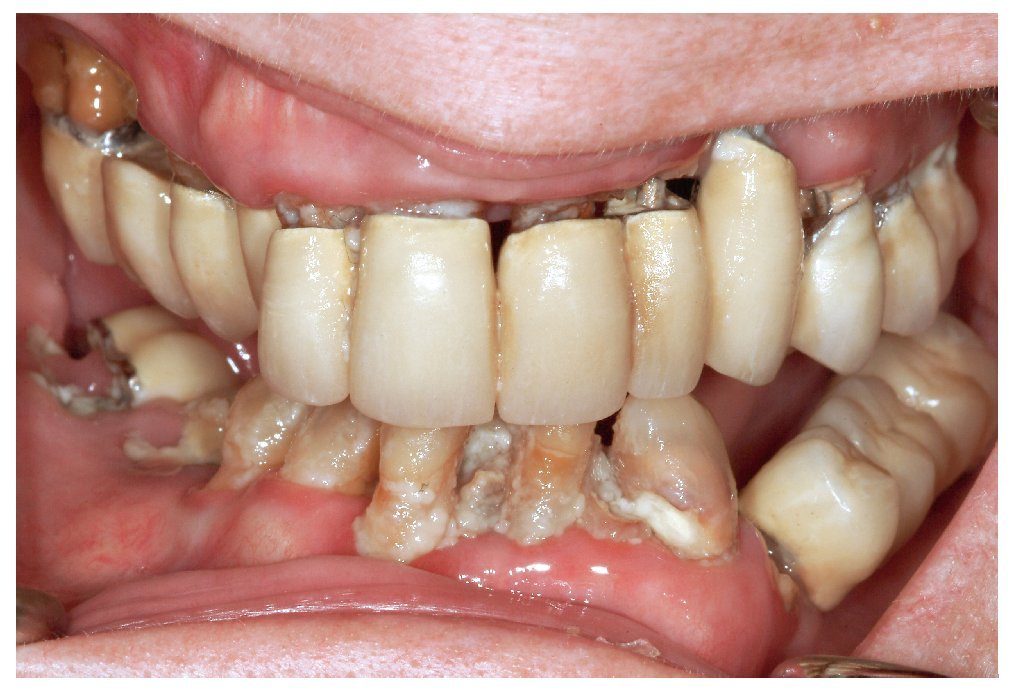
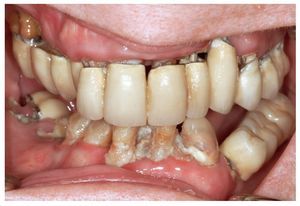
Varios estudios pudieron mostrar que los pacientes frágiles, dependientes e institucionalizados presentan por regla general una muy mala salud bucal y un estado dental deficitario, además de una higiene bucal insuficiente, y que suelen padecer con mayor frecuencia gingivitis y periodontitis graves que las personas de la misma edad autónomas (fig. 1). Un estudio suizo, en el marco del que se llevó a cabo un examen odontológico a pacientes ancianos en el momento de su ingreso en un centro geriátrico, llegó a la conclusión de que la enfermedad periodontal con una prevalencia del 45% de todos los dientes naturales era la entidad que más precisaba un tratamiento odontológico21.
Figura 1. La pérdida progresiva de motivación y la pluripatología creciente provocan un empeoramiento de la higiene bucal y del estado periodontal especialmente en pacientes dependientes.
Se consideran un grupo de riesgo especial los pacientes encamados, dado que se ha podido demostrar una relación entre las infecciones periodontales, la microflora oral y las neumonías por aspiración en pacientes frágiles, residentes en centros geriátricos22. Se ha publicado recientemente una revisión sistemática sobre esta problemática, pero las evidencias son poco concluyentes20.
En resumen, se puede afirmar que las personas dependientes institucionalizadas representan un grupo de alto riesgo para las enfermedades periodontales. La explicación se puede hallar, por un lado, en una mala higiene bucal derivada de una dependencia progresiva, y por otro lado, en un cambio de prioridades cuando otros problemas de salud pasan a un primer plano. En determinadas situaciones adquieren relevancia obstáculos como los problemas de movilidad, las dificultades de acceso a servicios odontológicos y también la escasez de recursos económicos. Las enfermedades sistémicas, la fragilidad, las limitaciones funcionales y la xerostomía inducida por medicamentos pueden dificultar la higiene bucal y aumentar la propensión de las estructuras periodontales a las infecciones.
Predisposición a las enfermedades periodontales
Se ha relacionado a menudo la aparición más frecuente de enfermedades periodontales en la vejez con un período de exposición más largo de las estructuras periodontales a la placa bacteriana. Parece ser que el propio proceso de envejecimiento o algunos problemas de salud asociados a la edad podrían influir también en la predisposición a las enfermedades periodontales. El conocimiento profundo de los cambios que experimentan los tejidos con el paso de los años no sólo es importante para comprender mejor la fisiopatología del envejecimiento, sino que también adquiere relevancia clínica en la planificación del tratamiento de pacientes ancianos y pacientes geriátricos. Sin entrar a fondo en los fundamentos biológicos, existe la sospecha de que la edad es por sí misma un factor predisponente para las inflamaciones periodontales. Dado que las citocinas IL-1, IL-6, IL-10, el TNF-α, las metaloproteinasas de la matriz y la NADPH oxidasa NOX27 desempeñan un papel esencial en la destrucción periodontal, parece factible que los cambios en su estimulación y síntesis debidos a la edad puedan influir considerablemente en la predisposición a las enfermedades periodontales en la vejez. El envejecimiento también cambia la capacidad del individuo para adaptarse al estrés ambiental. A nivel biológico esto representa un empeoramiento progresivo e irreversible de la función de diversos órganos y tejidos. Es posible que en la vejez los cambios de respuesta del huésped a los microorganismos de la placa influyan en la destrucción periodontal. Los cambios de los tejidos periodontales asociados a la edad han sido profusamente estudiados, pero, sin embargo, se sabe poco acerca de la reacción del periodonto de las personas mayores a las infecciones microbianas.
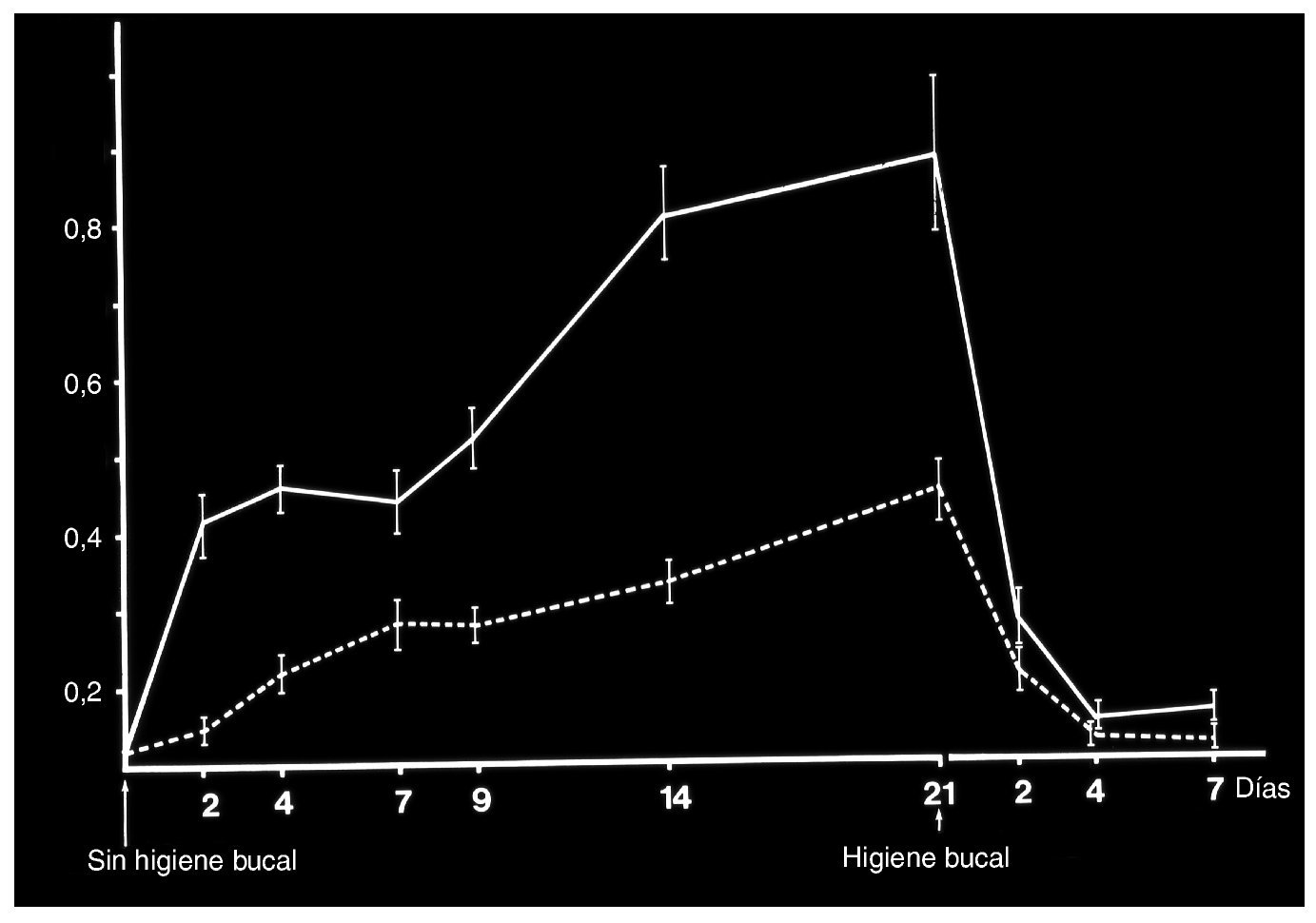
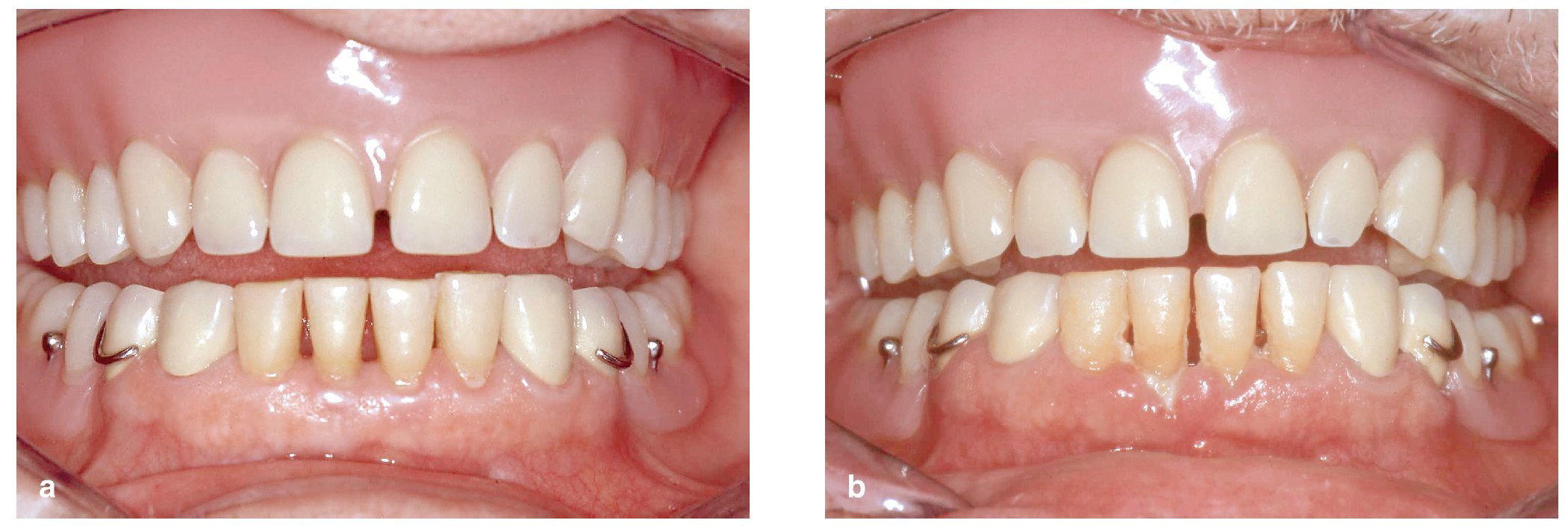
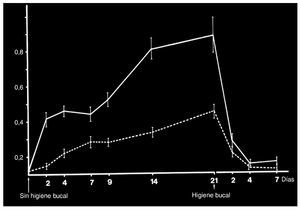
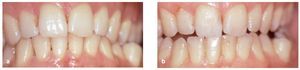
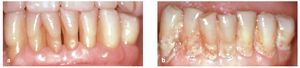
Un estudio controlado acerca de la gingivitis experimental realizado en un grupo de voluntarios de 20-24 años de edad y en otro grupo de 65-78 años de edad, los cuales renunciaron voluntariamente a las medidas de higiene bucal durante un período de 21 días, mostró que en el grupo de personas mayores la gingivitis apareció con mayor rapidez y con mayor agresividad que en los voluntarios más jóvenes10 (figs. 2 a 4). La formación de placa también fue más intensa en el grupo de voluntarios mayores. La gingivitis remitió rápidamente al volver a reanudar la higiene bucal al cabo de 3 semanas y no se observaron diferencias en el proceso de curación entre ambos grupos. Otro estudio investigó la composición exacta y el metabolismo de la placa bacteriana en voluntarios jóvenes y en voluntarios mayores. Los resultados del estudio mostraron que la placa de 4 días y 9 días de antigüedad contenía un número inferior de microorganismos vivos en los voluntarios mayores que en los participantes más jóvenes. La evolución y el metabolismo de la placa distintos pueden estar relacionados con los cambios que experimenta el medio bucal con el envejecimiento. Con la presencia de recesiones gingivales aumenta la superficie sobre la que puede asentarse la placa. Además, el cemento y el esmalte presentan características superficiales distintas, lo que puede influir en la acumulación de la placa. Los hábitos alimentarios, unas cantidades mayores de exudado en presencia de encías inflamadas y una posible hiposalivación son otros factores que pueden influir en las condiciones de crecimiento de la placa bacteriana.
Figura 2. Gingivitis experimental: flujo medio de líquido crevicular en voluntarios jóvenes y en voluntarios ancianos durante un período de 21 días de renuncia a medidas de higiene bucal y reanudación posterior de las mismas bajo control. Reimpresión con permiso de la editorial Wiley-Blackwell.
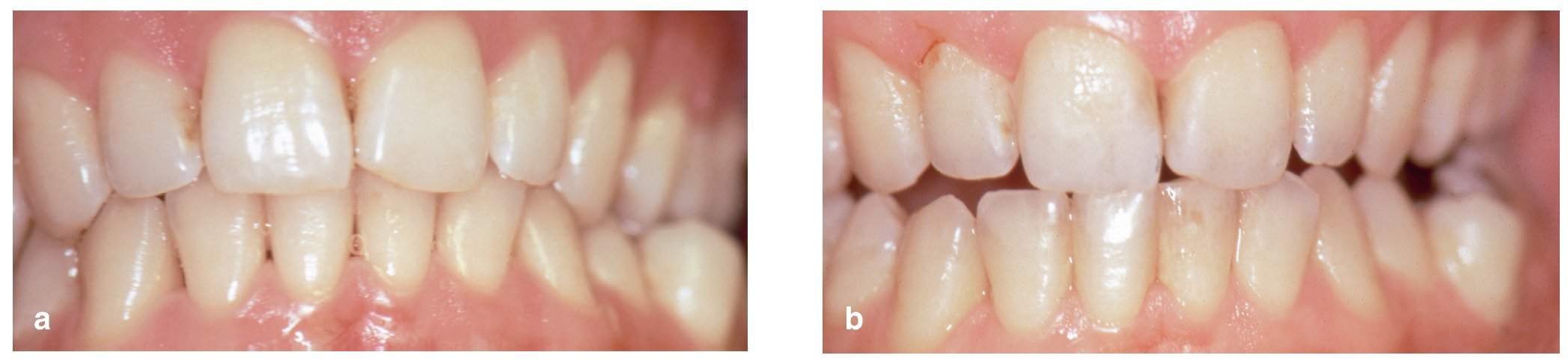
Figuras 3a y 3b. Encía clínicamente sana y dientes limpios en un voluntario joven al inicio del período de 21 días durante el que no se utilizaron medidas de higiene bucal (a). El mismo voluntario presenta una acumulación de placa después de 21 días sin utilizar medidas de higiene bucal (b). Reimpresión con permiso de la editorial Wiley-Blackwell.
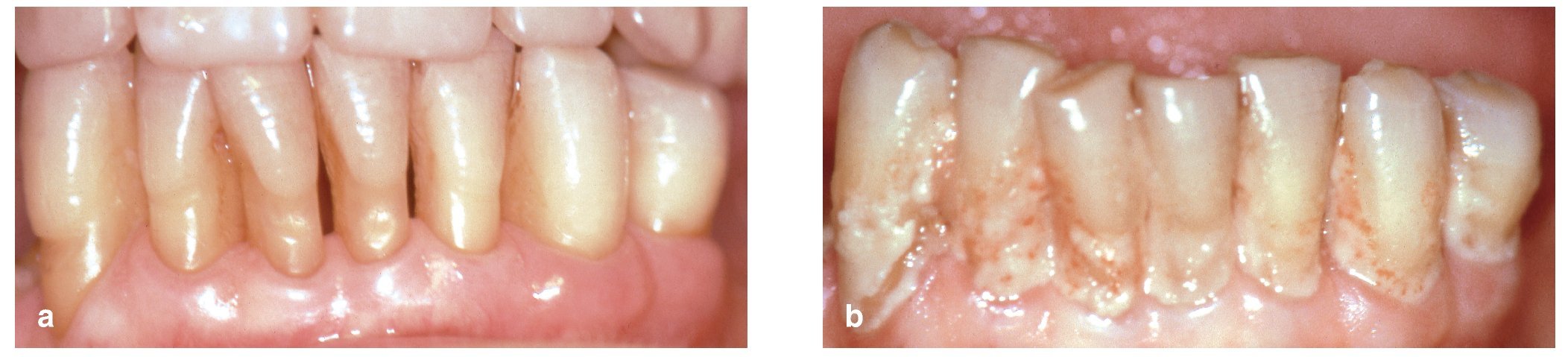
Figuras 4a y 4b. Encía clínicamente sana y dientes bien cuidados en un participante mayor al principio del período de 21 días durante el que no se utilizaron medidas de higiene bucal (a). El mismo participante muestra una acumulación exacerbada de placa después de 21 días sin utilizar medidas de higiene bucal (b). Reimpresión con permiso de la editorial Wiley-Blackwell.
Un estudio sueco publicado en 1999 analizó muestras de tejido después de generar una gingivitis experimental. Se observó que, en los voluntarios mayores, después de no practicar ninguna medida de higiene bucal durante 21 días, los infiltrados inflamatorios eran más intensos, con un predominio de linfocitos B y una menor densidad de células PMN, que en los participantes más jóvenes5. Se obtuvieron niveles persistentemente más altos de IgG3 en el exudado gingival de los voluntarios mayores en comparación con los del grupo de menor edad. Los autores atribuyeron este hallazgo a un cambio en la respuesta a los antígenos de la placa dependiente de la edad, así como a niveles séricos altos de inmunoglobulinas también relacionados con la edad. Sin embargo, en la bibliografía también se describen resultados que difieren de los anteriores. Las diferencias se pueden explicar por la edad considerablemente más joven de los participantes respectivos23.
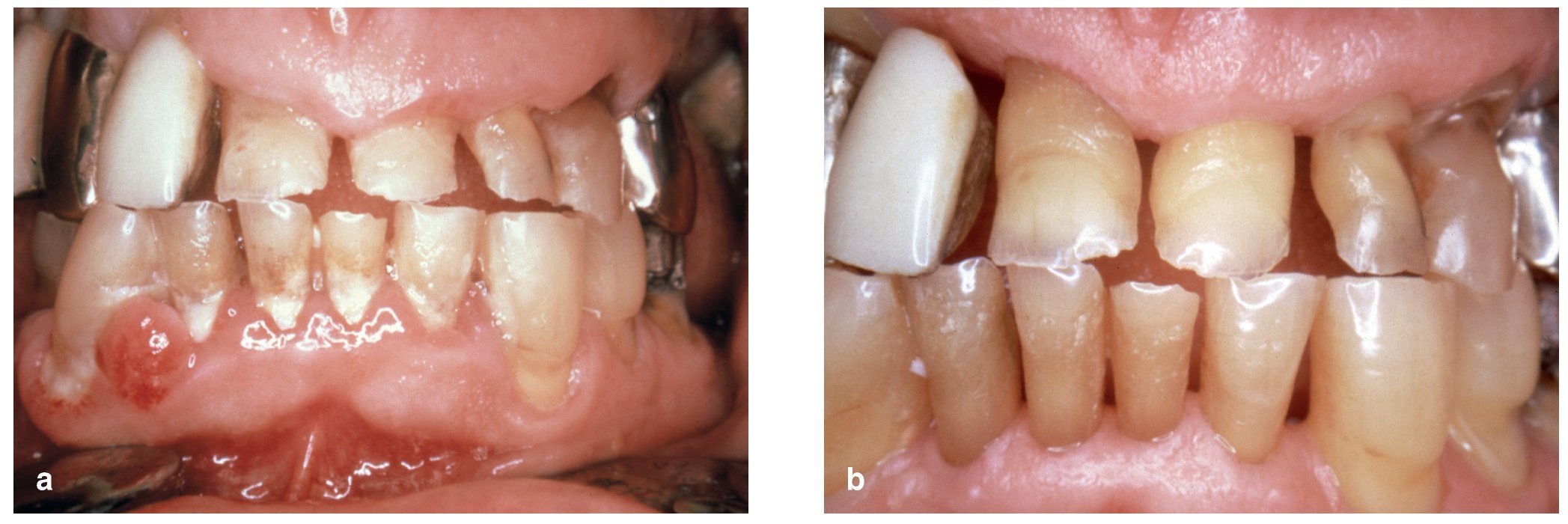
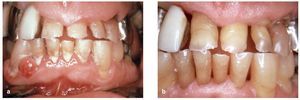
De acuerdo con las evidencias disponibles se cree que el envejecimiento conlleva un cambio en la respuesta del huésped a la placa bacteriana, dando lugar a una reacción inflamatoria más intensa de la encía. En realidad se puede afirmar que todavía no se conoce bien la influencia del envejecimiento sobre el sistema inmunitario y las reacciones inflamatorias. Aunque se han podido documentar niveles plasmáticos distintos de citocinas proinflamatorias y de citocinas antiinflamatorias, todavía no se ha investigado suficientemente ni la evolución ni la causa de estos cambios. Por regla general, las enfermedades periodontales muestran una evolución más lenta en los pacientes ancianos (figs. 5a y 5b). La reacción inflamatoria más intensa, demostrada en estudios sobre gingivitis experimental, podría ser un mecanismo de defensa local del organismo destinado a compensar la menor eficiencia del sistema inmunitario en la vejez6.
Figuras 5a y 5b. Las enfermedades periodontales suelen progresar lentamente en los pacientes mayores. Este paciente de 88 años mostraba una buena higiene oral (a) hasta que a los 91 años acudió a la cita de revisión con aspecto de dejadez, mal afeitado y vestido con un chándal (b). La recesión periodontal progresa lentamente en los pacientes ancianos y no es raro que se asocie a un empeoramiento del estado general.
Inflamaciones periodontales y enfermedades sistémicas
Se ha establecido una relación entre los procesos inflamatorios y distintas enfermedades crónicas y enfermedades asociadas a la vejez, como enfermedades cardiovasculares, artrosis, atrofia muscular, fragilidad y mortalidad17. Estas suposiciones se basan en la aparición de cambios en los niveles plasmáticos de citocinas a consecuencia del envejecimiento del sistema inmunitario y/o de las células no inmunitarias.
Varios estudios de base poblacional longitudinales y estudios intervencionales prospectivos de gran envergadura mostraron además que las infecciones periodontales y la pérdida dentaria se asocian a un aumento del riesgo de arteriosclerosis, cardiopatías coronarias e ictus. Estas relaciones son plausibles desde el punto de vista biológico y se pueden demostrar mediante la determinación de marcadores inflamatorios sistémicos. Al mismo tiempo se han de tener en cuenta los factores de riesgo compartidos de ambas enfermedades desde la perspectiva etiológica. Tres metaanálisis recientes confirman el aumento del riesgo de enfermedades cardiocirculatorias en relación con la periodontitis3,12,13. Sin embargo, se desconoce en gran medida la influencia que ejercen los factores genéticos sobre los cambios en las reacciones inflamatorias asociados a la edad y las enfermedades crónicas. Las citocinas actúan en una matriz compleja formada por factores genéticos, biológicos, conductuales, socioeconómicos y ambientales, y también por la comorbilidad. Todavía no se sabe qué papel desempeñan las enfermedades periodontales como causa no detectada de estrés inflamatorio en la vejez, pero podrían contribuir a una mayor morbilidad, limitación funcional y mortalidad.
Pronóstico
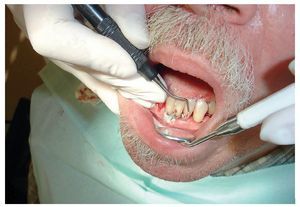
Se considera en general que el pronóstico del tratamiento periodontal es mejor en los pacientes ancianos, dado que la enfermedad parece progresar con mayor lentitud que en los pacientes más jóvenes con idéntico grado de destrucción periodontal. El pronóstico depende también de la evolución y del período de tiempo que el tejido periodontal ha estado expuesto a la placa. Por último, la pérdida de inserción moderada también tiene en los pacientes mayores un pronóstico más favorable que en los más jóvenes. Una higiene bucal meticulosa es un factor decisivo, independiente de la edad, para el pronóstico del tratamiento periodontal. Los nichos de retención de placa derivados de las restauraciones protésicas o la presencia de recesiones gingivales exigen una mayor destreza manual y minuciosidad a los pacientes mayores para conseguir una higiene bucal correcta (fig. 6).
Figura 6. Con la edad se pierde destreza manual, por lo que se deberían adaptar los instrumentos para la higiene bucal a las capacidades individuales del paciente.
Lindhe y Nyman14 demostraron a lo largo de un período de 5 años que el tratamiento de una periodontitis avanzada puede proporcionar los mismos resultados positivos en pacientes mayores que en pacientes jóvenes siempre que todos ellos acudan puntualmente a las citas de revisión periódicas. El mismo grupo de investigadores estudió posteriormente la influencia del envejecimiento sobre el pronóstico del tratamiento periodontal15. Después de un período de seguimiento de 14 años, el grupo de pacientes jóvenes y el grupo de pacientes mayores mostraron el mismo aumento mínimo de la profundidad de bolsa y de pérdida de inserción. Un estudio llevado a cabo por Axelsson et al1 proporcionó resultados positivos similares recogidos a lo largo de un período de observación de 30 años. Parece ser que el pronóstico depende más del riesgo de reinfección que de la capacidad de curación de los tejidos. Según Rosling et al18, hacia el final del tratamiento activo es posible hacer una estimación de la predisposición o de la probabilidad de reinfección en función de la pérdida ósea alveolar y de las profundidades de sondaje independientemente de la edad del paciente. La capacidad de recuperación biológica de la encía en la edad avanzada parece totalmente suficiente para asegurar el éxito del tratamiento periodontal; el riesgo para las personas mayores se deriva de la pérdida a largo plazo de destreza manual para llevar a cabo una higiene bucal suficientemente meticulosa.
Tratamiento periodontal y profilaxis
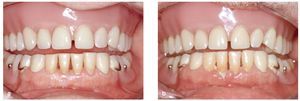
La experiencia clínica y los datos científicos corroboran que la enfermedad periodontal se puede tratar con buenos resultados también en los pacientes ancianos y que el pronóstico suele ser bueno (figs. 7a y 7b). En el momento de planificar el tratamiento se debería tener en cuenta, no obstante, que el colectivo de los pacientes mayores es sumamente heterogéneo. Muchos pacientes ancianos son vitales y tienen una buena salud, pero otros están enfermos y son dependientes. La mayoría de los mayores viven en su casa, pero otros residen en centros asistenciales o geriátricos. Ettinger4 separó en dos grupos a los pacientes no dependientes, residentes en su domicilio, y a los pacientes frágiles, funcionalmente dependientes. La planificación del tratamiento es distinta de entrada, aunque no siempre está claramente delimitada. Además de la salud bucal, se han de tener en cuenta otros factores, como la actitud, las experiencias anteriores relacionadas con tratamientos dentales y las expectativas creadas en torno al tratamiento. También se han de tener en cuenta el estado físico y el estado emocional, la movilidad y el entorno social del paciente en el proceso de decisión terapéutico. La edad no constituye por sí misma una contraindicación para el tratamiento periodontal, pero el estado de salud general y la capacidad de resistencia del paciente limitan en muchas ocasiones las alternativas de tratamiento. En esta situación conviene sopesar cuidadosamente la necesidad de una cirugía periodontal invasiva frente a un posible tratamiento conservador considerando especialmente los riesgos médicos generales.
Figuras 7a y 7b. Un paciente de 70 años con gingivitis grave y periodontitis avanzada (a) mostró un resultado terapéutico estable 6 meses después de finalizar el tratamiento periodontal (b).
La finalidad de todo tratamiento odontológico es preservar la salud bucal y las funciones orales durante todo el período vital. Es mejor no retrasar el tratamiento, dado que en un momento posterior las condiciones para el tratamiento pueden ser más desfavorables. Los pacientes ancianos tienen limitaciones funcionales crónicas o las padecerán en el futuro, y no es raro que acaben presentando pluripatologías. Por consiguiente, estos pacientes se han de catalogar como grupo de riesgo en lo que se refiere a las citas de revisión que siguen al tratamiento periodontal. Un programa de citas de revisión frecuentes durante las que se efectúa una limpieza dental profesional y se vuelve a motivar al paciente mejora considerablemente el pronóstico del tratamiento periodontal (fig. 8).
Figura 8. El tratamiento periodontal proporciona los mismos resultados positivos en pacientes ancianos que en pacientes jóvenes siempre que se siga un programa de citas de revisión estricto y que el paciente se someta a limpiezas dentales profesionales periódicas (Lindhe y Nyman14).
Enfoques terapéuticos
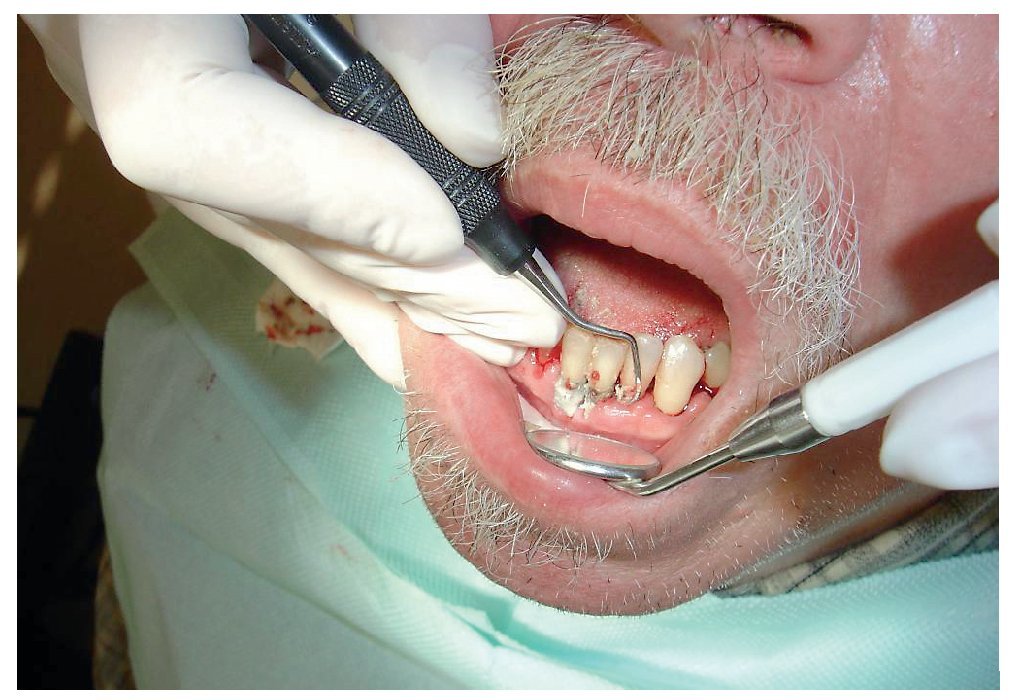
Es del todo imprescindible eliminar la placa bacteriana si se pretende curar una gingivitis o detener la progresión de una periodontitis. La limpieza mecánica de las superficies dentales infectadas es un procedimiento conservador que ha mostrado ser eficaz en combinación con el recuerdo sistemático de las instrucciones para una buena higiene bucal. Si el raspaje y el alisado solos no son suficientes para la eliminación completa de los depósitos bacterianos localizados frecuentemente a nivel subgingival, se puede practicar una intervención quirúrgica periodontal para facilitar el acceso a estos nichos. La necesidad de crear una morfología gingival que facilite el control postoperatorio de la placa constituye otra indicación de la cirugía periodontal. La edad del paciente sin otras consideraciones no es una contraindicación para la cirugía periodontal. Desde el punto de vista técnico no existen diferencias entre un paciente anciano y un paciente joven, pero cabe preguntarse si la conservación de los dientes compensa el traumatismo provocado por la intervención quirúrgica en un paciente anciano y frágil.
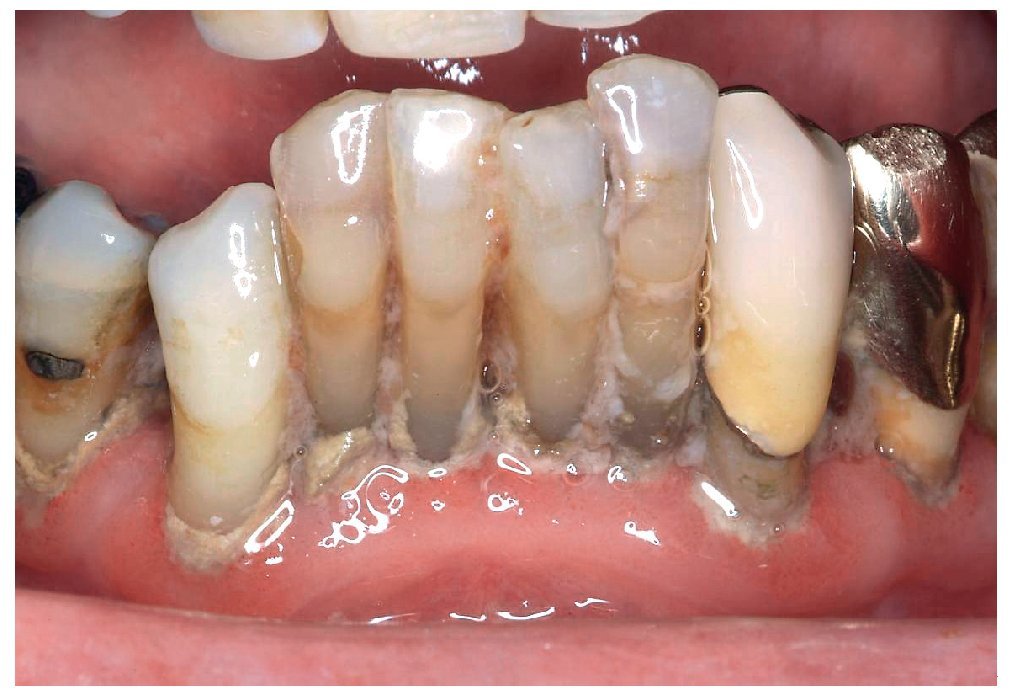
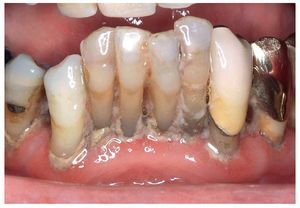
Diversos estudios clínicos han confirmado que la diferencia entre el tratamiento periodontal conservador y el tratamiento quirúrgico no es significativa. Ambos procedimientos erradican la infección, disminuyen la profundidad de las bolsas y conservan o recuperan encía insertada (fig. 9). En estos estudios, el raspaje subgingival ha demostrado ser un método eficaz para eliminar la infección subgingival y debe ser el procedimiento de elección frente a las intervenciones quirúrgicas teniendo en cuenta la capacidad de resistencia física y psicológica del paciente anciano y sobre todo del paciente frágil. En la odontología paliativa, el objetivo del tratamiento debe limitarse al control de la infección y al alivio del dolor para asegurar una buena calidad de vida oral hasta el final de la vida. Hay que prescindir de medidas terapéuticas traumáticas y costosas cuyos beneficios no compensen. El plan de tratamiento debe adaptarse en todo momento al estado general del paciente geriátrico.
Figura 9. Cuando los dientes se sostienen únicamente por el cálculo dental el tratamiento periodontal ya no puede aportar nada más, ni siquiera en el paciente anciano.
Seguimiento
La palabra clave en la gerodontología es el seguimiento. Aunque nadie duda de la importancia del control de la placa, hay que recordar que los pacientes muestran predisposiciones diferentes a las enfermedades periodontales y que la cantidad de placa es un indicador insuficiente para estimar el riesgo de reinfección periodontal. Ahora bien, tampoco se ha de permitir que los pacientes mayores acumulen cantidades importantes de placa. En un paciente que presente sólo una recesión periodontal moderada se puede rebajar a un nivel realista el objetivo último de eliminar toda la placa, ya que es razonable pensar que estos pacientes podrán conservar la dentición natural durante el resto de su vida con un seguimiento adecuado y sesiones periódicas de limpieza dental profesional.
Las higienistas dentales juegan un papel clave en el mantenimiento de la salud del periodonto de los pacientes frágiles y dependientes. Además de llevar a cabo la limpieza profesional pueden asesorar al personal sanitario o a la familia del paciente sobre la forma óptima de mantener una buena higiene bucal y cómo adaptarla a las necesidades individuales. Pueden ofrecer también programas de formación para el personal sanitario. Sería deseable que, para cumplir adecuadamente esta función, las higienistas dentales realizaran cursos de formación especializada en gerodontología y en algunos aspectos de la geriatría y en farmacología. Deberían poseer también conocimientos sobre los principales problemas médicos de los pacientes ancianos, pero especialmente sobre profilaxis antibiótica.
Conclusiones
Los pacientes mayores y muy mayores conservan sus dientes naturales hasta períodos cada vez más avanzados de su vida, por lo que se cree que en este grupo de edad crecerá espectacularmente la demanda de tratamiento periodontal. La prevención y el tratamiento de las enfermedades periodontales en el paciente anciano requieren no sólo conocer bien la biología y la patología de las estructuras periodontales, sino también un análisis pormenorizado del estado físico y del estado emocional del paciente. Los trastornos relacionados con la edad pueden influir en la valoración de los problemas periodontales, el plan de tratamiento, el pronóstico y el riesgo de complicaciones. Los estudios clínicos demuestran que el tratamiento periodontal proporciona buenos resultados también en los pacientes ancianos y que es posible conservar estos resultados a largo plazo siempre que se realice un seguimiento periódico y se mantenga una higiene bucal adecuada.
Correspondencia: P. Holm-Pedersen.
Nørre Allé 20, DK-2200 Copenhague N, Dinamarca.
Correo electrónico: php@odont.ku.dk
F. Müller.
19, Rue Barthélemy-Menn, CH-1205 Ginebra, Suiza.
Correo electrónico: frauke.mueller@unige.ch