Introducción
Los bifosfonatos se describieron inicialmente como análogos de pirofosfatos inorgánicos naturales (bifosfonatos = polifosfatos; enlace P-C-P en lugar del enlace P-O-P). Se pudo mostrar que inhiben la reabsorción ósea y que tienen un efecto importante sobre el metabolismo del calcio29. Actualmente se barajan tres posibles mecanismos de acción:
1. La inhibición directa de los osteoclastos después de la entrada en los mismos del bifosfonato unido al hueso.
2. La inhibición indirecta de los osteoclastos por una disminución de su estimulación por otras células (como los osteoblastos).
3. Disminución del número de osteoclastos como resultado de la inhibición de su formación y/o de la disminución de su ciclo vital28.
Los bifosfonatos han mostrado ser eficaces en las indicaciones clínicas siguientes: osteólisis de origen neoplásico (metástasis óseas del carcinoma de mama y del carcinoma de próstata, cánceres hematológicos etc.), hipercalcemias sobre todo en el hiperparatiroidismo, enfermedad de Paget y el tratamiento de la osteoporosis13,23. El tratamiento con bifosfonatos da lugar a una inhibición primaria de la reabsorción ósea osteoclástica característica de estas enfermedades.
La osteonecrosis asociada a bifosfonatos
En el año 2003 se informó por primera vez de una posible relación entre el tratamiento con bifosfonatos y la aparición de una osteonecrosis, con afectación aparentemente exclusiva de los maxilares16. En el artículo se describieron 36 casos de osteonecrosis localizada en la mandíbula (29 pacientes, 80,5%), en el maxilar (5 pacientes, 14%) o en ambos simultáneamente (2 pacientes, 5,5%). Todos estos pacientes habían recibido un tratamiento con bifosfonatos intravenosos, es decir, con ácido pamidrónico/pamidronato (Aredia) o con ácido zoledrónico/zoledronato (Zometa). El autor atribuyó este fenómeno, esto es, la afectación exclusiva de los maxilares, a los dientes, concretamente al hecho de que los maxilares se comunican con la cavidad oral (es decir, con el medio exterior) a través de los dientes y del periodonto y que las infecciones periodontales, los abscesos odontógenos y también los tratamientos endodónticos pueden derivar en infecciones maxilares y en un mayor recambio óseo. Esta teoría se vio respaldada por la circunstancia de que se pudo relacionar la osteonecrosis con una extracción dentaria previa en 28 pacientes (77%).
En una carta al editor de Journal of Clinical Oncology se informó de cinco pacientes que bajo el tratamiento con bifosfonatos (ácido pamidrónico y ácido zoledrónico) habían presentado necrosis intraorales del hueso maxilar20. Desde el punto de vista patogénico, Marx y Stern17, y también Migliorati20, atribuyeron esta osteonecrosis a una inhibición de las células endoteliales. Esta inhibición da lugar a una alteración de la angiogénesis intraósea que provoca una necrosis avascular del hueso maxilar. Este hueso dañado es incapaz de reaccionar a las infecciones o a los traumatismos (quirúrgicos) y acaba presentando una osteonecrosis clínicamente manifiesta. Esta disminución de la proliferación de células endoteliales y la estimulación de reacciones apoptósicas por acción de los bifosfonatos ya se demostraron en estudios experimentales10,37.
En los años 2004 y 2005 se acumularon en la bibliografía las evidencias de la relación entre la osteonecrosis maxilar y el tratamiento con bifosfonatos9,12,18,19,22,30,31. En estos casos clínicos o series de casos se había administrado ácido pamidrónico o ácido zoledrónico para el tratamiento de metástasis óseas y con menor frecuencia ácido alendrónico o ácido risedrónico para la osteoporosis conocida. Nuestro grupo de trabajo comunicó el caso de una paciente de 82 años con osteoporosis conocida que presentó una osteonecrosis asociada a bifosfonatos en el maxilar superior5. Se trataba de una paciente politratada por diversas enfermedades geriátricas con un total de ocho medicamentos, entre ellos también el bifosfonato, Actonel (Aventis Pharma, Zúrich, Suiza), a una dosis de 35 mg por semana (por vía oral en comprimidos) para la prevención de fracturas óseas secundarias a osteoporosis.
Clínica de la osteonecrosis asociada a bifosfonatos
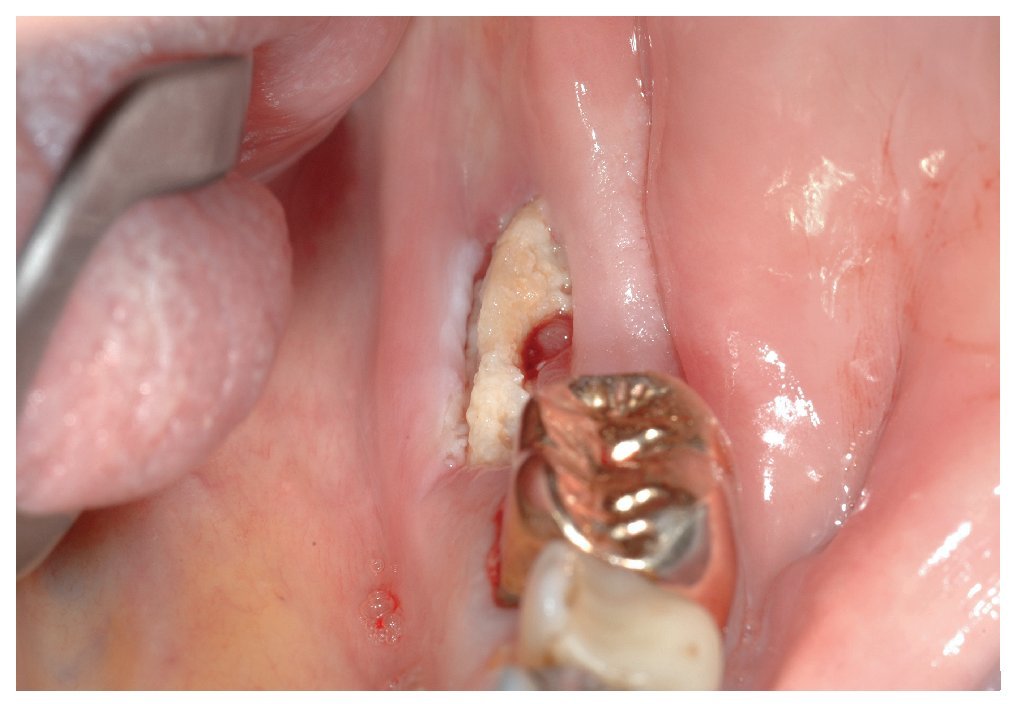
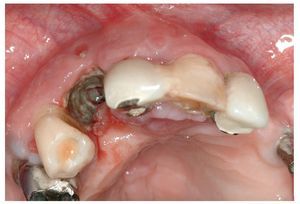
El signo clínico característico de la osteonecrosis asociada a bifosfonatos es un hueso de color blanco amarillento expuesto en el maxilar y/o en la mandíbula. El sondaje del hueso expuesto no suele provocar hemorragias y, por regla general, el paciente está asintomático22. No obstante, en áreas óseas extensas denudadas se pueden producir infecciones secundarias con un cuadro que incluye inflamación, producción de pus y dolor17. En pacientes dentados, la osteonecrosis imita a veces inicialmente un cuadro de periodontitis marginal. Después de la extracción, la cicatrización evoluciona de forma tórpida acompañada de una exposición ósea progresiva (figs. 1a a 1c). Una región afectada frecuentemente en la primera fase de la osteonecrosis asociada a bifosfonatos es la cortical lingual de la región de los terceros molares inferiores (figs. 2a y 2b). En los pacientes edéntulos se afectan a menudo zonas de la cresta alveolar maxilar y/o mandibular expuestas a la presión masticatoria directa de las prótesis totales (figs. 3a a 3c, 4a y 4b).
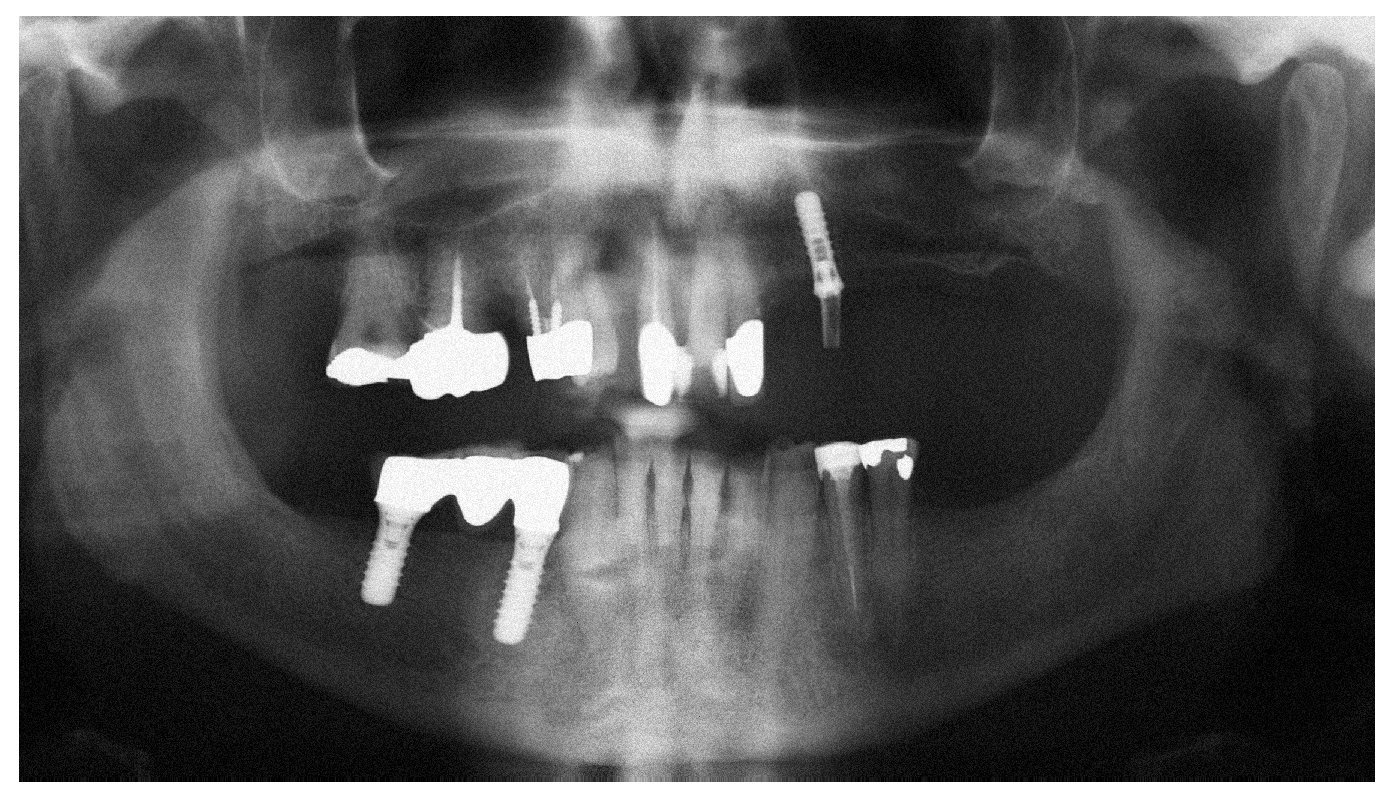
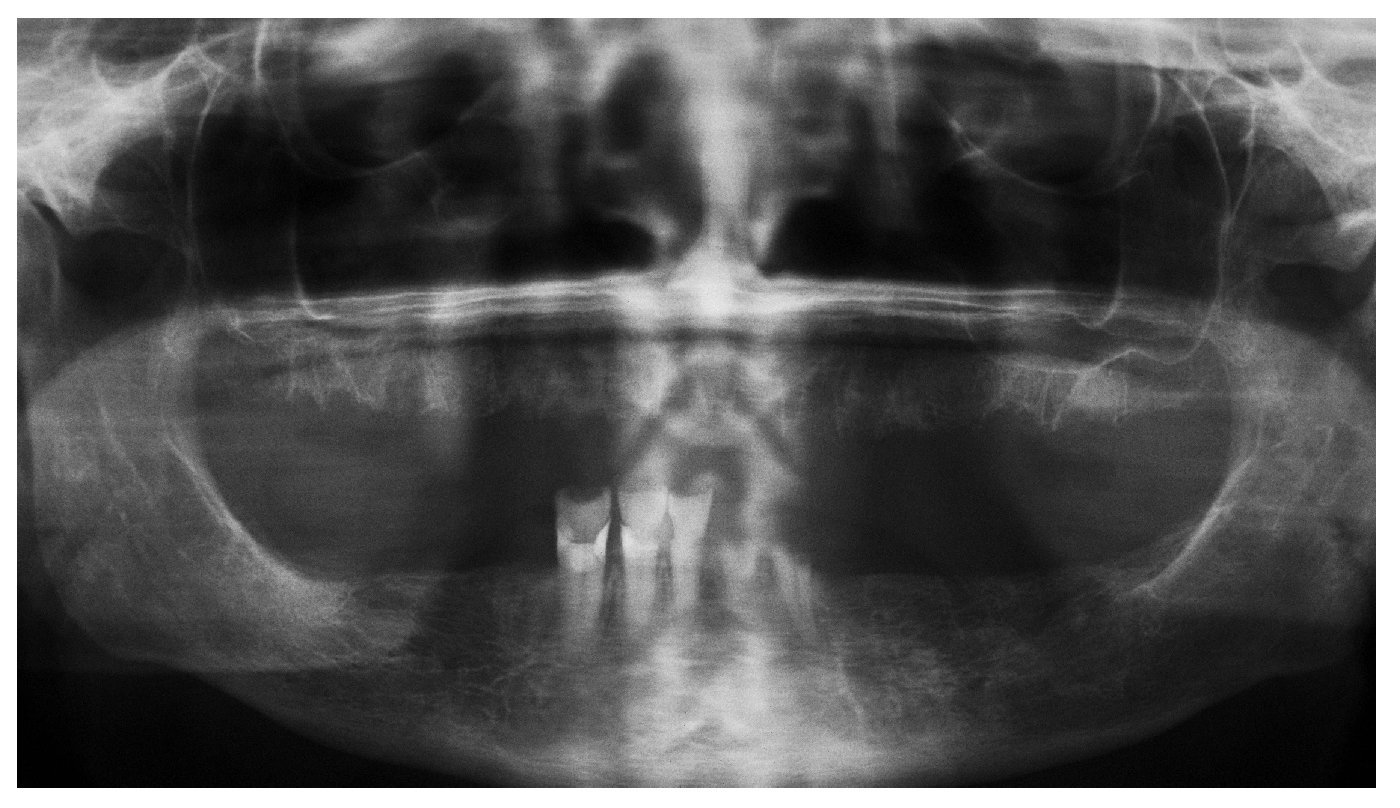
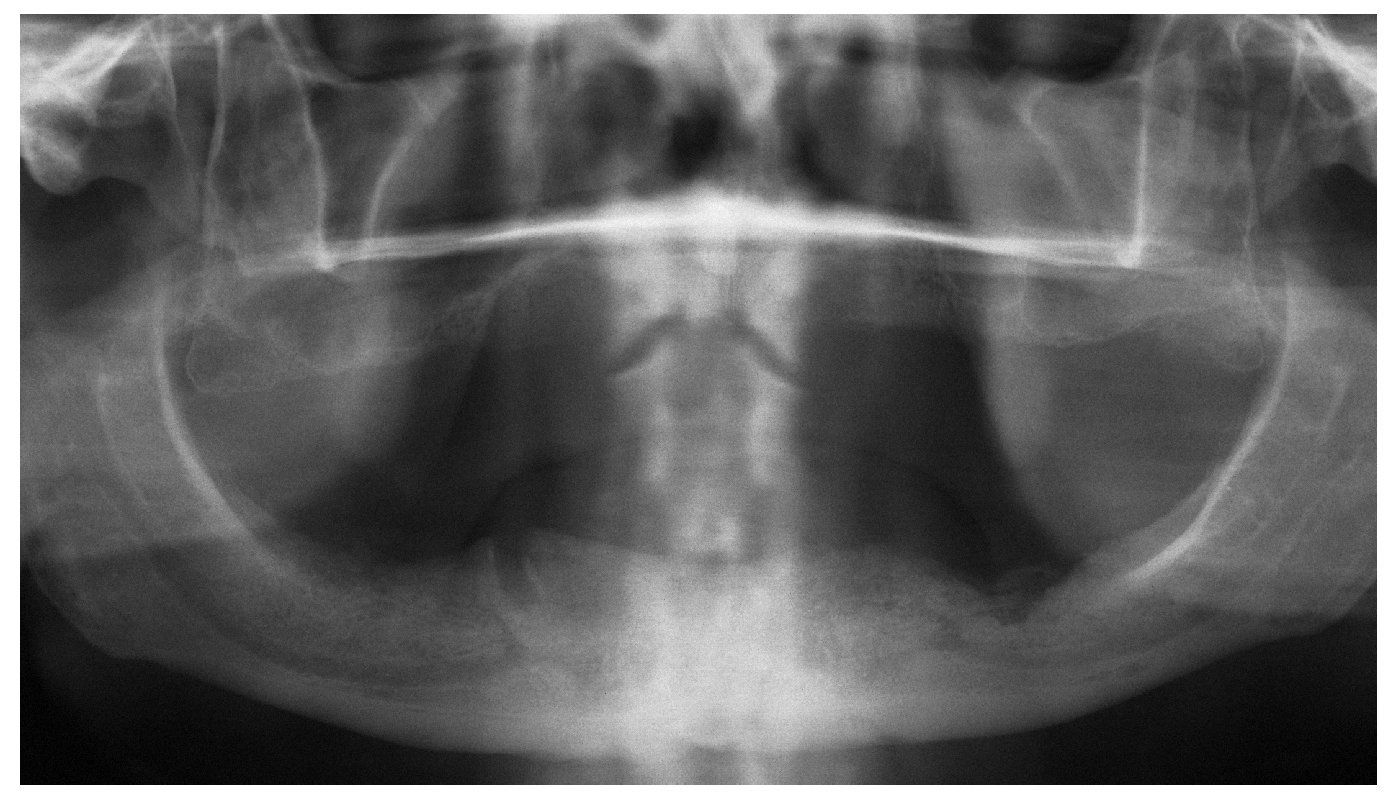
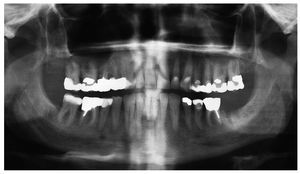
Figura 1a. Radiografía panorámica de un paciente de 58 años con mieloma múltiple conocido (diagnóstico 2005). El paciente fue tratado con bifosfonatos intravenosos (Zometa) en los años 2005 y 2006. El odontólogo del paciente efectuó una extracción del diente 12 en diciembre de 2006 y procedió a su revisión quirúrgica debido a un problema de cicatrización. El paciente acudió al servicio de urgencias de nuestra clínica en julio de 2007 como consecuencia del empeoramiento progresivo de las molestias.
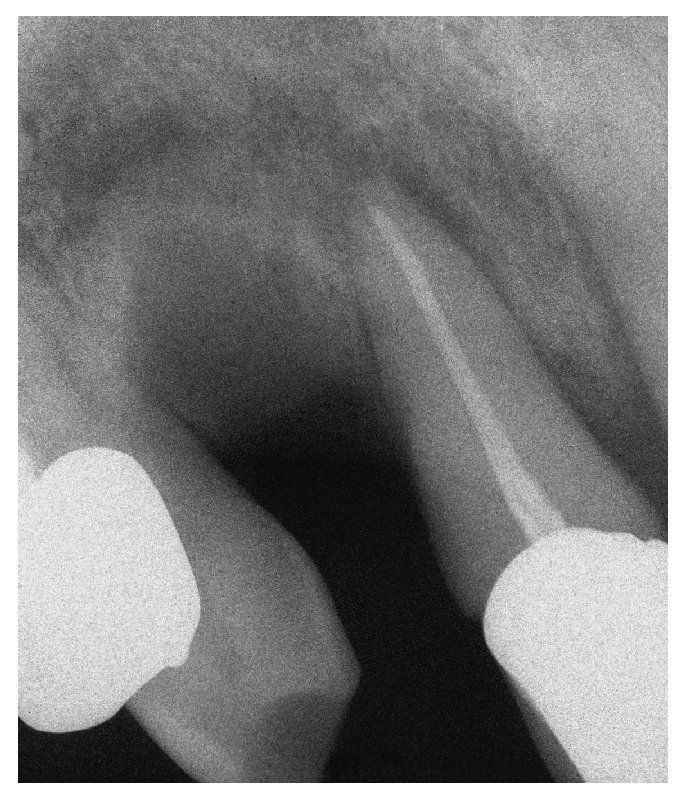
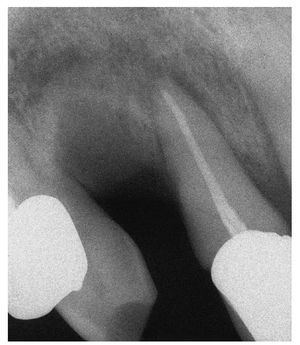
Figura 1b. En la radiografía intraoral de la región 11 a 13 se observa una región alveolar 12 no reosificada y una zona osteolítica en banda que se extiende desde el diente 11 en apical hasta el diente 13.
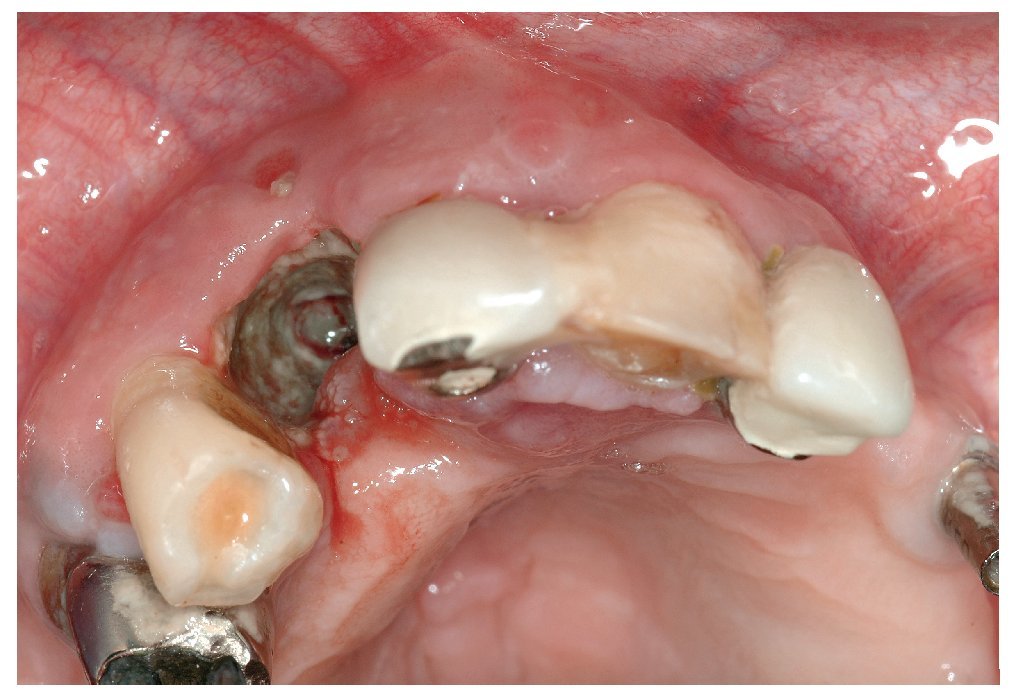
Figura 1c. Desde el punto de vista clínico destaca la presencia de hueso expuesto en la región alveolar 12. En vestibular, se observa una perforación de la mucosa queratinizada y la exposición de hueso alveolar. Además, se constata la presencia de movilidad de toda la región maxilar entre el diente 11 y el diente 13. El paciente refiere también una percepción clara de halitosis.
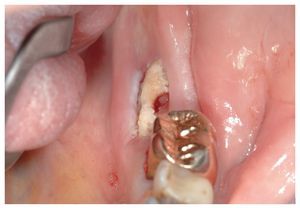
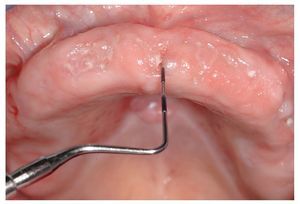
Figura 2a. Radiografía panorámica de un paciente de 69 años sometido a tratamiento con bifosfonatos intravenosos (Zometa) y a tratamiento concomitante con corticosteroides (ambos desde 2004) por un carcinoma de próstata metastatizado. En diciembre de 2006 le fue exodonciado el diente 37 por el odontólogo de cabecera. El paciente fue remitido a nuestra clínica en junio de 2007 por una falta de cicatrización del alvéolo varios meses después de la intervención.
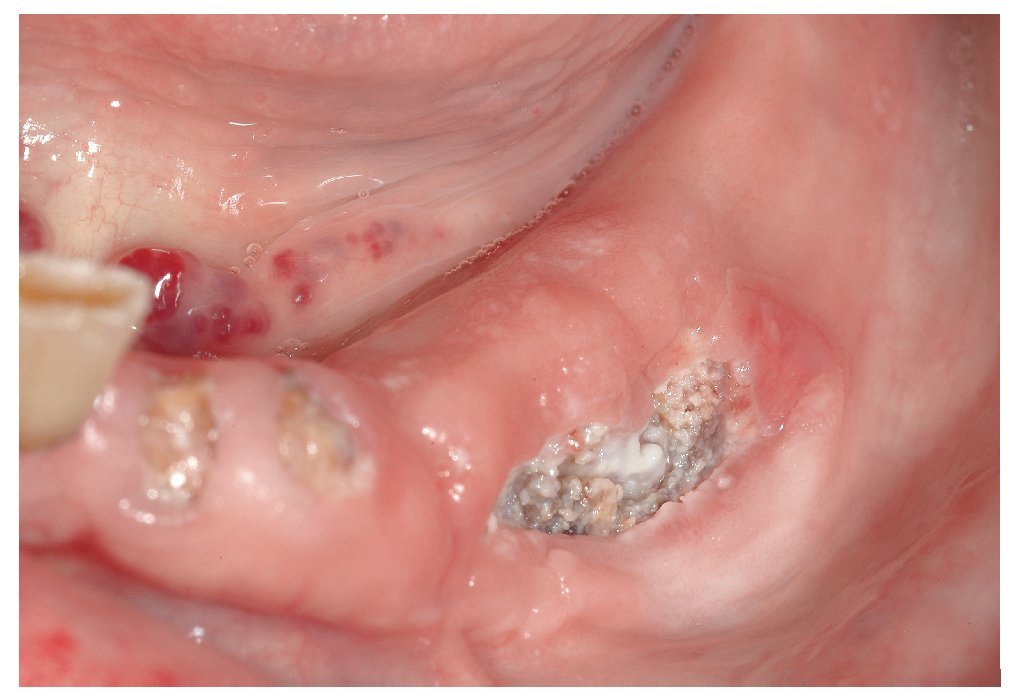
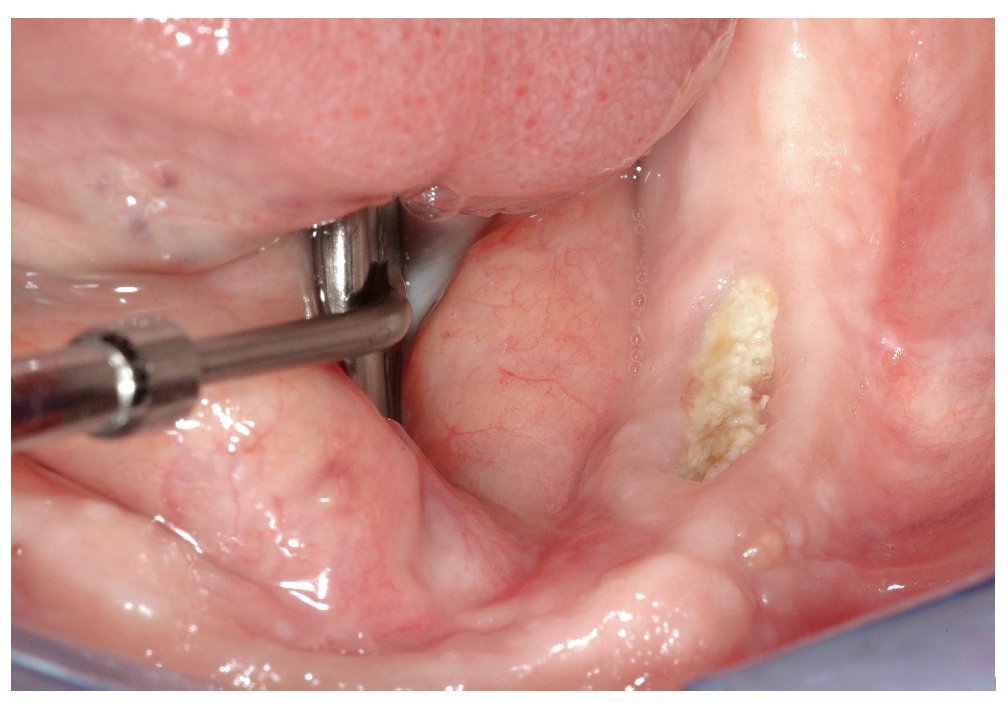
Figura 2b. En la primera exploración en julio de 2007 destacó la presencia de un secuestro óseo expuesto en la región 37 en vestibular. La región osteonecrótica era indolora y la única molestia que percibía el paciente se debía al borde óseo afilado.
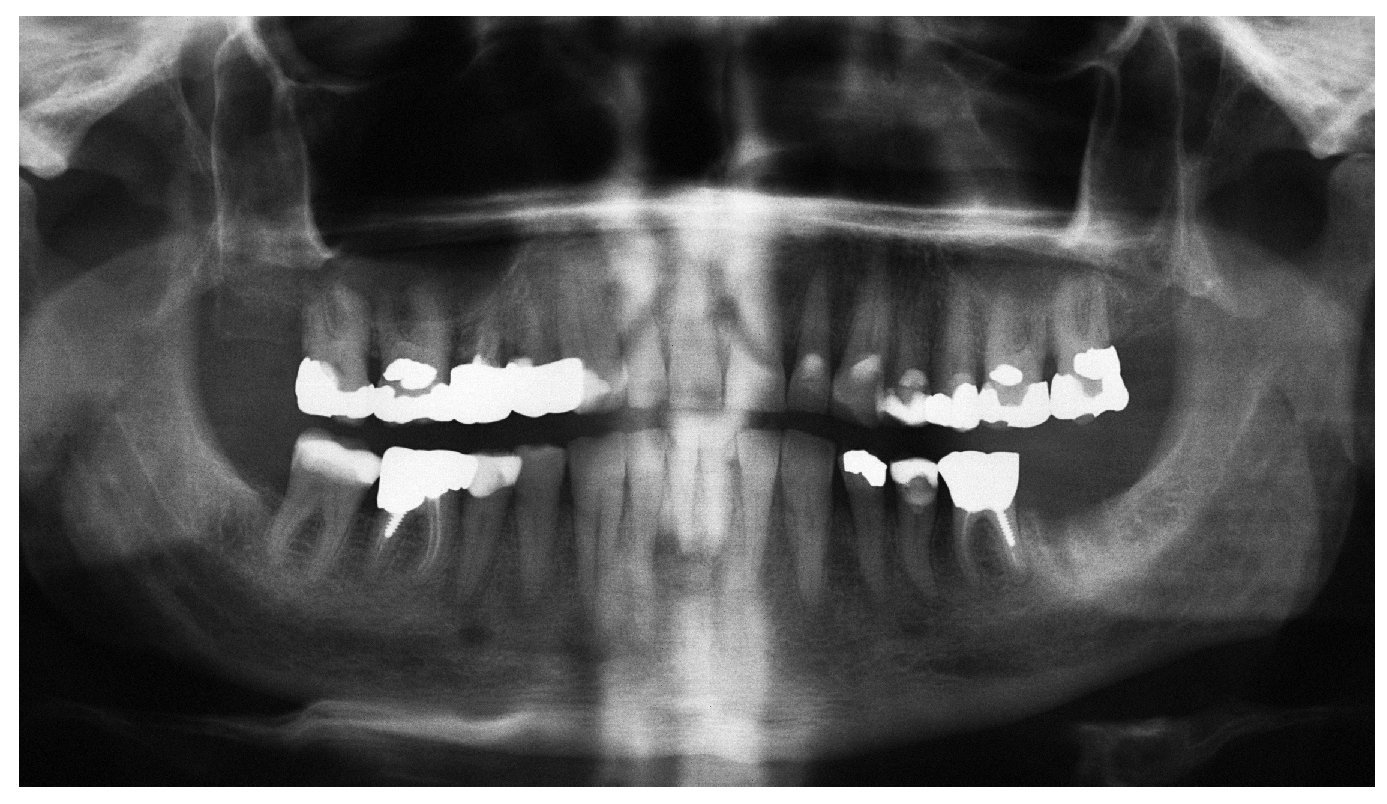
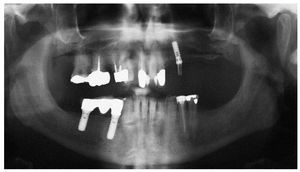
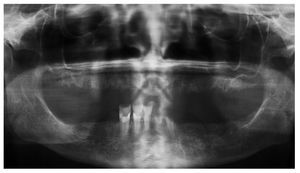
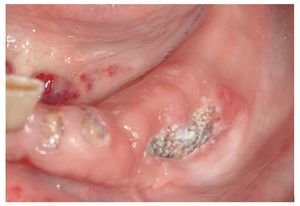
Figura 3a. Radiografía panorámica de una paciente de 68 años con un carcinoma de mama con metástasis óseas. Desde el año 2002 la paciente es tratada periódicamente con bifosfonatos intravenosos (Aredia). En 2006, el odontólogo de la paciente extrajo parte de los dientes de la mandíbula y la totalidad de los dientes superiores. La curación evolucionó de forma tórpida, sobre todo en la mandíbula, y provocó precozmente una dehiscencia de tejidos blandos. Así y todo, esta paciente no nos fue remitida hasta al cabo de 1 año.
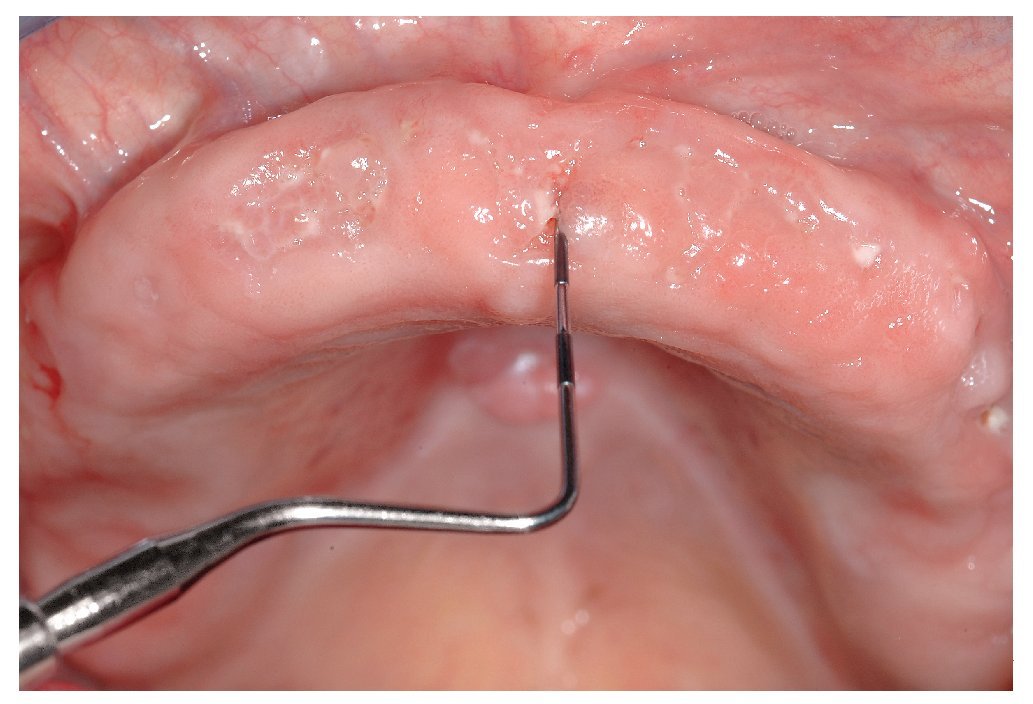
Figura 3b. En la región 34 a 36 mandibular se observa una zona ósea superficial expuesta hacia vestibular. La paciente rara vez percibe dolor en la zona de la osteonecrosis, sólo ocasionalmente con el consumo de alimentos dulces o ácidos.
Figura 3c. En los antiguos alvéolos de las regiones 16/17 a 26/27 del maxilar se palpan zonas óseas expuestas con la sonda periodontal. La paciente no refiere molestias en el maxilar.
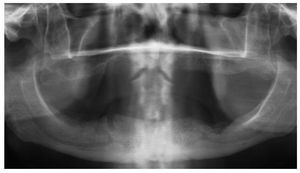
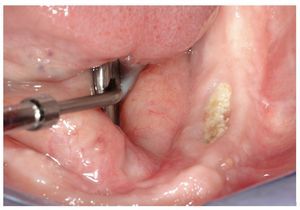
Figura 4a. Radiografía panorámica de un paciente de 64 años con carcinoma de próstata metastatizado. El paciente recibe tratamiento con bifosfonatos intravenosos (Zometa) desde 2005. El paciente es portador de una prótesis total desde hace varios años. En junio de 2007 experimentó una sensación de presión debajo de la prótesis en la región mandibular izquierda, que no desapareció después de varios intentos de ajuste por el protésico dental. En julio de 2007, el odontólogo de cabecera remitió al paciente al servicio de urgencias de nuestra clínica.
Figura 4b. Se observó una dehiscencia de tejidos blandos con exposición ósea superficial en el sector postero-inferior (región 34 a 36 hacia vestibular).
Tratamiento y prevención de la osteonecrosis asociada a bifosfonatos
En estos momentos no se dispone de un tratamiento eficaz de la osteonecrosis maxilar asociada a bifosfonatos. En la bibliografía se reiteran los informes que hablan de recidivas y zonas óseas resistentes al tratamiento. El espectro terapéutico abarca desde medidas conservadoras como el tratamiento antibiótico a largo plazo, la desinfección periódica de las zonas óseas afectadas o el desbridamiento de la superficie necrótica9,32,36 hasta intervenciones quirúrgicas radicales como la resección marginal o la resección segmentaria1,30. El uso y el éxito de la oxigenoterapia hiperbárica (sola o en combinación con otras medidas conservadoras o de forma adyuvante a una intervención quirúrgica) no están bien establecidos21. En la literatura se cuestiona y se describe de forma controvertida la influencia de la interrupción del tratamiento con bifosfonatos intravenosos y orales sobre el resultado terapéutico en la osteonecrosis manifiesta21.
Uno de los motivos podría ser la semivida larga (¡años!) de los bifosfonatos en el organismo humano. Como consecuencia de los resultados inciertos del tratamiento conservador y/o quirúrgico de las osteonecrosis se recomienda como norma general un saneamiento dental con erradicación de focos antes del tratamiento previsto con bifosfonatos y posteriormente seguir con controles dentales y estomatológicos periódicos para la detección precoz de posibles necrosis óseas1,21.
Dado que una vez ha aparecido la osteonecrosis el tratamiento es lento, invasivo y de pronóstico incierto, se deben encaminar todos los esfuerzos a mejorar la prevención. En este aspecto puede ser útil clasificar a los pacientes sometidos a tratamiento con bifosfonatos en dos grupos de riesgo1,7:
Pacientes de alto riesgo sometidos a tratamiento con bifosfonatos intravenosos y a quimioterapia, radioterapia o tratamiento con corticosteroides sistémicos.
Pacientes de bajo riesgo sometidos a tratamiento con bifosfonatos orales sin quimioterapia, radioterapia o tratamiento con corticosteroides sistémicos concomitantes.
Los pacientes del primer grupo deberían someterse a un saneamiento de los dientes antes de iniciar el tratamiento con bifosfonatos, lo que precisa de una buena coordinación entre odontólogos y oncólogos, algo similar a lo que establece el protocolo para quimioterapias y radioterapias en la región de la cabeza y del cuello3,4 o para posibles receptores de trasplantes. Este protocolo establece la necesidad de buscar y sanear previamente posibles focos dentarios.
En el segundo grupo de pacientes sometidos a tratamiento con bifosfonatos orales se plantean algunas dudas no resueltas relativas a tratamientos e intervenciones odontológicas futuras. Por ejemplo, hasta ahora la osteoporosis no constituía una contraindicación para el tratamiento con implantes2,6,8. Sin embargo, en el futuro, a la osteoporosis tratada con bifosfonatos para la prevención de fracturas óseas se le dará más bien consideración de factor de riesgo para un tratamiento con implantes programado. Por lo tanto, en los pacientes con enfermedades oncológicas de base que reciben bifosfonatos intravenosos está contraindicado, en principio, el tratamiento con implantes33. Con ocasión de un análisis retrospectivo reciente realizado en Estados Unidos se remitió un cuestionario a 1.319 pacientes tratados con implantes entre 1998 y 2006, al que respondieron un total de 458 pacientes11. Ciento quince pacientes refirieron recibir tratamiento con bifosfonatos orales. Se invitó a estos pacientes a someterse a una revisión de control a la que acudieron 72 pacientes. En ninguno de ellos se diagnosticó una osteonecrosis maxilar y la tasa de éxito de los implantes fue equivalente a la de pacientes sanos. Los autores concluyeron a partir de estos datos que, en principio, el tratamiento con bifosfonatos orales no constituye un riesgo especial de osteonecrosis en la cirugía de implantes. Sin embargo, indican como factores limitantes la duración del tratamiento con bifosfonatos (superior a 3 años) y el tratamiento concomitante con corticosteroides. Para estos pacientes se debe encontrar una solución preferiblemente no quirúrgica. Sin embargo, dado que actualmente apenas se dispone de datos sobre fracasos y complicaciones del saneamiento con implantes en relación con los bifosfonatos34, se deberían iniciar estudios prospectivos controlados centrados en este tema.
En periodoncia también cabe advertir de una alternativa terapéutica muy controvertida como es el uso de bifosfonatos para la prevención y el tratamiento de la pérdida ósea progresiva en la periodontitis activa25-27,35. Mientras no se comprendan mejor los mecanismos y las relaciones entre el uso de bifosfonatos y la aparición de osteonecrosis maxilar, y no se disponga de opciones terapéuticas eficaces, se debe prescindir del uso clínico de bifosfonatos para el tratamiento periodontal. En traumatología dental se ha informado repetidamente de las propiedades inhibidoras de la reabsorción de los bifosfonatos en el tratamiento de dientes avulsionados14,15,24. En este campo, como en el de la periodoncia, rige el principio de prescindir del uso clínico de bifosfonatos ante las evidencias científicas actuales.
Correspondencia: Michael M. Bornstein.
Clínica de Cirugía Oral y Estomatología.
Clínicas Odontológicas de la Universidad de Bern. Freiburgstrasse 7, CH-3010 Berna, Suiza.
Correo electrónico: michael.bornstein@zmk.unibe.ch