Introducción
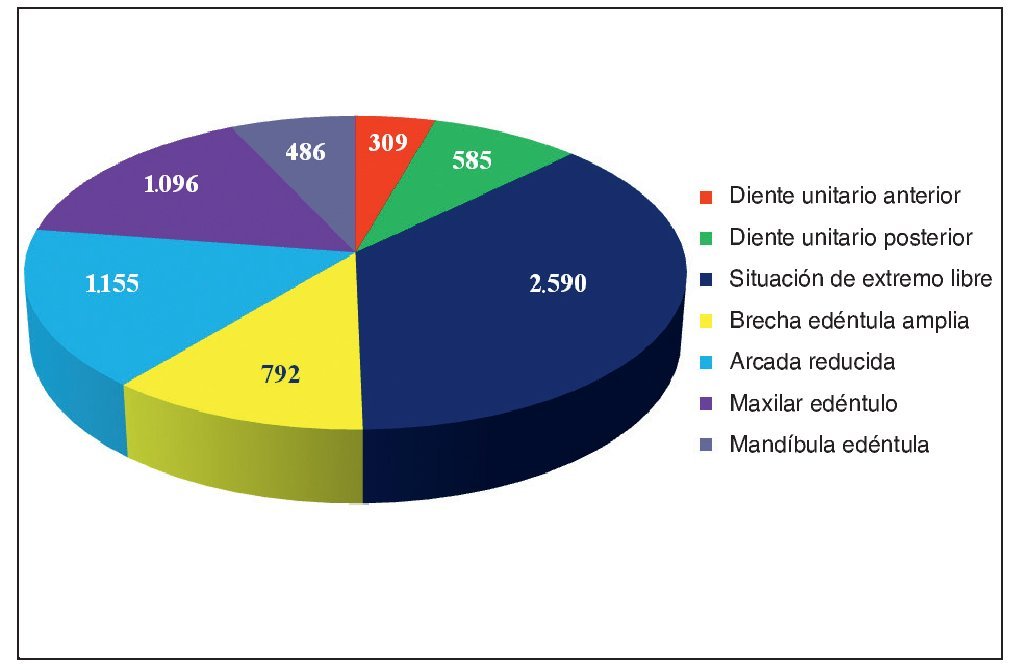
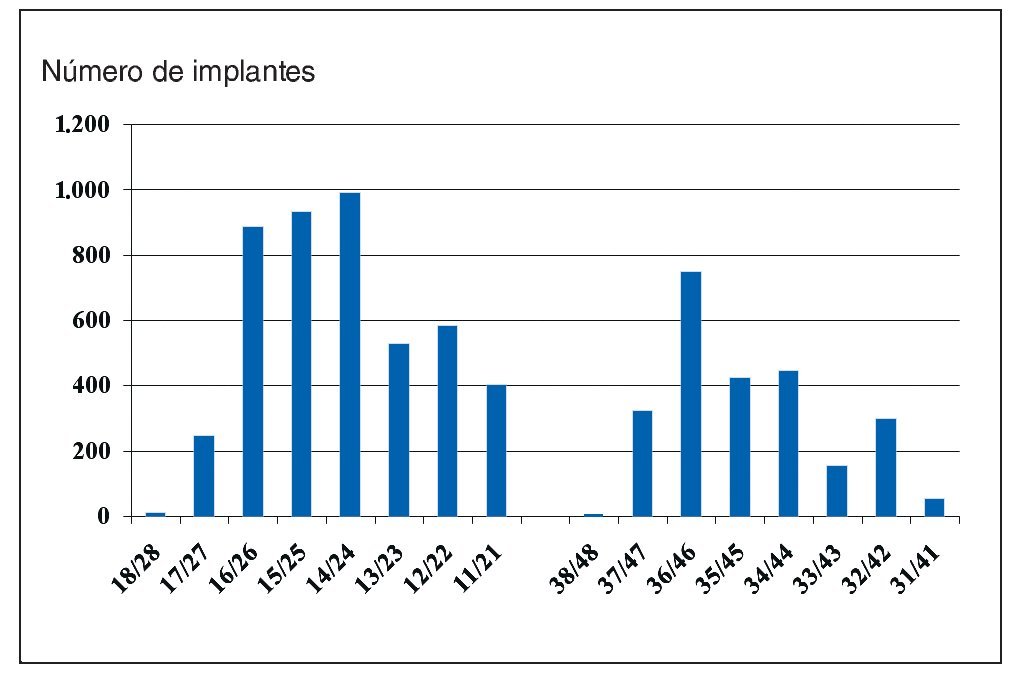
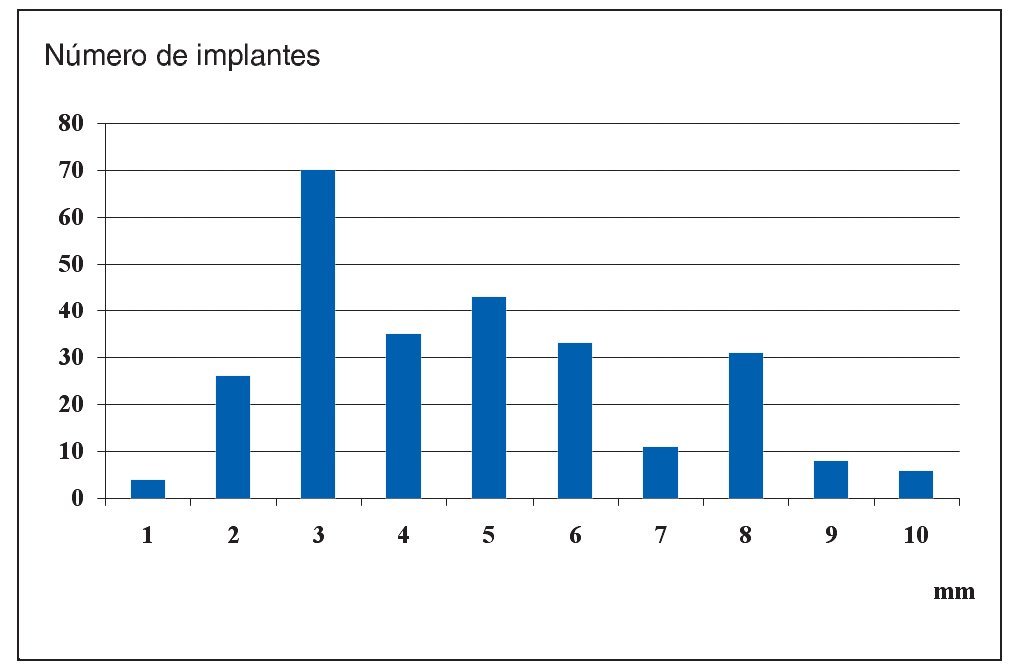
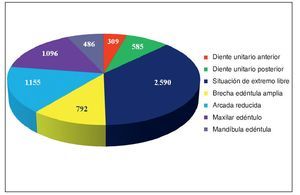
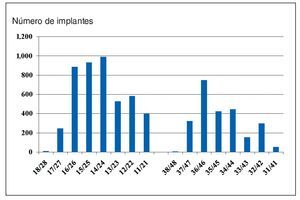
Las rehabilitaciones protésicas sobre implantes ofrecen diversas posibilidades para restablecer las funciones fonética y masticatoria y pueden contribuir de forma decisiva a mejorar la calidad de vida de los pacientes. La complejidad de la planificación irá en función del objetivo perseguido, del estado general del paciente y de las condiciones óseas y gingivales que ofrezca la localización del futuro implante. En el pasado la rehabilitación de maxilares totalmente edéntulos con atrofia encabezaba la lista de indicaciones, pero en la actualidad dicho liderazgo, con un 77,4% de los casos, lo ostentan las arcadas reducidas (fig. 1). Según el análisis llevado a cabo en la consulta de los autores los tratamientos con implantes se localizaron mucho más en el maxilar (65,2%) que en la mandíbula (34,8%). La distribución de los implantes en las arcadas se puede obtener de la figura 2.
Figura 1. Indicaciones de 7.013 implantes.
Figura 2. Distribución de los implantes en las arcadas (n = 7.013).
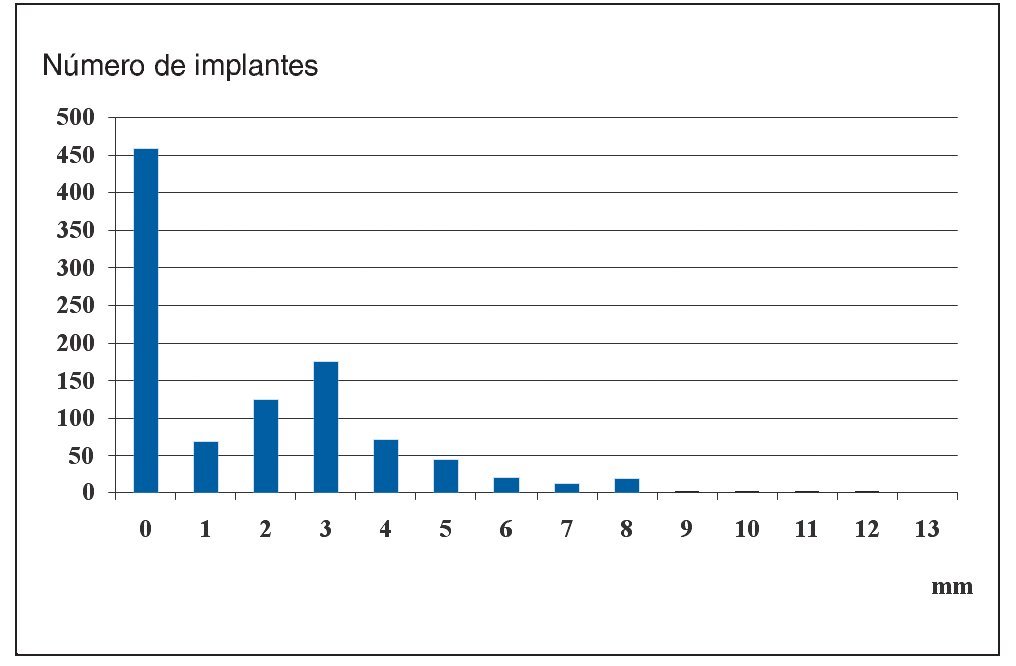
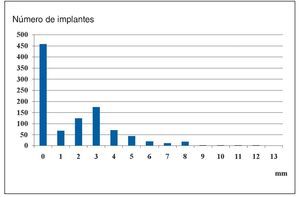
El cambio de indicación ha conllevado una modificación de la planificación y del procedimiento quirúrgico. El maxilar presenta peores condiciones morfológicas, lo que en un porcentaje elevado de casos requiere la instauración de técnicas de aumento. En un estudio prospectivo de 1.003 implantes realizado en 364 pacientes se midieron intraoperatoriamente la situación ósea y las dimensiones del material de aumento. Los déficits óseos observados con más frecuencia fueron apicales y vestibulares. En 906 implantes (90,3%) se pudo mejorar la situación morfológica por medio de injertos de aposición. La indicación se había establecido en aquellos casos en los que la lámina ósea delimitante era inferior a 1 mm o en los que existía déficit de hueso (zonas del implante expuestas) (fig. 3).
Figura 3. Déficit de hueso vestibular en 1.003 implantes.
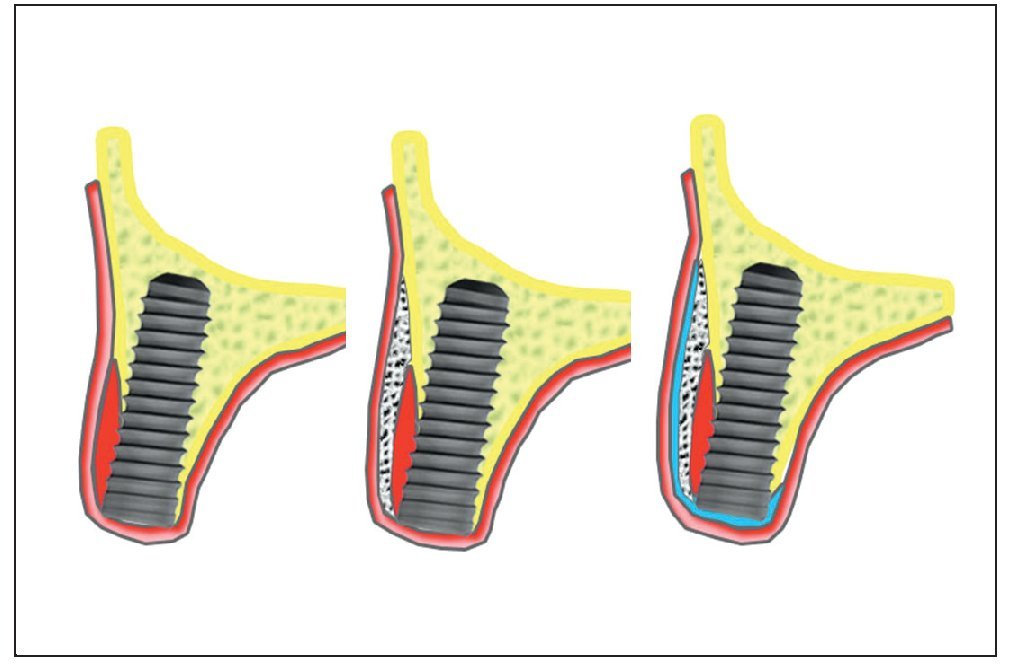
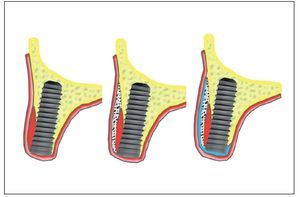
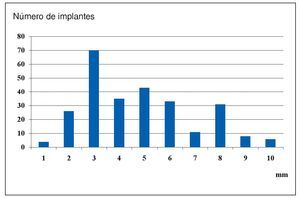
En 906 implantes (90,3%) el tratamiento consistió en la colocación de un injerto de aposición de hueso particulado autólogo (hueso recolectado), en 506 implantes (50,2%) se utilizó un material de sustitución ósea (Bio-Oss, Geistlich, Wolhusen, Suiza) y en 65 implantes (6,5%) se instauraron técnicas de regeneración ósea guiada (ROG) empleando una membrana reabsorbible (Bio-Gide, Geistlich) (fig. 4). En 235 implantes existían defectos de hueso apical que pudieron ser tratados en 159 casos mediante elevación sinusal externa11 y en 76 mediante las técnicas de aumento subantral o elevación sinusal indirecta de Summers10 (fig. 5).
Figura 4. Injertos de aposición para mejorar el volumen de hueso en sentido transversal (izquierda: hueso particulado autólogo, centro: técnica de doble capa, derecha: ROG).
Figura 5. Déficit de hueso apical en 1.003 implantes.
Los resultados de los estudios demuestran que las exigencias planteadas en el diagnóstico y la planificación de intervenciones implantológicas son distintas en función de la localización maxilar o mandibular de que se trate. Por consiguiente, el estudio se debe basar en la indicación.
Arcadas totalmente edéntulas
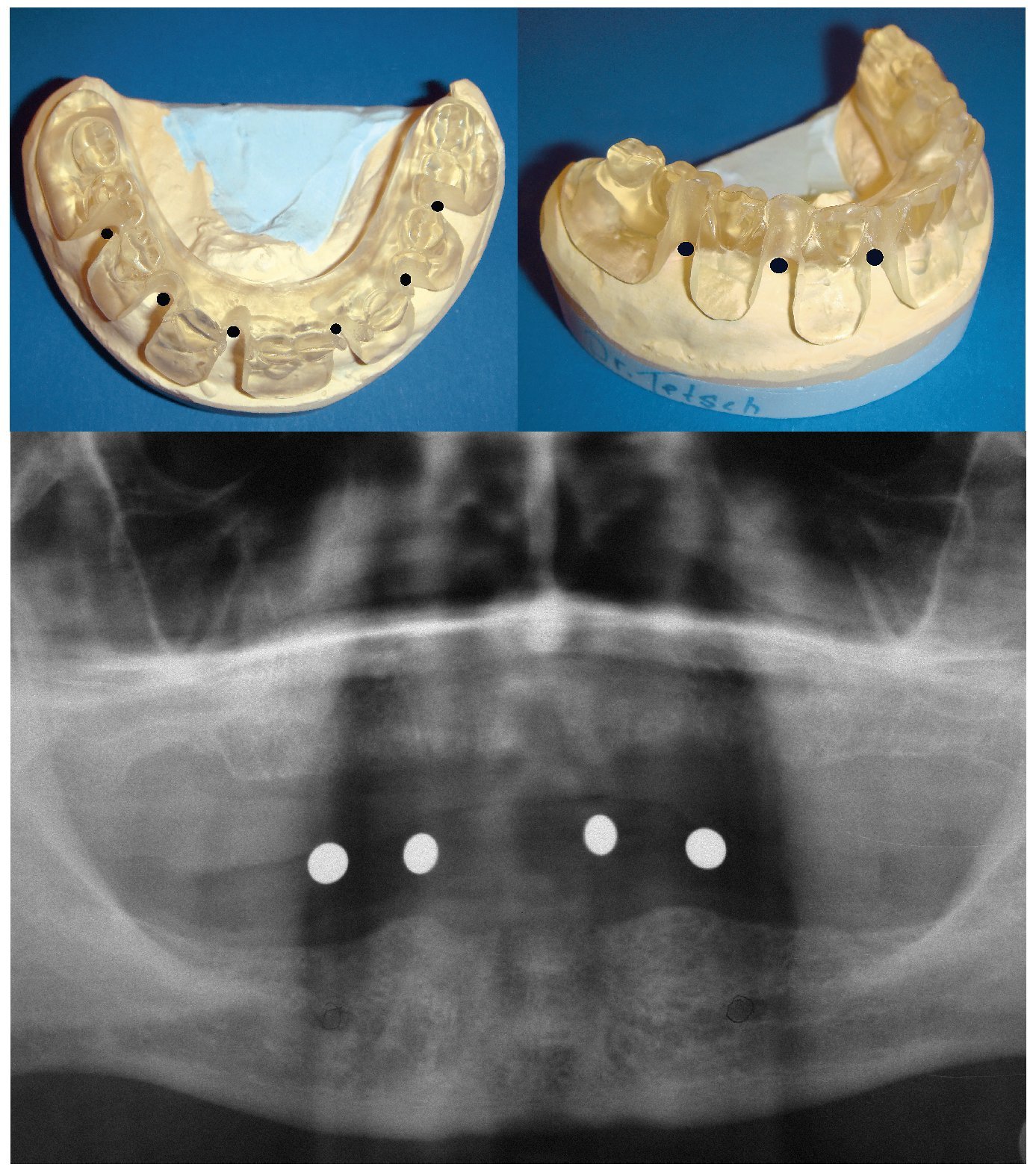
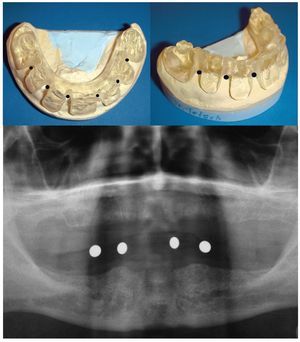
La mayor experiencia clínica acumulada hasta la fecha corresponde precisamente a la mandíbula edéntula, que constituye una indicación importante1,9. Las condiciones morfológicas son muy favorables incluso en presencia de atrofia avanzada cuando los implantes se localizan en la región intermentoniana. En tales casos la cantidad de hueso disponible en sentido vertical se puede aprovechar en su totalidad puesto que, aparte de algunas variantes anatómicas poco frecuentes (nervios accesorios, anastomosis de la arteria lingual), no existe riesgo de dañar estructuras anatómicas importantes. Los tratamientos abarcan desde soluciones sencillas con prótesis sobre dos o cuatro implantes con barras o ataches individuales destinados a estabilizar una prótesis removible, hasta las opciones con seis o incluso más implantes para puentes fijos. Por lo general la estructura ósea es buena, lo que garantiza una elevada estabilidad primaria y ofrece unas condiciones favorables para la carga inmediata. El diagnóstico preimplantológico comprende, además de una exploración general, una evaluación clínica y una palpación bidigital de la zona anatómica con el fin de valorar la anchura del cuerpo maxilar o mandibular. La medición del volumen de hueso disponible en sentido vertical se realiza por medio de una ortopantomografía con bolas radiográficas de medición, por ejemplo (fig. 6).
Figura 6. Modelo de una mandíbula edéntula en el que se han marcado las posiciones previstas de los implantes (arriba) y detalle de una radiografía panorámica con bolas metálicas (abajo).
Las férulas quirúrgicas y de planificación pueden ser de gran ayuda y su uso es obligatorio en caso de que se haya previsto la colocación de puentes sobre varios implantes.
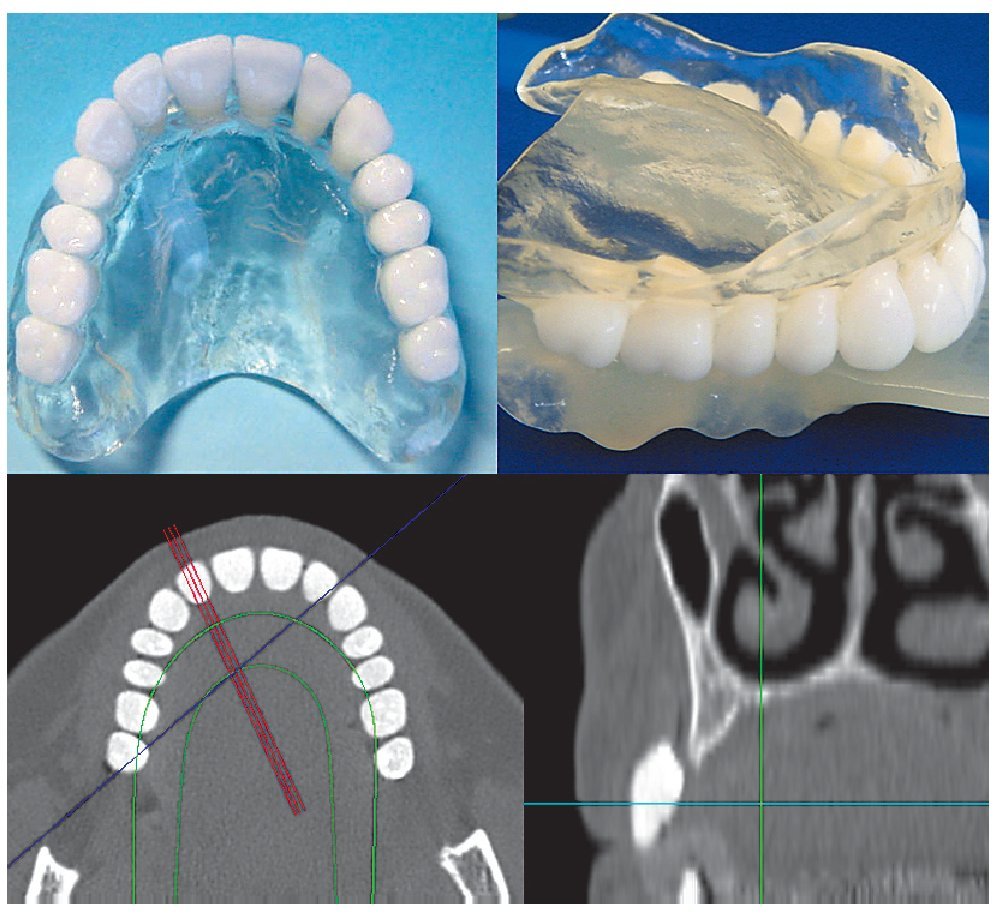
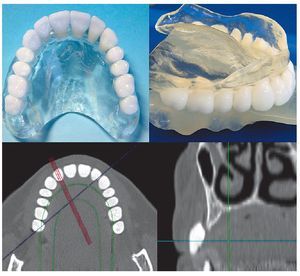
El maxilar edéntulo atrófico no ofrece unas condiciones tan favorables como la mandíbula. La situación morfológica es menos propicia debido a la presencia limitante de la cavidad nasal y de los senos maxilares, además de que la cantidad de hueso disponible en sentido vertical es reducida. La calidad de hueso también es un factor que limita las posibilidades implantológicas o que hace necesario instaurar técnicas de aumento, sobre todo en el sector posterior. Según los resultados de los análisis de unidades Hounsfield, los valores medios se reducen drásticamente en sentido distal a partir de los premolares y en la tuberosidad maxilar se obtienen valores negativos con relativa frecuencia. En presencia de una densidad ósea deficiente, en la región molar no se puede lograr una estabilidad primaria suficiente de los implantes sin técnicas de aumento (condensación ósea o elevación del suelo sinusal). En muchos casos ante una cantidad escasa de hueso disponible en sentido vertical son necesarias técnicas de aumento subantral (intervenciones para la elevación sinusal) cuando es preciso colocar implantes con unas dimensiones mínimas. En el sector anterior del maxilar la calidad del hueso mejora. Incluso cuando se ha producido una atrofia extensa, en la zona subnasal el volumen de hueso disponible en sentido vertical ofrece una altura y una calidad suficientes para la implantación. Sin embargo, en muchos casos la cantidad de hueso disponible en sentido transversal es reducida, de modo que en dicha región también son necesarias técnicas de aumento. Éstas se basan en procedimientos de aposición que, en función del grado de atrofia, pueden comprender desde la utilización exclusiva de hueso particulado autólogo hasta el uso de injertos en bloque, pasando por las técnicas de doble capa o las técnicas ROG. Todo ello hace que la planificación en el maxilar edéntulo sea más compleja y que en muchos casos sea necesaria una imagen tridimensional obtenida por tomografía volumétrica digital o tomografía computarizada. Si dichas exploraciones se realizan con férulas será posible planificar de forma fiable la posición de los implantes y transferirla al área quirúrgica (fig. 7). Este método se ha perfeccionado hasta el punto de permitir realizar la implantación guiada por la férula sin exponer la superficie de hueso (flapless) de forma exacta y de posibilitar la colocación de prótesis anteriores después de la intervención.
Figura 7. Duplicado de prótesis superior con dientes enriquecidos con sulfato de bario (arriba). Corte transversal (abajo izquierda) y detalle (abajo derecha) de una TC.
Arcadas reducidas
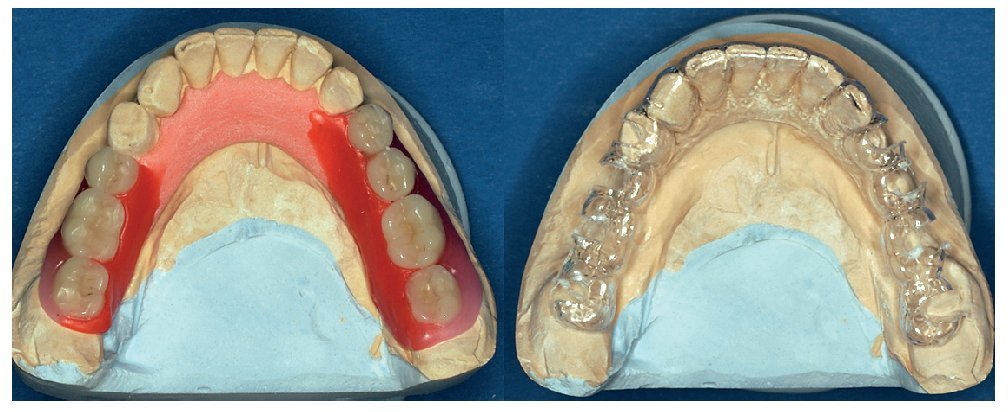
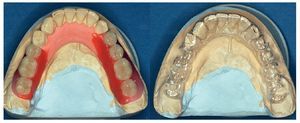
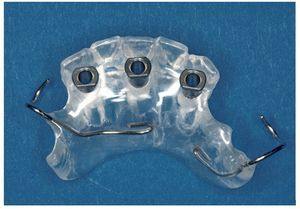
Las situaciones de extremo libre, las brechas edéntulas amplias y las arcadas altamente reducidas también plantean distintos grados de dificultad en función de si se trata del maxilar o de la mandíbula. Si se cuenta con un volumen de hueso suficiente en la mandíbula los implantes se pueden colocar con una férula quirúrgica sencilla después de las correspondientes exploraciones clínica y radiográfica (fig. 8). En la zona estética, es decir, en los sectores anterosuperior y anteroinferior, una planificación más exhaustiva y el uso de férulas más sofisticadas garantizan mejores resultados desde un punto de vista estético (fig. 9).
Figura 8. Encerado de una arcada reducida (izquierda) y férula quirúrgica sencilla para el posicionamiento de los implantes.
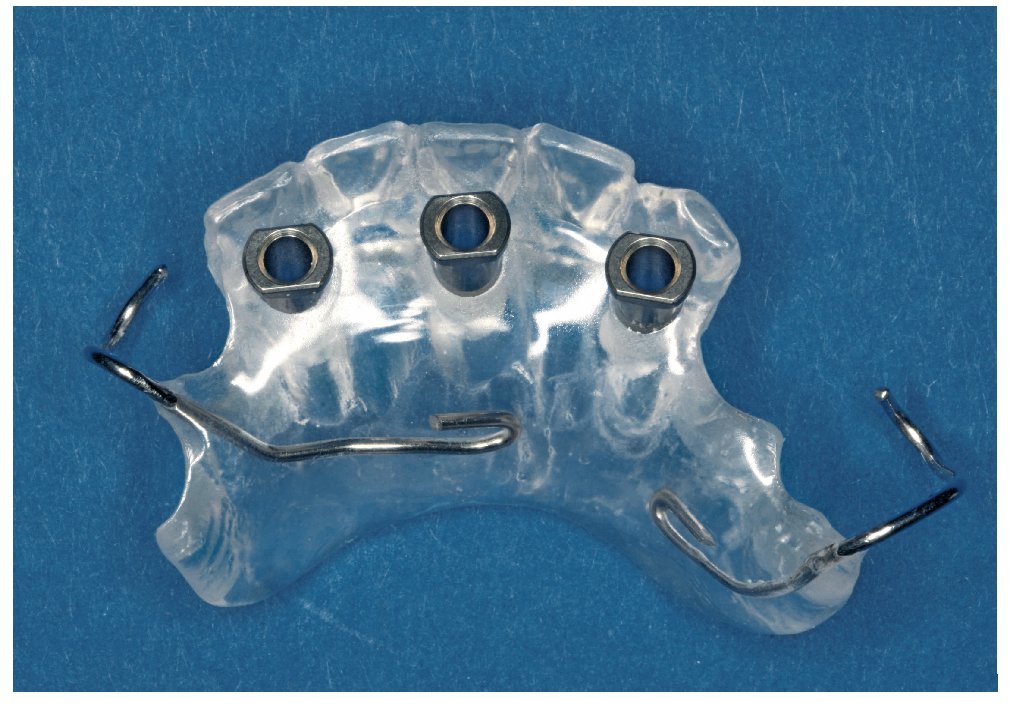
Figura 9. Férula quirúrgica con vainas de titanio para la rehabilitación protésica implantosoportada de una brecha edéntula amplia en la mandíbula.
Cuando se trata de la mandíbula, esta forma de proceder es posible en la inmensa mayoría de los casos, pero las condiciones morfológicas del maxilar, menos idóneas, exigen a menudo también en estas indicaciones un diagnóstico y una planificación tridimensionales, en especial cuando se ha previsto realizar una prótesis fija. En dichos casos es necesaria una planificación exhaustiva con las férulas correspondientes para obtener unos resultados funcional y estéticamente satisfactorios. En comparación con los pacientes totalmente edéntulos, este grupo de pacientes presenta la ventaja de que las férulas se pueden fijar mejor sobre los dientes remanentes (figs. 8 y 9).
Pérdida de dientes unitarios
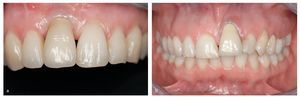
Conviene distinguir entre la pérdida de dientes unitarios en el sector anterior y en el sector posterior. La pérdida de un único premolar o de un molar sólo plantea problemas en casos excepcionales. En cambio, la pérdida de un diente en el sector anterior suele hacer necesarias intervenciones de gran complejidad que exigen una gran precisión en el diagnóstico, la planificación y la ejecución3,5-7. Si el posicionamiento de los implantes no es exacto en los tres planos del espacio no se obtendrá un resultado estético satisfactorio. Se debe prestar una atención especial a la morfología, a la trayectoria de la línea de sonrisa, a la situación de los tejidos blandos (biotipo gingival) y a los deseos del paciente.
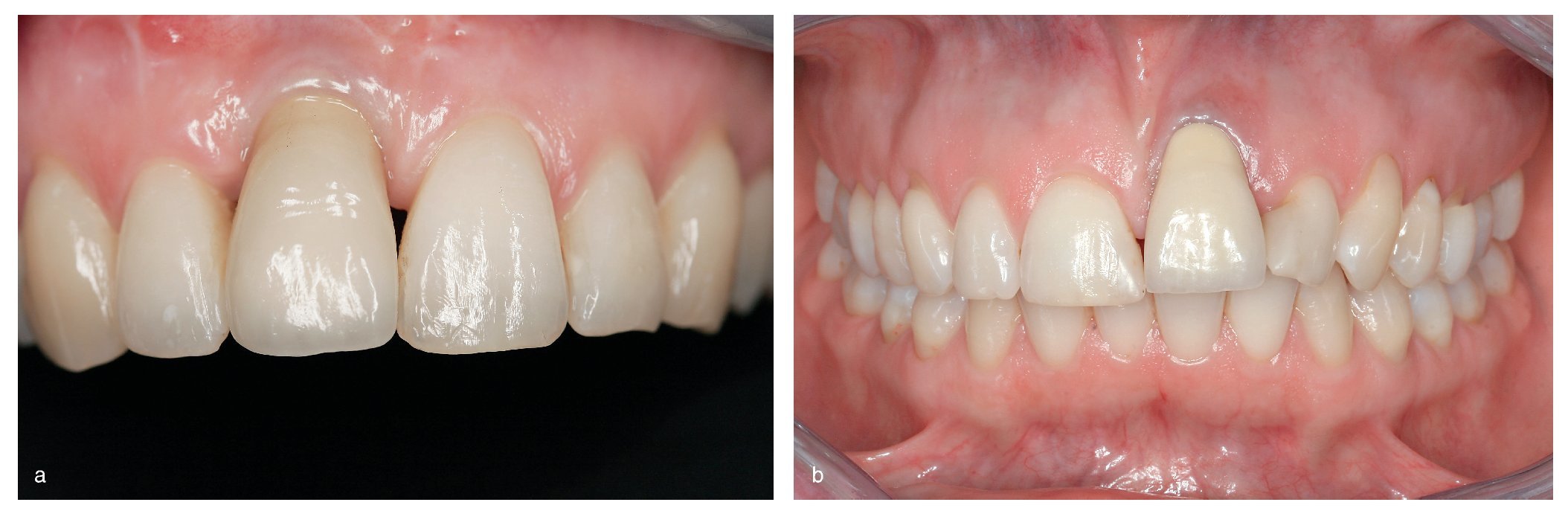
En un amplio estudio que incluyó 280 coronas implantosoportadas de incisivos centrales y laterales superiores fue necesario realizar correcciones en los tejidos duros y blandos para mejorar la estética en el 28% de los casos. En el 7,2% de los casos se aconsejó extraer los implantes, dado que no fue posible realizar correcciones12,13. La posición y la orientación incorrecta de los implantes constituyeron los errores más frecuentes. Una inclinación hacia vestibular del eje del implante ocasiona graves problemas en la restauración protésica y perjudica tanto la estética como la higiene periodontal. Una posición incorrecta en sentido coronoapical, con el hombro del implante situado demasiado hacia apical, resulta en una corona demasiado larga que es rechazada por los pacientes con una línea de sonrisa alta (figs. 10a y 10b). Los casos con implantes posicionados demasiado hacia vestibular o palatino presentan problemas similares. Se deben respetar siempre las «zonas de confort» altamente restrictivas descritas por Belser et al2 y Buser et al3,4. Esto también es válido para la ubicación mesiodistal de los implantes. En estos casos es conveniente obtener una imagen en tres dimensiones.
Figuras 10a y 10b. Resultado estético deficiente con implantes ubicados incorrectamente en las regiones de los dientes 11 (izquierda) y 21 (derecha).
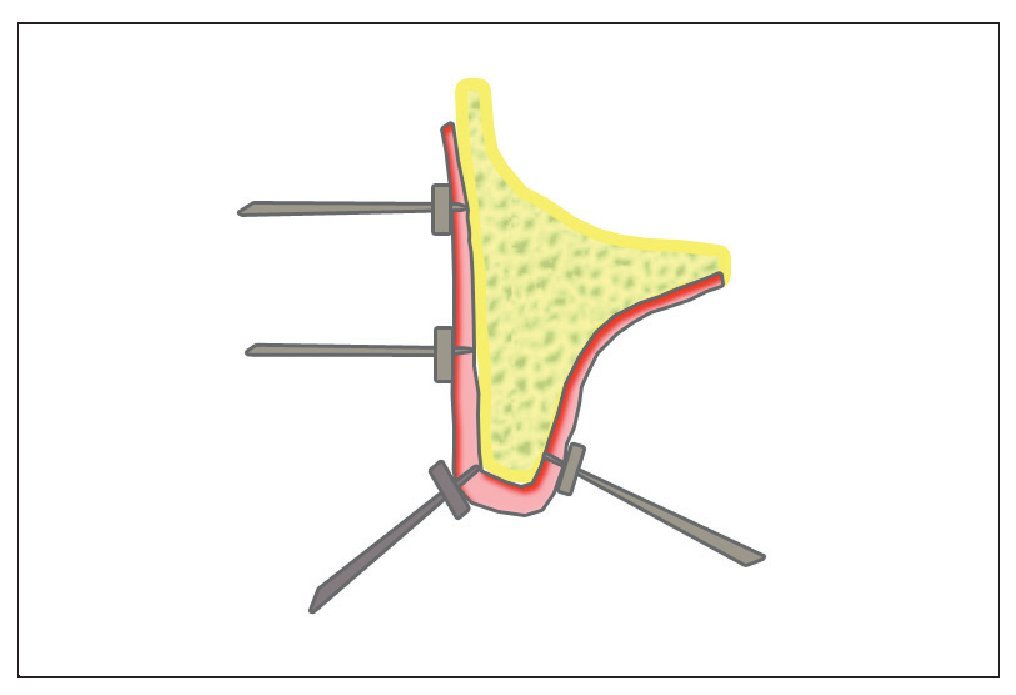
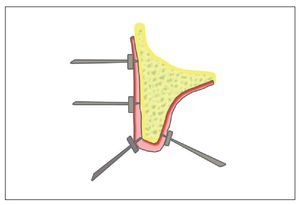
Un método alternativo a las técnicas radiográficas que también ofrece datos concluyentes es la medición del grosor de la mucosa (bone mapping) y la transferencia del resultado a un modelo segueteado (fig. 11).
Figura 11. Medición del grosor de la encía con agujas y topes para determinar de forma indirecta la anchura de hueso (bone mapping).
Discusión
La ampliación del espectro terapéutico implantológico ha variado la complejidad de la planificación en determinadas indicaciones. Ante «situaciones estándar» (mandíbulas total o parcialmente edéntulas con un volumen suficiente de hueso disponible) el diagnóstico preimplantológico comprende en muchos casos únicamente la anamnesis, la exploración clínica, los modelos, unas férulas sencillas y una radiografía panorámica con elementos de medición. Pero en presencia de una morfología desfavorable, en especial en el maxilar, resulta necesario adoptar otras medidas. Gracias al análisis y a la planificación en tres dimensiones realizados con ayuda de la tomografía computarizada o la tomografía volumétrica digital (TVD) se pueden planificar y simular con exactitud tanto la colocación de los implantes como las posibles técnicas de aumento a instaurar. El gran efecto que provocan las imágenes en 3D resulta especialmente indicado para una mejor asimilación de la información por el paciente y para respaldar los argumentos clínicos.
La denominada «backward planning»8 o planificación inversa se refiere a una planificación de la rehabilitación implantosoportada enfocada a la futura prótesis. Para dicho fin el diagnóstico y la planificación tridimensionales ofrecen un amplio abanico de posibilidades. Se pueden realizar implantaciones con navegación y colocar inmediatamente las prótesis confeccionadas con anterioridad a la intervención. En estos casos la exactitud con la que se han transferido los datos al área quirúrgica es determinante para el resultado. Un número suficiente de dientes remanentes permite fijar las férulas de forma estable, algo a menudo imposible en pacientes con arcadas totalmente edéntulas o muy reducidas. En tales casos puede ser necesario estabilizar las férulas sobre implantes provisionales.
Por otro lado, a pesar de las notables posibilidades y avances que supone la radiografía tridimensional, conviene hacer un uso crítico de ésta.
La tomografía computarizada va asociada a una mayor exposición a la radiación y su aplicación debe estar justificada por una indicación médica. En este sentido la tomografía volumétrica digital ofrece ciertas ventajas, puesto que el grado de exposición a la radiación se ha podido reducir hasta los niveles de la radiografía panorámica clásica analógica basada en película radiográfica14.
En todos los casos, para la obtención de los datos necesarios se utilizará el método radiográfico que ofrezca el menor nivel de exposición a la radiación.
En el ámbito de la gestión de reclamaciones se ha observado un aumento del número de «casos implantológicos». La relevancia creciente de la implantología y el aumento del número de rehabilitaciones protésicas implantosoportadas desempeñan sin duda un importante papel en este ámbito. A esto se añade la actitud mucho más crítica de los pacientes. Además de los problemas funcionales (como las lesiones nerviosas), los aspectos estéticos son motivo de discordia cada vez con mayor frecuencia. Se pueden evitar muchas disputas judiciales si se aprovechan las posibilidades de la planificación y del diagnóstico preimplantológicos.
Correspondencia: Peter Tetsch.
Scharnhorststraße 19, 49151 Münster, Alemania.
Correo electrónico: PTetsch@t-online.de