Caso clínico 2: tratamiento de una hiperplasia gingival medicamentosa
Anamnesis y entrevista médica
Anamnesis médica general
La historia familiar de la paciente no arrojó datos destacables.
El 8 de octubre de 1986 la paciente había recibido un trasplante de riñón derecho en la fosa ilíaca izquierda. El postoperatorio concluyó sin complicaciones. Desde el trasplante, la paciente toma la siguiente medicación: Sandimmun (ciclosporina 2x 60 mg), Lopresor (metoprolol tartrato 50 mg), Diovan (valsartán 80 mg), Imurek (azatioprina 1/2x 25 mg), Benzbromaron AL 100, Mevalotin protect (pravastatina sódica 20 mg), Marcumar (según Quick) y Ferro sanol duodenal (1x 50 mg). Cada tres meses acude al nefrólogo para realizar un seguimiento de la función renal.
La paciente padecía de infección urinaria recidivante, hiperuricemia e hipertensión crónica. No se hallaron indicios de enfermedades infecciosas ni hemorrágicas, ni tampoco de diátesis alérgicas.
Desde el trasplante y por razones profilácticas la paciente debe tomar un antibiótico antes de ser sometida a cualquier intervención odontológica por el riesgo asociado de bacteriemia transitoria. La pauta de la profilaxis antibiótica fue establecida por su nefrólogo. La paciente toma 2 g de amoxicilina una hora antes de ser sometida a cualquier intervención odontológica que va acompañada de bacteriemia transitoria. No se conocían complicaciones durante intervenciones odontológicas.
Anamnesis odontológica específica y anamnesis de prevención
La paciente, de 52 años de edad, había sido remitida a su odontóloga el 16 de octubre de 2003 por el Departamento de nefrología del Hospital Universitario de Heidelberg a causa de una «hiperplasia gingival» en el maxilar. El tratamiento recomendado por parte del Hospital era la escisión del tejido gingival hiperplásico con protección antibiótica. No obstante, no se instauró el tratamiento correspondiente.
El 30 de junio de 2004 la paciente acudió a la Clínica de Odontología, Medicina Oral y Maxilofacial del Hospital Universitario de Heidelberg de nuevo por recomendación del citado departamento. Padecía un agrandamiento gingival grave que le dificultaba la higiene oral y refería sangrado gingival frecuente.
La paciente indicó que nunca había fumado. No había recibido ningún tratamiento sistemático de la periodontitis ni se le había realizado ninguna limpieza dental profesional. Tampoco había sido instruida en las técnicas correctas de higiene oral. Se cepillaba los dientes entre una y dos veces al día. Hasta entonces no había utilizado instrumentos de limpieza interdental. La paciente se mostró interesada y motivada.
Expectativas de la paciente y resultados de la entrevista médica
La paciente deseaba recibir un tratamiento lo menos invasivo posible para reducir el agrandamiento gingival y poder realizar de ese modo la higiene oral más fácilmente. Estaba interesada principalmente en obtener una mejora de la estética y de la función.
Resultados de las exploraciones iniciales
Exploración extraoral
En la exploración extraoral no se halló ninguna particularidad reseñable.
Exploración intraoral
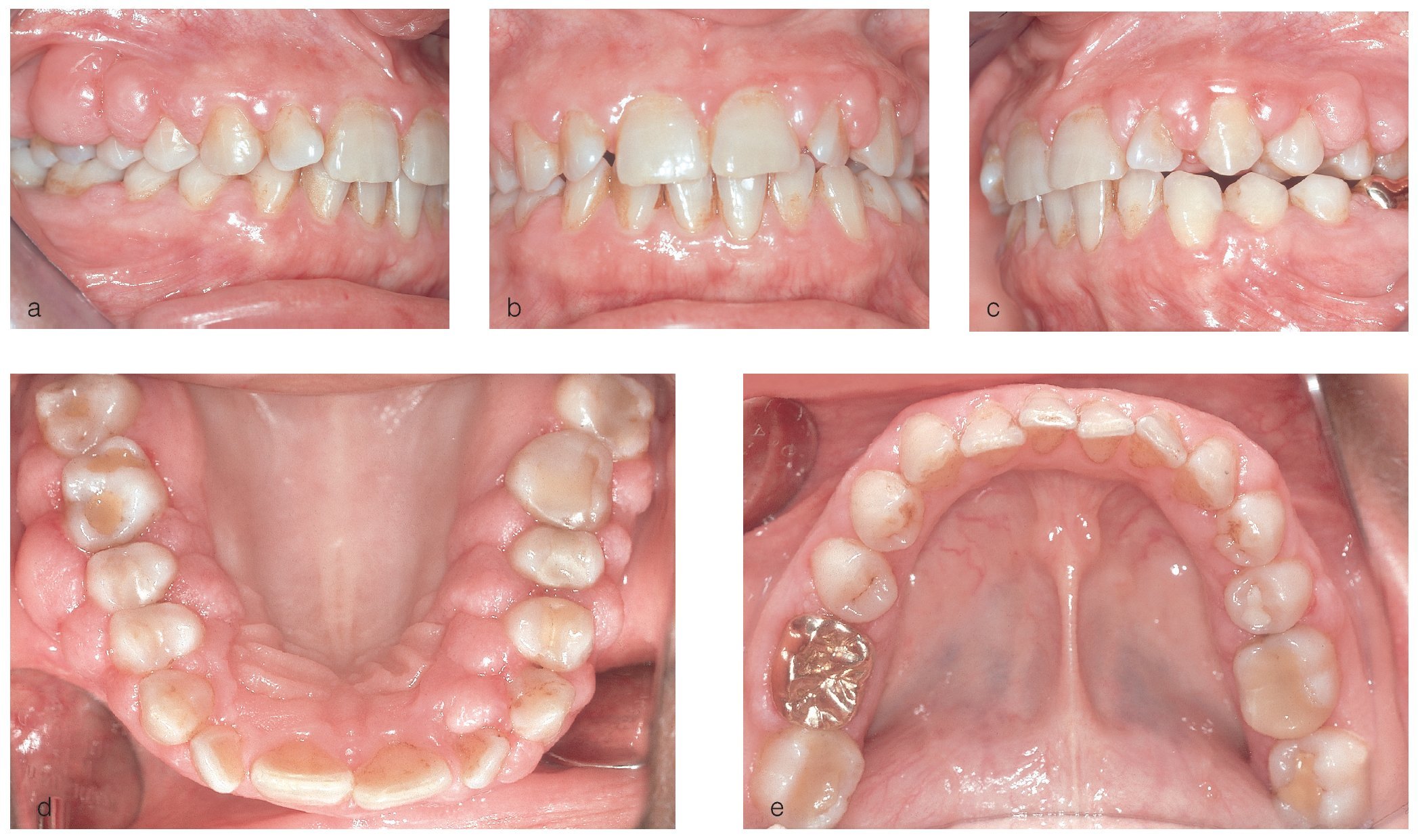
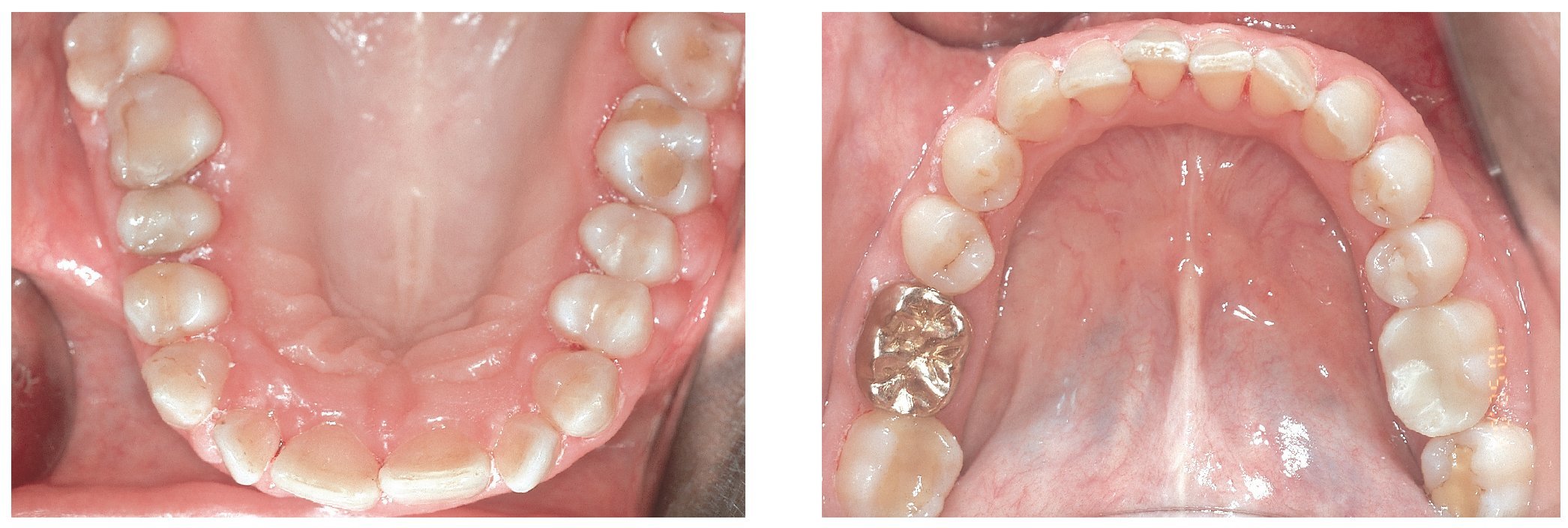
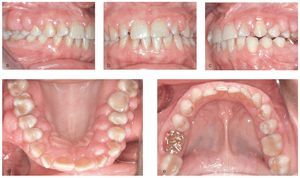
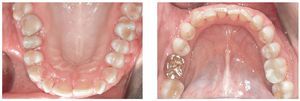
La paciente presentaba hiperplasia en toda la encía marginal de la arcada superior. La lesión era especialmente manifiesta en las regiones de los dientes 17 a 14 y 23 a 28 en palatino y en vestibular. En la región de los molares inferiores se observó una hiperplasia gingival mucho menor (figs. 1a a 1e). El flujo salival no mostró datos destacables en cuanto a cantidad y consistencia.
Figuras 1a a 1e. Estado clínico del 10/8/2004.
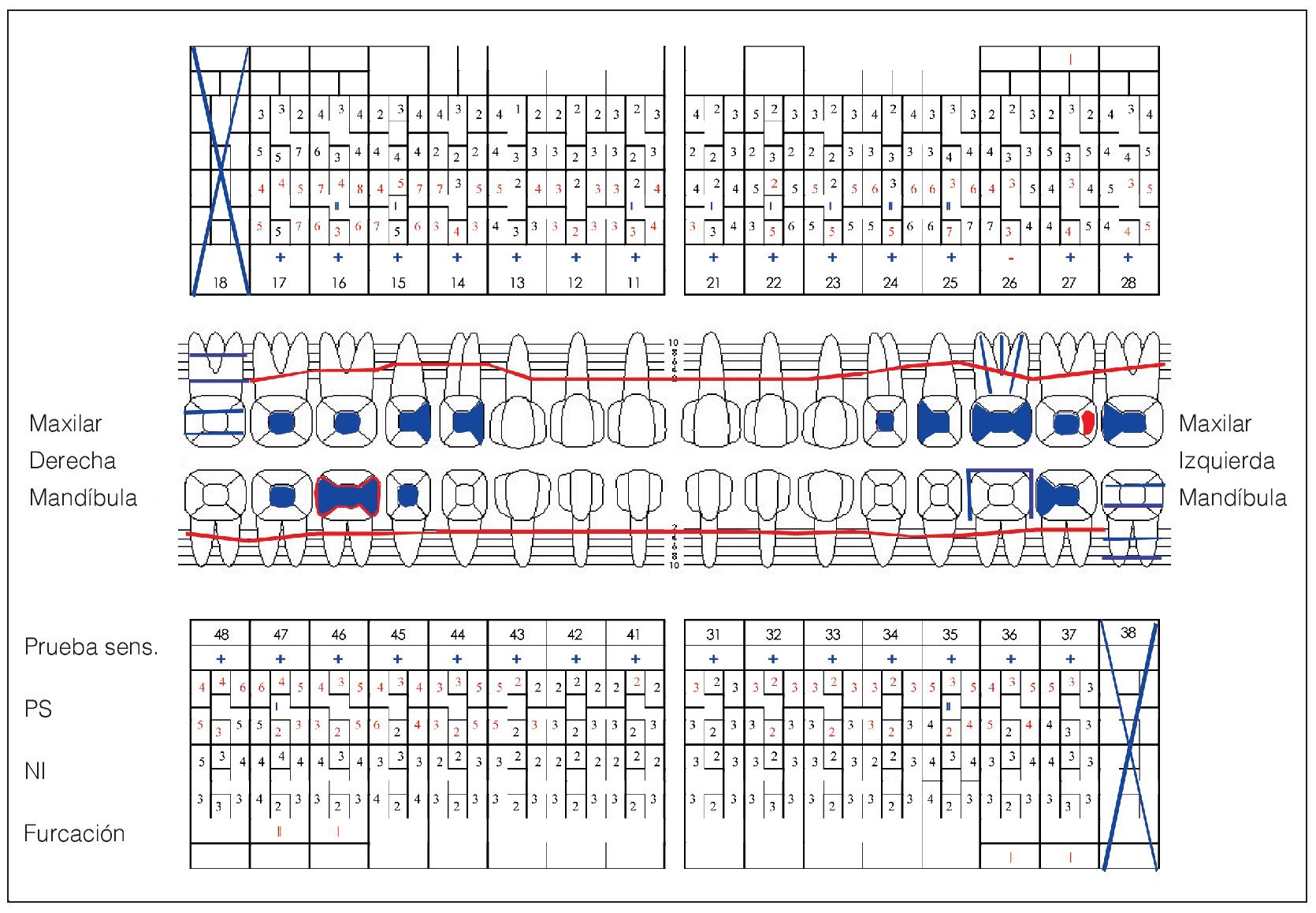
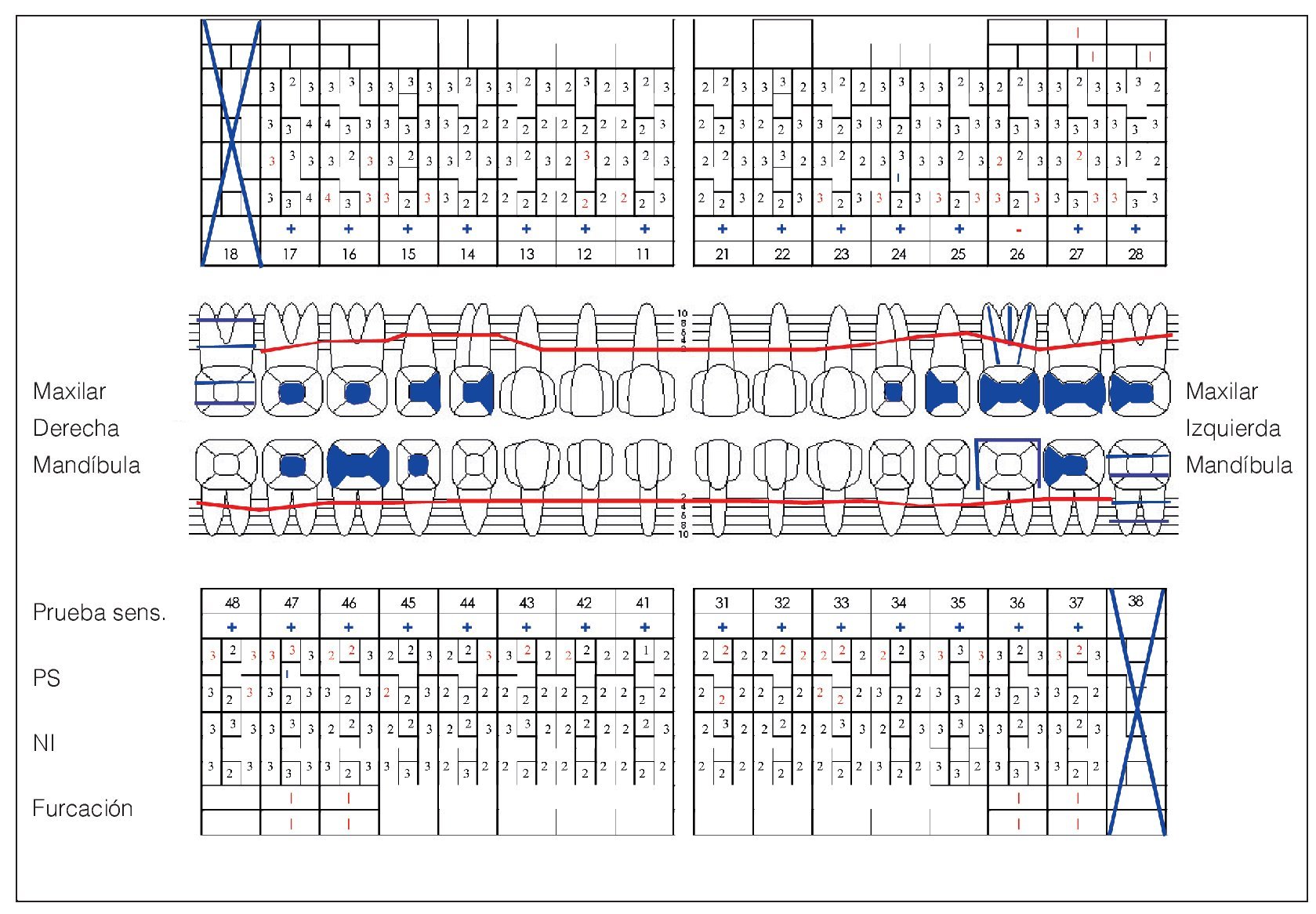
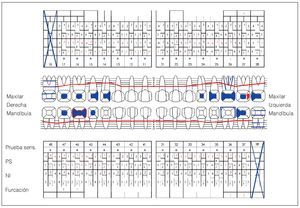
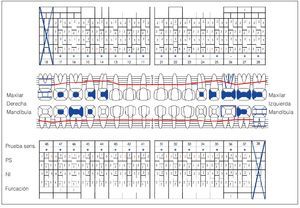
Se constató una presencia localizada de cálculo y generalizada de depósitos blandos de placa. La encía marginal presentaba una hiperplasia fibrosa principalmente en el maxilar y enrojecimiento intenso localizado; también presentaba sangrado leve al contacto. El agrandamiento era más acentuado en la zona de las papilas interdentales. En algunos puntos el tejido presentaba un engrosamiento «en coliflor» que abarcaba hasta la cara oclusal de los premolares y los molares. Las profundidades de sondaje se encontraban principalmente entre los 2 mm y los 7 mm y, en algunos puntos, eran de 8 mm. El resultado de la exploración periodontal se plasma en la figura 2.
Figura 2. Odontograma de base registrado el 30/6/2004.
El diente 18 se encontraba retenido. El diente 27 mostraba una coloración pardusca en distal debido a una caries. La prueba de sensibilidad con CO2 realizada en el diente 26 endodonciado arrojó un resultado negativo. En el resto de dientes, sin embargo, el resultado de la prueba fue positivo. Los dientes no mostraron sensibilidad a la percusión (fig. 2).
La paciente estaba satisfecha con el aspecto de sus dientes y con los tratamientos efectuados, pero le molestaba mucho la falta de estética provocada por el marcado agrandamiento de la encía.
Exploración radiográfica
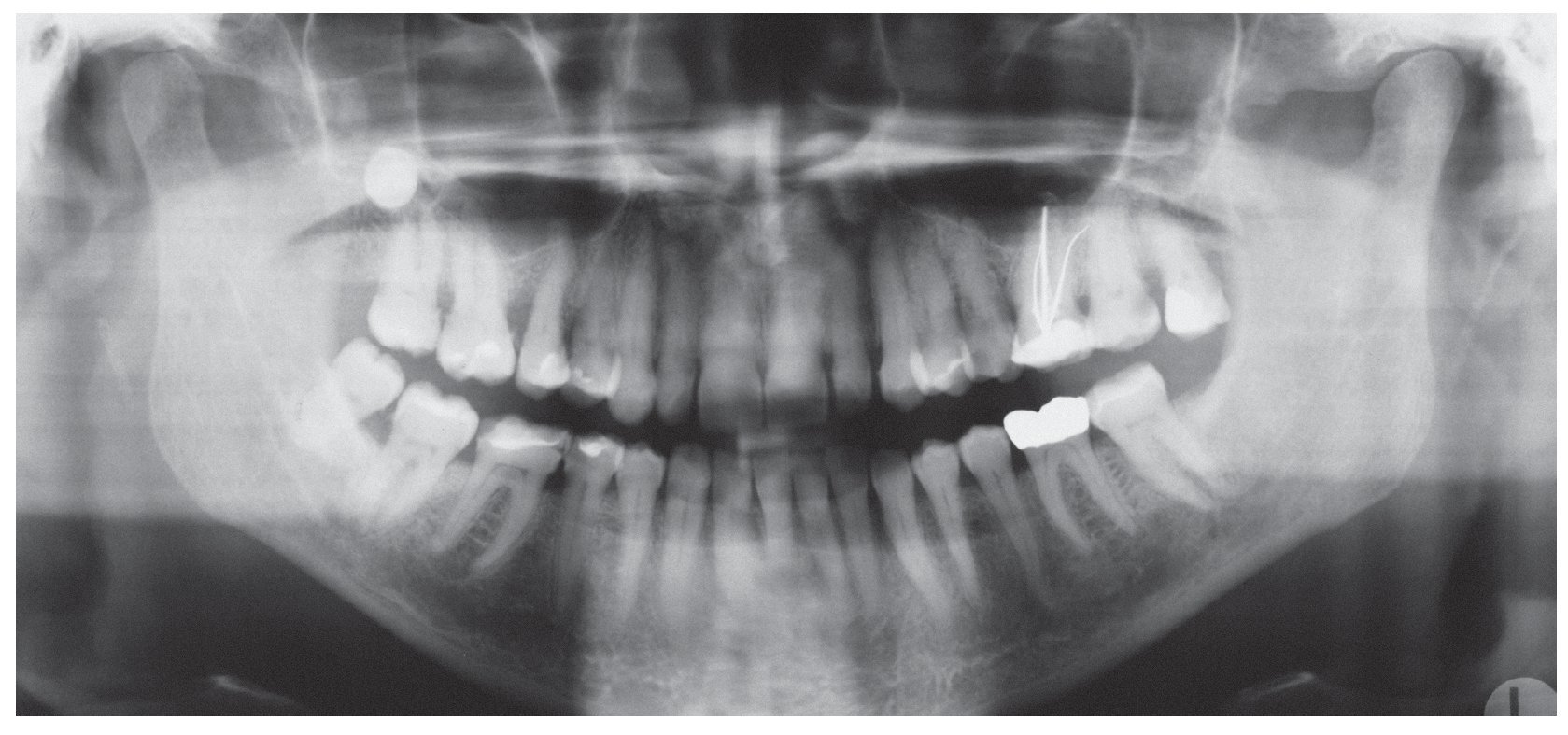
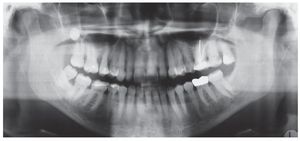
En la radiografía panorámica del 30 de junio de 2004 (fig. 3) las ATM se mostraban (al menos en apariencia) simétricas y correctas. No se apreciaba ninguna imagen radioopaca en los senos maxilares y la aireación era correcta en ambos lados. En la parte distal del diente 27 se observaba una imagen radiolúcida en la mitad interna de la dentina provocada por una lesión de caries y, en la zona mesial del diente 46, una discrepancia marginal.
Figura 3. Radiografía panorámica del 30/6/ 2004.
Asimismo existía una pérdida ósea horizontal generalizada hasta el tercio coronario de la raíz y, en los dientes 15, 14 y 48, hasta el tercio medio de la raíz. En el diente 25 se observó un ensanchamiento del espacio periodontal. El diente 28 aparecía elongado. En las regiones molares superior e inferior se apreciaban áreas radioopacas debido a la presencia de cálculo subgingival.
Diagnósticos
Se establecieron los siguientes diagnósticos:
Hiperplasia gingival generalizada medicamentosa (ciclosporina A)
Periodontitis crónica generalizada moderada y grave localizada5
Caries en el diente 27
Restauración de composite deficiente en el diente 46
Diente 18 retenido
Diente 28 elongado
Pronóstico
Con un buen cumplimiento de la paciente, el pronóstico de todos los dientes presentes en la cavidad oral se podía considerar bueno.
Plan de tratamiento
Se planificaron las siguientes fases de tratamiento:
Terapia antiinfecciosa como parte de una desinfección bucal completa9 con protección antibiótica6
Restauración directa de composite en los dientes 27 y 46
Extracción del diente 28
Reevaluación de la situación clínica
En caso necesario, medidas quirúrgicas periodontales complementarias
Tratamiento periodontal de apoyo (TPA)
Tratamiento
Tratamiento restaurador
El 10 de agosto de 2004 se trataron los dientes 27 y 47 con restauraciones directas de composite.
Terapia antiinfecciosa
La terapia antiinfecciosa se aplicó entre el 10 de agosto y el 14 se septiembre de 2004. En primer lugar se le explicó a la paciente la importancia que posee la placa bacteriana en la etiología y patogenia de la hiperplasia gingival y de la periodontitis. Para la limpieza dental aprendió la técnica de Bass modificada y para limpiar los espacios interdentales fue instruida en el uso diario de los cepillos interproximales (Curaprox, CPS 7 y 12) y de la seda dental. En la primera sesión se obtuvo el índice de higiene oral (GBI1, PCR10) como factor de motivación y de control del éxito. Durante la limpieza dental profesional se retiraron los depósitos duros y blandos accesibles, tanto los supragingivales como los subgingivales. Por último se llevó a cabo una fluoración tópica (tabla 1).
El paso siguiente fue la realización de un curetaje subgingival de todas las bolsas con profundidades patológicas utilizando anestesia local dentro de un lapso de 24 horas (31/8/2004 y 1/9/2004), según el principio de la desinfección bucal completa9. Se proporcionaron instrucciones a la paciente para que durante las siguientes dos semanas realizara enjuagues y gárgaras durante unos dos minutos, mañana y tarde, con una solución de digluconato de clorhexidina al 0,12%. Adicionalmente, durante ese periodo, la paciente se limpiaba los dientes y la lengua con un gel de digluconato de clorhexidina al 1%. El 14 de septiembre de 2004 se eliminaron las manchas de clorhexidina. Además, se comprobó la adecuación de los cepillos interproximales y se adaptaron nuevamente (Curaprox, CPS 15 y LS 636). Se recomendó además a la paciente que utilizara seda dental.
Reevaluación de la situación clínica después de la terapia antiinfecciosa
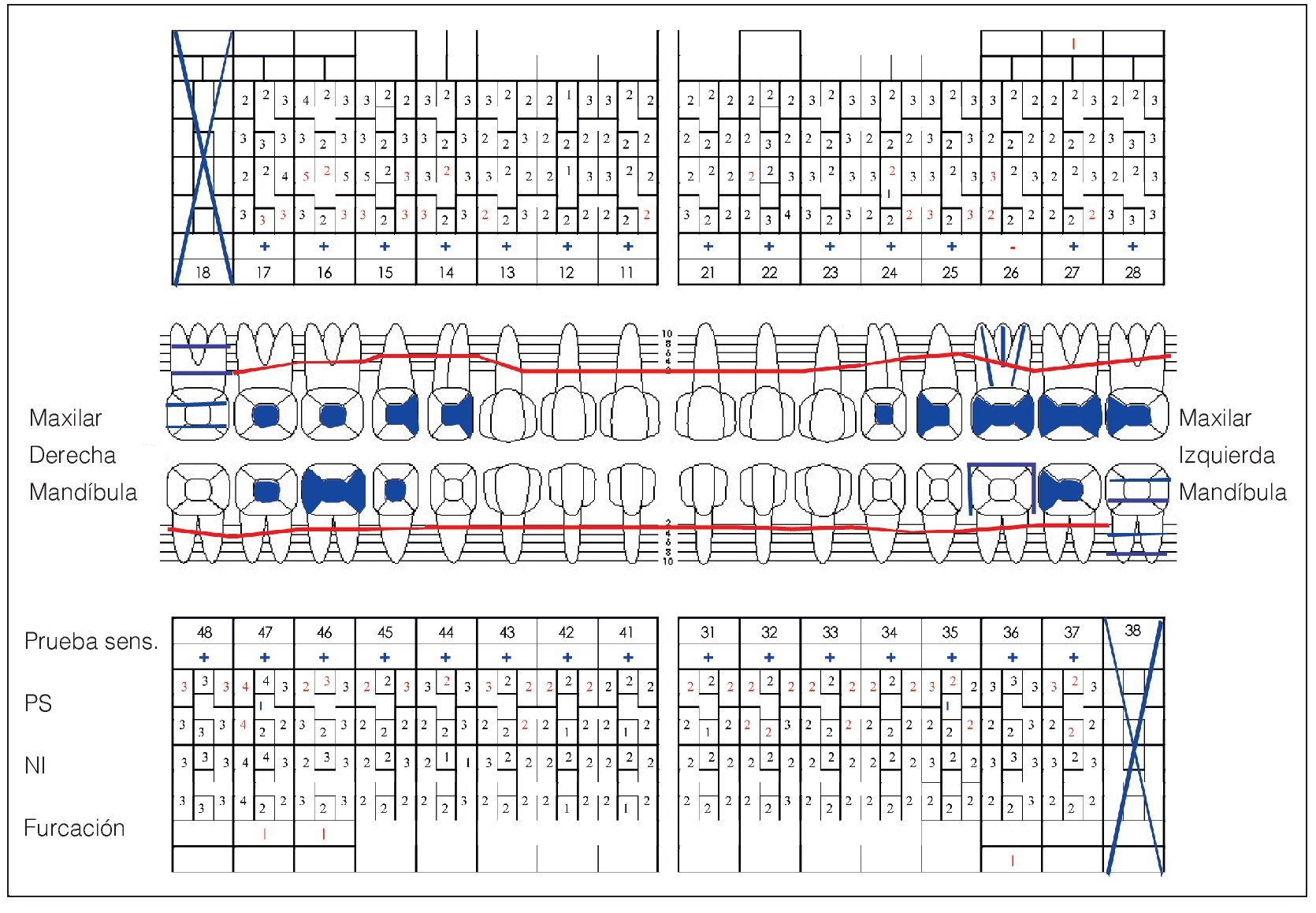
La reevaluación de la situación clínica se realizó a las cuatro semanas de finalizar la terapia antiinfecciosa (26/10/2004) (fig. 4).
Figura 4. Odontograma correspondiente a la reevaluación tras la terapia antiinfecciosa del 26/10/2004.
Medidas quirúrgicas periodontales complementarias
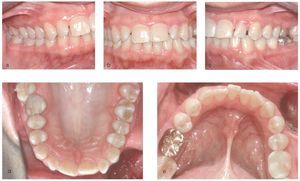
Tras la terapia antiinfecciosa se evidenció una notable reducción de las profundidades de sondaje, de la inflamación marginal y de la hiperplasia gingival (figs. 5a y 5b). No obstante, en el momento de la reevaluación la higiene oral de la paciente no era del todo satisfactoria (PCR = 41%). Dado que era necesario esperar para comprobar si se podía obtener una mejora del resultado del tratamiento sólo con la optimización de la higiene oral de la paciente, en principio no se adoptaron medidas quirúrgicas periodontales.
Figuras 5a y 5b. Estado clínico del 26/10/2004.
Tratamiento periodontal de apoyo
Una vez concluido el tratamiento periodontal activo, se integró a la paciente en un programa de mantenimiento periodontal. En dicha fase de mantenimiento se obtuvo el índice de higiene oral en las citas de revisión (tabla 2) y de nuevo se motivó a la paciente y se le facilitaron instrucciones para mejorar y mantener una higiene oral personal eficiente. También se realizó la limpieza de todas las superficies dentales con instrumentos manuales y sónicos, seguida de un pulido. Se llevaron a cabo exámenes periódicos de la situación dental y periodontal, y se realizaron pruebas de vitalidad. Se comprobó la adaptación de los cepillos interproximales en cada espacio interproximal, y en caso necesario, fueron ajustados. Cada sesión de TPA concluía con una fluoración tópica.
Estimación del riesgo de periodontitis del 26/10/2004
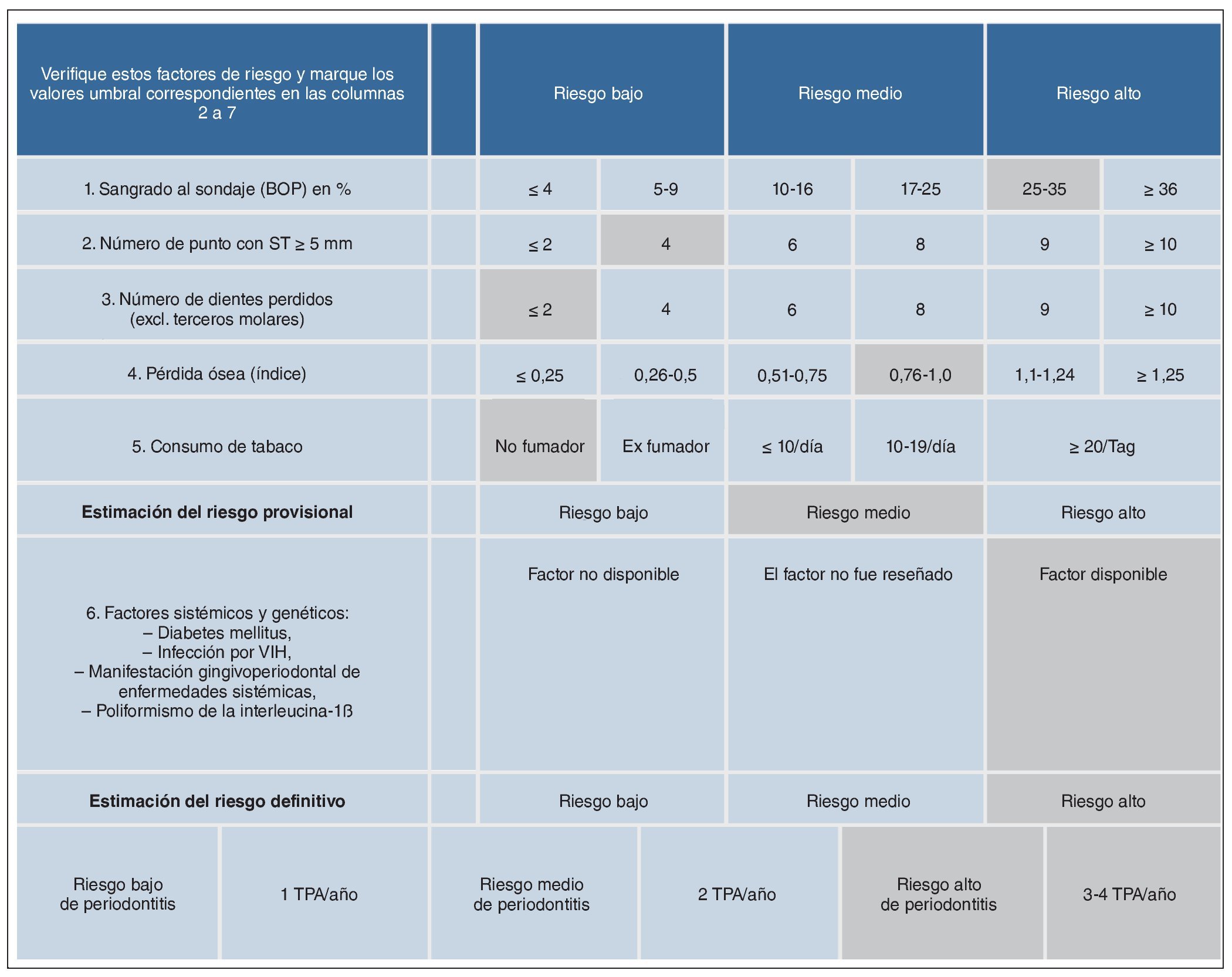
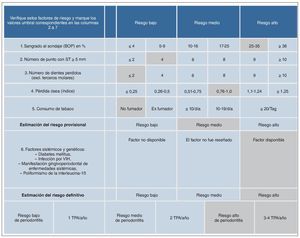
La estimación del riesgo de periodontitis fue realizada según el esquema propuesto por Lang y Tonetti8. Se estimó que la paciente presentaba un riesgo alto de periodontitis en base a un índice BOP del 28% y a la administración sistémica de ciclosporina A (factor sistémico). Por esa razón, la paciente fue incluida en un programa de TPA con un intervalo de tres meses entre las sesiones (fig. 6).
Figura 6. Estimación del riesgo de periodontitis del 26/10/2004. En los campos en gris se indican los valores de la paciente. BOP: Bleeding on Probing; TPA: tratamiento periodontal de apoyo.
Conclusiones y pronóstico
Inicialmente se establecieron los diagnósticos de «periodontitis crónica generalizada moderada y grave localizada» y de «hiperplasia gingival medicamentosa». Los aspectos que apuntaban hacia el primero2 eran la cantidad de factores irritantes locales, como placa y cálculo, y la edad de la paciente. Dichos factores pueden explicar la pérdida de inserción avanzada en algunos puntos. Dado que no se disponía de radiografías anteriores, no se pudo constatar una progresión rápida de la periodontitis ni evaluar su evolución hasta ese momento. La paciente no conocía antecedentes familiares de enfermedad periodontal grave de evolución rápida.
En conjunto todos los dientes mostraban una pérdida de inserción al menos moderada de entre 3 mm y 4 mm (> 30% de los puntos: generalizada), de hasta 5 mm en las regiones premolares y molares y de hasta 6 mm y 7 mm en los dientes 16 y 17 (≤ 30% de los puntos: localizada). La dificultad para controlar la placa en la región molar por parte de la paciente a causa de su difícil acceso, los márgenes de restauraciones localizados en ese punto y los factores relacionados con los dientes, como concavidades radiculares y furcas, pueden explicar la progresión de la destrucción periodontal y la pérdida de inserción avanzada localizada de hasta 7 mm en los molares superiores.
El diagnóstico «hiperplasia gingival medicamentosa» se basa en la anamnesis de la paciente. Es probable que la administración de ciclosporina guarde relación con la hiperplasia gingival. La ciclosporina es un fármaco inmunosupresor que se utiliza en los pacientes que han recibido un trasplante y en los que padecen enfermedades relacionadas con una disfunción del sistema inmunitario (como psoriasis, pénfigo vulgar o artritis reumatoide). Actúa de forma selectiva sobre la función de los linfocitos T inhibiendo la interleucina-2 y su receptor para evitar la amplificación de linfocitos T citotóxicos, que son las principales células responsables del rechazo de órganos trasplantados. Dicha inhibición es mediada principalmente por la unión intracelular de la ciclosporina a la calmodulina, que está directamente implicada en la activación de linfocitos T4. La ciclosporina modula el mecanismo de acción de los linfocitos T y los linfocitos T cooperadores citotóxicos, pero los linfocitos T supresores son prácticamente insensibles a la acción del fármaco7.
Entre el 30% y el 40% de los pacientes tratados con ciclosporina sufre después de seis a doce meses hiperplasias gingivales que pueden llegar a ser graves13. También en el caso presentado, la paciente percibió un agrandamiento cada vez mayor de la encía a los tres o cuatro meses del trasplante de riñón y del inicio de la medicación con ciclosporina.
A pesar de que la farmacodinámica de la ciclosporina es ampliamente conocida, todavía existen muchas cuestiones poco claras en relación con la patogenia de la hiperplasia gingival asociada a la administración de ciclosporina. Por esa razón hoy día se parte de la base de que la etiología de la hiperplasia gingival es multifactorial. Entre los factores patogénicos se cuentan la edad, la predisposición genética, variables farmacocinéticas, cambios en el equilibrio homeostático del tejido conjuntivo periodontal inducidos por determinados medicamentos, alteraciones inflamatorias y efectos sobre factores de crecimiento inducidos por fármacos12. Además de estos factores, actualmente se ha comprobado que la prevalencia y la gravedad de la hiperplasia gingival medicamentosa y de la inflamación gingival inducida por placa están relacionadas3. No obstante, se desconoce si la inflamación interviene en la patogenia de la hiperplasia gingival o aparece como consecuencia del agrandamiento del tejido y, por tanto, de la formación de pseudobolsas.
La terapia antiinfecciosa permitió en este caso reducir notablemente la hiperplasia gingival y también las profundidades de sondaje entre 2 mm y 4 mm y, en determinados puntos de los dientes 16 y 15, hasta 5 mm. Gracias a las medidas adoptadas se pudo mejorar notablemente la situación estética. Sin embargo, en la reevaluación de la situación clínica realizada después de la terapia antiinfecciosa persistían algunas zonas hiperplásicas y bolsas patológicas con profundidades de sondaje elevadas en las regiones molar y premolar superiores (figs. 4 y 5). A pesar de ello la situación clínica y estética mejoró en la siguiente sesión sin necesidad de medidas quirúrgicas periodontales complementarias. Las profundidades de sondaje a los seis meses de la desinfección bucal completa se encontraban entre los 2 mm y los 3 mm a excepción de los dientes 16 y 47, en los que llegaban hasta los 4 mm. El agrandamiento de la encía había remitido. La paciente se mostró muy satisfecha con el resultado estético y funcional del tratamiento. La situación clínica se mantuvo estable durante las sesiones del TPA.
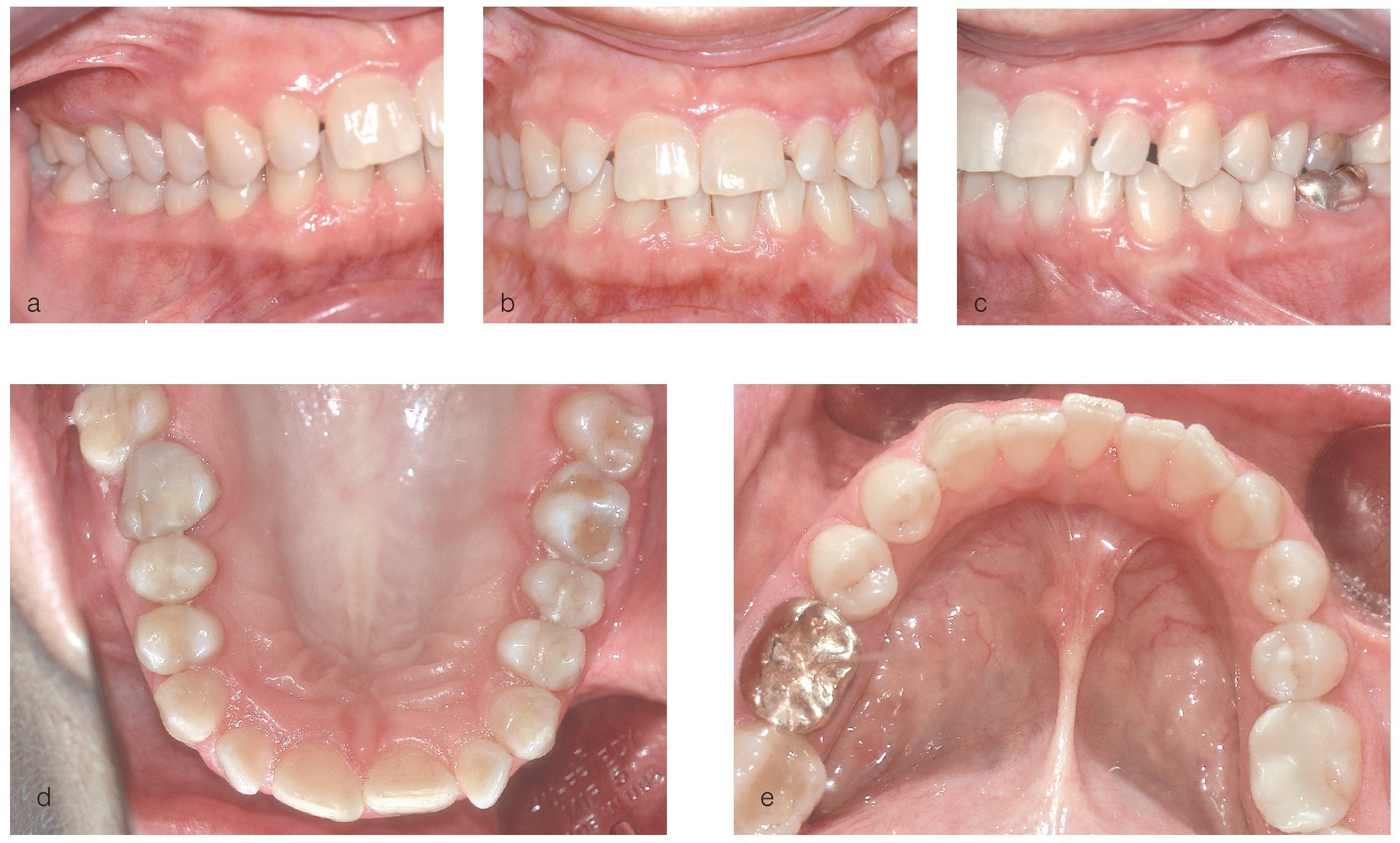
La figura 7 muestra la situación periodontal de la paciente el 26 de octubre de 2006, y las figuras 8a a 8e, el estado clínico del 8 de febrero de 2007. El diagnóstico actual en relación con la situación periodontal es el siguiente: situación prácticamente sin signos de inflamación después de recibir terapia antiinfecciosa para tratar una hiperplasia gingival medicamentosa en combinación con una periodontitis crónica generalizada moderada y grave localizada. En vista de que la paciente ha mejorado su higiene oral, si no se modifica la dosis de la ciclosporina es poco probable que se produzca una recidiva de la hiperplasia. No obstante, considerando la estimación del riesgo, se recomendó a la paciente someterse a una revisión cada tres meses. El tratamiento farmacológico con ciclosporina representa un factor sistémico que, al igual que la tendencia elevada al sangrado en el sondaje, indica un riesgo elevado.
Figura 7. Odontograma de la última cita de revisión (26/10/2006).
Figuras 8a a 8e. Espacio clínico del 8/2/2007.
Resumen
En el presente trabajo se han descrito, por medio de dos casos clínicos, el diagnóstico, el método y las fases de tratamiento de una hiperplasia gingival hereditaria y de una hiperplasia medicamentosa combinadas con una periodontitis crónica. En ambas pacientes fue posible mejorar notablemente los signos clínicos periodontales sin cirugía por medio de una terapia antiinfecciosa consecuente. Sólo en uno de los dos casos fue necesario adoptar medidas quirúrgicas (gingivectomía a bisel interno) para mantener la estabilidad de los resultados del tratamiento a lo largo de 2 años. En ambos casos los resultados de la exploración final se corresponden con un nivel de calidad terapéutica A según las directrices de calidad de la Sociedad Suiza de Odontología11.
Correspondencia: Jörg K. Krieger.
Clínica de Odontología, Medicina Oral y Maxilofacial del Hospital Universitario de Heidelberg.
Im Neuenheimer Feld 400, 69120 Heidelberg, Alemania.
Correo electrónico: joerg.krieger@med.uni-heidelberg.de
Peter Eickholz.
Policlínica de Periodoncia.
Centro de Odontología y Medicina Oral y Maxilofacial (Carolinum) del Hospital Clínico de la Universidad Johann Wolfgang Goethe de Fráncfort.
Theodor-Stern-Kai 7, 60596 Fráncfort del Meno, Alemania.