La regeneración ósea guiada se ha demostrado efectiva para la reconstrucción de defectos óseos localizados alrededor de implantes endóseos1. Se han reseñado resultados clínicos positivos cuando en defectos óseos se aplica una combinación de membrana de colágeno reabsorbible e hidroxiapatita bovina2.
La matriz dérmica acelular (MDA; AlloDerm, Life-Cell) se prepara a partir de piel humana y se procesa eliminando la epidermis y los componentes celulares3. La MDA se ha utilizado en gran cantidad de aplicaciones dentales, como la cobertura radicular o la reconstrucción de tejido queratinizado4,5. Sin embargo, solo se han publicado algunos reseñas respecto al empleo de MDA como membrana de barrera en la colocación de implantes con procedimientos de injerto óseos1,6,7.
En los dos casos descritos aquí, se empleó MDA como membrana en la cirugía de implantes con aumento óseo simultáneo en mandíbulas reabsorbidas.
Presentación de casos
Caso 1
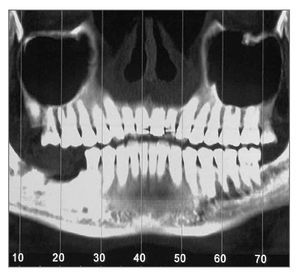
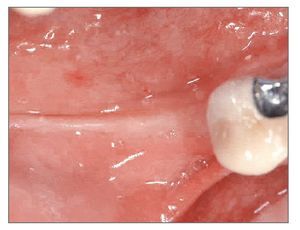
Un hombre de 44 años de edad se presentó en el Departamento de Periodoncia del Hospital Capital de las Fuerzas Armadas, Gyenggido, de Corea, para tratamiento de la pérdida de sus molares inferiores derechos (fig. 1). La historia clínica no presentaba datos de interés y el paciente no tomaba ninguna medicación que pudiera interferir con la curación de las heridas. El paciente fue remitido al Departamento de Prótesis para una evaluación más completa y planificación del tratamiento. Se le dieron explicaciones respecto a su estado actual, plan de tratamiento y procedimientos que realizar. Tras consultarlo con él se planificó un tratamiento con colocación de implantes e injerto óseo simultáneo. Se obtuvo consentimiento informado del paciente.
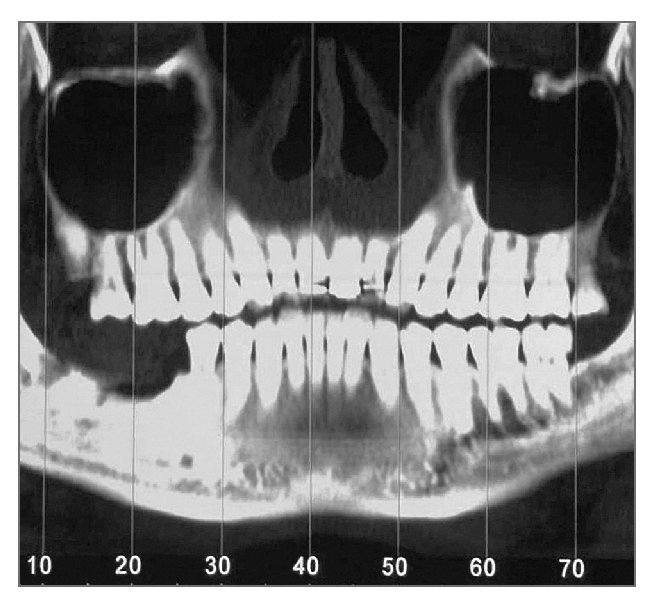
Figura 1 (izquierda). Caso 1. Imagen transversal de una tomografía computarizada antes del tratamiento.
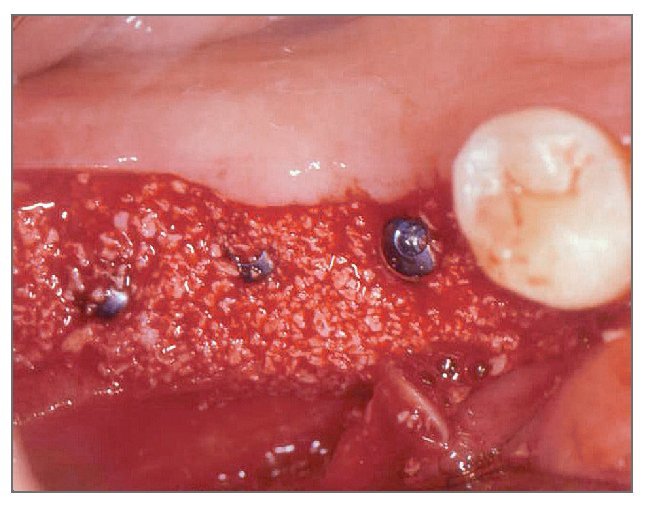
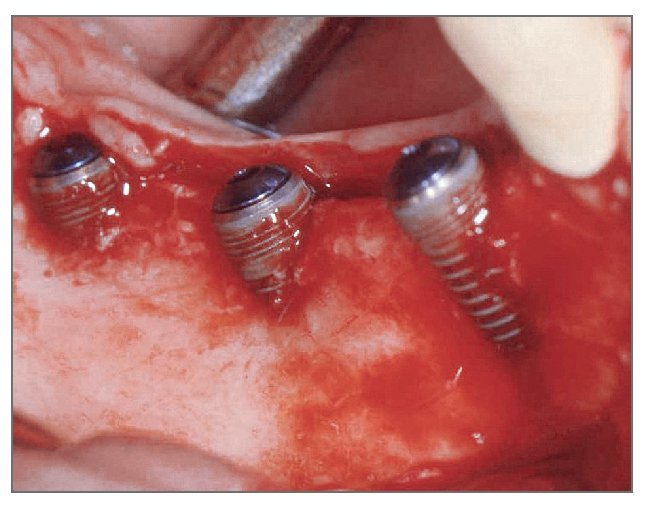
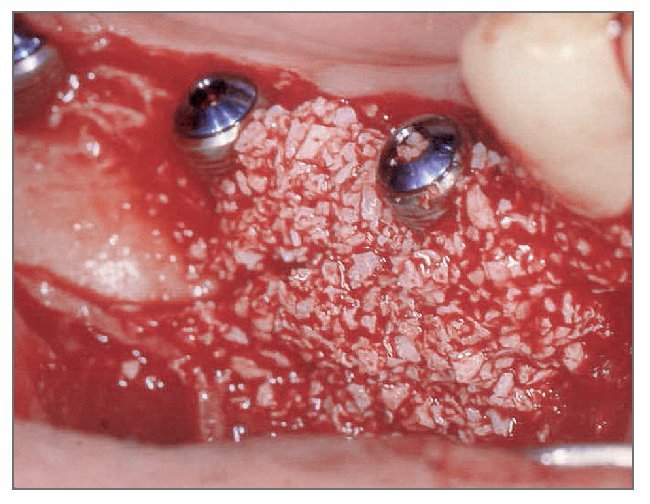
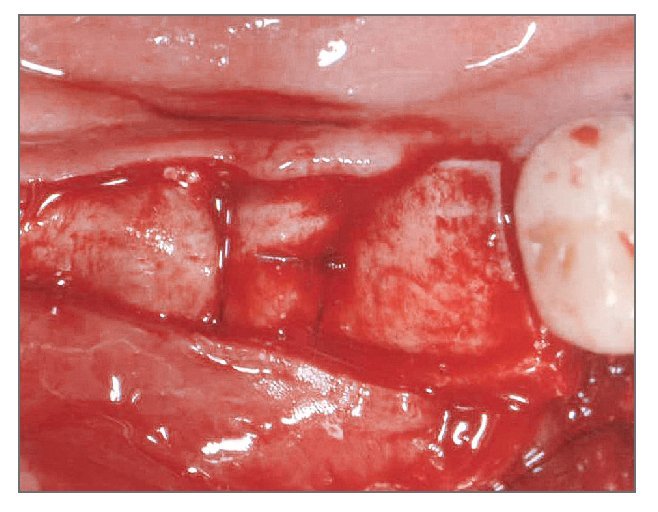
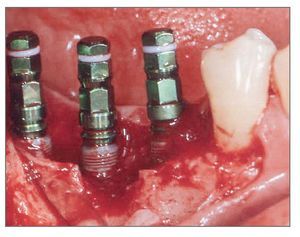
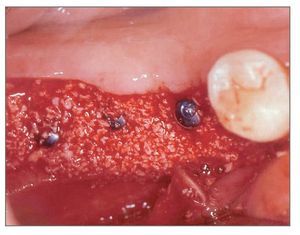
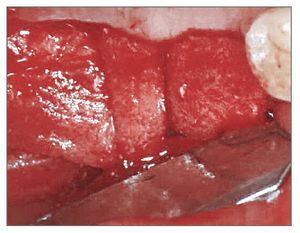
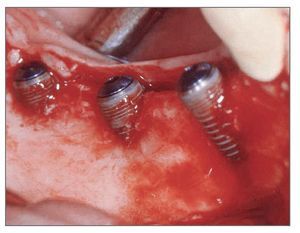
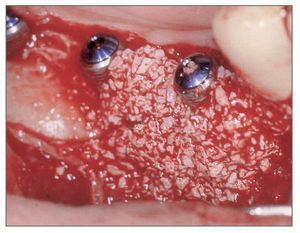
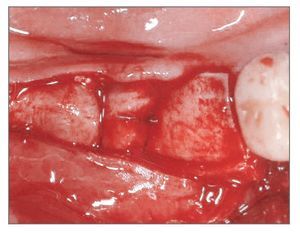
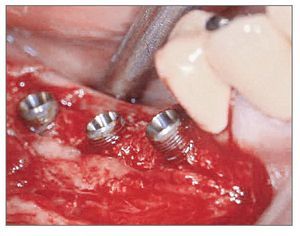
El paciente se enjuagó con colutorio de clorhexidina al 0,12% (Hexamedine, Bukwang) durante 2 min antes de la operación. Después de aplicar anestesia local con lidocaína al 2% y epinefrina 1:100.000, se levantó un colgajo de espesor total, poniendo de manifiesto el defecto óseo del alveolo vestibular. La dehiscencia vestibular era de 2,0 a 6,0 mm apicoronalmente. Se colocaron tres implantes de 3,8 x 12,0 mm (Implantium, Dentium) en el área molar de la mandíbula derecha con un torque de inserción de 40 Ncm (fig. 2). El defecto remanente y los vacios marginales se injertaron con hueso bovino deproteinizado (Bio-Oss, Geistlich Pharm) (fig. 3). Se empleó MDA para cubrir completamente el injerto óseo y asegurarlo bajo los colgajos vestibular y lingual (fig. 4). A continuación, se reposicionó el colgajo y se cerró la herida con suturas simples (Ethicon, Johnson & Johnson Medical).
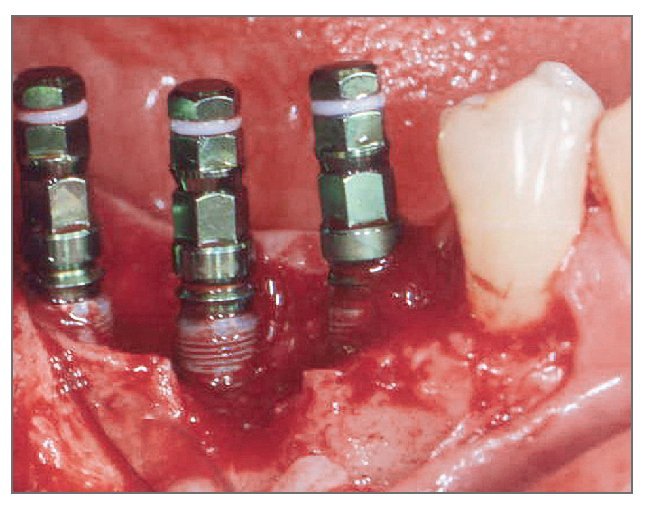
Figura 2 (centro). Se colocaron tres implantes de 3,8 x 12,0 mm en el sextante mandibular derecho con un torque de inserción de 40 Ncm.
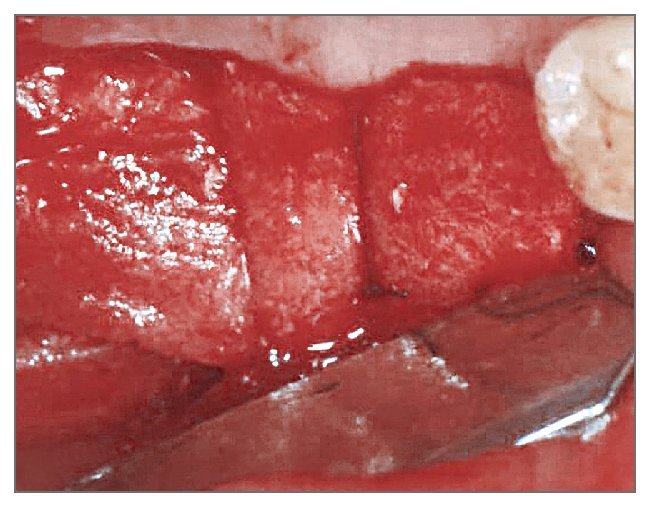
Figura 3 (derecha). El área del defecto vestibular se rellenó con hueso bovino deproteinizado.
Figura 4 (izquierda). Se modeló el MDA para cubrir completamente el defecto y el injerto óseo.
Se prescribió al paciente amoxicilina 500 mg tres veces al día durante 5 días, ácido mefenámico 500 mg inicialmente y 250 mg después cuatro veces al día durante 5 días, y enjuages con digluconato de clorhexidina al 0,12% tres veces al día durante 4 semanas. Se advirtió al paciente de que se abstuviera de masticación y cepillado en el área quirúrgica durante 4 semanas después de la cirugía.
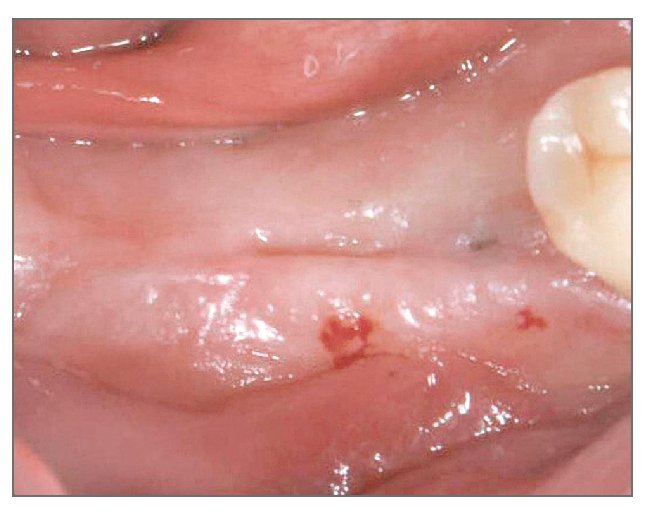
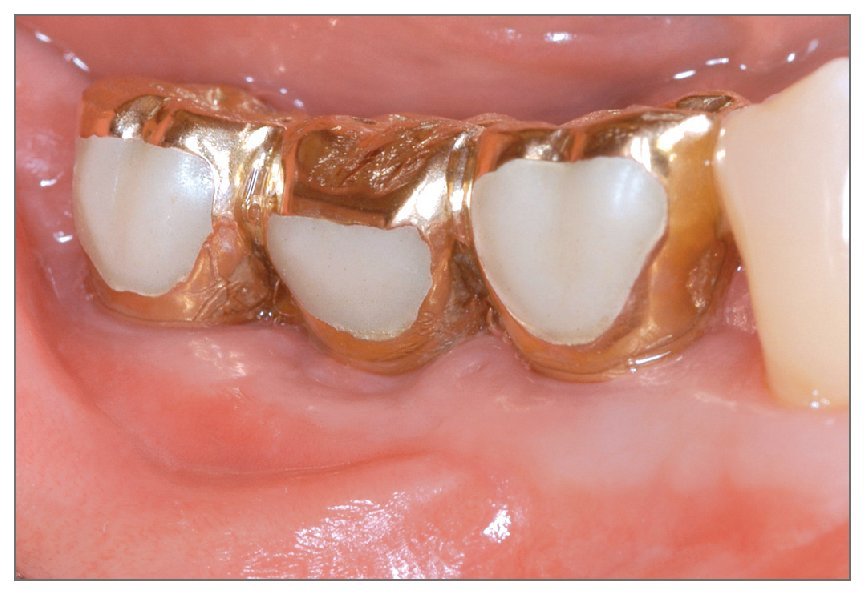
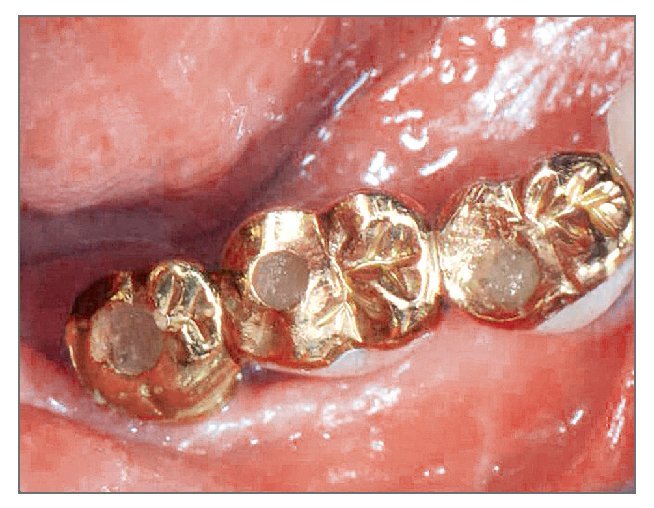
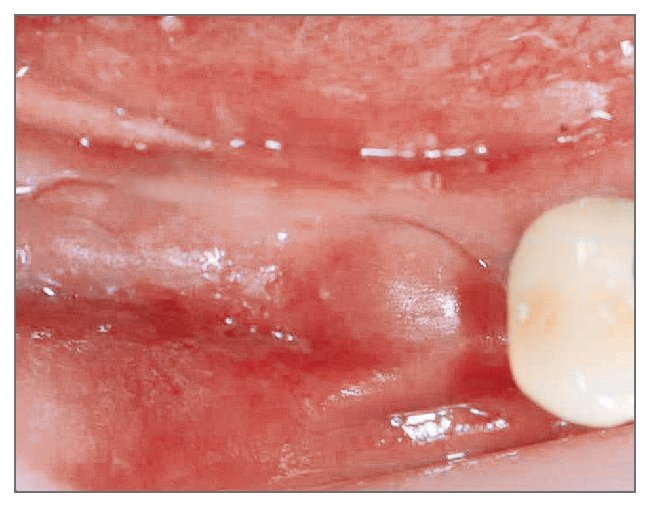
El área injertada curó sin incidencias, y tres meses después de la cirugía se podía observar tejido blando de maduración (fig. 5). La anchura del reborde se había preservado bien y la anchura del tejido queratinizado en el lado vestibular era de 4 mm. Tres meses más tarde se abrió de nuevo la zona de intervención para la conexión de los pilares, y se comprobó que casi todos las roscas se encontraban cubiertas por tejido duro constituido por tejido de nueva formación y material de injerto (fig. 6). La prótesis estaba funcionando bien en la evaluación final, 2 meses después del tratamiento, sin signos de profundidad de sondaje (figs. 7 y 8).
Figura 5 (centro). Imagen oclusal del tejido blando cicatrizando 3 meses después de la cirugía.
Figura 6 (derecha). Se observa la cobertura completa de las espiras, con tejido duro constituido por tejido recién formado y material de relleno.
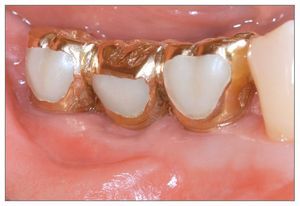
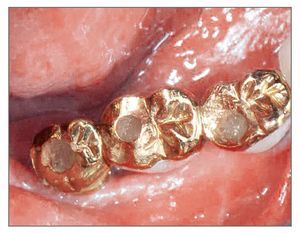
Figura 7 (izquierda). Fotografía clínica mostrando la prótesis en función después de 2 meses.
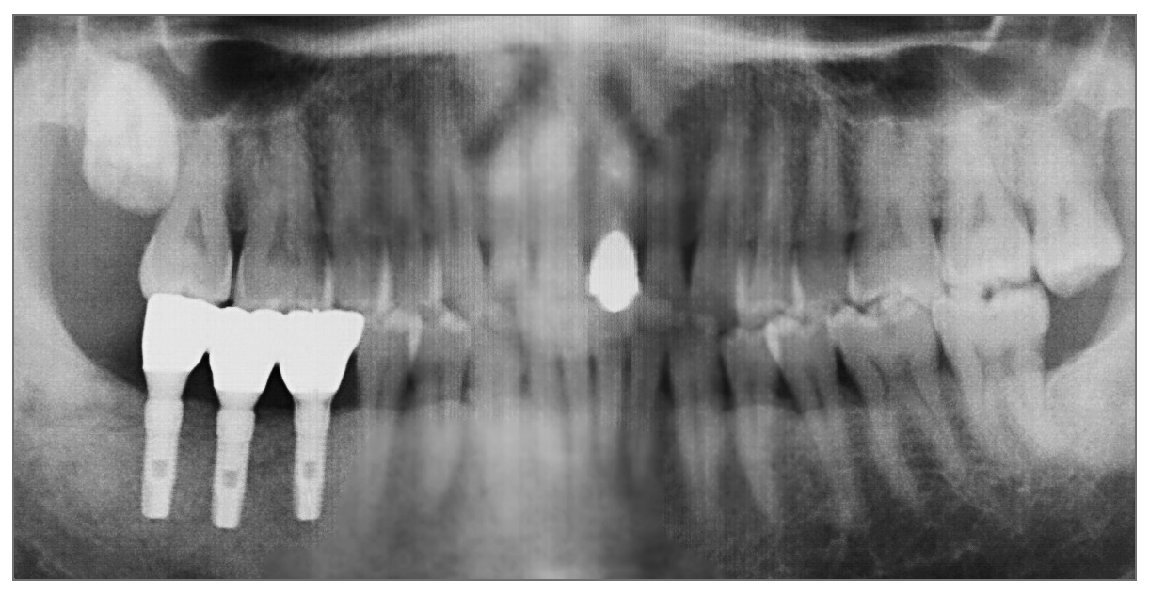
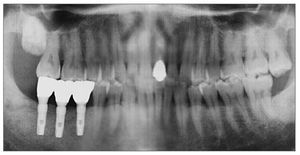
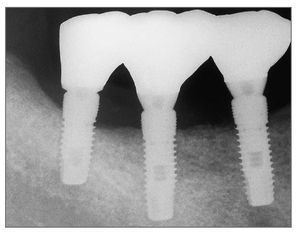
Figura 8 (derecha). Radiografía panorámica tomada en la evaluación final.
Caso 2
Un hombre de 49 años de edad se presentó en la Clínica Dental del Hospital Capital de las Fuerzas Armadas para tratamiento de la pérdida de sus dientes en el área molar mandibular derecha (fig. 9). El paciente no presentaba condiciones médicas que pudieran comprometer la curación de las heridas. Los exámenes clínico y radiográfico indicaron pérdida de dientes con reborde alveolar muy fino. El plan de tratamiento consistió en la colocación de implantes con aumento simultáneo e injerto óseo. El plan de tratamiento se discutió con el paciente, y se obtuvo consentimiento informado.
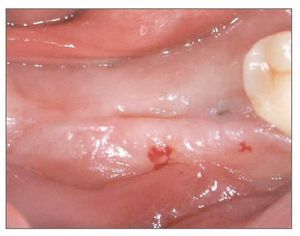
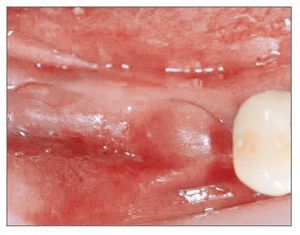
Figura 9 (izquierda). Caso 2. Imagen oclusal inicial, mostrando los dientes ausentes en el área molar de la hemi-mandíbula derecha.
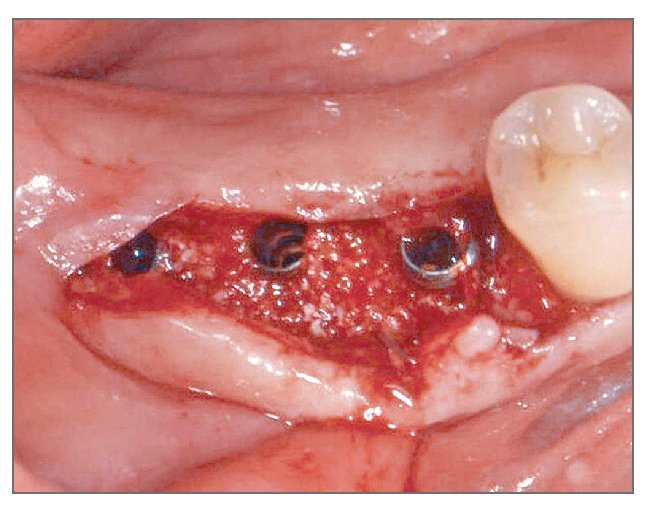
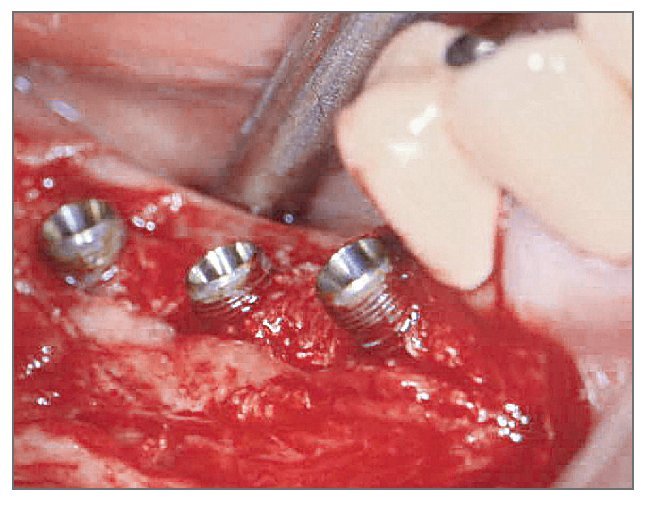
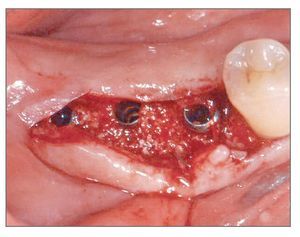
Antes de la cirugía, el paciente se enjuagó durante 2 min con colutorio de clorhexidina al 0,12%. Después de aplicar anestesia local se levantó un colgajo de espesor total. Se preparó la zona para aceptar tres implantes de 3,8 x 12,0 mm (fig. 10). Las dimensiones de la dehiscencia vestibular en cada implante de mesial a distal eran de 7,5, 4,0 y 2,5 mm, respectivamente. Los defectos de dehiscencia vestibular se aumentaron con hueso bovino deproteinizado (fig. 11) y se cubrieron con injerto de MDA hasta que la membrana se extendiera a hueso sano y cubriera la superficie oclusal completamente (fig. 12). La herida se cerró con suturas. Al paciente se le prescribió la misma medicación y se le dieron las mismas instrucciones que al paciente del caso 1.
Figura 10 (centro). Después de la colocación de los implantes se advirtieron los defectos de dehiscencia vestibular.
Figura 11 (derecha). El material de relleno se depositó en contacto con el defecto.
Figura 12 (izquierda). El MDA hidratado se recortó convenientemente para cubrir el material de injerto.
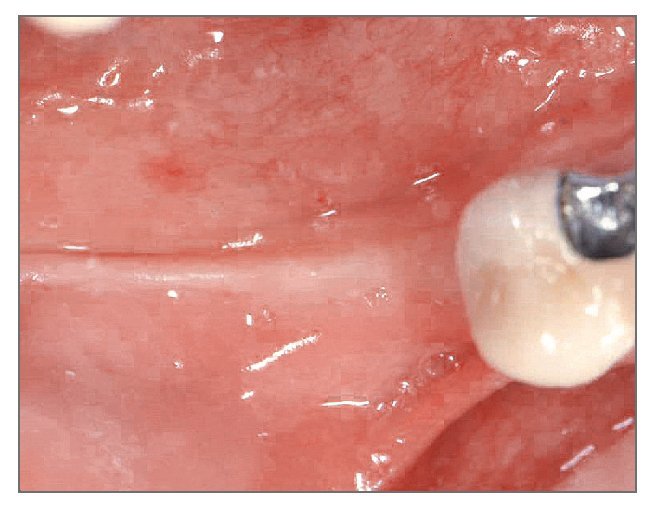
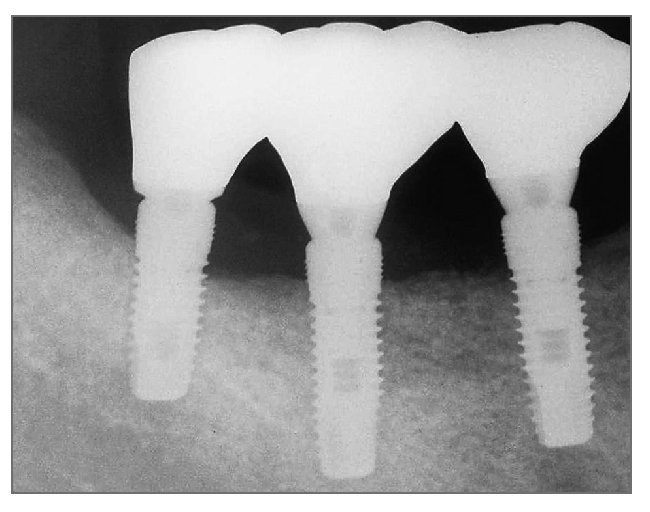
El área curó sin incidencias y pocas molestias. La imagen oclusal a los tres meses de la cirugía mostraba una buena cicatrización sin exposición de la membrana ni del implante (fig. 13). La segunda cirugía se llevó a cabo 3 meses después de la colocación del implante, y se consiguió una cobertura media del defecto del 52% (rango 40% a 63%) (fig. 14). La prótesis continuó funcionando correctamente hasta la evaluación final (figs. 15 y 16).
Figura 13 (centro). Imagen oclusal a los tres meses de la cirugía en la que no se observa exposición de la membrana ni del implante.
Figura 14 (derecha). Se consiguió la cobertura parcial de las espiras.
Figura 15 (izquierda). Imagen oclusal de la prótesis final.
Figura 16 (derecha). Radiografía periapical en la evaluación final.
Discusión
Este trabajo muestra un tratamiento satisfactorio con cirugía de implantes y aumento óseo empleando MDA como membrana. La combinación de tratamientos de injerto de tejidos duros y blandos con colocación de implantes resultó en un tiempo de tratamiento más reducido8.
El aloinjerto MDA ha sido aprobado como sustituto de los injertos autógenos en cirugía mucogingival5. La evaluación histológica mostró que el MDA asegurado bajo el colgajo se incorporó bien a la zona9. El MDA actúa como escudo para la proliferación de células epiteliales y fibroblastos; además, se ha sugerido que el MDA no parece ser colonizado de forma significativa por las bacterias periodontogénicas10. Aunque se hizo hincapié en cubrir el MDA completamente con el colgajo durante el periodo de curación11, se reseñó que la exposición del aloinjerto MDA resulta menos crítica para el éxito del procedimiento que la exposición del polite-trafluoretileno expandido12. La porción intencionalmente expuesta de MDA quedó completamente cubierta por tejido blando, y más tarde se queratinizó7. El MDA ofrece ventajas adicionales, como el aumento del grosor de los tejidos blandos13, lo que aporta mayor protección frente a la reabsorción ósea marginal adicional14.
Estos casos aquí reseñados demostraron restauraciones implantosoportadas funcionales en el área molar mandibular cuando se empleó MDA como membrana en la colocación de implantes con aumento óseo. Esta técnica quirúrgica permite ofrecer al clínico una opción para el tratamiento con implantes cuando se requiere un aumento de tejidos blandos. Son necesarios más estudios controlados aleatorios durante largos periodos de tiempo para establecer si este procedimiento ofrece beneficios a largo plazo.
Correspondencia: Dr. J.B. Park.
Department of Pharmaceutical Sciences. College of Pharmacy. University of Michigan.
428 Church St., Ann Arbor, MI, 48109, EE. UU.
Correo electrónico: jbassoonis@yahoo.co.kr