Introducción
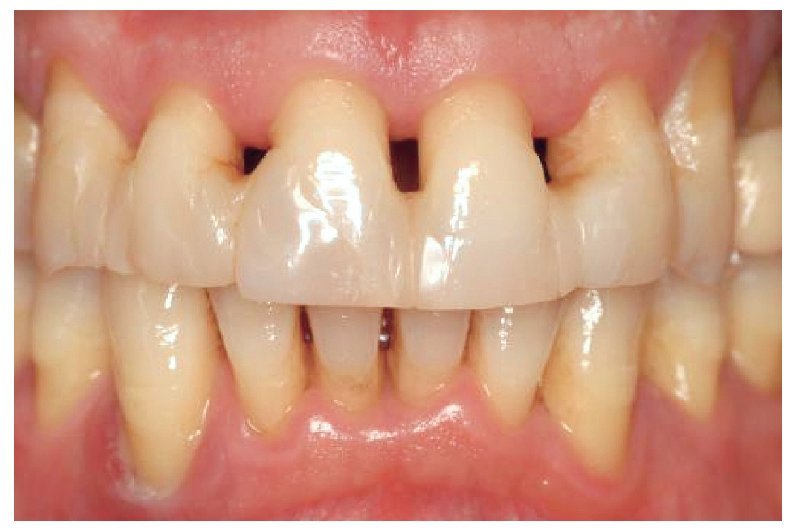
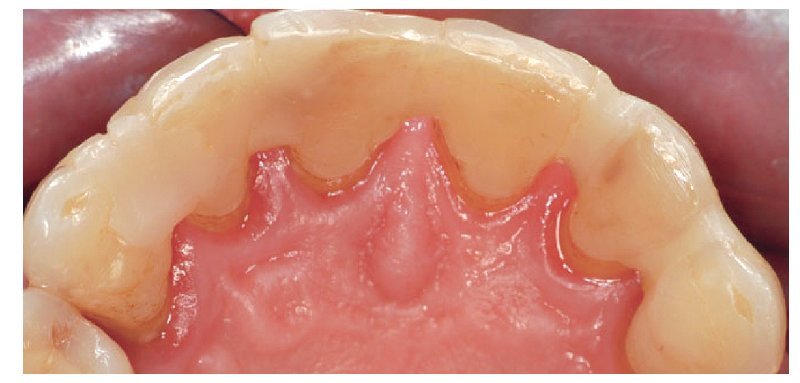
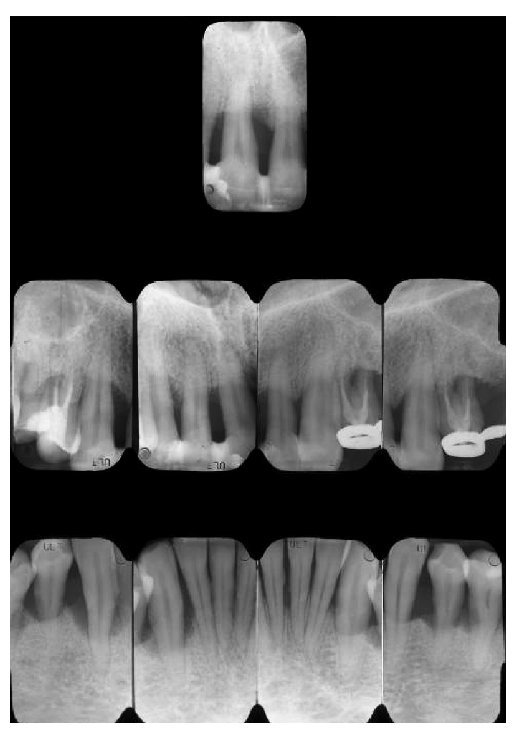
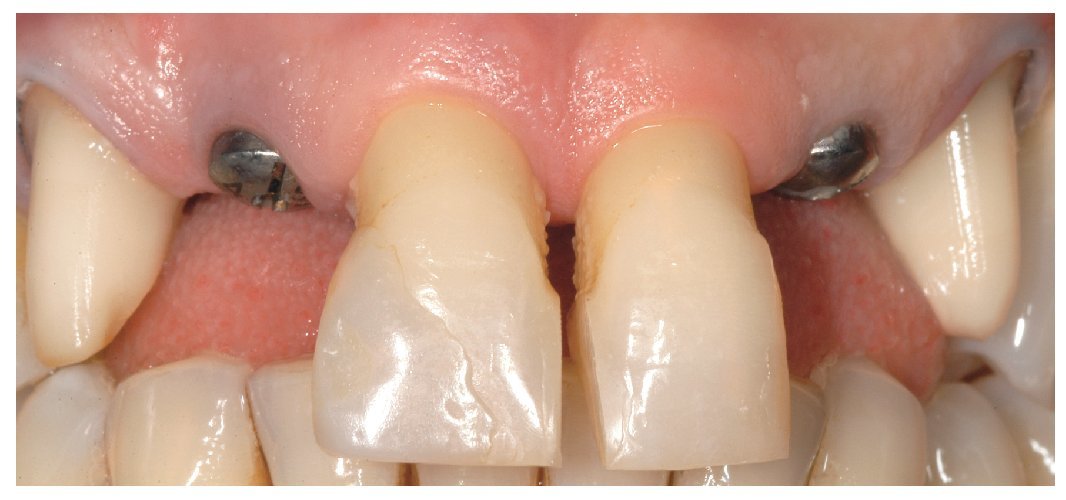
El paciente, un varón de 50 años, se presentó con una periodontosis crónica difusa y una pérdida de más de tres cuartas partes de su tejido de apoyo periodontal; sus dientes 12 al 22 presentaban una movilidad de más de 1 mm tanto en horizontal como en vertical. Pese a una preparación esmerada y a varias ferulizaciones del periodonto, no se modificó la movilidad de los dientes. El sondeo periodontal arrojó en esta zona valores elevados tanto por palatino como por bucal. Tras constatar, durante la realización de un sondeo óseo, que los contornos de los bordes alveolares correspondientes en la zona anteriormente mencionada no presentaban dehiscencia (ausencia de la capa ósea que recubre la superficie de la raíz), se ponderó la inserción inmediata de implantes en alvéolos de extracción recientes. El objetivo del tratamiento era el restablecimiento de la sonrisa desde el punto de vista tanto funcional como estético. Por este motivo, y teniendo en cuenta el tipo de oclusión y la longitud exagerada de los elementos dentales, se decidió que la opción correcta sería la rehabilitación de los dientes anteriores centrales y laterales mediante cuatro en lugar de tan solo dos implantes. Naturalmente, los autores eran conscientes del problema de la preservación de las papilas entre los implantes4. Se procedió a la planificación paso a paso de las intervenciones quirúrgicas a fin de tener, durante la inserción y la restauración inmediatas de los implantes, el control sobre la preservación de los tejidos duro y blando que rodean al diente natural. El tratamiento se dividió en dos fases. Durante la primera fase tuvieron lugar la inserción de dos implantes para la reposición de los dientes anteriores laterales y la incorporación inmediata de dos puentes adhesivos provisionales. A continuación, una vez completada la osteointegración, se insertaron dos implantes en 11 y 21 con atornillamiento inmediato de las prótesis provisionales. A fin de lograr también una mejora de la estética y garantizar en la mayor medida posible las condiciones gingivales en relación con la configuración del póntico, se trató este caso aplicando criterios marcadamente estéticos; se utilizaron supraestructuras de implante (pilares) de dióxido de zirconio y coronas de cerámica sin metal (figs. 1 a 3).
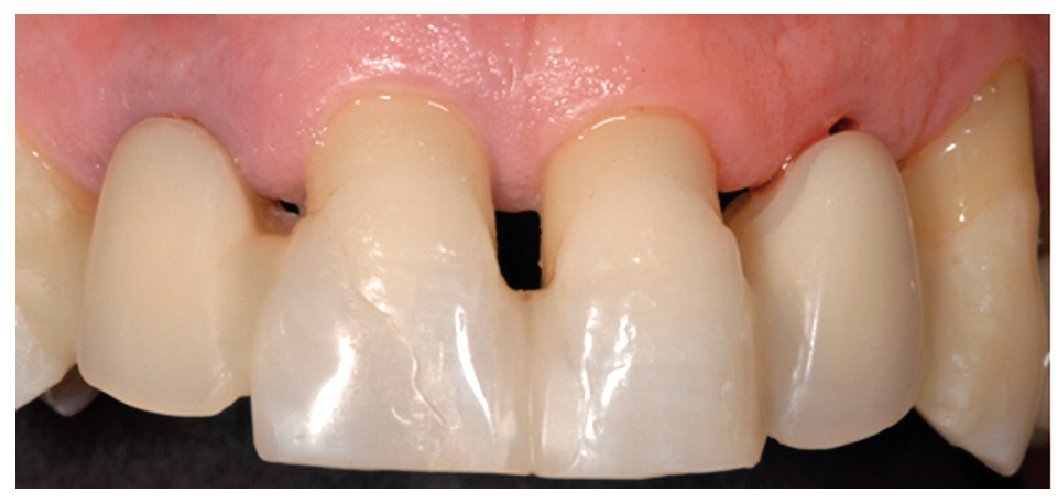
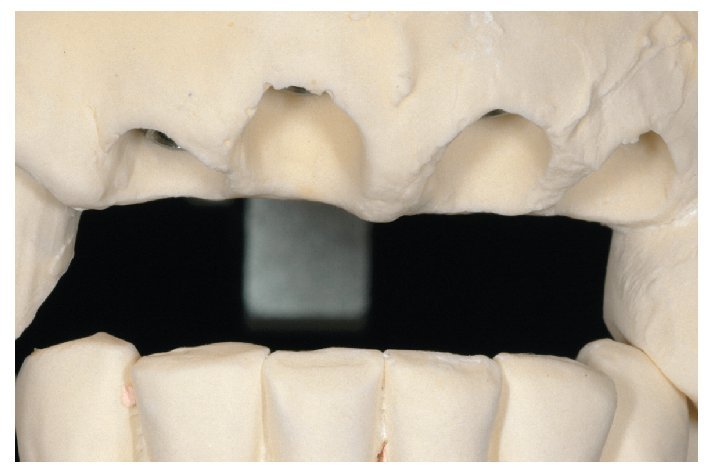
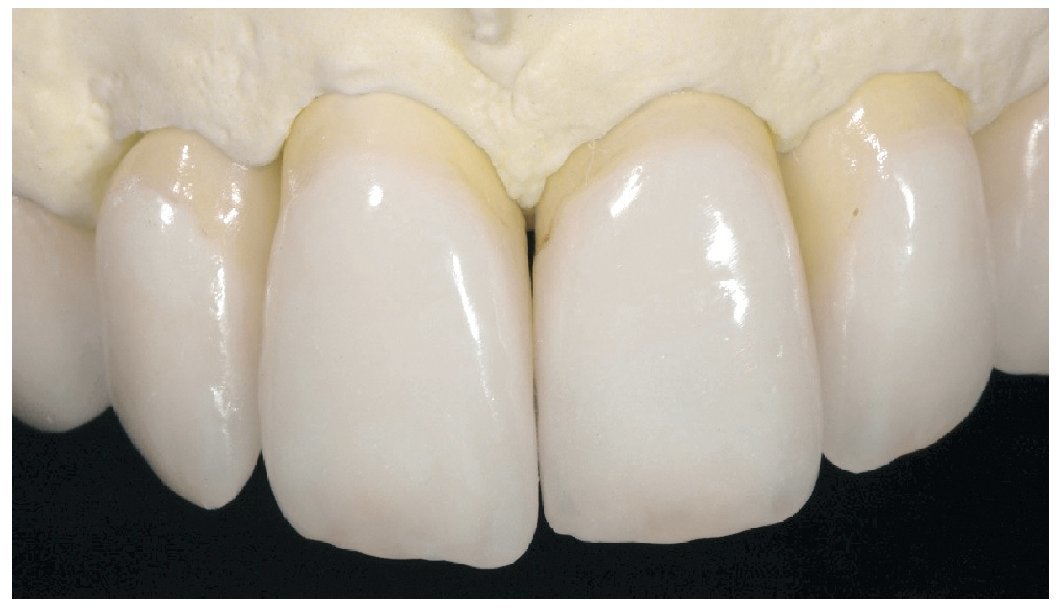
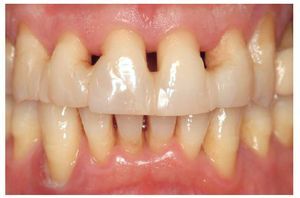
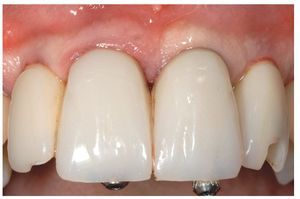
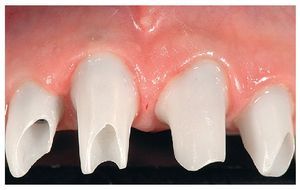
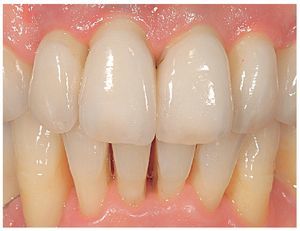
Fig. 1. La situación de partida en oclusión
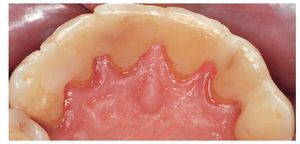
Fig. 2. Vista de la situación de partida desde palatino.
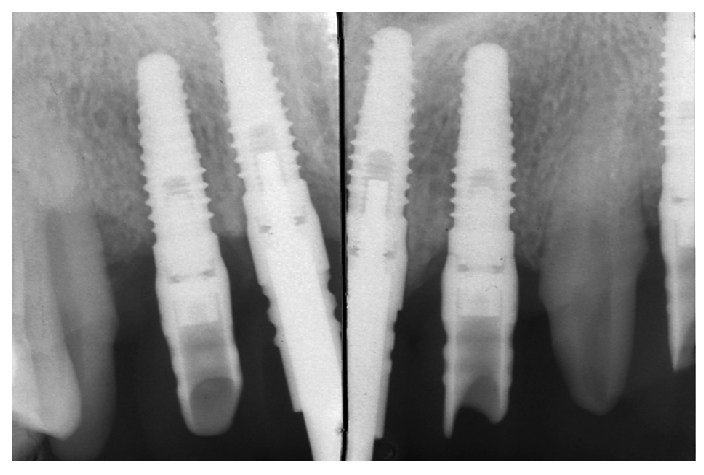
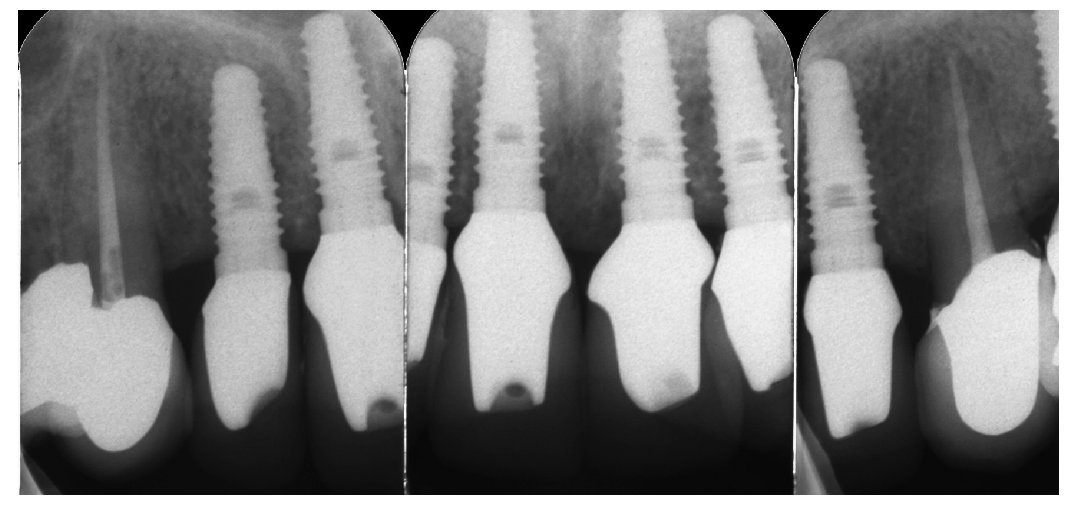
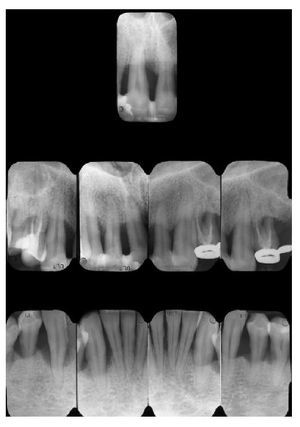
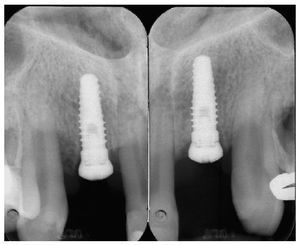
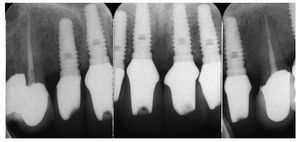
Fig. 3. Radiografías periapicales.
Material y método
Se emplearon cuatro implantes NT Foss 13 x 4,1 (Biomet 3i, Karlsruhe, Alemania), un puente adhesivo de resina reforzada con fibra de vidrio (Vectris, Ivoclar Vivadent, Schaan, Liechtenstein), cuatro cilindros provisionales de titanio y resina (Ivocron, Ivoclar Vivadent), cuatro supraestructuras de implante de dióxido de zirconio (Atlantis5, Astra Tech, Elz, Alemania) confeccionadas mediante la tecnología VADTM (Virtual Abutment Design, Astra Tech), cuatro coronas de Alumina ProceraTM (Nobel Biocare, Zúrich, Suiza) recubiertas con NobelRondo ALTM (Nobel Biocare) y RelyXTM Unicem de 3M Espe, Seefeld, Alemania.
El caso clínico
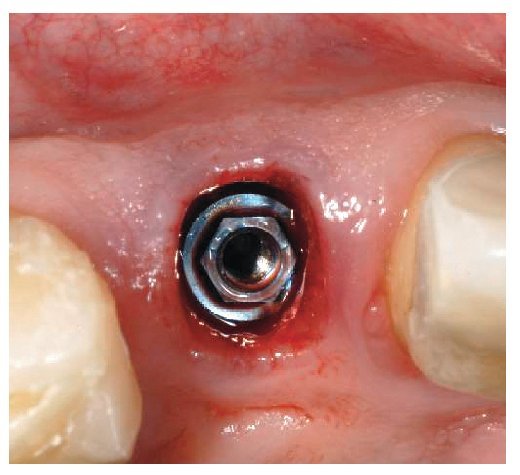
Durante la primera fase del tratamiento se insertaron los implantes tras la avulsión de los dientes 12 y 22 mediante técnica monofase sin colgajo mínimamente invasiva. En el proceso se tuvo en cuenta el posicionamiento correcto en relación con la pared palatina de los alvéolos, y también se aseguró que los implantes insertados sobresalieran 1 mm por encima del borde alveolar2,6. Se fijaron a la cabeza del implante tornillos de cicatrización de 2 mm, a fin de evitar una compresión excesiva de los tejidos blandos. Al mismo tiempo y preoperativamente se llevó a cabo la restauración mediante dos puentes adhesivos reforzados con fibra de vidrio provisionales, los cuales fueron cementados para cerrar temporalmente los huecos de los dientes 12 y 22 ausentes (figs. 3 a 11). Al cabo de seis meses de cicatrización de los implantes y después de una comprobación exhaustiva de los parámetros dentofaciales, se elaboró un encerado diagnóstico para la confección de la prótesis provisional preextractiva3; la misma prótesis provisional se utilizó como plantilla de perforación para el posicionamiento protésicamente guiado de los implantes en 11 y 21.
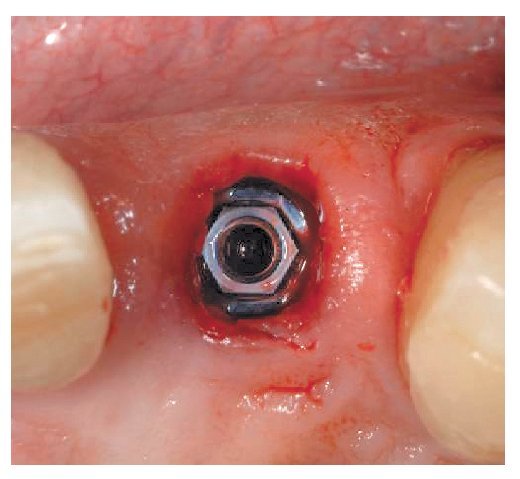
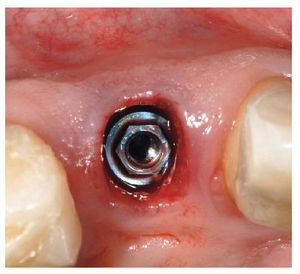
Fig. 4. La inserción inmediata mínimamente invasiva del implante en el diente 12.
Fig. 5. La inserción inmediata mínimamente invasiva del implante en el diente 22.
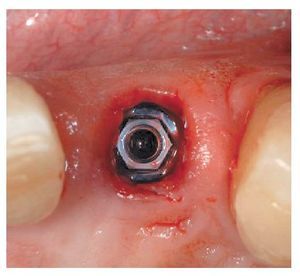
Fig. 6. La colocación inmediata de un tapón de cicatrización en el diente 12.
Fig. 7. La colocación inmediata de un tapón de cicatrización en el diente 22.
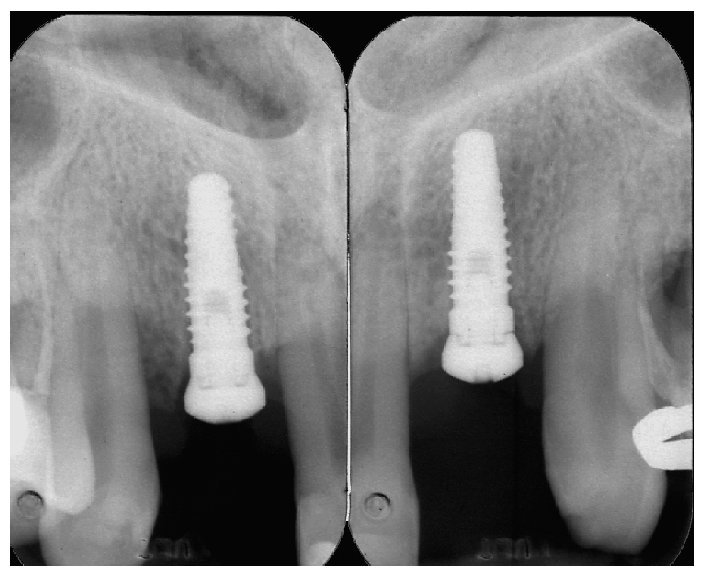
Fig. 8. El control radiológico postoperatorio con el asiento de las cofias de cicatrización.
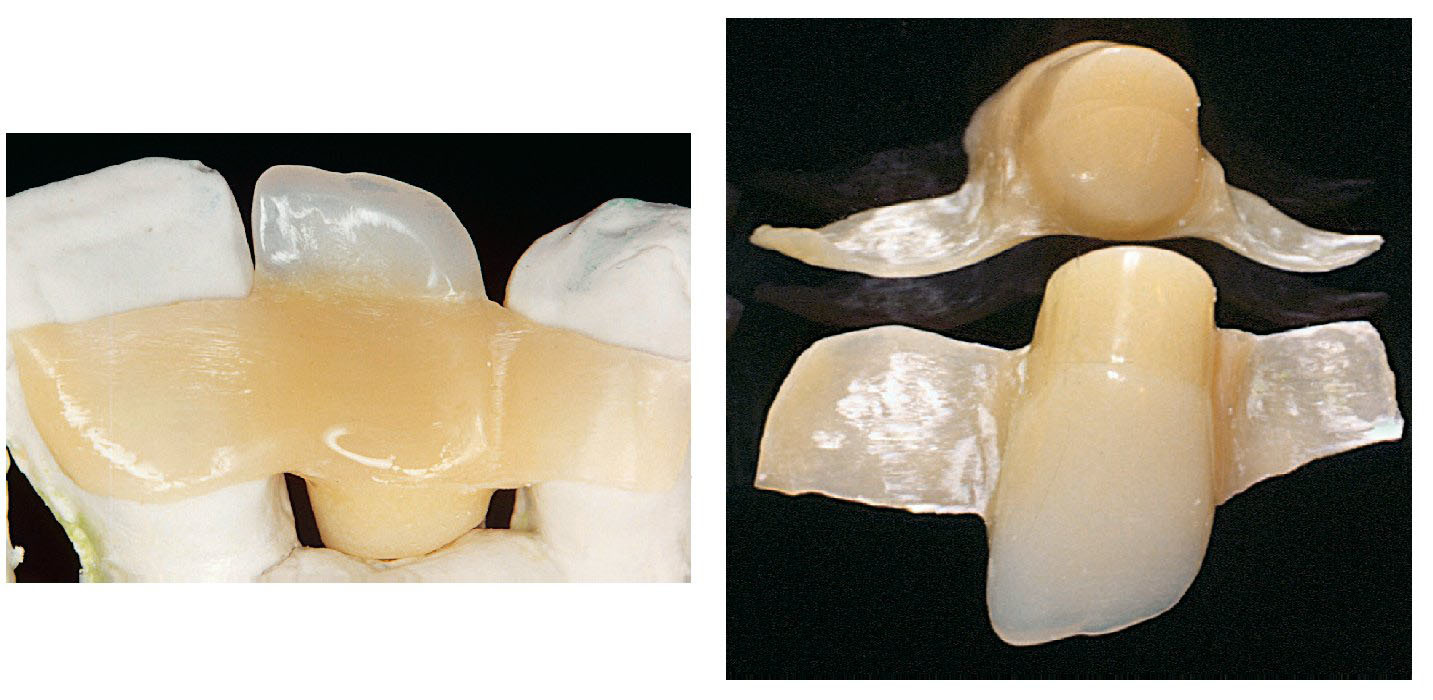
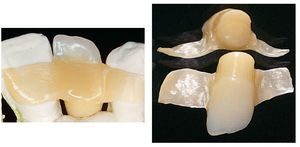
Figs. 9 y 10. Imágenes de detalle del puente Maryland de fibra de vidrio Vectris.
Fig. 11. Las prótesis provisionales adheridas in situ con apoyos palatinos de fibra Vectris.
Una vez completada la osteointegración y después de retirarse los puentes adhesivos, se prepararon los dientes 13 y 23, a fin de confeccionar prótesis provisionales individuales para los caninos, así como una única prótesis provisional preextractiva que se atornilló desde el diente 12 hasta el 22.
Tras la avulsión de los dientes 11 y 22 se insertaron dos implantes de forma guiada por las prótesis provisionales. Después de comprobar la estabilidad primaria mediante Osstell Mentor 73 (Straumann, Friburgo, Alemania) con un ISQ (cociente de estabilidad del implante) de 81 y un par de giro de 35 N, se fijaron a los implantes dos cilindros de titanio provisionales y se integraron en la prótesis provisionales bajo control radiológico y utilizando resina acrílica. Tras el endurecimiento, se envió la prótesis provisional al laboratorio para la optimización de la forma y el pulido del perfil de emergencia. El mismo día se atornilló la prótesis provisional in situ y se envió al paciente a su casa tras la comprobación de los contactos oclusales.
El tratamiento posterior se llevó a cabo semanalmente en el primer mes y a intervalos mensuales durante los once meses posteriores (figs. 12 a 20).
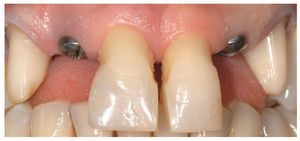
Fig. 12. Pérdida de tejido periimplantar al retirar los puentes Maryland provisionales al cabo de seis meses.
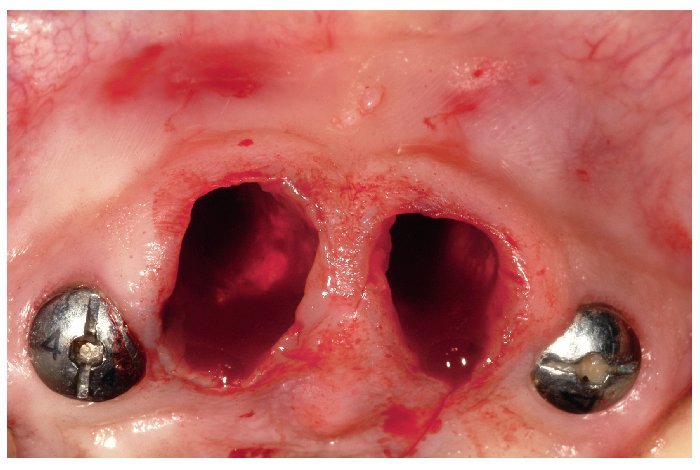
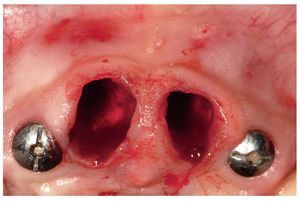
Fig. 13. La situación tras la extracción de los dientes 12 y 22.
Fig. 14. La prótesis provisional preextractiva atornillada que funciona como plantilla de perforación.
Fig. 15. Rebasado de la prótesis provisional sobre los cilindros de titanio tras la colocación de los implantes en los dientes 11 y 21.
Fig. 16. El control radiológico del ajuste de la prótesis provisional.
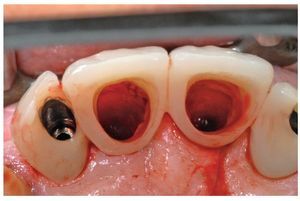
Fig. 17. La prótesis provisional recién insertada.
Fig. 18. La prótesis provisional acabada y pulida.
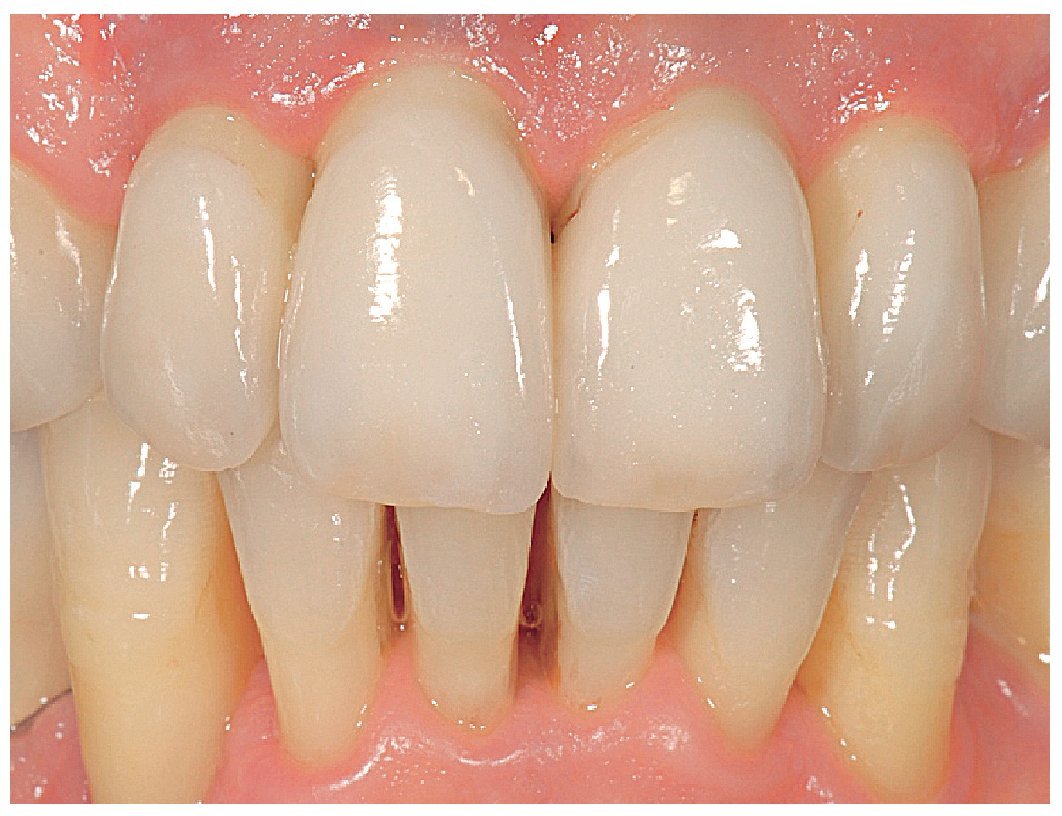
Fig. 19. El control clínico al cabo de tres meses.
Fig. 20. El control clínico al cabo de 12 meses. La pérdida de tejido medida es de aproximadamente 3 mm.
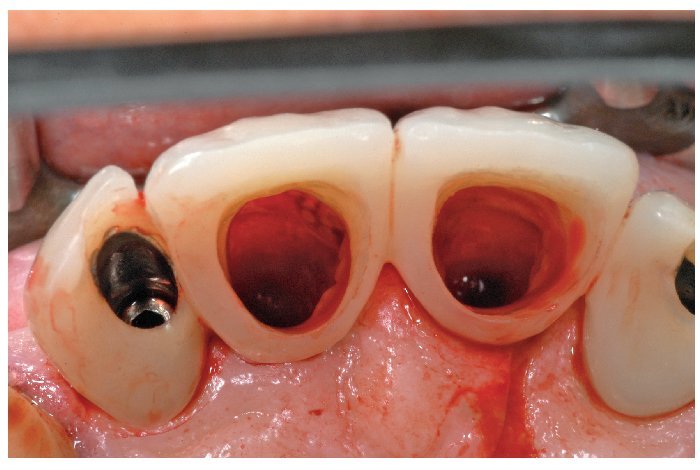
Tras la toma de impresión final empleando el método de pick-up adaptado para la reproducción de la forma anatómica del recorrido de la encía, se confeccionaron modelos de yeso de la clase IV.
A partir de estos modelos se confeccionó el encerado definitivo. En primer lugar se ajustaron en el articulador los modelos del encerado para su comprobación, para a continuación enviarlos al centro AtlantisTM Europa para el escaneo VADTM. En esta fase se verificaron los siguientes parámetros:
¿ el perfil de emergencia del pilar para una ligera compresión de los tejidos;
¿ una relación adecuada de las dimensiones en referencia a las dimensiones definitivas de las restauraciones previstas1.
En otras palabras: la configuración de las supraestructuras de implante tiene lugar tras descontar el grosor de la cerámica y la estructura. Antes del acabado se comprueban las supraestructuras de implante y se escanean para la confección mediante CAD/CAM de las coronas de Alumina sometidas a sinterización densa. Se trabajó con una cerámica de recubrimiento armonizada (Nobel Rondo AL).
Discusión
Las ventajas de las supraestructuras de implante de dióxido de zirconio individualizadas son múltiples:
¿ excelente biocompatibilidad del material;
¿ una menor influencia sobre el color de la encía en comparación con el titanio;
¿ un apoyo adecuado de los tejidos blandos y una configuración anatómica de los pónticos mediante una ligera compresión de los tejidos con ayuda del perfil de emergencia de las prótesis provisionales;
¿ facilidad de eliminación del cemento, gracias a la ubicación subgingival de los márgenes (1 mm por vestibular y proximal);
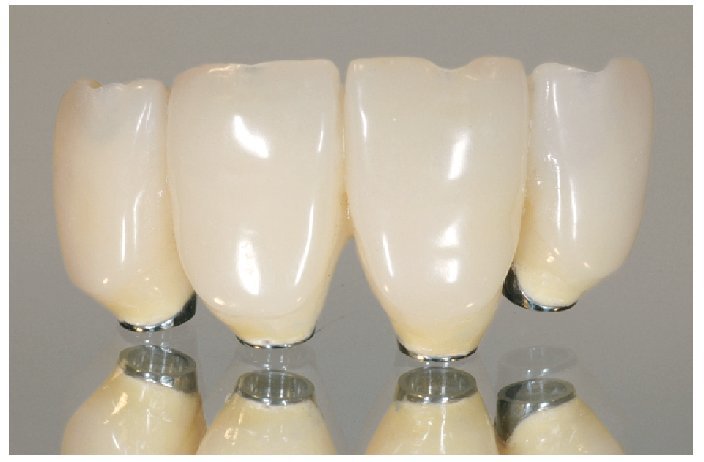
¿ confección de coronas de cerámica sin metal;
¿ distribución óptima de los grosores en los distintos materiales para favorecer la resistencia de las supraestructuras de implante y un grosor de la cerámica uniforme;
¿ la particularidad de la tecnología VADTM, consistente en confeccionar supraestructuras de implante mediante encerado completo, de modo que resulten innecesarios retoques y correcciones arriesgados y laboriosos (figs. 21 a 27).
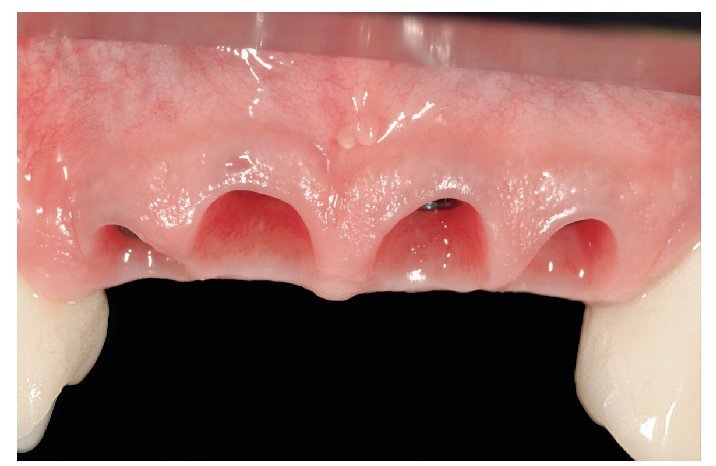
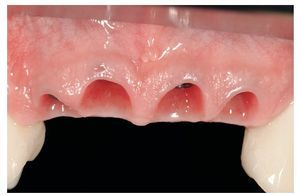
Fig. 21. La morfología tisular al cabo de 12 meses antes de la impresión definitiva.
Fig. 22. El modelo de yeso reproduce fielmente la morfología gingival alcanzada.
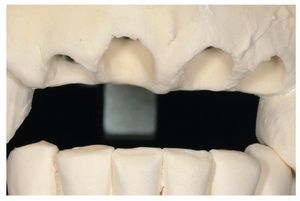
Fig. 23. El encerado anatómico se envía al centro AtlantisTM Europa para el escaneo necesario para la planificación virtual VADTM y la confección de las supraestructuras de implante (pilares).
Fig. 24. La encía moldeada en yeso fue sustituida por silicona, a fin de encargar a AtlantisTM pilares para una ligera compresión de los tejidos.
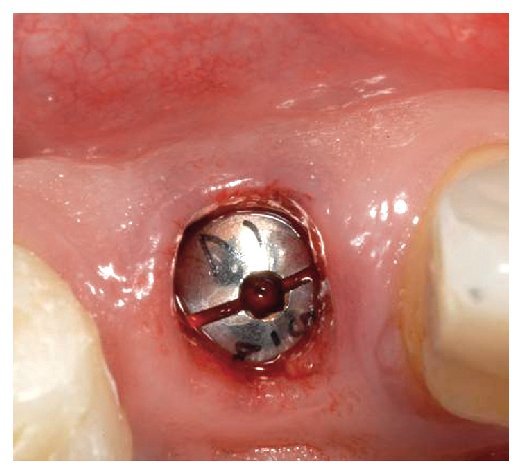
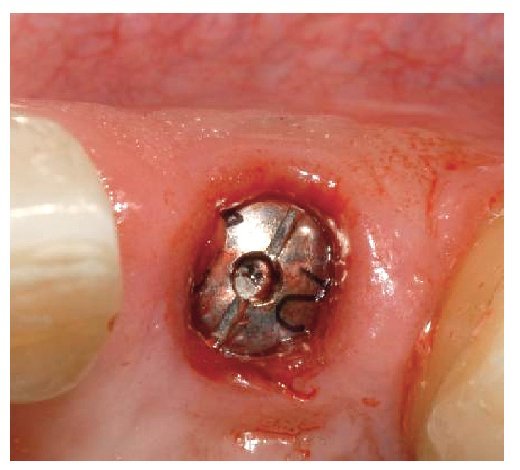
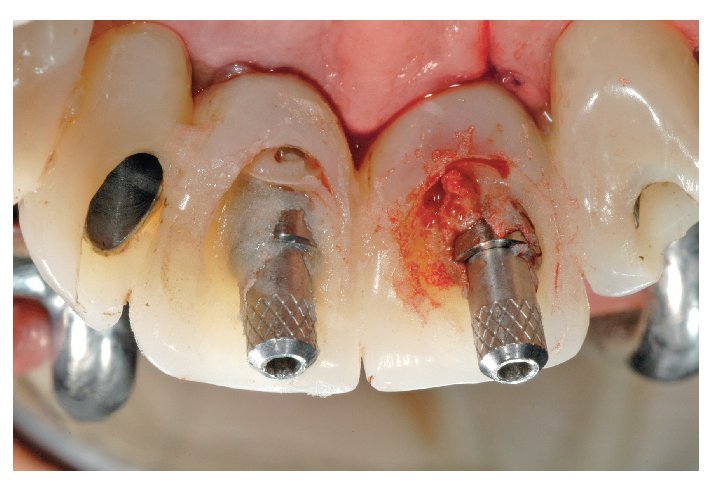
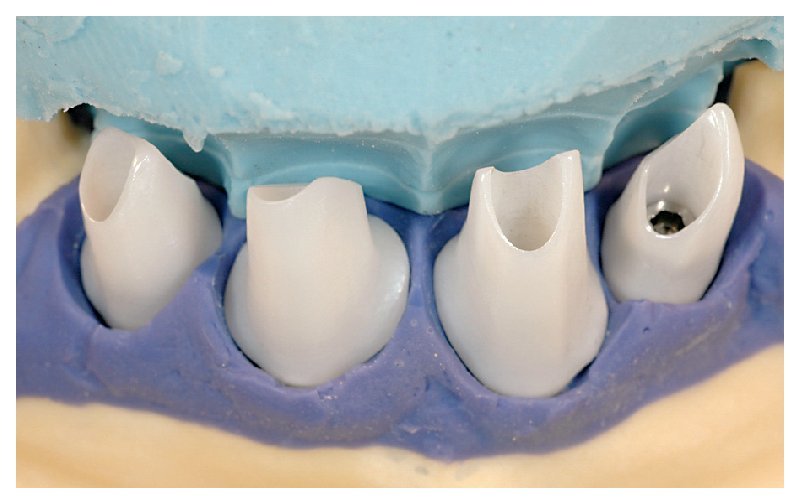
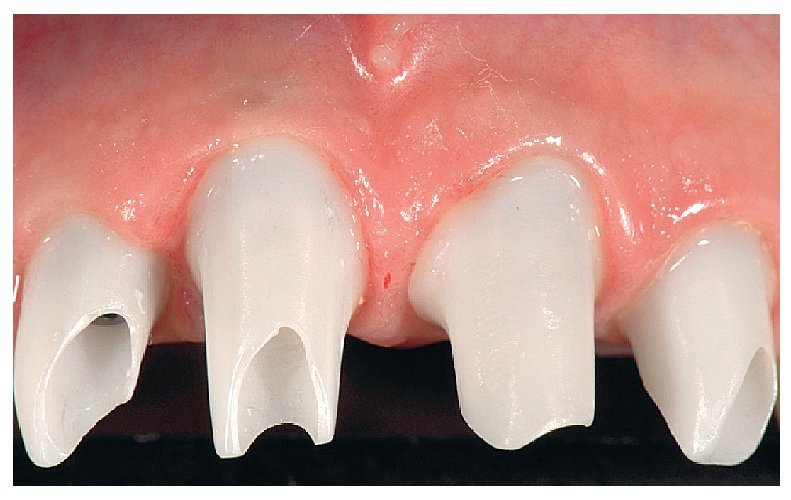
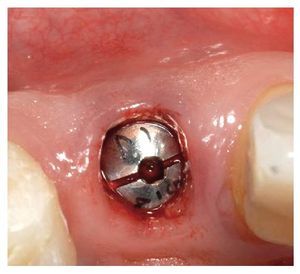
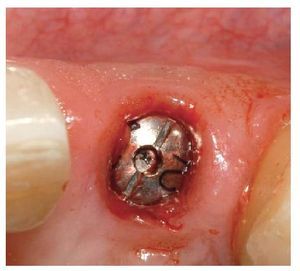
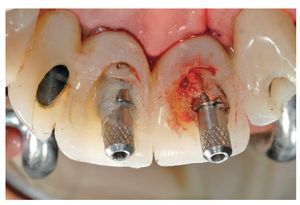
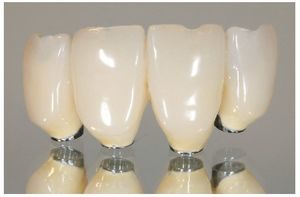
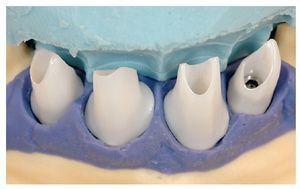
Fig. 25. El control de la posición marginal de los pilares de dióxido de zirconio in situ.
Fig. 26. La relación entre los distintos elementos de la prótesis.
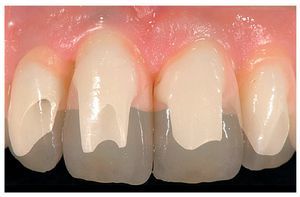
Figs. 27a y 27b. La comparación entre un pilar individualizado de AtlantisTM y un pilar estándar con base de titanio pone de manifiesto las limitaciones de la individualización de pilares estándar.
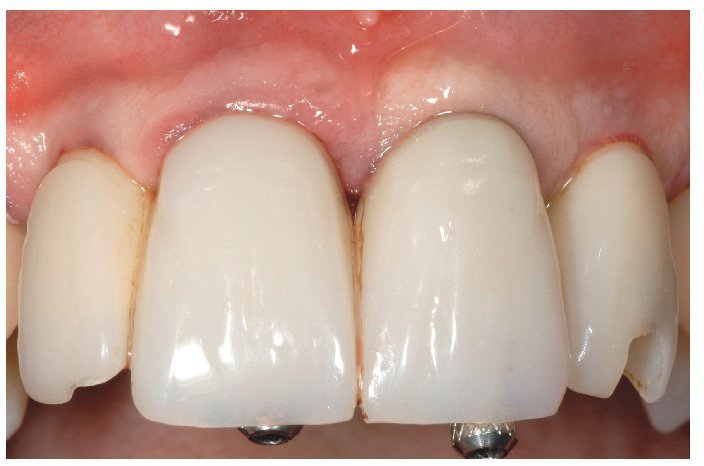
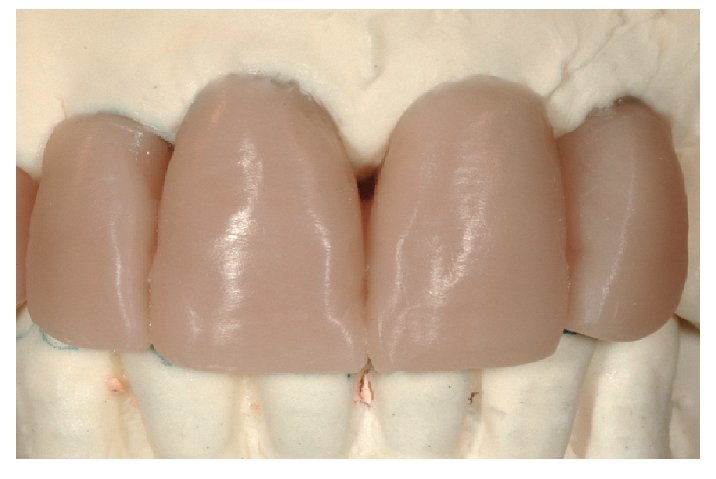
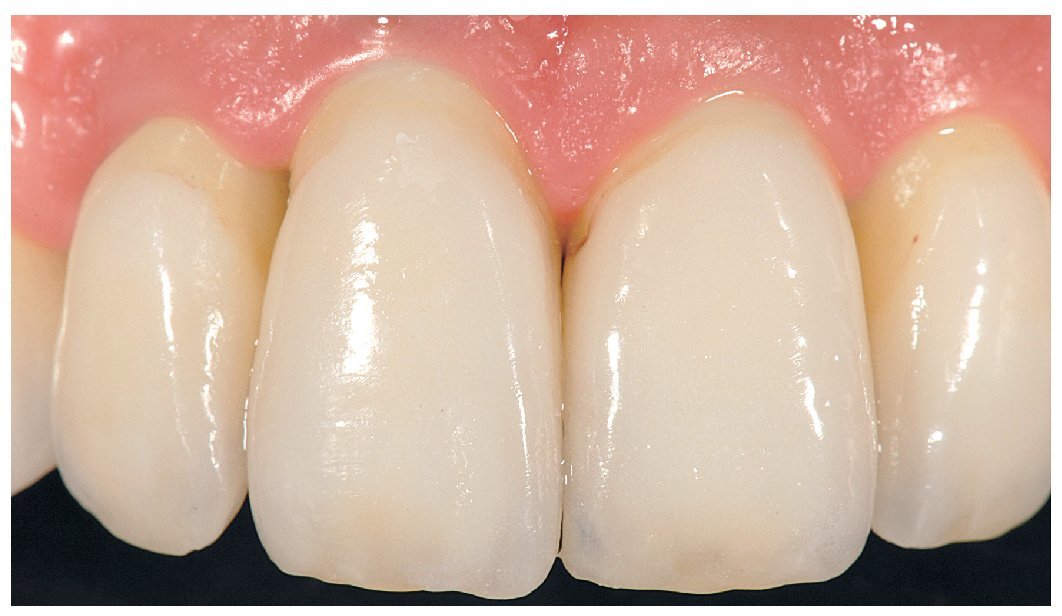
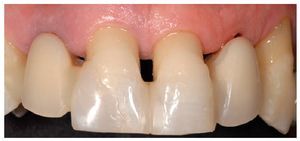
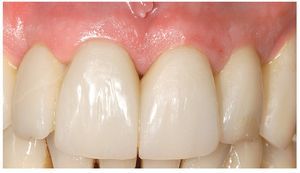
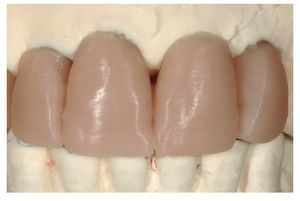
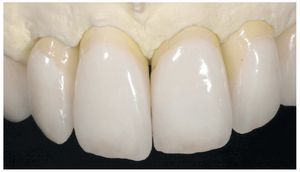
Fig. 28. Las coronas de cerámica sin metal terminadas.
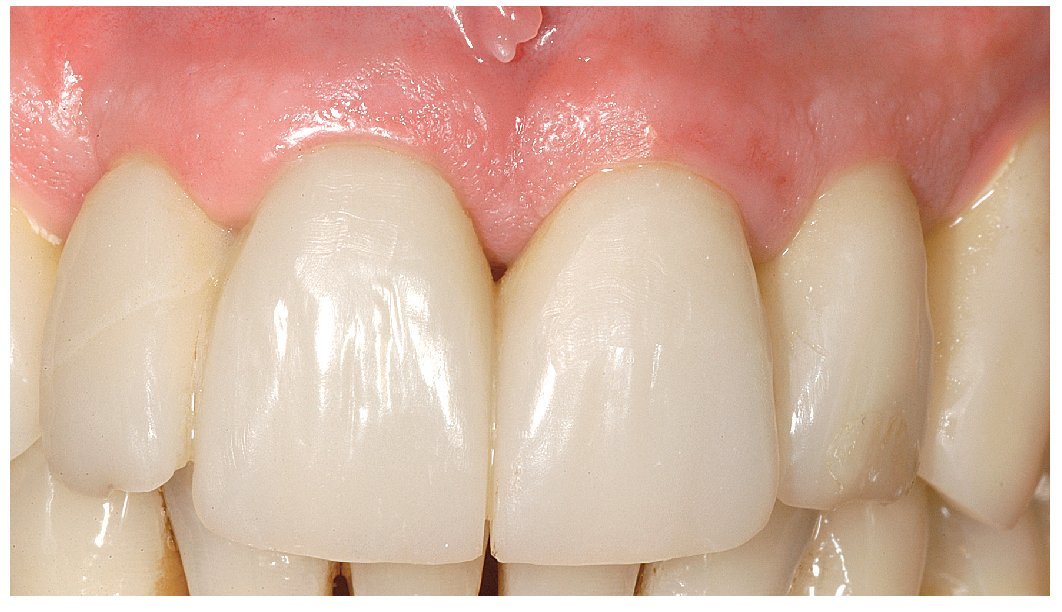
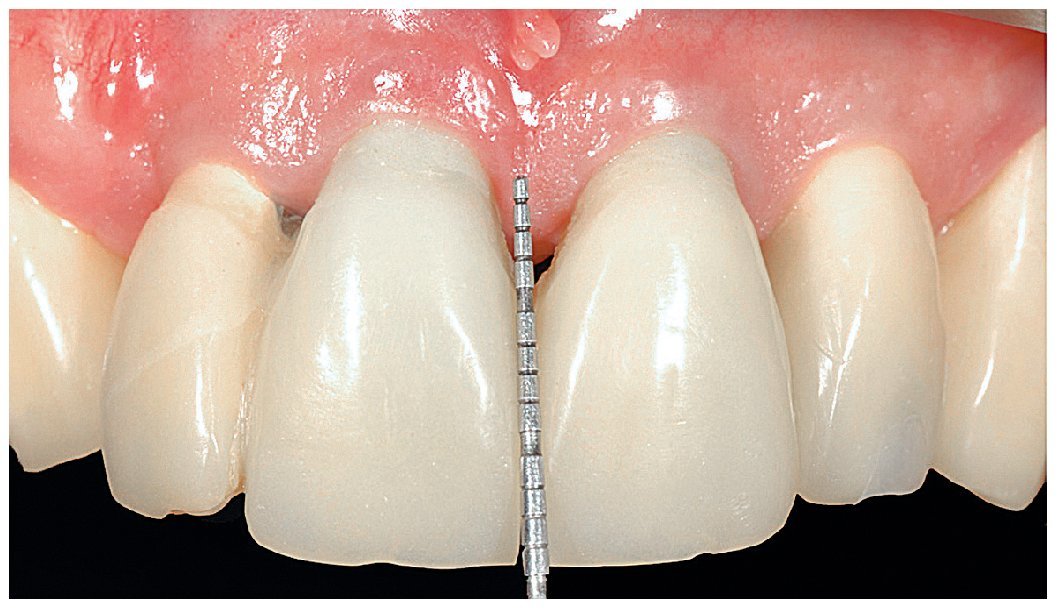
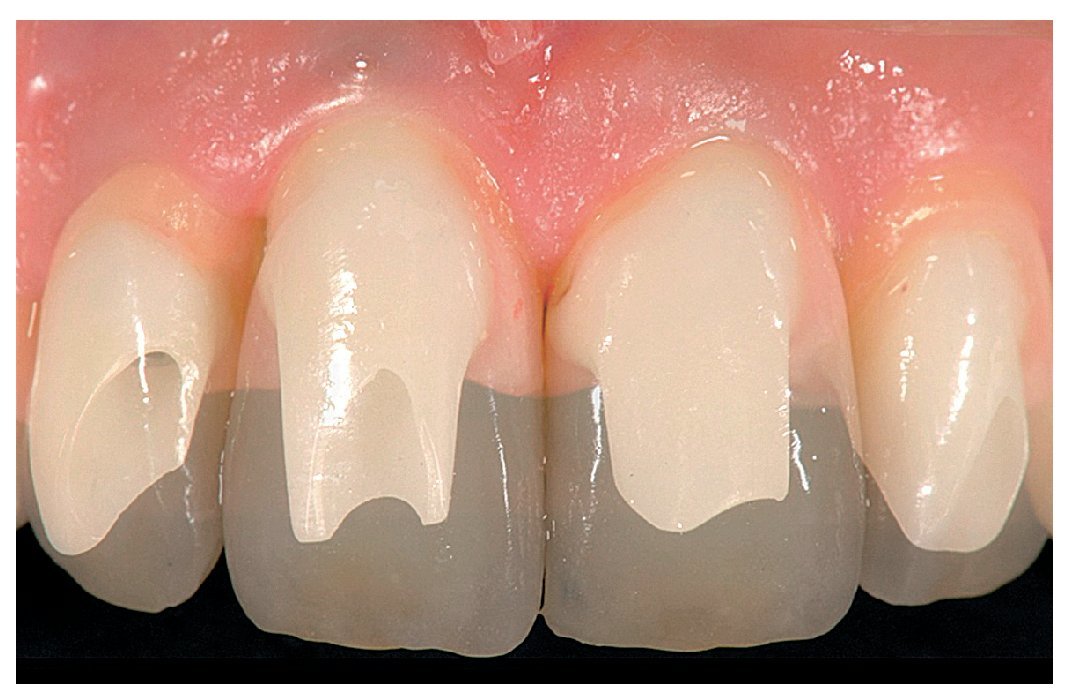
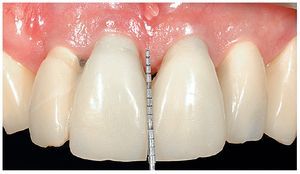
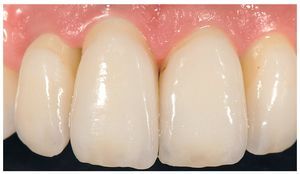
Fig. 29. La proporción dentogingival de las coronas cementadas.
Fig. 30. Los límites amelocementarios obtenidos con distintos grados de exposición de las raíces conforme a la correspondiente adaptación del contorno gingival mejoran la integración de las coronas en el contexto existente.
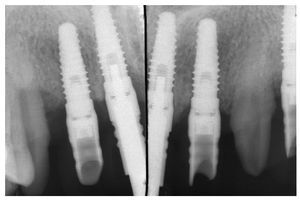
Fig. 31. El control radiológico del trabajo terminado.
Conclusión
El verdadero desafío en cuanto a la estética residía en la configuración de una arquitectura tisular estable en una zona en la que se reveló dificultoso el control de las papilas debido a la escasa distancia entre los implantes y a la reabsorción imprevisible del tejido duro y blando periimplantar. A ello se añadieron diversos elementos desfavorables en la situación de partida, tales como altura de los dientes, tipo de oclusión y biotipo periodontal plano.
A partir de estos puntos, el principal objetivo era lograr un resultado estético satisfactorio en cuanto a la arquitectura y la armonía gingival y dental, teniendo también en cuenta el hecho de que el paciente deseaba un mínimo de intervenciones, debido a su personalidad insegura. La organización del procedimiento quirúrgico en relación con el plan de tratamiento fue la clave del éxito, dado que la observancia del protocolo quirúrgico y protésico y el control de las distintas fases de la cicatrización y de la curación de los tejidos posibilitaron las decisiones acertadas en cuanto al uso de materiales y técnicas. Especialmente, pese a la considerable pérdida de tejido de alrededor de 3 mm en las zonas marginales y con una cantidad de encía disponible reducida por el lado bucal, fue posible alcanzar un resultado final satisfactorio. Este éxito es atribuible también a la extrema precisión de ajuste, especialmente en los puntos críticos por bucal y proximal, de los pilares definitivos individualizados trabajo.
Correspondencia
Prof. Salvatore d'Amato, Facharzt für Kiefer- und Gesichtschirurgie.
Lehrstuhl für Kiefer- und Gesichtschirurgie an der Fakultät für Medizin und Chirurgie. Seconda Università degli Studi di Napoli, Piazza Miraglia Il padiglione, 80010 Nápoles, Italia.
Correo electrónico: Salvatore.damato@unina2.it
ZT Giancarlo Cozzolinno.
Via della Pace, 5, 80040 San Sebastiano al Vesuvio, Nápoles, Italia.
Correo electrónico: info@giancarlocozzolino.com