El objetivo de nuestro estudio fue evaluar la eficacia de la descompresión percutánea discal con láser (DPDL) en el tratamiento del dolor lumbo-radicular de origen discal.
Material y métodosDesde junio de 2006 hasta julio de 2009 se incluyeron en este estudio 205 pacientes con hernia discal contenida demostrada mediante tomografía computarizada (TC) o resonancia magnética (RM), que presentaban concordancia entre el dolor radicular y la raíz nerviosa comprimida por el disco herniado, con hallazgos neurológicos referidos a una única raíz nerviosa y que no mejoraron tras un tratamiento conservador de al menos seis semanas. Todos los pacientes fueron tratados con DPDL guiada mediante TC y con anestesia local. Se realizaron controles al primer y segundo día y a los tres y seis meses. Los controles posteriores fueron a los 12, 24 y 36 meses y se realizaron mediante visita o por teléfono. Para la valoración del resultado clínico se aplicaron los criterios de MacNab.
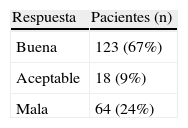
ResultadosEl rango de edad fue de 27-78 años (media: 58±11 años). La afectación fue en 18 casos a nivel de L3-L4, en 123 casos a nivel de L4-L5 y en 64 casos a nivel de L5-S1. Siguiendo los criterios de MacNab, los resultados fueron: un 67% (n=137) mostraron un resultado bueno y un 9% (n=18) un resultado aceptable. No hubo complicaciones importantes en nuestro estudio.
ConclusiónLa DPDL es un tratamiento efectivo para el dolor lumbo-radicular de origen discal, que solo causa ligeras molestias al paciente. Esta técnica mínimamente invasiva es una alternativa adecuada para aquellos pacientes que no responden al tratamiento médico conservador, obviando en muchos casos la necesidad de intervenir la columna quirúrgicamente.
The aim of our study was to directly evaluate the effectiveness of percutaneous laser disc decompression (PLDD) for treatment of lumbar discogenic radicular pain.
Materials and methodsFrom June 2006 through July 2009, 205 patients with contained disc herniation demonstrated on computed tomography (CT) or magnetic resonance, concordance between the radicular pain and the nerve root compressed by the herniated disc, neurological findings referring to a single nerve root and no improvement after conservative therapy for a minimum of six weeks were enrolled. All patients were treated with PLDD under CT guidance and local anaesthesia. Follow-up was scheduled at 1, 2 days, 3, 6 months. Subsequent follow-ups at 12, 24 and 36 months were carried out through visits or by telephone. Clinical outcome was quantified using the MacNab criteria.
ResultsThe age of patients ranged from 27 to 78 years (mean 58±11 years). The levels of involvement were 18 cases at L3-L4, 123 cases at L4-L5 and 64 cases at L5-S1. Using the MacNab criteria, the results were as follows: 67% (n=137) showed a good outcome and 9% (n=18) a fair outcome. There were no serious complications in our series.
ConclusionPLDD is effective treatment for lumbar discogenic radicular pain, associated with only minimal discomfort to the patient. This minimally invasive technique is a valid alternative for those patients not responding to conservative medical treatment, allowing in many cases to obviate the need of spine surgery.
El dolor lumbar crónico tiene una prevalencia de vida descrita de hasta el 80%1. El dolor lumbo-radicular de origen discal debido al prolapso, protrusión o hernia de los discos lumbares representa menos del 5% de los problemas lumbares2. Sin embargo, se estima que el 90% de los casos de dolor radicular se deben a una hernia discal con atrapamiento o compresión del nervio3.
En la mayoría de los pacientes con ciática aguda, un tratamiento conservador de dos a seis semanas consigue evitar la cirugía4.
Sin embargo, alrededor del 20% de estos pacientes no responde al tratamiento conservador y normalmente se someten a cirugía5. Algunas indicaciones absolutas para la cirugía son la disfunción vesical y la debilidad muscular progresiva, aunque afortunadamente estas complicaciones son raras6.
Han aparecido técnicas intradiscales mínimamente invasivas y procedimientos percutáneos con el fin de reducir el trauma tisular y la relativamente alta tasa de complicaciones y de intervenciones quirúrgicas repetidas.
Se estima que en las dos últimas décadas se han llevado a cabo más de 500.000 procedimientos de descompresión discal percutánea6 incluyendo la quimionucleolisis, discectomía percutánea manual y automática, discectomía endoscópica posterolateral, discectomía y fusión laparoscópica, anuloplastia electrotérmica intradiscal (IDET®), discectomía percutánea con la sonda DeKompressor®, nucleoplastia por radiofrecuencia, ozonoterapia intradiscal y la descompresión percutánea intradiscal con láser (DPDL)7.
Desarrollado en la década de los 80, el concepto de DPDL se basa en el hecho de que una pequeña reducción del volumen del núcleo pulposo provoca una caída drástica de la presión intradiscal8. Esto se consigue introduciendo una fibra óptica en el disco intervertebral guiada mediante técnicas de imagen y con anestesia local y con la emisión de energía láser que vaporiza una pequeña porción del núcleo pulposo. Desde que en 1986 se tratara el primer paciente con DPDL9 y hasta 2001, se trataron más de 30.000 pacientes10. El organismo estadounidense Food and Drug Administration (FDA) aprobó la DPDL en 1991.
El objetivo del presente estudio es analizar el efecto terapéutico de la DPDL para el tratamiento del dolor lumbo-radicular de origen discal, presentando los resultados clínicos de una serie de 200 pacientes.
Pacientes y métodosPoblación de pacientesSe trata de un estudio prospectivo y abierto, no controlado y planificado de los resultados clínicos obtenidos con DPDL en el tratamiento del dolor lumbo-radicular de origen discal. Desde junio de 2006 hasta julio de 2009, se incluyeron 205 pacientes con dolor lumbo-radicular de origen discal remitidos a nuestro centro y que cumplían con los siguientes requisitos de inclusión: hernia discal contenida demostrada mediante TC o RM, independientemente del tamaño de la hernia; concordancia entre el dolor radicular y la raíz del nervio comprimida por el disco herniado; y hallazgos neurológicos relativos a una única raíz nerviosa y que no presentaron mejoría tras el tratamiento conservador mantenido durante al menos seis semanas. Se excluyeron pacientes con: espondilolistesis, pérdida de más del 50% de la altura del disco, secuestro discal, embarazo, y cirugía previa para el tratamiento de patología en el mismo nivel discal.
En primer lugar los pacientes fueron examinados y evaluados por un cirujano ortopeda, que realizó la historia clínica y un examen neurológico estándar, y que posteriormente decidió sobre la elegibilidad para la DPDL según los criterios de inclusión y exclusión.
La distribución de los pacientes según su sexo fue de 117 hombres y 88 mujeres. El rango de edad fue de 27-78 años (media: 58±11 años). Los niveles de afectación fueron: 18 casos en L3-L4, 123 casos en L4-L5 y 64 casos en L5-S1. Los controles se realizaron al primer y segundo día y a los 3 y 6 meses. Los controles posteriores se llevaron a cabo en una visita o por teléfono a los 12, 24 y 36 meses. El tratamiento se evaluó usando los criterios de MacNab (tabla 1)11.
Criterios de MacNab para la evaluación del resultado clínico global
| Respuesta | Definición |
| Buena | Recuperación funcionalDolor de espalda o de la pierna ocasionalSin dependencia de medicamentosActividad física adecuadaSin signos objetivos de compromiso radicular |
| Aceptable | Episodios intermitentes de dolor leve lumbo-radicular o de la piernaPuede no haber cambios funcionales con respecto al estado preoperatorioSin dependencia de medicamentosActividad física adecuadaSin signos objetivos de compromiso radicular |
| Mala | Persistencia del dolorAbuso de medicamentosInactividad físicaSignos objetivos de compromiso radicularSin recuperación funcionalEl paciente se centra en la indemnización o en tomar medidas legales |
El comité de ética de nuestro centro aprobó el estudio y todos los pacientes dieron su consentimiento informado por escrito.
Técnica de descompresión percutánea discal con láserSe realizó un estudio TC con un equipo Somatom Emotion 6 con fluoroscopia (Siemens Medical Systems, Alemania) para localizar el nivel del disco afectado, para guiar la aguja exactamente dentro del núcleo pulposo y para visualizar la vaporización intradiscal.
Para todas las DPDL se empleó un diodo láser semiconductor, portátil y de onda pulsada (Diomed 25 laser, Cambridge, Reino Unido) con una longitud de onda de 805nm. La energía láser se emitió a través de una fibra óptica de contacto (400μm), esterilizada y flexible.
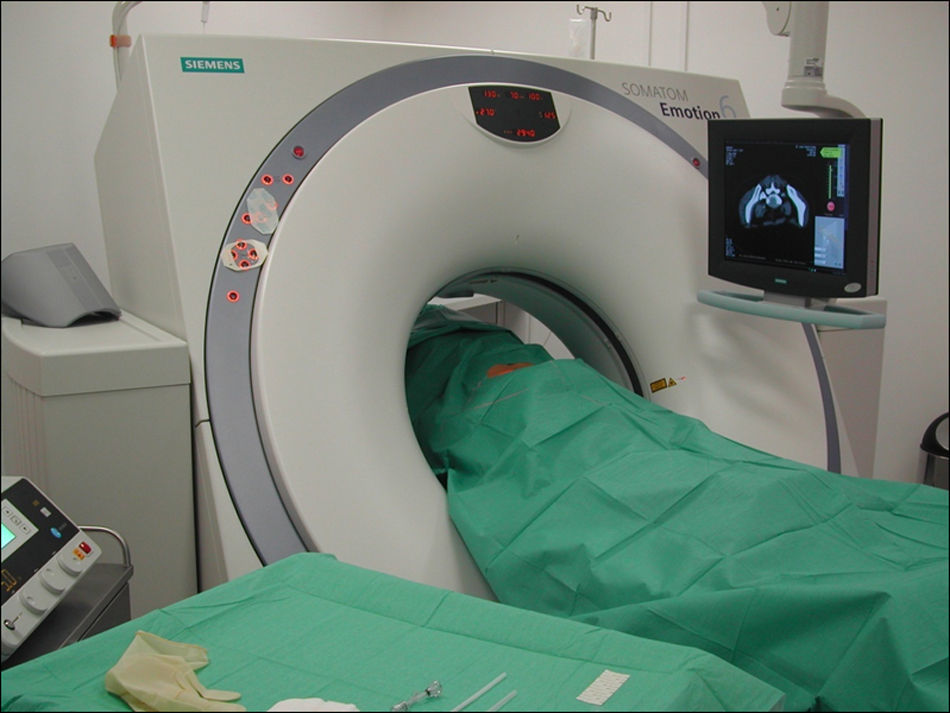
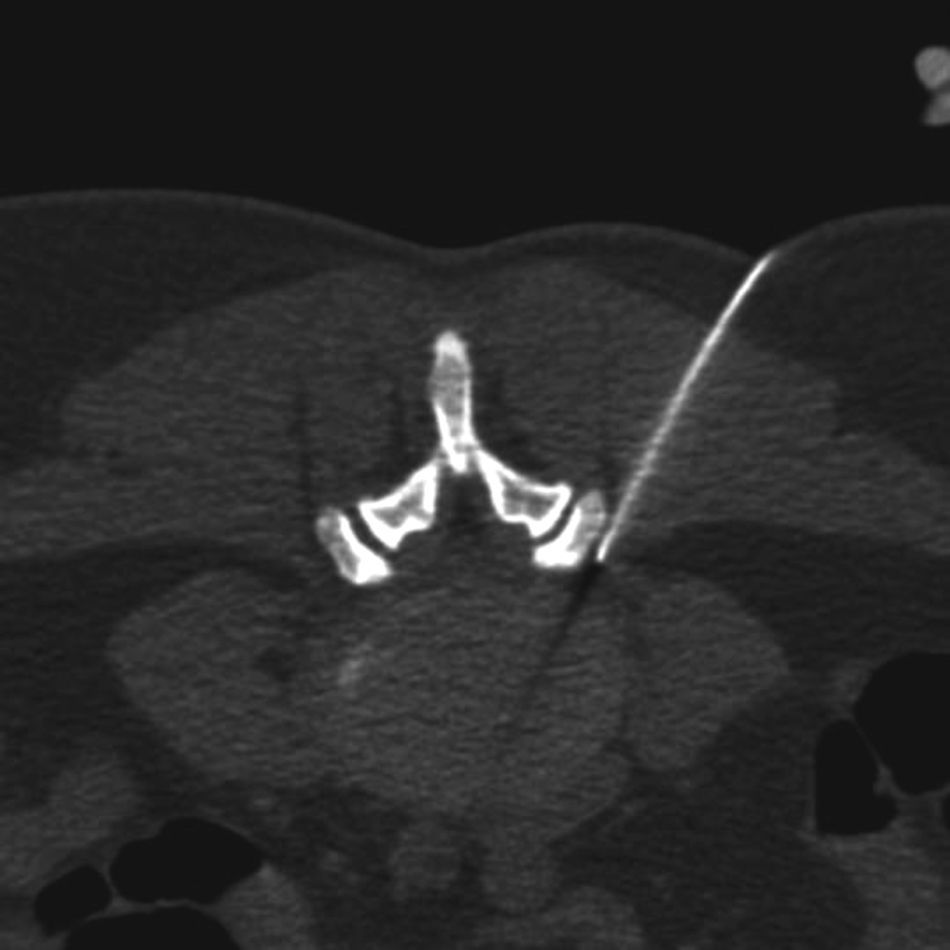
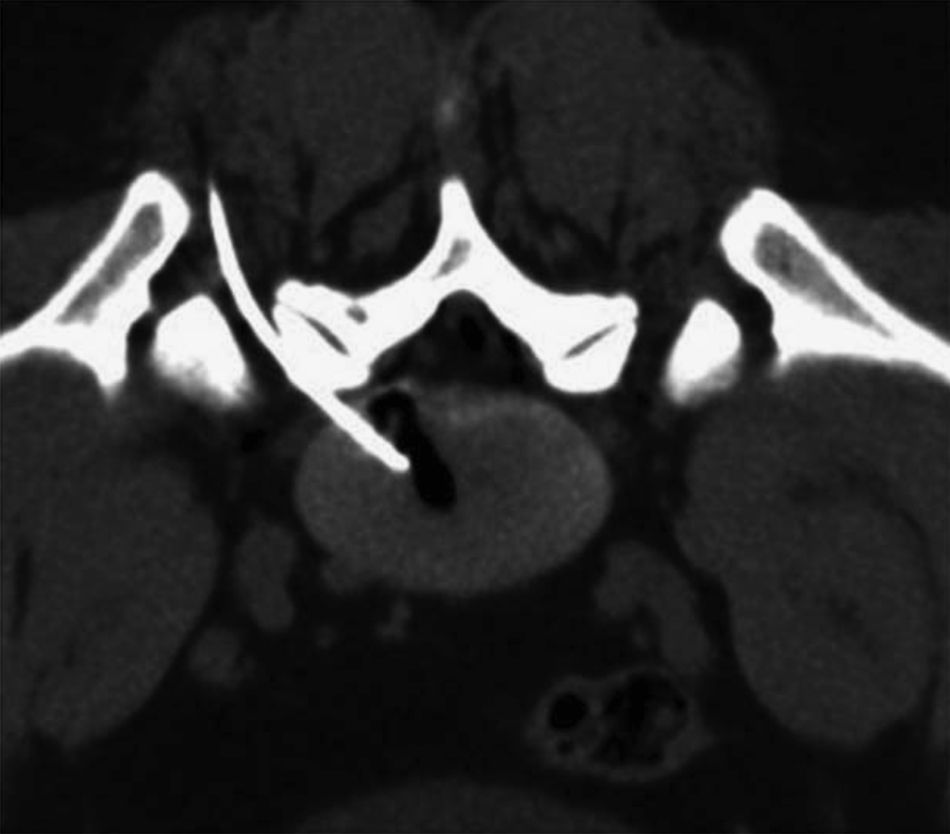
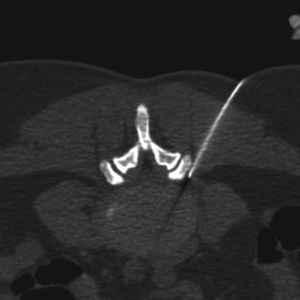
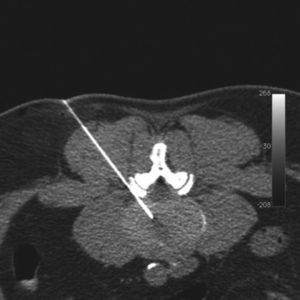
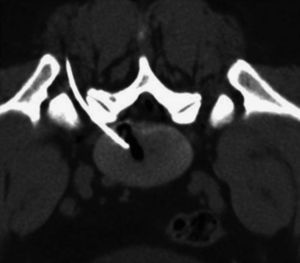
Durante el procedimiento se pidió al paciente que permaneciera en decúbito prono sobre la mesa del equipo de TC (fig. 1). Tras desinfectar la zona, se inyectó anestesia local con lidocaína mediante guía por TC en el punto de entrada de la aguja y a través de la fascia profunda y de las capas musculares (fig. 2). A continuación, y también mediante guía por TC usando el modo fluoroscopia de triple plano en tiempo real, se introdujo una aguja fina hueca de 18G con un estilete (COOK, William Cook Europe, Dinamarca) en el disco intervertebral, centrada en el núcleo pulposo, a medio camino entre las dos plataformas vertebrales, utilizando un abordaje posterolateral (fig. 3). El estilete se retiró y, tras comprobar su integridad, se introdujo dentro de la aguja una fibra óptica de 400μm esterilizada y con un tope proximal para evitar que la punta de la fibra protruyese más de 1,0cm de la punta de la aguja.
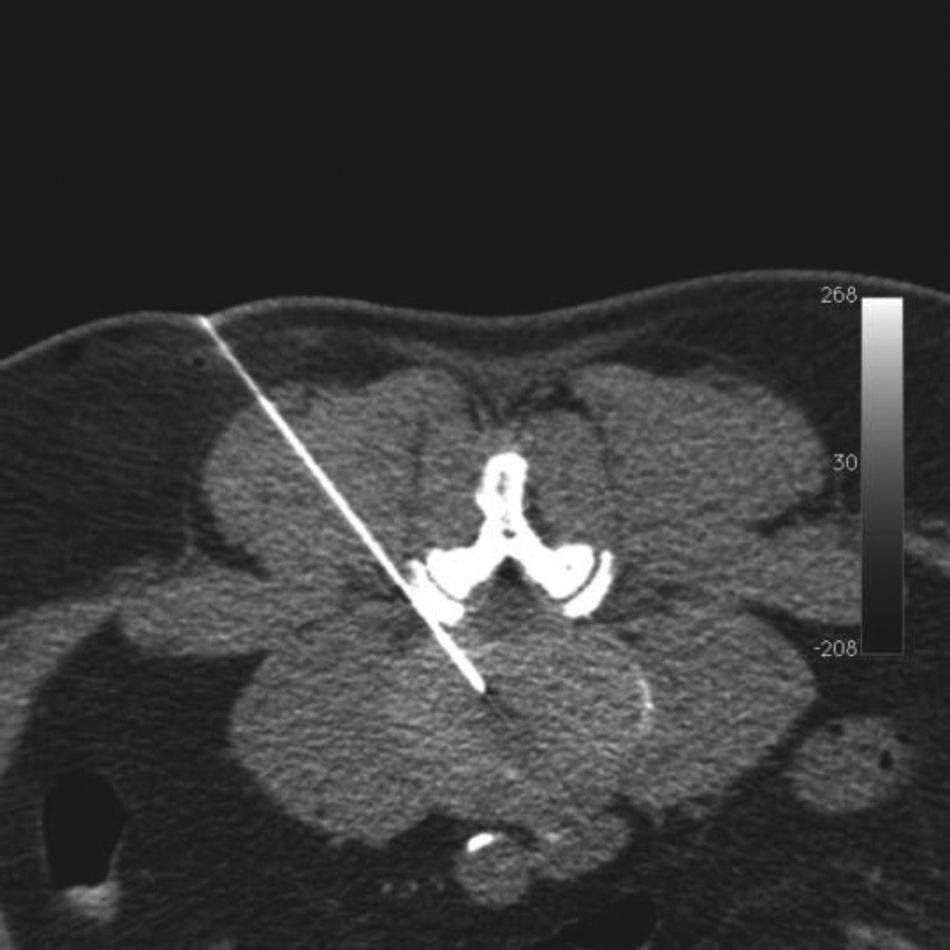
La energía láser se emitió a una potencia de 15W en pulsos de 0,5-1 segundo seguidos por una pausa de 4-5 segundos para permitir la disipación del calor y evitar o minimizar el dolor que pudiera causar el calor. Es fundamental una cuidadosa monitorización del dolor del paciente, de modo que la frecuencia de pulso debe incrementarse si el paciente experimenta molestias. La dosis de energía láser osciló entre 1.000 y 2.000 julios, dependiendo del nivel del disco afectado, y también se valoró la formación del gas vaporizado intradiscal (fig. 4). Todos los procedimientos de DPDL fueron realizados por dos radiólogos intervencionistas. Cada paciente fue sometido a una única DPDL.
Tras el procedimiento, se prescribió reposo en cama durante 24 horas con aumento gradual de la ambulación a los 2 o 3 días. Los pacientes que respondieron al tratamiento pudieron volver a realizar trabajos que no fueran pesados a los 5-7 días. Se les indicó que no se sentaran en la misma postura durante más de 30 o 40 minutos seguidos durante las dos primeras semanas, y los pacientes con trabajos sedentarios pudieron volver a trabajar a los 4 o 5 días. Para trabajos pesados se les recomendó esperar de 4-6 semanas.
ResultadosEn todos los casos la aguja se colocó correctamente en el disco intervertebral mediante guía por TC. La duración de la DPDL fue de 20-35 minutos. A todos los pacientes se les realizaron controles (a 10 pacientes durante 3 meses, a 33 durante 6 meses, a 52 durante 12 meses, a 74 durante 24 meses y a 36 durante 36 meses; rango: 3-36 meses). Los resultados obtenidos aplicando los criterios de MacNab fueron: bueno en un 67% (n=137) de los casos y aceptable en un 9% (n=18) (tabla 2). La DPDL fue ineficaz en 64 pacientes (24%) que se remitieron al Departamento de Cirugía Ortopédica para ser tratados quirúrgicamente. No obstante, no disponemos de datos sobre estos resultados debido a que los cirujanos ortopedas no han realizado ningún seguimiento sistemático de estos pacientes.
En nuestro estudio no hubo complicaciones graves tras el tratamiento como discitis infecciosa o aséptica, ruptura discal, hematoma epidural o lesión radicular. Pero fueron habituales las molestias en el punto de entrada de la aguja durante las primeras 24 horas, que se controlaron fácilmente con antiinflamatorios no esteroideos (AINE) y reposo.
DiscusiónSe sabe que las hernias tienden a autorresolverse y la posibilidad de regresión espontánea de los discos lumbares herniados es un hecho aceptado12,13. Sin embargo, en un 20% de casos el tratamiento conservador falla y otras opciones de tratamiento son limitadas. La cirugía tiene un coste y una morbilidad elevados y además se asocia a lesiones importantes de los tejidos blandos paravertebrales y a períodos largos de hospitalización y de recuperación, generalmente de seis o más semanas. Además, la tasa de éxito de la cirugía de columna es del 75-80%14, algunos pacientes no son candidatos a cirugía debido a su mal estado mientras que otros rechazan el tratamiento quirúrgico a pesar de ser buenos candidatos. Por tanto, las técnicas percutáneas guiadas por imagen suponen una alternativa interesante a la cirugía de columna.
El mecanismo de acción de la DPDL se basa en la reducción de la presión intradiscal, que se consigue reduciendo el volumen del disco intervertebral mediante vaporización de una parte del núcleo pulposo por medio de un efecto fototérmico5,8,10,15.
Para evaluar la eficacia de la DPDL en el tratamiento del dolor lumbo-radicular de origen discal, se han elegido los criterios de MacNab, que son los más usados para evaluar el tratamiento de la hernia lumbar.
En 2004, Choy, pionero de esta técnica, describió una serie de 2.400 DPDL realizadas en 1.275 pacientes durante casi dos décadas, con una tasa de éxito global del 89% según los criterios de MacNab15. Estos datos los confirman Gangi et al que describieron una tasa de éxito del 77% en una serie de 119 pacientes, también según los criterios de MacNab16.
En 2006, Tassi comparó una serie de 500 pacientes tratados con microdiscectomías con una serie de 500 pacientes tratados con DPDL y no encontró diferencias significativas en los resultados clínicos. Además, el grupo tratado con microdiscectomía se asoció a una mayor tasa de complicaciones y a un periodo de recuperación más prolongado17.
La tasa de éxito global de nuestra serie fue del 76% y coincide con los resultados ofrecidos por varios estudios de cohortes publicados con series más grandes15–17.
Las complicaciones de la DPDL son raras. Choy et al describieron una tasa de complicaciones del 0,4%, en la serie más grande analizada hasta la fecha, realizada con guía fluoroscópica (solo discitis infecciosa)15. En nuestro estudio, todos los procedimientos se realizaron con guía por TC, con la que se evita fácilmente la perforación del disco, la lesión de estructuras adyacentes y nerviosas, lo que podría explicar la ausencia de complicaciones graves en nuestra serie. Otra ventaja que ofrecen las técnicas percutáneas es que se evita el conducto medular y se elimina el riesgo de fibrosis perirradicular postoperatoria, a diferencia de lo que sucede en la cirugía de columna donde es una causa frecuente de dolor de espalda recurrente («síndrome de la cirugía fallida de columna»)18. Además, la DPDL se puede repetir en el mismo paciente sin descartar la opción de la cirugía de columna convencional.
La tasa de éxito, el acceso técnico al disco, las indicaciones clínicas, las posibles complicaciones y las instrucciones que se han de seguir tras el procedimiento son similares para las técnicas percutáneas más usadas, de las cuales la nucleoplastia con radiofrecuencia y la DPDL parecen ser las más prometedoras19. La DPDL cuenta con algunas ventajas sobre la nucleoplastia con radiofrecuencia, como el coste decididamente inferior de la fibra óptica en comparación con la sonda de radiofrecuencia (unas siete veces menor) y el hecho de que la aguja de 18G usada en la DPDL se puede doblar con facilidad, a diferencia de la sonda de 17G empleada en radiofrecuencia, hecho que podría ser potencialmente útil en el espacio L5-S1. Sin embargo, una de las desventajas de la DPDL es que se tarda más tiempo en conseguir la descompresión del disco en comparación con la nucleoplastia, ya que la energía láser se tiene que emitir lentamente para evitar el daño térmico de las plataformas vertebrales adyacentes.
Tenemos que reconocer las siguientes limitaciones del estudio: en primer lugar, se trata de un estudio prospectivo, abierto y no controlado. En segundo lugar, no comparamos la eficacia de la DPDL con la del tratamiento quirúrgico. Actualmente, Brouwer et al están llevando a cabo el primer ensayo randomizado prospectivo para comparar la eficacia de la DPDL con la discectomía convencional abierta para el tratamiento de la hernia discal20, lo que podría ayudar a superar algunas de estas limitaciones.
Como conclusión, la DPDL proporciona a pacientes seleccionados con dolor lumboradicular de origen discal un tratamiento mínimamente invasivo, seguro y efectivo, con un periodo de hospitalización y de recuperación cortos, y representa una alternativa válida para aquellos pacientes que no responden al tratamiento médico conservador, obviando en muchos casos la necesidad de cirugía.
AutoríasResponsable de la integridad del estudio: RD, JCC.
Concepción del estudio: RD, JCC.
Diseño del estudio: RD, JCC.
Obtención de los datos: RD, JCC.
Análisis e interpretación de los datos: RD, JCC.
Tratamiento estadístico: RD.
Búsqueda bibliográfica: RD.
Redacción del trabajo: RD, JCC.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: RD, JCC.
Aprobación de la versión final: RD, JCC.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.