Evaluar la seguridad y la eficacia de la embolización de arterias bronquiales y arterias sistémicas no bronquiales con n-butil-cianoacrilato en pacientes con hemoptisis.
MétodosSe han analizado un total de 55 pacientes consecutivos con hemoptisis (14 leves, 31 moderadas y 10 masivas) tratados mediante embolización de arterias bronquiales y arterias sistémicas no bronquiales con n-butil- cianoacrilato entre noviembre de 2013 y enero de 2020. Las variables principales estudiadas son tasa de éxito técnico, tasa de éxito clínico, tasas de recurrencia y complicaciones. Se ha realizado un análisis estadístico descriptivo y un análisis de supervivencia mediante el método de Kaplan-Meier.
ResultadosEn 55 (100%) pacientes se ha realizado la embolización con éxito técnico y en 54 (98,2%), con éxito clínico. Durante el seguimiento (media, 23,8 meses; rango intercuartílico, 9,7-38,2) ha recurrido en 5 de los 54 (9,3%) pacientes. La tasa de no recurrencia al año ha sido del 91,9%, y a los 2 y 4 años, del 88,7% después del procedimiento inicial. Ha habido 6 (10,9%) complicaciones menores relacionadas con el procedimiento y ninguna mayor.
ConclusionesLa embolización de arterias bronquiales y arterias sistémicas no bronquiales con n-butil-cianoacrilato es segura y eficaz para controlar la hemoptisis con tasas de recurrencia bajas.
To evaluate the safety and efficacy of the embolization of bronchial arteries and nonbronchial systemic arteries with n-butyl-cyanoacrylate (NBCA) in patients with hemoptysis.
MethodsWe analyzed a total of 55 consecutive patients with hemoptysis (14 mild, 31 moderate, and 10 massive) treated with the embolization of bronchial arteries and nonbronchial systemic arteries with n-butyl-cyanoacrylate between November 2013 and January 2020. The main variables analyzed were the rates of technical success, of clinical success, of recurrence, and of complications. Statistics included a descriptive analysis and Kaplan-Meier survival curves.
ResultsEmbolization was a technical success in 55 (100%) and a clinical success in 54 (98.2%). During follow-up (mean, 23.8 months; interquartile range, 9.7 – 38.2 months), hemoptysis recurred in 5 (9.3%) patients. The nonrecurrence rate was 91.9% one year after the initial procedure and 88.7% two years and four years after the initial procedure. Minor complications related with the procedure occurred in 6 (10.9%); no major complications occurred.
ConclusionsThe embolization of bronchial arteries and nonbronchial systemic arteries with n-butyl-cyanoacrylate is safe and efficacious for controlling hemoptysis, resulting in low recurrence rates.
La hemoptisis es una emergencia médica potencialmente mortal con tasas de mortalidad superiores al 50% en pacientes no tratados correctamente1. En el 90% de los casos, el origen de la hemoptisis reside en las arterias bronquiales (AB), mientras que el 10% restante depende de arterias sistémicas no bronquiales (ASNB) y de la circulación pulmonar2. En todos los escenarios, la embolización transcatéter tiene un papel destacado1–5.
Los principales materiales embolizantes empleados para la embolización de AB y ASNB son las partículas de alcohol polivinílico (PVA) y la esponja de gelatina4,6. Clásicamente, se ha evitado utilizar el n-butil-cianoacrilato (NBCA) en las embolizaciones bronquiales por miedo a sus posibles complicaciones, fundamentalmente la necrosis tisular y las embolizaciones no deseadas por reflujo incontrolado2,6. No obstante, en la última década ha crecido el interés en su uso, ya que permite realizar embolizaciones rápidas, completas y con bajas tasas de recurrencia7–12. Respecto al mecanismo de acción, el NBCA al entrar en contacto con el plasma sanguíneo polimeriza y provoca la embolización del vaso mediante tres mecanismos: formación de material trombótico, la adhesión del NBCA a la íntima del vaso, y dañando el endotelio. El NBCA comenzó a emplearse en neurointervencionismo en la década de los 80 para la embolización de malformaciones arteriovenosas, siendo Histoacryl (n-butil2- cianoacrilato) (Braun, Alemania) el cianoacrilato más utilizado. A principios del siglo xxi entró en el mercado un nuevo NBCA, Glubran 2 (Gem, Italia), que se diferencia del Histoacryl en la composición (al n-butil2- cianoacrilato añade metacrilosisolfolano) y en que a diferencia del Histoacryl, presenta una autorización expresa para emplearlo por vía endovascular. El objetivo de este trabajo es analizar retrospectivamente la seguridad y la eficacia de la embolización con NBCA de AB y de ASNB en pacientes con hemoptisis.
MétodosPacientesSe ha realizado un estudio retrospectivo y monocéntrico tras efectuar un muestreo consecutivo entre noviembre de 2013 y enero de 2020, reclutando a 67 pacientes. El número de casos en nuestro centro durante el periodo de estudio ha determinado el tamaño de la muestra.
Se han incluido en el estudio pacientes mayores de 18 años con hemoptisis tratados mediante embolización de AB o de ASNB con NBCA. Se han excluido los pacientes en los que se usó otro material embolizante distinto al NBCA(6) y aquellos casos en cuyas historias clínicas no figuraban todas las variables analizadas(2). La muestra final analizada ha sido de 55 pacientes.
Al tratarse de un estudio retrospectivo, no fue precisa la autorización del comité de ética de nuestro centro. Todos los pacientes o sus representantes legales firmaron el consentimiento informado.
ProcedimientoA todos los pacientes se les realizó una angiografía por tomografía computarizada (angio-TC) previa a la embolización para localizar el origen de la hemoptisis y valorar la causa del sangrado13. En todos los casos no se realizó broncoscopia de forma sistemática.
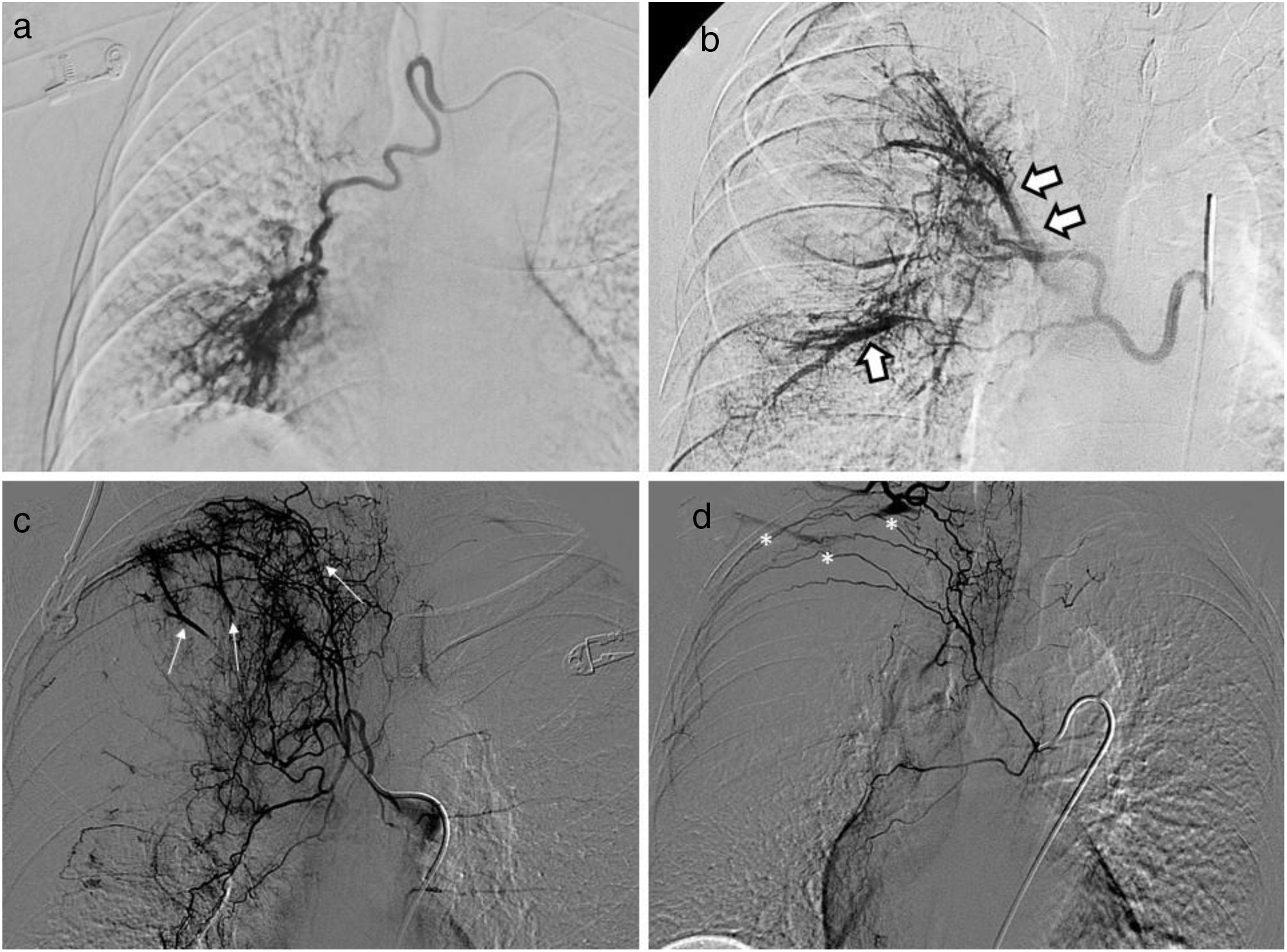
Todos los procedimientos fueron realizados o supervisados por radiólogos vasculares experimentados en técnicas endovasculares (entre 30 y 5 años de experiencia). Los procedimientos se llevaron a cabo por vía arterial femoral, utilizándose un introductor de 5 Fr y 11 cm. Para cateterizar las AB y ASNB se utilizaron diferentes catéteres angiográficos de 4 Fr: Visceral RLG (Bioteque Corporation, Taiwan), Simmons 1 (Radifocus Glidecath, Terumo, Japón) y Cobra 2 (Radifocus Glidecath, Terumo, Japón). En todos los casos se efectuaron microcateterizaciones supraselectivas, empleando un microcatéter coaxial de 2,7 Fr (Progreat, Terumo, Japón) o 2,4 Fr (Direxion, Boston Scientific, Natick, MA). Los hallazgos angiográficos considerados como patológicos fueron: hipertrofia de AB o ASNB (>3 mm), tortuosidad de las mismas, aneurismas, hipervascularización parenquimatosa, shunts entre AB y ASNB con arterias pulmonares, shunts entre AB y ASNB con venas pulmonares y extravasación de contraste (fig. 1)2,14. Todas las AB y ASNB patológicas fueron embolizadas, prestando especial atención a hallazgos que podrían contraindicar la intervención, como la repleción de la arteria espinal anterior o shunts entre AB y otras arterias sistémicas4,15. Para la embolización se empleó una dilución de NBCA [Histoacryl (Braun, Alemania) o Glubran 2 (Gem, Italia)] con Lipiodol (Guerbert, Francia) en una proporción de 1:2 a 1:5 según el criterio del radiólogo. Para evitar la polimerización y el bloqueo del microcatéter se usó dextrosa al 5%. Tras las embolizaciones pertinentes se efectuaron series angiográficas de control. Como práctica habitual, no se exploraron todas las AB y ASNB contralaterales ni la arteria pulmonar.
Hallazgos angiográficos patológicos: a) Arteria bronquial derecha hipertrófica (>3 mm) y tortuosa con hipervascularización parenquimatosa. b) Arteria bronquial derecha hipertrófica con shunt con venas pulmonares (flechas). c) Tronco intercostobronquial y ramas hipertróficas con shunt con arterias pulmonares (flechas blancas finas) e hipervascularización parenquimatosa. d) Tronco intercostobronquial derecho y ramas de calibre dentro de la normalidad con shunt con arteria subclavia derecha (asteriscos).
Se han analizado variables demográficas (edad y sexo), variables relacionadas con la hemoptisis, detalles del procedimiento y variables relacionadas con el seguimiento tras revisar las historias clínicas digitales y las imágenes e informes del procedimiento.
En cuanto a la hemoptisis se han analizado el grado y la causa. No existe consenso sobre los diferentes grados de hemoptisis en función del volumen y de la periodicidad de los episodios1,3–5. En este trabajo se ha clasificado a los pacientes en tres categorías: hemoptisis leve si es inferior a 100 ml/día, hemoptisis moderada entre 100 y 300 ml/día y hemoptisis masiva si supera los 300ml/día o hemoptisis de cualquier volumen que conduzca a una caída de la hemoglobina superior a 1 g/dl, caída del hematocrito mayor del 5%, insuficiencia respiratoria o hipotensión con caída de la tensión sistólica por debajo de 90 mmHg4.
Respecto a la técnica, se ha valorado el número y el tipo de arterias embolizadas (AB o ASNB). Se ha definido éxito técnico como la embolización completa de todas las arterias tratadas y éxito clínico como el cese de la hemoptisis en las primeras 24 horas tras la embolización7. Se han clasificado como complicaciones mayores aquellas que condicionaron una hospitalización prolongada, un nivel avanzado de atención o que derivaron en secuelas permanentes o muerte16; el resto de las complicaciones se han clasificado como menores.
Tras el alta hospitalaria, los pacientes han sido evaluados ambulatoriamente de forma periódica para el seguimiento de la causa subyacente y de la propia hemoptisis. En caso de reaparición de la hemoptisis, los pacientes tenían la recomendación de acudir a urgencias inmediatamente. Se ha definido como recurrencia aquellos casos con un nuevo episodio de hemoptisis que requirieron broncoscopia, repetir la embolización o cualquier intervención invasiva17. Los pacientes sometidos a una segunda embolización se han clasificado en función de la causa de la recurrencia: repermeabilización de la arteria tratada previamente, embolización previa incompleta por no identificar un vaso responsable o creación de nueva circulación colateral10. El tiempo de seguimiento se ha definido hasta la última visita hospitalaria o el fallecimiento.
Análisis estadísticoLas variables cuantitativas se han expresado como media y rango intercuartílico (RIQ). Las variables cualitativas se han expresado con el número de pacientes (n) y el porcentaje.
La tasa de recurrencia de hemoptisis ha sido estimada según el método de Kaplan-Meier.
Para efectuar este análisis se ha utilizado el paquete SPSS 23 para Windows.
ResultadosLas características basales de los pacientes se representan en la tabla 1.
Características basales de los 55 pacientes tratados mediante embolización de arterias bronquiales y arterias sistémicas no bronquiales con n-butil- cianoacrilato
| Variables | Valor |
|---|---|
| Sexo | |
| Hombre n (%) | 35 (63,6) |
| Mujer n (%) | 20 (36,4) |
| Edad | |
| Media (RIQ) | 63 (53-77) |
| Grado de hemoptisis | |
| <100 ml/día n (%) | 14 (25,5) |
| 100-300 ml/día n (%) | 31 (56,4) |
| Masiva n (%) | 10 (18,2) |
| Causa de la hemoptisis | |
| Bronquiectasias n (%) | 20 (36,4) |
| Criptogénica n (%) | 17 (30,9) |
| Cáncer de pulmón n (%) | 6 (10,9) |
| Infección no TBC n (%) | 5 (9,1) |
| Secuelas TBC n (%) | 3 (5,5) |
| TBC activa n (%) | 1 (1,8) |
| Aspergiloma n (%) | 1 (1,8) |
| Otras n (%) | 2 (3,6) |
| Número de lóbulos afectados | |
| Media (RIQ) | 1,5 (1-2) |
| Localización | |
| LSD n (%) | 24 (43,6) |
| LM n (%) | 13 (23,6) |
| LID n (%) | 17 (30,9) |
| LSI (no língula) n (%) | 14 (25,5) |
| LSI (língula) n (%) | 9 (16,4) |
| LII n (%) | 12 (21,8) |
LID: lóbulo inferior derecho; LII: lóbulo inferior izquierdo; LM: lóbulo medio; LSD: lóbulo superior derecho; LSI: lóbulo superior izquierdo; n: número de pacientes; RIQ: rango intercuartílico; TBC: tuberculosis.
Los detalles y resultados de las embolizaciones se resumen en la tabla 2. En total se embolizaron 95 arterias, 76 AB (52 derechas, 24 izquierdas) y 19 ASNB (16 arterias intercostales, 3 ramas de la mamaria interna) en 55 pacientes. Todos los procedimientos fueron técnicamente exitosos. En todos los casos se logró un control inmediato de la hemoptisis, excepto en un paciente con un cáncer de pulmón, en el que a pesar de efectuar una embolización satisfactoria la hemoptisis no cesó en las primeras 24 horas. No hubo ninguna complicación mayor ni mortalidad relacionada con las embolizaciones. Se registraron 6 complicaciones menores: 2 síndromes postembolización autolimitados (3,6%), 2 disecciones de AB sin repercusiones (3,6%), 1 accidente isquémico transitorio de pocos minutos de duración y resuelto espontáneamente (1,8%) y 1 reacción adversa leve al contraste yodado (1,8%).
Detalles y resultados de las embolizaciones
| Variables | Valor |
|---|---|
| Arterias embolizadas | |
| Media (RIQ) | 1,7 (1-2) |
| Arterias bronquiales derechas embolizadas | |
| Media (RIQ) | 1 (1-1) |
| Arterias bronquiales izquierdas embolizadas | |
| Media (RIQ) | 0,4 (0-1) |
| Arterias sistémicas no bronquiales embolizadas | |
| Media (RIQ) | 0,3 (0-1) |
| Hallazgos angiográficos | |
| Hipertrofia arterias n (%) | 52 (94,5) |
| Tortuosidad arterias n (%) | 46 (83,6) |
| Hipervascularización parenquimatosa n (%) | 41 (74,5) |
| Shunts arterias-arterias pulmonares n (%) | 5 (9,1) |
| Shunts arterias-venas pulmonares n (%) | 4 (7,3) |
| Extravasación de contraste n (%) | 1 (1,8) |
| Éxito técnico | |
| n (%) | 55 (100) |
| Éxito clínico | |
| n (%) | 54 (98,2) |
| Complicaciones | |
| Menores n (%) | 6 (10,9) |
| Mayores n (%) | 0 (0) |
n: número de pacientes; RIQ: rango intercuartílico.
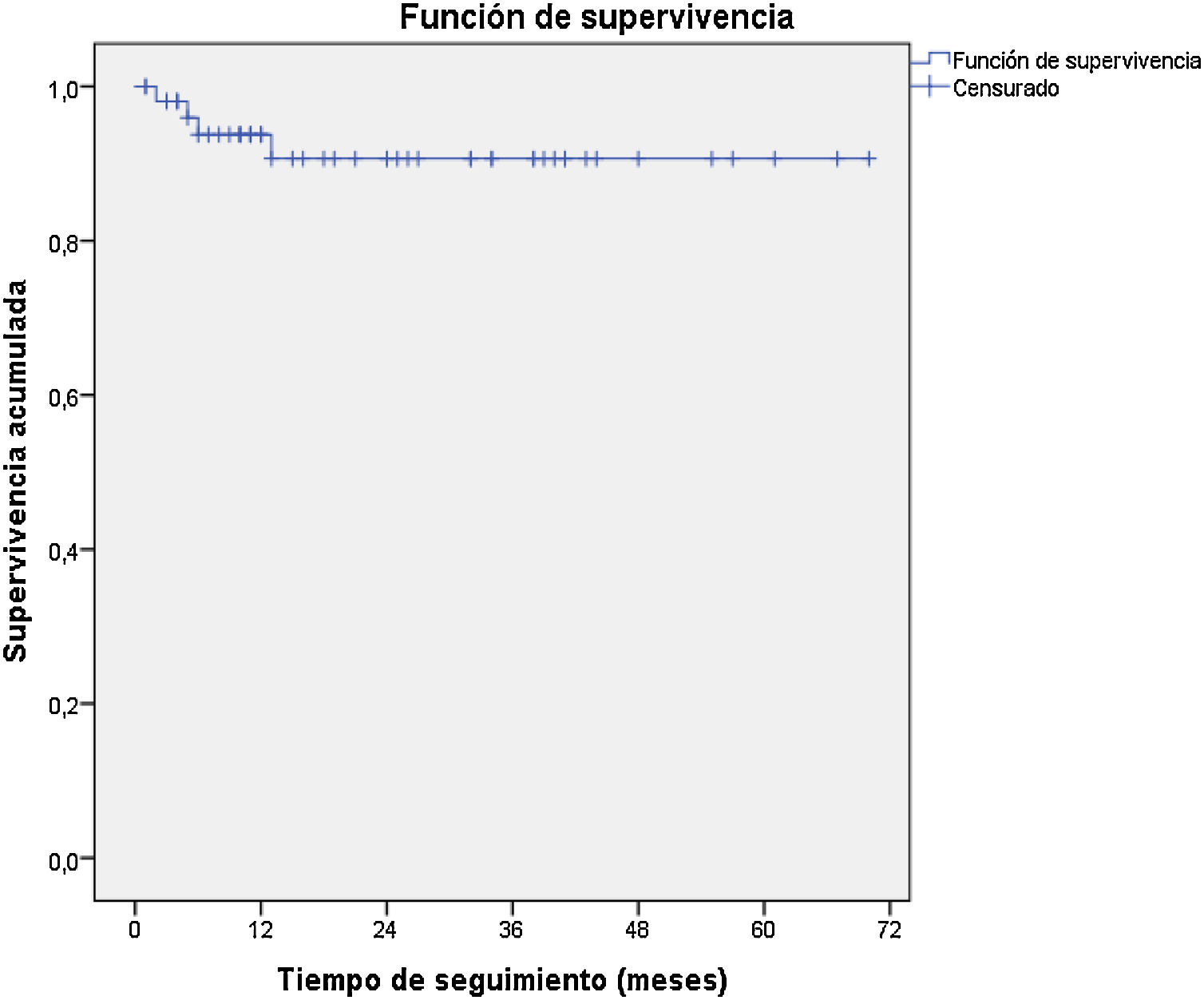
El tiempo medio de seguimiento ha sido de 23,8 meses (RIQ: 9,7-38,2). De los 54 pacientes en los que la embolización fue clínicamente exitosa, 5 (9,3%) tuvieron una recurrencia sin ninguna muerte relacionada con la recurrencia: 2 precoces (<3 meses) y 3 tardías (>3 meses). La tasa de no recurrencia a los 6 meses y al año ha sido del 91,9%; a los 2, 3 y 4 años, del 88,7% (fig. 2). En cuanto al grado de hemoptisis, han recidivado 3/10 (30%) de las hemoptisis leves, 2/29 (6,9%) de las hemoptisis moderadas y 0/10 (0%) de las hemoptisis masivas. La etiología de las hemoptisis recurrentes ha sido bronquiectasias [1/20 (5%)], criptogénicas [2/17 (11,8%)], cáncer de pulmón [1/5 (20%)] y aspergiloma [1/1 (100%)].
De los 5 pacientes con recidiva, a 4 se les repitió la arteriografía y 1 fue intervenido quirúrgicamente. Uno de los pacientes a los que se le repitió la arteriografía no fue tratado, ya que no se evidenciaron hallazgos angiográficos patológicos. Los otros 3 pacientes sí fueron embolizados, puesto que 2 (3,7%) presentaban vasos patológicos no embolizados en el primer procedimiento y 1 (1,8%) presentó recanalización parcial del vaso embolizado. En ningún caso se objetivó neoangiogénesis.
DiscusiónEficacia y recurrenciaEn este estudio monocéntrico se pone de manifiesto que la embolización de AB y ASNB con NBCA se puede realizar con elevadas tasas de éxito clínico (98,2%) y con bajas tasas de recurrencia (8,1% a los 6 meses y al año; 11,3% a los 2, 3 y 4 años). Estos resultados están en consonancia con estudios previos, que analizaron el NBCA como material para las embolizaciones bronquiales7–11. Las tasas de éxito clínico de estos trabajos oscilan entre el 96,5% y el 100%; y las tasas de recurrencia, entre el 4% y el 20%.
Las partículas de PVA son el material más utilizado para las embolizaciones bronquiales4. No obstante, tal y como señalan Yoo et al. y Razavi y Murphy, las partículas de PVA presentan varios inconvenientes: la visualización no es óptima, los procedimientos son largos, se pueden asociar a embolizaciones incompletas y existe una elevada tasa de recanalización de los vasos embolizados7,10. Las tasas de éxito clínico de las embolizaciones realizadas con partículas de PVA oscilan entre el 85% y el 99%, mientras que las tasas de recurrencia oscilan entre el 28% y el 37%8,10,18–20.
Se han establecido diferentes mecanismos implicados en las recurrencias. Las recurrencias precoces (<3 meses) suelen ser secundarias a una embolización inadecuada o incompleta debido a la falta de búsqueda de todos los vasos implicados o a la incapacidad de embolizar todas las arterias en la primera sesión4. Las recurrencias tardías (>3 meses) se atribuyen a la recanalización de arterias previamente embolizadas o a neoangiogénesis debido a la progresión de la enfermedad subyacente18,21,22. Este último mecanismo es una limitación inherente de la embolización, ya que no actúa sobre la causa subyacente, y no se puede evitar. Sí pueden evitarse las embolizaciones incompletas o inadecuadas, realizando el procedimiento correctamente y de forma sistemática, y también se podrían minimizar las recanalizaciones vasculares al elegir el material embolizante. Woo et al. refieren que existe una diferencia significativa en cuanto a la recanalización del vaso embolizado al comparar NBCA (1,8%) con partículas de PVA (21,5%)8, lo que justificaría las desiguales tasas de recurrencia de las embolizaciones con NBCA y con partículas de PVA. En nuestra experiencia, el principal mecanismo de recurrencia ha sido la presencia de vasos patológicos no tratados en el primer procedimiento. Esto podría ser debido a que las embolizaciones efectuadas no fueran lo suficientemente distales, permitiendo a la causa subyacente reclutar vascularización de estos vasos. No obstante, también podría ser secundario a un sesgo de satisfacción del operador, que tras identificar el principal vaso implicado no busca otros vasos patológicos.
Seguridad y complicacionesEn nuestro estudio, la tasa de complicaciones mayores ha sido del 0% y la de complicaciones menores, del 10,9%. La gravedad de las posibles complicaciones asociadas a las embolizaciones bronquiales con NBCA es el principal argumento para no utilizarlo. Las complicaciones más temidas son la necrosis tisular y las complicaciones derivadas de embolizaciones no deseadas e inadvertidas, bien por reflujo incontrolado o bien a través de shunts2,6,10. Sin embargo, trabajos publicados recientemente demuestran que se trata de un material seguro con una tasa de complicaciones mayores del 0%7–11.
Girard et al. reportaron en 1990 un caso de estenosis bronquial secundaria a isquemia tras una embolización bronquial con NBCA23, si bien no se han publicado nuevos casos con complicaciones isquémicas7–11. Ikoma et al. evaluaron histológicamente el pulmón de un paciente al que se le había efectuado una embolización bronquial con NBCA y demostraron que no existía daño isquémico en las paredes bronquiales ni en el parénquima pulmonar24. Tanaka et al. evaluaron la eficacia y la seguridad del NBCA en embolizaciones bronquiales con cerdos, no objetivando daño en las paredes bronquiales ni en el parénquima pulmonar25.
Para evitar embolizaciones no deseadas se recomienda realizar cateterizaciones supraselectivas4 y prestar especial atención a posibles shunts. También es útil ajustar las concentraciones de NBCA y de Lipiodol (Guerbert, Francia) en función de las características del vaso a embolizar7. En vasos grandes con flujo sanguíneo rápido y aquellos asociados con shunts broncopulmonares importantes se puede utilizar una proporción 1:2 o 1:3 para una polimerización más rápida. En arterias pequeñas con flujo más bajo se pueden utilizar diluciones 1:4 o 1:5 para una polimerización más lenta.
La embolización de AB y ASNB con NBCA solamente debería ser realizada por radiólogos experimentados, ya que requiere una curva de aprendizaje lenta. Es preciso familiarizarse con su uso en territorios con bajo riesgo de complicaciones antes de su empleo en embolizaciones tan precisas, en las que se requiere embolización distal y proximal, pero prioritariamente distal. El éxito de la embolización va a depender de la capacidad del intervencionista de adecuar la ratio de NBCA:Lipiodol (Guerbert, Francia), la velocidad de inyección y el volumen a utilizar con el calibre y flujo del vaso a tratar.
En referencia a las diferentes presentaciones de NBCA, los dos tipos más empleados en radiología vascular intervencionista son Histoacryl (Braun, Alemania) y Glubran 2 (Gem, Italia). Al plantearse la elección de uno de estos se debe tener presente que Glubran 2 tiene autorización para uso endovascular, no siendo así en el caso de Histoacryl, aunque clásicamente se ha empleado Histoacryl y hay numerosos trabajos científicos donde se ha utilizado. Por otro lado, recientemente ha salido al mercado una nueva presentación de cianoacrilato, Magic Glue (Balt International, Francia), que consiste en monómeros de n-hexyl-cianoacrilato. Esta nueva formulación puede tener ciertas ventajas respecto al NBCA con igual eficacia que este a corto y largo plazo, como menor capacidad adhesiva al catéter y posibilidad de realizar inyecciones más prolongadas.
LimitacionesEste trabajo tiene varias limitaciones. En primer lugar, es un estudio retrospectivo y no se dispone de datos que serían útiles analizar, como broncoscopia de control tras la embolización, duración y radiación del procedimiento. En segundo lugar, no se dispone de un grupo control tratado con otro material embolizante con el que comparar al NBCA, lo que sería deseable para demostrar posibles ventajas y desventajas. En tercer lugar, la muestra es heterogénea (varios grados de hemoptisis, diferentes causas y utilización de dos tipos de NBCA). Esto, unido a la heterogeneidad metodológica de la literatura científica publicada, obliga a interpretar con prudencia los resultados y a realizar generalizaciones con cautela.
ConclusiónLa embolización de AB y de ASNB con NBCA es un tratamiento seguro y eficaz para controlar la hemoptisis. Nuestro estudio demuestra que las embolizaciones bronquiales con NBCA tienen una elevada tasa de éxito clínico, bajas tasas de recurrencia y ausencia de complicaciones mayores.
Autoría- 1.
Responsable de la integridad del estudio: PBGJ.
- 2.
Concepción del estudio: PBGJ, MEPM, SLG, JJEH.
- 3.
Diseño del estudio: PBGJ, MEPM, SLG, JJEH.
- 4.
Obtención de los datos: PBGJ, MEPM, MEC, JGR.
- 5.
Análisis e interpretación de los datos: PBGJ, MEPM, SLG, MEC, JGR, JJEH.
- 6.
Tratamiento estadístico: PBGJ.
- 7.
Búsqueda bibliográfica: PBGJ, MEPM, SLG, MEC, JGR, JJEH.
- 8.
Redacción del trabajo: PBGJ, MEPM.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: MEPM, SLG, MEC, JGR, JJEH.
- 10.
Aprobación de la versión final: PBGJ, MEPM, SLG, MEC, JGR, JJEH.
Los autores declaran no tener ningún conflicto de intereses.
En memoria del Dr. Luis J Zurera Tendero, nuestro mentor y compañero, precursor de la embolización bronquial con n-butil-cianoacrilato en nuestro hospital.