La rotura traumática del diafragma es una entidad poco frecuente cuyo diagnóstico precoz constituye un desafío radiológico. Presentamos el caso de un varón politraumatizado que tras 23 días de ingreso mostró una hernia diafragmática izquierda coincidiendo con la interrupción del soporte ventilatorio. Planteamos las claves radiológicas diagnósticas de las roturas diafragmáticas haciendo hincapié en su fisiopatología y relación con los gradientes de presión toraco-abdominales. A pesar de ser un caso aislado, la importancia de la comunicación radica en que en la literatura apenas hay casos descritos de hernias diafragmáticas enmascaradas por la ventilación mecánica con documentación de la evolución radiológica.
Traumatic rupture of the diaphragm is uncommon. Its early diagnosis is a challenge in diagnostic imaging. We present the case of a male multiple trauma patient in whom a left diaphragmatic hernia was discovered on weaning from mechanical ventilation 23 days after admission. We discuss the key imaging features of diaphragmatic rupture based on its physiopathology and thoracoabdominal pressure gradients. Very few cases of radiologically documented diaphragmatic hernias masked by mechanical ventilation have been reported.
La rotura diafragmática traumática es una entidad clínica cuyo diagnóstico, debido a las lesiones coexistentes y a la escasa sintomatología que puede producir, pasa a menudo desapercibido en el estudio inicial1,2. Con los nuevos equipos de tomografía computarizada multidetector (TCMD) se obtienen reconstrucciones multiplanares que ayudan al diagnóstico, aunque a veces la clave diagnóstica la da la evolución radiológica, ya que la TC inicial puede ser normal y determinados procesos pueden estar enmascarados por la ventilación mecánica.
Presentación del casoVarón de 51 años ingresado por traumatismo grave que presentó múltiples fracturas y lesiones tóraco-abdominales, entre las que destacaban una laceración esplénica y una fractura del arco anterior de la cuarta costilla izquierda (fig. 1A y B).
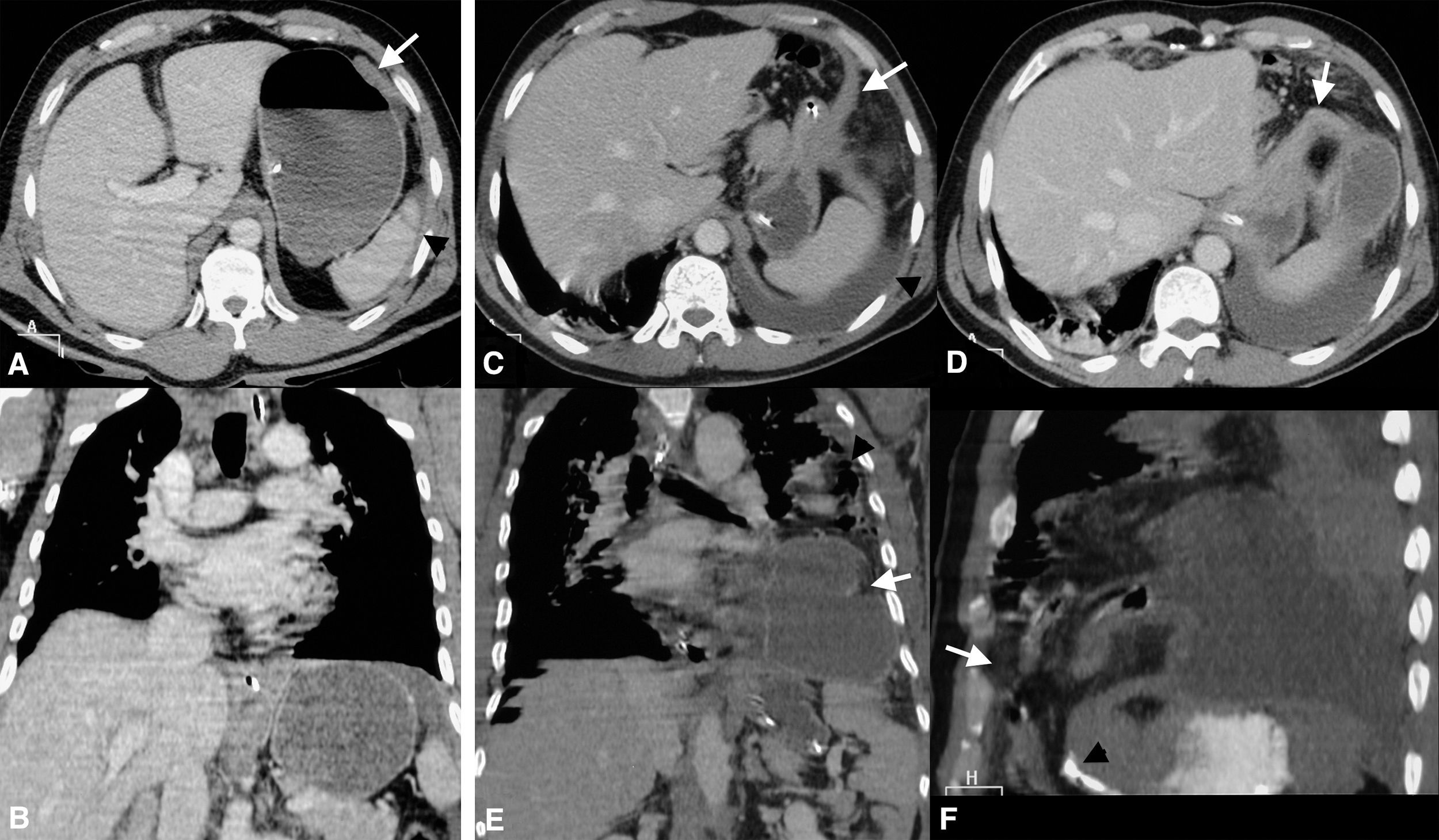
TC con contraste intravenoso en fase portal del día del ingreso (A y B) y a los 23 días (C, D, E y F). En la TC del ingreso se observa: A) Borde anterior del hemidiafragma izquierdo engrosado (flecha blanca), sin otros signos sugestivos de rotura diafragmática, y laceración esplénica (punta de flecha). B) Reconstrucción coronal en la que se aprecia aparente integridad diafragmática. En la TC a los 23 días del ingreso se visualiza: C) Hemidiafragma izquierdo engrosado y retraído coincidiendo con el defecto diafragmático (signo del diafragma colgante) (flecha blanca). Derrame pleural izquierdo (punta de flecha). D) Angulación posterior del cuerpo gástrico que presenta una estenosis focal circunferencial en relación con signo del collar (flecha). E) Reconstrucción coronal que muestra el cuerpo gástrico muy distendido con líquido en su interior en situación intratorácica (flecha blanca), y gas colónico por encima del estómago (punta de flecha). F) Reconstrucción sagital en la que se identifica un defecto diafragmático anterior (flecha) a través del cual se hernian grasa abdominal y el cuerpo y antro gástricos. Sonda nasogástrica localizada en el abdomen aunque con angulación superior de la punta (punta de flecha).
Tras 23 días de ventilación mecánica se intentó la desconexión del soporte ventilatorio que resultó dificultosa, con episodios de taquicardia, taquipnea y esfuerzo respiratorio. En la radiografía de tórax se evidenció una opacidad pulmonar progesiva en la base izquierda, no justificada por la presencia de derrame pleural, ya que este era mínimo en la ecografía torácica. La aparición de imágenes radiolucentes en el interior de la opacidad pulmonar sugirió una herniación de víscera hueca a través de una posible rotura diafragmática (fig. 2). Tras reevaluar la TCMD realizada al ingreso, en la que no se detectó rotura diafragmática y solo se vio un mínimo engrosamiento del diafragma coincidiendo con la fractura costal, se realizó una nueva TCMD donde se objetivó una rotura diafragmática izquierda con herniación del estómago y del colon a la cavidad torácica (fig. 1C, D, E y F, y fig. 3). En ambos casos se utilizó una TCMD de 16 canales con una configuración de detectores de 16×1,5 para reconstrucción de 3mm con intervalo o solapamiento de 1,5mm. La cirugía confirmó la rotura diafragmática por arrancamiento de la inserción anterior del hemidiafragma izquierdo. Tras la intervención el paciente presentó una buena evolución respiratoria, permitiendo la desconexión definitiva de la ventilación mecánica.
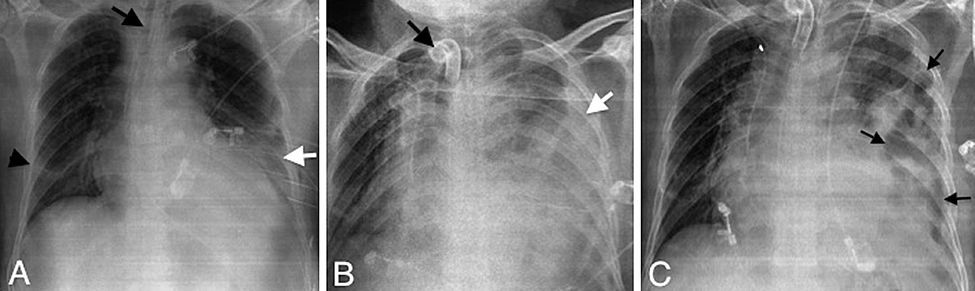
Radiografías seriadas de tórax a los 18 (A), 22 (B) y 23 (C) días de ingreso. A) Buena aireación de ambos pulmones con atelectasia laminar en la base derecha (punta de flecha) y pequeña opacidad en la base izquierda (flecha blanca). Tubo endotraqueal (flecha negra). B) Coincidiendo con la retirada de la ventilación mecánica (retirada del tubo endotraqueal y colocación de traqueostomía) (flecha negra), aparición de gran opacidad en hemitórax izquierdo (flecha blanca). C) Aparición de imágenes radiolucentes (flechas) en el interior de la opacidad pulmonar que sugieren herniación de víscera hueca a través de una posible rotura diafragmática.
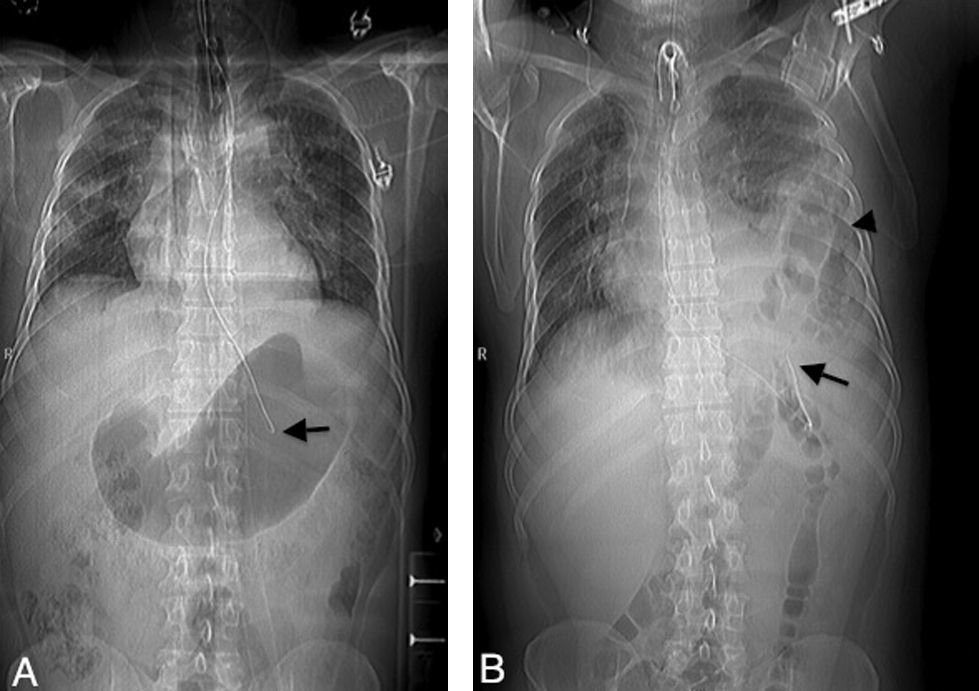
Escanograma del día del ingreso (A) y a los 23 días (B). A) Luminograma gástrico sin alteraciones con sonda nasogástrica en correcta ubicación (flecha). Opacidades pulmonares bilaterales compatibles con contusiones. Aparente integridad diafragmática. B) Sonda nasogástrica en posición infradiafragmática aunque con punta angulada superiormente (flecha). Luminograma sugestivo de colon en situación intratorácica (punta de flecha) y discreta desviación del mediastino hacia la derecha.
La rotura traumática del diafragma ocurre aproximadamente en el 0,16–5% de los traumatismos cerrados3, el 90% por accidentes con vehículos de motor, especialmente en impactos laterales y en pacientes jóvenes. Se asocia habitualmente con otras lesiones tóraco-abdominales como neumotórax, derrame pleural, fracturas costales múltiples, fractura pélvica, y afectación de órganos sólidos como el bazo y el hígado, y presenta una morbimortalidad del 30%. La protección anatómica del hígado en el lado derecho contribuye a que la lesión del hemidiafragma izquierdo sea más frecuente que la del derecho, siendo la región posterolateral del hemidiafragma la más comúnmente afectada.
Casi 2/3 de las hernias traumáticas pasan inadvertidas en el estudio inicial4 debido a los escasos hallazgos radiológicos o por quedar ocultas por patología pleuroparenquimatosa asociada al traumatismo (derrame pleural, contusión-atelectasia pulmonar, contusiones esplénicas…). Con el tiempo pueden crecer y tienen mayor riesgo de complicaciones, como estrangulamiento y obstrucción, que aumentan la mortalidad hasta un 60%, siendo las lesiones asocadas el principal factor pronóstico que afecta a la morbi-mortalidad.
El diagnóstico de las roturas diafragmáticas suele ser, por tanto, difícil y requiere de un alto índice de sospecha clínica basado en el mecanismo lesional. Es importante recordar que la herniación visceral puede no desarrollarse si el paciente está sometido a ventilación mecánica. El diafragma separa las vísceras intraabdominales, que se encuentran bajo presión positiva, de la presión negativa de la cavidad torácica. En reposo, el gradiente de presiones varía entre 7–20cm H2O. Cuando se origina un defecto diafragmático, el contenido abdominal suele migrar a través del desgarro diafragmático hacia el tórax debido a este gradiente de presiones. Sin embargo, esto no ocurre en enfermos sometidos a ventilación mecánica, en los que la presión positiva ventilatoria en el tórax neutraliza el gradiente de presiones tóraco-abdominal, evitando la herniación visceral al tórax y haciendo más difícil el diagnóstico de una rotura diafragmática traumática5. El análisis detallado de la evolución radiológica realizando radiologías seriadas6, y la correlación con la clínica y el manejo ventilatorio suelen ser las claves para establecer un diagnóstico precoz. Sin embargo, otras causas como el derrame pleural o un neumotórax, también pueden retrasar el diagnóstico al provocar un aumento de la presión intratorácica que evita la herniación de contenido abdominal al tórax.
Aunque la radiografía de tórax tiene una sensibilidad baja (46% para el diagnóstico de las hernias diafragmáticas izquierdas y 17% para las derechas)1 y presenta limitaciones derivadas de la situación del enfermo como la posición en supino, la falta de colaboración y el uso de equipos portátiles, suele ser la primera exploración radiológica que se realiza y deben conocerse los signos radiológicos sugestivos de rotura diafragmática con vistas a realizar un diagnóstico precoz. Los signos más específicos son la herniación intratorácica de vísceras abdominales y la localización anormal de la sonda nasogástrica por encima del diafragma. Otros hallazgos como la elevación y distorsión del contorno diafragmático, la desviación del mediastino hacia el lado contralateral, y la presencia de derrame pleural ipsilateral, aunque son signos indirectos, también pueden hacer sospechar la existencia de una rotura diafragmática5.
La TC es la prueba de imagen de elección en la evaluación del traumatismo abdominal cerrado grave. La sensibilidad de la TC estándar axial oscila entre un 42–82%, mayor para las roturas diafragmáticas izquierdas que para las derechas7, y aumenta por encima del 92% con las reconstrucciones multiplanares, aunque muchos de los signos radiológicos se observan adecuadamentre en las imágenes axiales. La TCMD, con una mayor velocidad de adquisición y mayor resolución espacial, puede mejorar la detección de las roturas diafragmáticas5,8,9. Los principales hallazgos que sugieren una rotura diafragmática son los siguientes:
- a)
Herniación intratorácica de contenido abdominal, más frecuentemente el estómago y el colon en el lado izquierdo, y el hígado en el derecho.
- b)
Estenosis focal circunferencial de la víscera herniada en el lugar de la rotura diafragmática o signo del collar.
- c)
Signo de la víscera caída, que consiste en que la víscera herniada se apoya sobre la pared torácica posterior cuando el paciente se encuentra en decúbito supino.
- d)
Signo del diafragma colgante en el que el borde libre del hemidiafragma desgarrado se curva hacia el centro del abdomen en lugar de seguir su curso normal paralelo a la pared torácica10.
- e)
Discontinuidad, ausencia o elevación diafragmática. Sin embargo, no hay que olvidar que anomalías congénitas o adquiridas, como las eventraciones y discontinuidades diafragmáticas, más frecuentes en mujeres, personas mayores y enfermos con enfisema, pueden simular una rotura diafragmática.
- f)
Engrosamiento del diafragma en ausencia de hematoma retroperitoneal2.
- g)
Sangrado activo a la altura del diafragma, aunque algunos estudios prefieren no incluir este signo porque se trata de un hallazgo que se observa frecuentemente en pacientes con lesión esplénica o hepática severa11.
La resonancia magnética es una técnica alternativa en el diagnóstico de la rotura diafragmática, pero no el método de elección debido a la baja disponibilidad, al mayor tiempo de exploración, y a la crítica situación clínica de los pacientes12.
La reparación de la rotura diafragmática se puede abordar tanto por toracotomía como por laparotomía, aunque debido a la alta incidencia de lesiones abdominales asociadas o de inestabilidad hemodinámica, frecuentemente se hace obligada la laparotomía. En los casos crónicos y en los que se produce un retraso en la intervención, la vía de abordaje de elección es la toracotomía13. Generalmente se puede reparar con una sutura simple, sin necesidad de tejido adicional o material protésico.
ConclusiónLa herniación visceral a través de un defecto diafragmático puede no producirse en pacientes sometidos a ventilación mecánica, ya que la presión positiva ventilatoria en el tórax neutraliza el gradiente de presiones tóraco-abdominal. Este hecho dificulta y retrasa el diagnóstico, lo que conlleva un incremento de la morbi-mortalidad, siendo las lesiones asociadas el principal factor pronóstico.
Aunque la TCMD, con la posibilidad de realizar reconstrucciones multiplanares constituye la técnica diagnóstica de elección, las radiografías seriadas proporcionan frecuentemente la clave diagnóstica, debiéndose correlacionar los hallazgos radiológicos con los cambios en el manejo de la ventilación mecánica para una adecuada interpretación. En definitiva, el diagnóstico precoz se consigue mediante un alto índice de sospecha y un examen meticuloso de las radiografías simples seriadas y de la TCMD.
AutoríasMaría Navallas ha contribuido en la concepción y diseño del estudio, en el análisis e interpretación de los datos, y ha intervenido en la redacción del trabajo y en su revisión crítica, haciendo aportaciones intelectuales relevantes. Además, ha realizado las correcciones mencionadas en la revisión.
Susana Borruel ha contribuido en la concepción y diseño del estudio, en la obtención de los datos, en su análisis e interpretación. Ha intervenido en la redacción del trabajo y en su revisión crítica, haciendo aportaciones intelectuales relevantes. Ha dado su aprobación final a la versión que se envía para publicar.
Raquel Cano ha contribuido en la interpretación de las imágenes, así como en la redacción de los pies de foto, y ha intervenido en la revisión crítica del estudio, haciendo aportaciones intelectuales relevantes.
Laín Ibañez ha contribuido en el diseño del estudio, en la obtención y manipulación de las imágenes, y ha intervenido en la revisión del estudio, haciendo aportaciones intelectuales relevantes.
Todos los autores han leído y aprueban la versión final del artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.