Evaluar la rentabilidad de la biopsia percutánea con aguja gruesa guiada por técnicas de imagen de nódulos e infiltración difusa del omento o del peritoneo.
Material y métodosSe evalúan retrospectivamente 57 pacientes a los que se realizó una biopsia con aguja gruesa del peritoneo o del omento entre marzo de 2014 y enero de 2017. La tomografía computarizada (TC) al diagnóstico se empleó para planificar la biopsia. Los resultados se clasificaron en diagnósticos (benignos/malignos) o no concluyentes (muestra insuficiente). Se calcularon la sensibilidad, la especificidad y el valor predictivo positivo y negativo. Se analizó si la muestra fue diagnóstica según la técnica de imagen empleada (TC o ecografía) y el tipo de afectación del omento-peritoneo biopsiada (masa, nódulo o infiltración difusa).
ResultadosEl 100% de las biopsias percutáneas fueron diagnósticas. La sensibilidad de la técnica fue del 98,18% y la especificidad fue del 100%. El valor predictivo positivo fue del 100% y el negativo fue del 50%. Tanto las muestras obtenidas con guía por TC (10) como las guiadas por ecografía (47) fueron diagnósticas. Así mismo, las biopsias de masas (24), nódulos (17) e incluso de infiltración difusa (16) del peritoneo-omento permitieron el diagnóstico histológico. La tasa de complicaciones fue del 1,75% (una muerte).
ConclusiónLa biopsia percutánea con aguja gruesa es una técnica con una alta sensibilidad independientemente de la técnica de imagen empleada como guía de la punción (TC o ecografía) y del tipo de lesión biopsiada (masa, nódulo o infiltración difusa). Es una técnica útil con escasa tasa de complicaciones, aunque a veces pueden ser graves.
To evaluate the diagnostic performance of imaging-guided core needle biopsy of nodules and diffuse infiltration of the omentum or of the peritoneum.
Material and methodsWe retrospectively evaluated 57 patients who underwent core needle biopsy of the peritoneum or of the omentum between March 2014 and January 2017. We used computed tomography (CT) to plan the biopsy. Biopsies were guided by CT or ultrasonography (US). We classified the results as diagnostic (benign / malignant) or inconclusive (inadequate sample). We calculated the sensitivity, specificity, positive-predictive value, and negative predictive value. We analyzed whether the specimen was diagnostic depending on the imaging technique used (CT or US) and on the type of omental or peritoneal involvement from which the specimen was obtained (mass, nodule, or diffuse involvement).
ResultsAll (100%) the percutaneous biopsies were diagnostic. The sensitivity of the technique was 98.18% and the specificity was 100%. The positive predictive value was 100% and the negative predictive value was 50%. Both the specimens obtained under CT guidance (n=10) and those obtained under US guidance (n=47) were diagnostic. Likewise, biopsies of masses (n=24), of nodules (n=17), and even of diffuse infiltration (n=16) of the peritoneum or omentum enabled the histologic diagnosis. The rate of complications was 1.75% (one death).
ConclusionPercutaneous core needle biopsy has high sensitivity regardless of the imaging technique used to guide the technique (CT or US) and of the type of lesion biopsied (mass, nodule, diffuse infiltration). It is a useful technique with a very low rate of complications, although severe complications can occur.
El mesenterio y el peritoneo son asiento de gran variedad de procesos patológicos, tanto benignos como malignos, que pueden infiltrarlo y distorsionar su arquitectura o provocar el engrosamiento del recubrimiento peritoneal. Las neoplasias malignas más frecuentes que afectan al peritoneo son el carcinoma metastásico (de colon, ovario y estómago, y con menos frecuencia de páncreas, vía biliar y útero) y el linfoma. Otras etiologías más raras son el carcinoma de vejiga, los leiomiosarcomas gastrointestinales y las metástasis del melanoma. Las neoplasias primarias del mesenterio, el epiplón y el peritoneo son poco frecuentes y, en general, tienen un origen mesenquimal. Entre los procesos benignos encontramos enfermedades granulomatosas, hematomas, infecciones o procesos inflamatorios, todos ellos mucho menos habituales1–3.
La afectación metastásica puede darse en forma de masa o de infiltración difusa de la grasa por contigüidad, o por diseminación linfática o hematógena. Así mismo, pueden observarse nódulos metastásicos tanto en la superficie peritoneal como en el mesenterio, con tamaño variable que oscila desde unos pocos milímetros hasta varios centímetros, configurando verdaderas masas. En otros casos solo se objetiva un engrosamiento difuso del peritoneo. Tanto los tumores primarios del peritoneo como los procesos benignos descritos pueden mostrar, en las diferentes técnicas de imagen, hallazgos superponibles1–4. Por todo ello, es imprescindible la obtención de una muestra para realizar un estudio histológico, y así poder aclarar el origen. Especialmente importante será la biopsia en pacientes con historia de tumor ya conocido, que permite confirmar el origen y conocer si se trata de una metástasis, de un tumor de otro origen o de una lesión benigna, para así poder realizar el tratamiento oncológico más apropiado en cada caso5. La laparoscopia permite detectar lesiones peritoneales y obtener tejido, incluso de diferentes áreas de la lesión, para hacer un diagnóstico con una elevada seguridad diagnóstica. No obstante, se trata de una técnica invasiva que requiere anestesia y aumenta el riesgo para el paciente. En la actualidad, por sus inconvenientes, no es el primer método de elección6,7.
La toma de biopsias guiada por técnicas de imagen es considerada un procedimiento seguro, que se realiza con anestesia local, con baja incidencia de complicaciones y con una alta seguridad diagnóstica. Son escasas las publicaciones de series de pacientes con lesiones del peritoneo o del omento biopsiadas con aguja gruesa guiadas por ecografía o por tomografía computarizada (TC), aunque esta técnica presenta una alta rentabilidad diagnóstica con una escasa tasa de complicaciones5,7–11.
El objetivo de nuestro trabajo es evaluar la rentabilidad de la realización de biopsias con aguja gruesa guiadas por técnicas de imagen (ecografía o TC) de nódulos del peritoneo o del omento, así como de la infiltración difusa del mismo, haciendo hincapié en la seguridad diagnóstica del procedimiento, la técnica de imagen empleada y el tipo de afectación peritoneal en cada paciente.
Material y métodosSelección de los pacientesAnalizamos retrospectivamente 57 pacientes consecutivos en los que se había realizado una biopsia percutánea, guiada por prueba de imagen, del peritoneo o del omento en el periodo comprendido entre marzo de 2014 y enero de 2017. No se consideró necesario consultar con el comité de ética del hospital debido al tipo de estudio (retrospectivo y transversal). Las biopsias fueron realizadas por cuatro radiólogos adscritos a la Sección de Radiología Vascular e Intervencionista de nuestro hospital, con una experiencia de entre 2 y 30 años.
La afectación peritoneal se detectó en todos los pacientes mediante la realización de una TC de abdomen y pelvis (Brillance CT 16 coronas Philips y Optima CT 64 coronas General Electric) tras la administración de contraste intravenoso (120ml caudal 2ml/s) en fase venosa portal. De todos los pacientes en los que se encontró afectación del peritoneo en la TC diagnóstica, 10 (17,5%) tenían antecedente de tumor y 47 (82,5%) tenían síntomas inespecíficos (fiebre o dolor abdominal y sin antecedente de neoplasia conocida). En todos los pacientes, tras la valoración clínico-radiológica en sesión multidisciplinaria o subcomisión de tumores de nuestro centro, se decidió la realización de la biopsia.
Procedimiento de realización de la biopsia percutánea guiada por ecografía o TCLa TC realizada para el diagnóstico se valoró para planificar la biopsia percutánea y decidir la técnica de imagen a emplear (ecografía o TC), así como la vía de abordaje más segura, priorizando evitar en el trayecto de la aguja vísceras huecas y vasos sanguíneos. En general, para lesiones profundas y con asas interpuestas utilizamos la TC. En todos los casos, antes de la biopsia se explicó el procedimiento al paciente y se obtuvo el consentimiento informado por escrito; también se revisaron el estudio de coagulación (actividad de protrombina>60%) y las cifras de plaquetas (>50.000/ml).
La biopsia percutánea se realizó bajo medidas de asepsia, con anestesia local (lidocaína) para infiltrar la pared abdominal, y en los casos en que se consideró necesario se empleó una sedación consciente (administración intravenosa de diazepam y fentanilo).
Las técnicas de imagen empleadas para guiar las biopsias fueron la ecografía (M-Turbo sonda 5-2MHz Curved, Sonosite, Bothell Washington, Estados Unidos) con técnica de manos libres (fig. 1) y la TC (Asteion 4, Toshiba Medical System, Tokio, Japón). Para la TC se realizaron cortes del área de interés tras posicionar al paciente para tener el acceso más directo a la lesión. El corte y la ubicación más adecuados se seleccionaron y marcaron en la piel. Previamente a la obtención de la muestra tisular se confirmó la localización de la aguja de biopsia con un control de TC, corrigiendo la trayectoria o recolocando la aguja si era necesario (fig. 2). En todos los pacientes se empleó una aguja gruesa de 16G o 18G (Max-Core® Bard® Tempe, Arizona, Estados Unidos) con una longitud de entre 10 y 16cm para realizar la biopsia en función de la relación de esta con las estructuras adyacentes (colon, asas intestinales o vasos sanguíneos) y de la localización en profundidad de la lesión. La longitud de corte fue de 22mm y se realizaron tres o cuatro pases.
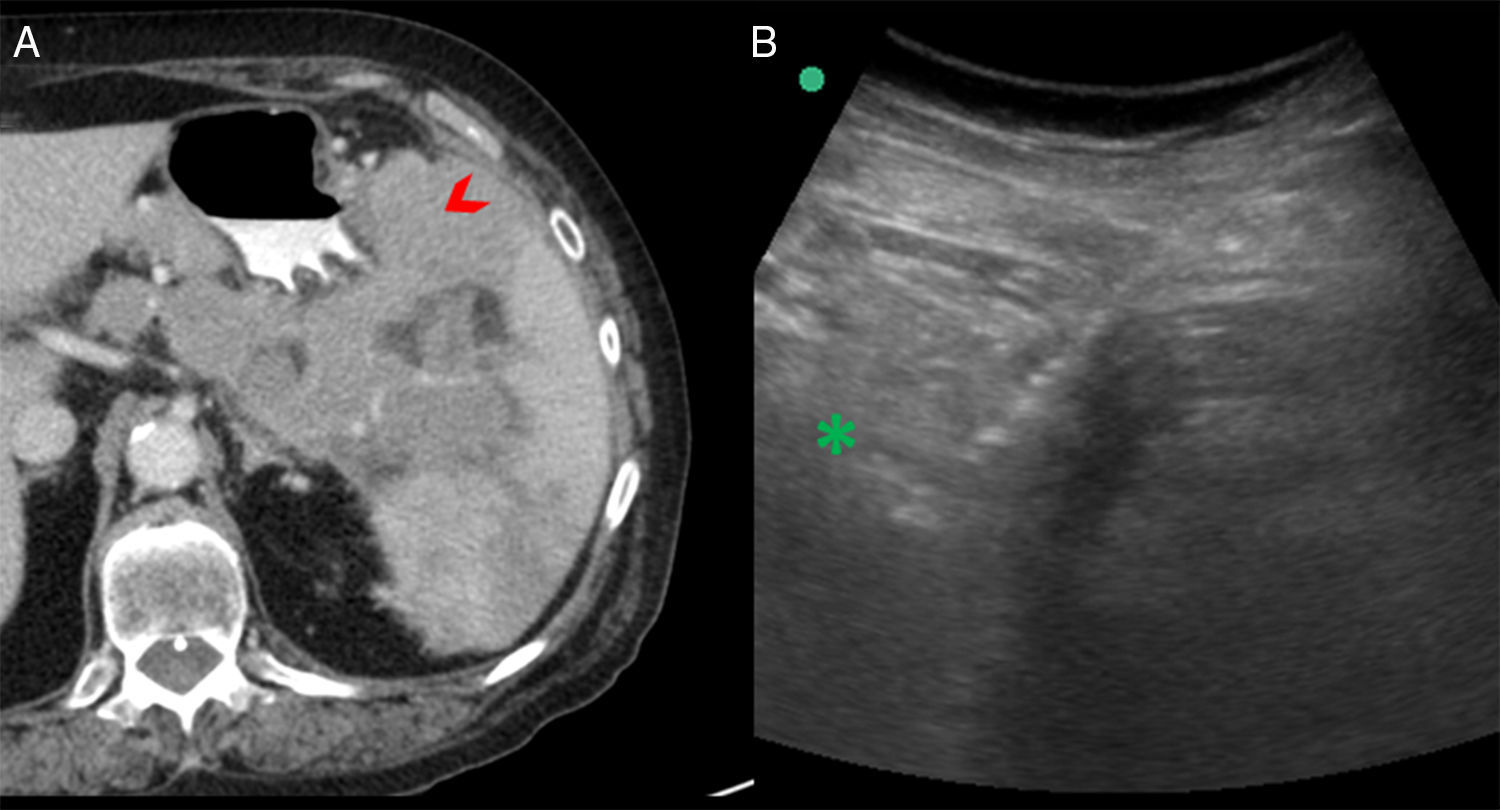
Mujer de 80 años con síndrome constitucional. La imagen A corresponde a la TC de abdomen con contraste, en la que se objetivan una masa polilobulada centrada en el ligamento gastroesplénico que contacta con el estómago e infiltra el bazo (punta de flecha) y adenopatías en el ligamento gastrohepático. Se realizó una biopsia percutánea guiada por ecografía de la tumoración representada en la imagen B. Se objetivan la masa ecogénica (asterisco) y la aguja hiperecogénica de 16 G en uno de los pases realizados. El resultado fue linfoma B difuso de células grandes.
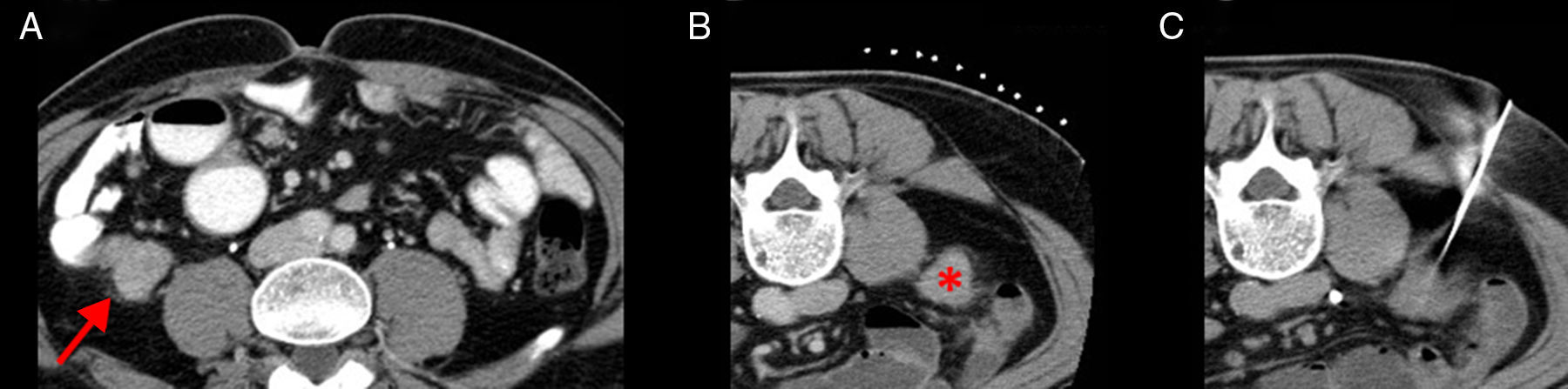
Varón de 52 años con síndrome constitucional. La imagen A corresponde a la TC de abdomen con contraste, en la que se objetiva un nódulo pericecal (flecha). Se realizó una biopsia percutánea del nódulo guiada por TC en decúbito prono. Las imágenes B y la C son detalles de la TC. La imagen B corresponde a la TC realizada sin contraste para planificar la biopsia. Se colocan marcadores metálicos en la superficie cutánea y se localiza el nódulo pericecal (asterisco). La imagen C corresponde a un pase con aguja de 16 G×16cm de longitud. El resultado fue adenocarcinoma poco diferenciado mucosecretor de origen apendicular.
Las muestras de tejido obtenidas (tres o cuatro cilindros en cada paciente) fueron remitidas al Servicio de Anatomía Patológica de nuestro hospital contenidas en un recipiente estéril, con formol líquido y correctamente identificadas, para estudio histológico e inmunohistoquímico.
Todos los pacientes permanecieron al menos 24 horas de observación hospitalaria con control de constantes vitales, signos de sangrado, aparición de dolor o fiebre, u otras complicaciones posibles derivadas del procedimiento realizado.
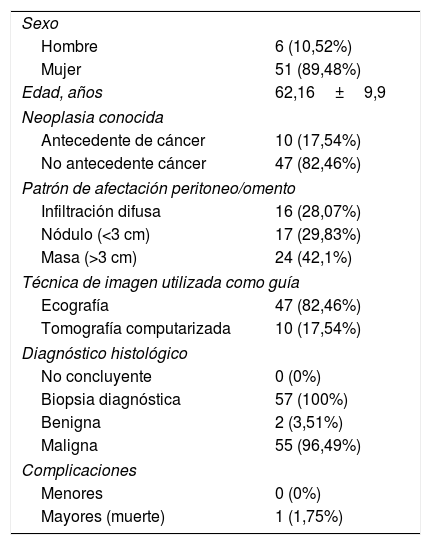
Recogida de datos y análisis estadísticoSe confeccionó una base de datos (Excel 2010) en la que se recogieron datos demográficos de cada paciente (edad y sexo), historia de tumor previo, hallazgos radiológicos de la lesión del peritoneo biopsiada, resultado histológico de la biopsia percutánea, resultado histológico de la muestra obtenida mediante cirugía, y seguimiento clínico-radiológico (tabla 1). Se clasificaron los hallazgos de la TC en nódulos (n=17), masas (n=24) o infiltración difusa (n=16), definiendo nódulo como una tumoración ≤3cm y masa cuando su tamaño era>3cm. La tumoración se midió en el plano axial tanto en el eje transverso como en el anteroposterior, teniendo en cuenta la mayor de ellas. La infiltración difusa se definió cuando se objetivó una alteración de la arquitectura del omento/peritoneo con aumento de la densidad de la grasa, trabeculación de la misma o «pastel omental».
Datos demográficos de la población estudiada
| Sexo | |
| Hombre | 6 (10,52%) |
| Mujer | 51 (89,48%) |
| Edad, años | 62,16±9,9 |
| Neoplasia conocida | |
| Antecedente de cáncer | 10 (17,54%) |
| No antecedente cáncer | 47 (82,46%) |
| Patrón de afectación peritoneo/omento | |
| Infiltración difusa | 16 (28,07%) |
| Nódulo (<3 cm) | 17 (29,83%) |
| Masa (>3 cm) | 24 (42,1%) |
| Técnica de imagen utilizada como guía | |
| Ecografía | 47 (82,46%) |
| Tomografía computarizada | 10 (17,54%) |
| Diagnóstico histológico | |
| No concluyente | 0 (0%) |
| Biopsia diagnóstica | 57 (100%) |
| Benigna | 2 (3,51%) |
| Maligna | 55 (96,49%) |
| Complicaciones | |
| Menores | 0 (0%) |
| Mayores (muerte) | 1 (1,75%) |
Los resultados se clasificaron, según los resultados obtenidos del Servicio de Anatomía Patológica, como benignos, malignos o no concluyentes.
El diagnóstico de la biopsia se confirmó con el resultado de la cirugía (biopsia quirúrgica diagnóstica o cirugía oncológica, o ambas) o tras el seguimiento clínico radiológico. De forma protocolizada, los pacientes fueron seguidos mediante exploración clínica y prueba de imagen cada 3-6 meses.
Para el análisis estadístico se empleó el programa IBM SPSS (agosto 2013; IBM SPSS Statistics for Window; versión 22.0) y se calcularon la sensibilidad, la especificidad y el valor predictivo negativo. También se determinó si se trató de una muestra diagnóstica o no por subgrupos. Los subgrupos analizados fueron por tipo de lesión biopsiada (tumoración [nódulo o masa] e infiltración difusa) y técnica de imagen empleada para guiar el procedimiento (ecografía o TC).
ResultadosSe realizaron 57 biopsias percutáneas en 57 pacientes (6 hombres y 51 mujeres; edad media: 64,05 años; rango de edad: 23-87 años). Todas las muestras obtenidas fueron diagnósticas. Del seguimiento se excluyó una paciente que falleció tras la biopsia, de la cual, aunque fue diagnóstica, no pudo correlacionarse su resultado con el de la biopsia quirúrgica ni con el seguimiento clínico-radiológico.
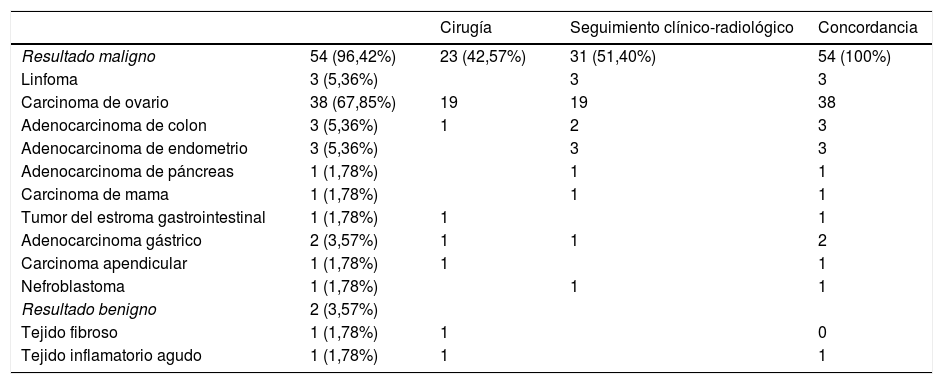
De las 56 biopsias restantes, el resultado fue maligno en 54 (96,42%) y benigno en 2 (3,57%). En ningún caso la muestra de tejido obtenida en la biopsia percutánea fue no concluyente o insuficiente. El diagnóstico histopatológico emitido tras la biopsia se recoge en la tabla 2. En todos los casos de biopsia percutánea con resultado maligno se confirmó la etiología maligna de la afectación del peritoneo o del omento: en 23 pacientes (23/54, 42,59%) tras la biopsia quirúrgica y en el resto (31/54, 57,40%) tras el seguimiento clínico-radiológico, que osciló entre 4 y 37 meses. En ningún caso de los que se dispone de biopsia quirúrgica se modificó el diagnóstico específico de la histología tumoral.
Diagnóstico histopatológico de la biopsia percutánea
| Cirugía | Seguimiento clínico-radiológico | Concordancia | ||
|---|---|---|---|---|
| Resultado maligno | 54 (96,42%) | 23 (42,57%) | 31 (51,40%) | 54 (100%) |
| Linfoma | 3 (5,36%) | 3 | 3 | |
| Carcinoma de ovario | 38 (67,85%) | 19 | 19 | 38 |
| Adenocarcinoma de colon | 3 (5,36%) | 1 | 2 | 3 |
| Adenocarcinoma de endometrio | 3 (5,36%) | 3 | 3 | |
| Adenocarcinoma de páncreas | 1 (1,78%) | 1 | 1 | |
| Carcinoma de mama | 1 (1,78%) | 1 | 1 | |
| Tumor del estroma gastrointestinal | 1 (1,78%) | 1 | 1 | |
| Adenocarcinoma gástrico | 2 (3,57%) | 1 | 1 | 2 |
| Carcinoma apendicular | 1 (1,78%) | 1 | 1 | |
| Nefroblastoma | 1 (1,78%) | 1 | 1 | |
| Resultado benigno | 2 (3,57%) | |||
| Tejido fibroso | 1 (1,78%) | 1 | 0 | |
| Tejido inflamatorio agudo | 1 (1,78%) | 1 | 1 |
Los dos pacientes con resultado benigno en la biopsia percutánea fueron intervenidos. En uno de ellos, la biopsia quirúrgica confirmó el resultado y en el otro demostró un origen maligno de la lesión (fig. 3). Ambos eran varones sin historia de neoplasia conocida con una masa en el peritoneo. Es excepcional el origen benigno de este hallazgo, y por el diagnóstico histológico obtenido, junto a que por la localización la cirugía no entrañaba complicaciones sobreañadidas, se decidió en el comité multidisciplinario realizar cirugía con toma de biopsia.
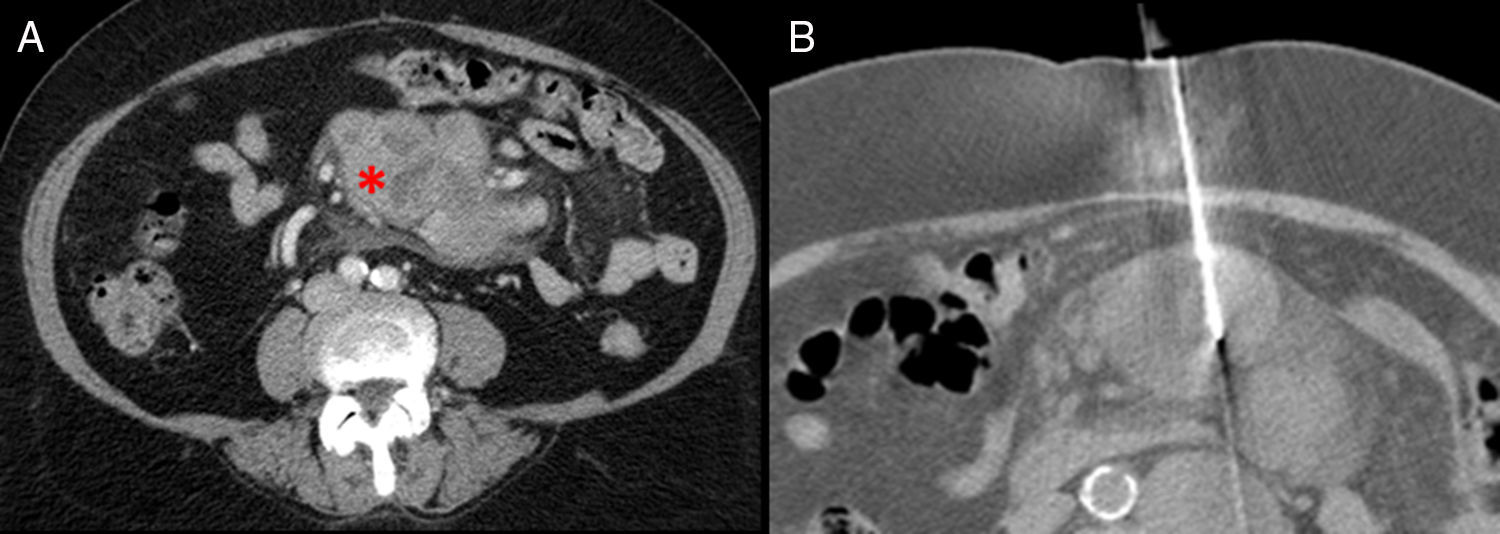
Varón de 75 años con dolor abdominal. La imagen A corresponde a la TC de abdomen con contraste, en la que se objetiva una masa en el mesenterio polilobulada y de densidad heterogénea (asterisco). La imagen B muestra uno de los pases de la biopsia percutánea realizada con control de TC (aguja de 16 G×10cm de longitud). El resultado fue tejido sin evidencia de malignidad. Al paciente se le realizó una biopsia quirúrgica y el resultado fue linfoma folicular.
La biopsia percutánea con aguja gruesa guiada por técnicas de imagen del peritoneo o del omento tuvo una sensibilidad del 98,18% (intervalo de confianza del 95% [IC95%]: 89,3-100%) y una especificidad del 100% (IC95%: 17-100%). La tasa de falsos negativos fue de 0,018. El valor predictivo negativo fue del 50% (IC95%: 0-100%) y el valor predictivo positivo fue del 100% (IC95%: 99,07-100%) (tabla 3).
Resultado de las biopsias con aguja gruesa del omento o del peritoneo guiadas por técnicas de imagen y correlación con la biopsia quirúrgica o el seguimiento clínico-radiológico
| Seguimiento maligno | Seguimiento benigno | ||||
|---|---|---|---|---|---|
| CX | CL/RX | CX | CL/RX | ||
| BAG | |||||
| maligno | 23 | 31 | 0 | 0 | 54 |
| BAG | |||||
| benigno | 1 | 0 | 1 | 0 | 2 |
| 24 | 31 | 1 | 0 | 56 | |
BAG: biopsia con aguja gruesa; CL/RX: clínico-radiológico; CX: cirugía.
BAG del omento o del peritoneo guiada por técnicas de imagen: sensibilidad 98,18%, especificidad 100%, valor predictivo positivo 100% y valor predictivo negativo 50%.
Se excluye la paciente de la que no se pudo realizar seguimiento.
Teniendo en cuenta el patrón de afectación peritoneal (infiltración difusa [n=16], nódulo [n=16] o masa [n=24]) del que se tomó la biopsia en todos los subgrupos se obtuvo un diagnóstico. Atendiendo a la técnica empleada como guía de la biopsia (TC [n=9] o ecografía [n=47]), en todos los pacientes la muestra fue diagnóstica, con una sensibilidad del 100% (IC95%: 62,2-100%) y del 97,9% (IC95%: 87,7-100%) para cada uno de los grupos respectivamente.
No se registró ningún caso de complicación menor tras la biopsia. Una paciente presentó a las 6 horas del procedimiento un cuadro de sudoración, hipotensión y caída del hematocrito. En la angio-TC realizada se objetivó un sangrado activo en el músculo recto anterior, probablemente de la arteria epigástrica. Se procedió a realizar embolización por vía endovascular, aunque finalmente la paciente falleció. Por tanto, la tasa de complicaciones fue del 1,75%.
DiscusiónDe acuerdo con nuestros resultados, la biopsia con aguja gruesa del peritoneo permite un adecuado diagnóstico tanto para verdaderas masas peritoneales como para nódulos pequeños e infiltración difusa. La sensibilidad es muy alta, del 98,18% (IC95%: 89,3-100%), y la especificidad es del 100% (IC95%: 17-100%, con la limitación que este gran intervalo de confianza conlleva).
La tasa de complicaciones es muy baja (1,75%), aunque pueden ser graves. La ecografía y la TC pueden emplearse indistintamente para guiar la biopsia.
Históricamente, a los pacientes con carcinomatosis peritoneal se les realizaba una laparotomía o laparoscopia exploradora que permitía obtener una biopsia quirúrgica y valorar criterios de resecabilidad. Ambas técnicas permiten detectar lesiones peritoneales e incluso tomar biopsia de diferentes zonas de la lesión, pero requieren anestesia e tienen una mayor tasa de complicaciones6,7.
Desde que en 1997 Pombo et al.12 publicaron su serie de biopsias percutáneas guiadas con TC se han publicado otras series de biopsias percutáneas de lesiones del omento guiadas con técnicas de imagen (tanto con TC como con ecografía). La sensibilidad y la especificidad han sido muy altas, y las complicaciones, escasas.
En nuestra experiencia, la biopsia percutánea tiene una sensibilidad del 98,18% y una especificidad del 100%, cifras similares a las previamente publicadas por otros autores para esta técnica, con una sensibilidad y una especificidad del 92-99% y el 86-100%, respectivamente5,7–11.
El diagnóstico definitivo es posible cuando el resultado de la biopsia percutánea es de malignidad. Sin embargo, con un resultado de benignidad no puede excluirse la posibilidad de un falso negativo (50% en nuestra serie), siendo esta la principal limitación de la biopsia percutánea. En nuestro estudio, el resultado de malignidad en la biopsia percutánea (guiada tanto por ecografía como por TC) es muy fiable comparado con el de benignidad. Por la alta probabilidad de etiología maligna, sobre todo en pacientes con antecedente de neoplasia, un resultado de benignidad en la biopsia percutánea nos haría dudar de su valor y sería aconsejable reevaluar el caso, repetir la biopsia (percutánea o quirúrgica) o continuar con un seguimiento estrecho.
Por tanto, la biopsia percutánea guiada por pruebas de imagen es un procedimiento con alta seguridad diagnóstica y escasa tasa de complicaciones, que ha suplantado, también en nuestro hospital, a la laparoscopia y la laparotomía exploradora6,7.
Debido al riesgo de punción del intestino delgado y del colon, así como por la mala visualización de las lesiones adyacentes a los mismos, la TC ha sido generalmente más aceptada para la realización de biopsias de lesiones del peritoneo y del omento. No obstante, comparada con la ecografía, es una técnica más cara, menos rápida y que emplea radiación ionizante10. La principal ventaja de la ecografía es que permite la visualización de la lesión y del trayecto de la aguja durante la biopsia en tiempo real, y además, con el estudio Doppler podemos identificar las estructuras vasculares y evitarlas durante la punción. Por todo ello, es una técnica ampliamente utilizada para la realización de biopsias de lesiones peritoneales10,11.
En nuestra serie, en 47 biopsias se empleó la ecografía y en 10 se usó la TC. En todas, las muestras obtenidas fueron diagnósticas con independencia de la prueba de imagen empleada para su obtención. Por tanto, de acuerdo con lo publicado, en nuestra experiencia, teniendo en cuenta las ventajas de la ecografía, reservamos la TC como guía para aquellas lesiones de localización profunda (raíz del mesenterio), con asas interpuestas o de localización pélvica que requieran un abordaje posterior (translumbar o transglúteo).
La afectación del peritoneo u omento tiene varios patrones: masas o nódulos, infiltración difusa o «pastel omental». Souza et al.5 obtuvieron una sensibilidad del 96% y del 93% en los grupos de masas mayores y menores de 4cm, respectivamente, y una especificidad del 67% y del 100%, respectivamente, sin hallar diferencias significativas entre ambos grupos. En nuestra serie, en todas las biopsias de masas ≤3cm (n=17) o>3cm (n=24), el material obtenido fue diagnóstico.
El patrón de afectación difusa o «pastel omental» a veces puede ser de más difícil valoración. La disponibilidad, en todos los casos, de la TC de abdomen del diagnóstico facilita la localización, la identificación y la individualización de la lesión (sobre todo en aquellas de localización superficial), así como su relación con las estructuras adyacentes. En 1998, Gottlieb et al.10 publicaron su serie de 52 pacientes a los que realizaron biopsia percutánea guiada por ecografía, en todos los casos tras la valoración de la TC previa, con una seguridad diagnóstica similar a la referida por las series publicadas de biopsias guiadas por TC; solo en dos pacientes la muestra obtenida no fue suficiente para el diagnóstico.
La primera serie de biopsias percutáneas de infiltración difusa del peritoneo sin masa ni nodularidad fue publicada en 2011. Lee et al.11 realizaron biopsia guiada por ecografía a 45 pacientes, con una seguridad diagnóstica del 84%. En todos los pacientes, la zona de mayor infiltración difusa del peritoneo en la TC fue empleada como diana para realizar la toma de muestras guiada por ecografía. En la ecografía se visualizaba como un área de aumento de la ecogenicidad móvil durante la punción, pero bajo control ecográfico lograban colocar la aguja en el área de interés, evitando los vasos y las asas del intestino delgado. En nuestra experiencia, incluso los casos de infiltración difusa (n=16) pueden ser biopsiados por ecografía. No hubo ninguna complicación periprocedimiento (fig. 4).
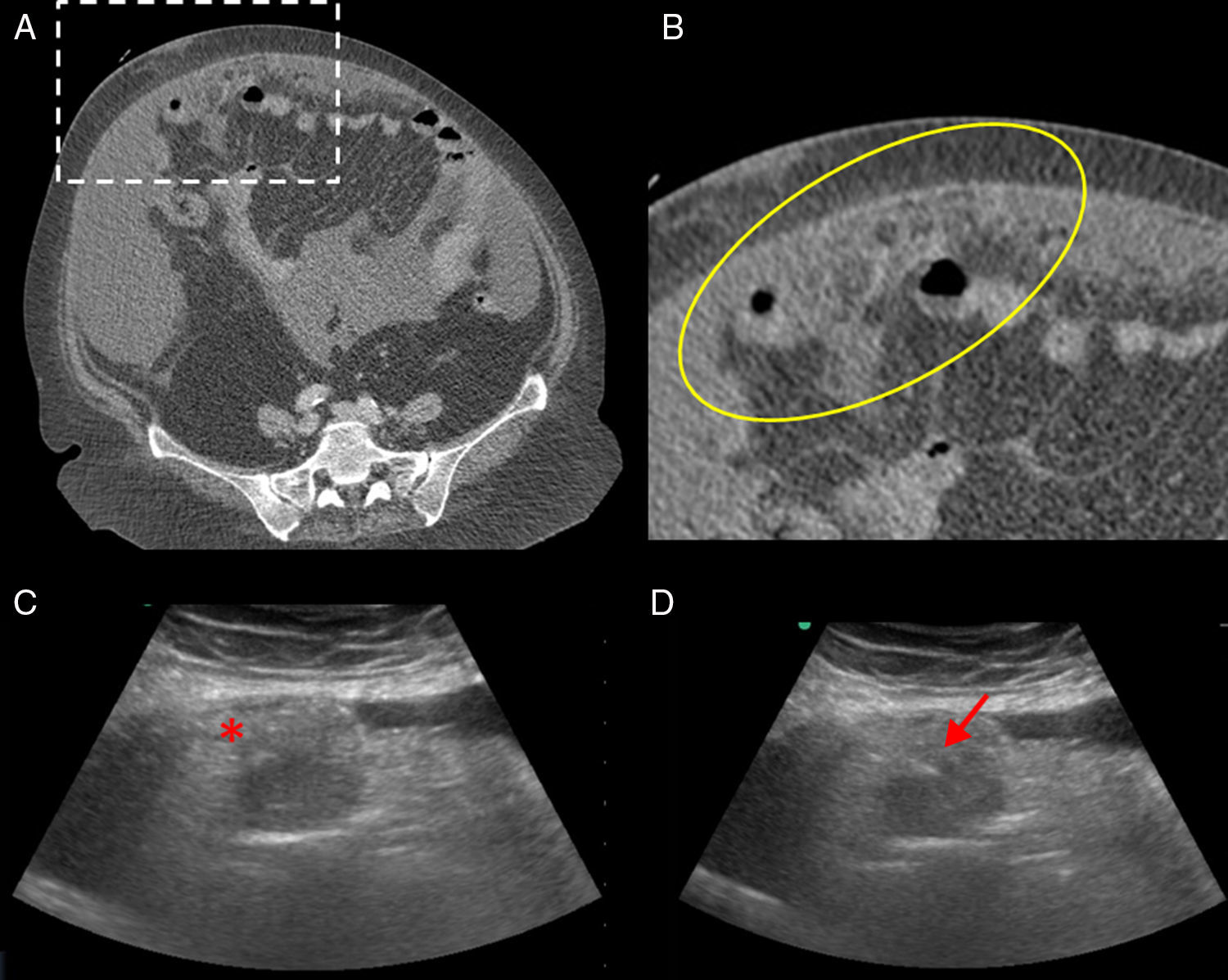
Mujer de 80 años con distensión abdominal. La imagen A corresponde a la TC de abdomen con contraste, en la que se objetivan ascitis y, en el omento mayor, un área de infiltración difusa. La imagen B es un detalle en el que se objetiva en el omento un área de aumento de densidad y trabeculación de la grasa sin formación de nódulos ni masas. Se realizó biopsia percutánea guiada con ecografía. La imagen C corresponde a la ecografía dirigida al área de infiltración de difusa del omento, que se identifica como un área de aumento de la ecogenicidad (asterisco). La imagen D corresponde a uno de los pases con aguja 16 G (flecha). El resultado fue adenocarcinoma mucinoso de ovario de alto grado.
El objetivo de la biopsia percutánea es la obtención de una muestra suficiente para el diagnóstico, reduciendo en la medida de lo posible la tasa de complicaciones. Es crucial la elección de la zona a biopsiar y del trayecto de la aguja. Para conseguir un mejor material es importante seleccionar bien áreas solidas de la masa o nódulo, o bien las áreas de mayor alteración de la arquitectura en la infiltración difusa. Igualmente, una correcta elección del ángulo de la aguja de biopsia en relación con el área a biopsiar permitirá obtener una buena muestra, sobre todo en las lesiones de menor tamaño.
La biopsia con aguja fina (normalmente de 20-25 G) permite obtener tejido para estudio citológico. En la muestra obtenida mediante biopsia con aguja gruesa (18-16-14 G) se puede, además de realizar un estudio histológico, hacer análisis inmunohistoquímico y genético que serán primordiales para el diagnóstico y el tratamiento del paciente5,13. Souza et al.5 obtuvieron una sensibilidad y una especificidad del 91% y el 80%, respectivamente, para el grupo de biopsia con aguja fina, y del 97% y el 100%, respectivamente, para el grupo de biopsia con aguja gruesa. No observaron diferencias estadísticamente significativas entre ambos grupos5. En nuestra experiencia, y de acuerdo con trabajos previos, un espécimen de 22mm de longitud es suficiente para el diagnóstico7. Aunque no se ha publicado ningún estudio que compare la utilización de aguja tru-cut de 16 G y de 18 G respecto a la obtención de material suficiente para el diagnóstico, la primera permite obtener una muestra de mayor grosor y con ello puede reducirse el número de punciones sin incrementar las complicaciones7.
Tras la realización de la biopsia percutánea, las complicaciones pueden ser perforación de alguna asa intestinal, sangrado y celulitis/infección del trayecto de la aguja. Estas complicaciones se derivan de la punción de un asa, una arteria o una vena, y son muy poco frecuentes7,9. Hill et al.8, en su serie de 181 pacientes, no señalaron ninguna complicación mayor ni menor.
La hemorragia es la complicación más referida. En 2003, Ho et al.9 publicaron, en su serie de 25 pacientes, un caso de hematoma mesentérico tras la biopsia de un nódulo linfático, que se resolvió con medidas conservadoras. Deducen que se debió a la laceración de un vaso durante la biopsia, ya que el paciente no presentaba alteración de la coagulación, no se incrementó el número de pases ni hubo ninguna dificultad técnica. Ellos hacen hincapié en la valoración con ecografía Doppler de los vasos para evitarlos durante la punción. Hasta esa fecha, solo había sido publicado un caso de hemorragia mesénterica asociado a la realización de una biopsia percutánea guiada por TC. Posteriormente, en 2013, Wang et al.7 publicaron su serie de 153 biopsias guiadas por ecografía, en la cual en dos casos la ecografía posprocedimiento objetivó sangrado que cedió al comprimirlo con el transductor. En nuestra serie tuvimos un caso (1,75%) de complicación mayor por sangrado de la pared abdominal anterior tras la punción de la arteria epigástrica inferior. La paciente, dada la inestabilidad hemodinámica asociada, requirió tratamiento endovascular mediante embolización arterial y posteriormente falleció. Se trataba de un nódulo único localizado en el omento, de localización superficial y de 15mm de tamaño, al que se realizó biopsia guiada por TC. La biopsia se realizó con el procedimiento estándar sin incrementar el número de pases. Probablemente, en estos casos de nódulo pequeño, móvil y de localización superficial, la guía ecográfica del procedimiento, con las ventajas ya mencionadas (valoración en tiempo de real de la lesión y de la vascularización), sea de gran utilidad y permita disminuir el riesgo de complicación por punción arterial.
Entre las limitaciones cabe considerar que se trata de un estudio retrospectivo, unicéntrico y con una muestra en la que la prevalencia de etiología maligna de la biopsia era muy alta (solo fue biopsiada una lesión benigna).
Por tanto, consideramos la biopsia percutánea con aguja gruesa una técnica con una alta sensibilidad independientemente de la técnica de imagen empleada como guía de la punción (TC o ecografía) y del tipo de lesión del que se realice la biopsia (masa, nódulo o infiltración difusa). La tasa de verdaderos positivos es altísima, y la de falsos negativos es baja, lo que hace muy fiable un resultado de malignidad comparado con el de benignidad. La tasa de complicaciones es baja, aunque a veces pueden ser graves.
Autoría- 1.
Responsables de la integridad del estudio: MEPM y LZT.
- 2.
Concepción del estudio: MEPM, SLG, JJEH y LZT.
- 3.
Diseño del estudio: MEPM, SLG, JJEH y LZT.
- 4.
Obtención de datos: MEPM y JMS.
- 5.
Análisis e interpretación de los datos: MEPM, SLG, JMS y LZT.
- 6.
Tratamiento estadístico: MEPM.
- 7.
Búsqueda bibliográfica: MEPM, SLG, JMS y LZT.
- 8.
Redacción del trabajo: MEPM, SLG, JJEH, JMS y LZT.
- 9.
Revisión crítica del manuscrito con aportaciones intelectuales relevantes: MEPM, SLG, JJEH, JMS y LZT.
- 10.
Aprobación de la versión definitiva: MEPM, SLG, JJEH, JMS y LZT.
Los autores declaran no tener ningún conflicto de intereses.