La distrofia simpática refleja (DSR) presenta una sinonimia tan variada como sus interpretaciones etiopatogénicas o su tratamiento1,2.
A pesar de que su clínica es monótona es sorprendente el, a veces, largo hiato de tiempo entre la aparición de los síntomas y el diagnóstico clínico, por lo que se retrasa el tratamiento, no siempre satisfactorio, lo que conlleva una baja calidad de vida en los enfermos que la soportan. Presentamos un caso típico y revisión de los nuevos conceptos sobre su patogenia y actitudes terapéuticas.
CASO CLINICO
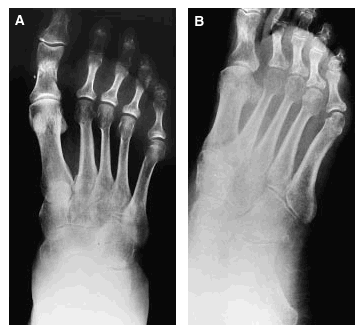
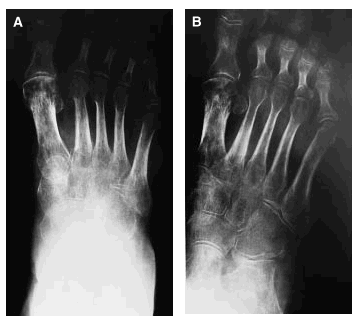
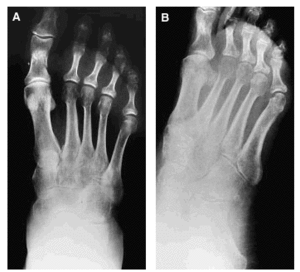
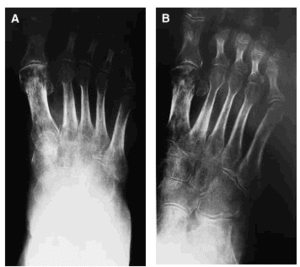
Se trata de una paciente de 58 años de edad, con antecedentes de osteoporosis, que tras sufrir una caída se practicó unas radiografías (figs. 1A y B) donde le encontraron una fractura de la falange proximal del primer dedo del pie derecho y un esguince de tobillo, por lo que le pusieron un tratamiento sintomático con lo que fue empeorando de su cuadro doloroso con limitación funcional, hasta 3 meses más tarde en que se practica una nueva radiografía (figs. 2A y B), donde se confirma una osteoporosis difusa con imágenes líticas, preferentemente en la articulación tibio-peroneo-astragalina, así como en calcáneo.
Figs. 1A y B
Figs. 2A y B
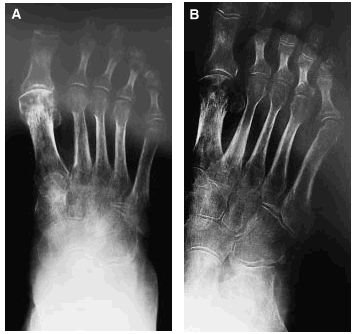
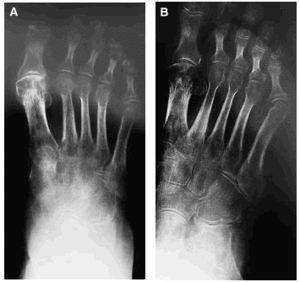
Sigue tratamiento con antiinflamatorios sin mejoría, hasta su visita a nuestro Servicio, 7 meses después de su caída. En la exploración de pie derecho se confirma edema duro de piel, limitación en la movilidad activa y pasiva, sin signos de participación vascular. Se practicó un eco-doppler venoso donde se aprecia una insuficiencia del tercio distal de la safena sin evidencia de tromboflebitis y una nueva radiografía (figs. 3A y B), donde las lesiones anteriormente descritas se han hecho aún más llamativas.
Figs. 3A y B
La historia natural y la serie radiográfica era compatible con el diagnóstico de DSR. El carácter postraumático como origen de la enfermedad es uno de los más frecuentes. Su diagnóstico diferencial debe realizarse con procesos vasculares o articulares que han sido descartados en nuestro caso.
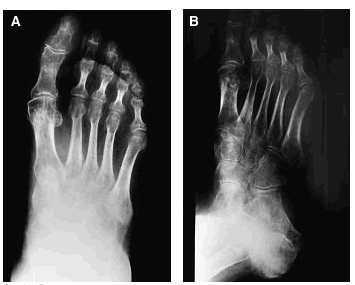
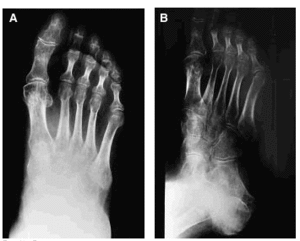
Tras 2 meses de tratamiento con ejercicios y calcitonina la enferma fue mejorando de su cuadro doloroso con desaparición del trofoedema, al tiempo que se evidencia también una regresión radiográfica de su osteopenia (figs. 4A y B).
Figs. 4A y B
COMENTARIOS
La DSR es un síndrome complejo que afecta a una o varias regiones articulares. Se caracteriza por dolor, edema, impotencia funcional, signos pseudo-inflamatorios y cambios tróficos sin repercusión sobre los parámetros bioquímicos de inflamación.
Los sinónimos son múltiples, presentando Lafont hasta 24 términos diferentes2. Esto va de acuerdo con los factores implicados entre los que se destacan los traumatismos, enfermedades neurológicas, enfermedades cardiovasculares, enfermedades óseas metabólicas, otras enfermedades articulares, enfermedades endocrinas, tumores, infecciones, alcoholismo, el embarazo, causas yatrogénicas (fenobarbital, tuberculostáticos, yodo radioactivo y ciclosporina). En un 25% se clasifica como idiopática al no reconocerse ningún factor predisponente, especialmente en hombres cuando se localiza a nivel de cadera3.
En la DSR hay 5 tipos de síntomas, como fue reconocido por Mitchel4, quien la describió por primera vez con el nombre de «causalgia» en 1864: el dolor, la disfunción autonómica, el edema, trastornos en el movimiento y la distrofia-atrofia.
Dentro de las formas clínicas se reconocen las típicas con afectación preferente de la mano, hombro o ambos, así como en la algodistrofia en las extremidades inferiores localizadas por orden decreciente en pie, rodilla y cadera. La columna vertebral se afecta como una forma particular del síndrome de Kümmel-Verneuil5.
También se han descrito formas parciales en las que se localiza en una parte de la articulación habiéndose distinguido las algodistrofias radiales y zonales. Las primeras aparecen en manos o pies con afectación de uno o dos radios y en la segunda se afecta una porción de la cabeza femoral, un cóndilo de la rodilla o el tarso que, con el paso del tiempo, evolucionan hacia la forma típica.
En ocasiones, la distrofia no se limita a una sola región articular y puede afectar de forma simultánea o sucesiva a diferentes localizaciones. Esto corresponde a las formas extensivas o politópicas, resaltando el síndrome hombro-mano, así como las osteodistrofias multifocales de extremidades inferiores.
Aunque se creía que un individuo que había padecido una DSR quedaba protegido frente a este evento, en los últimos tiempos también se han descrito las distrofias recidivantes. Finalmente reconocemos una forma infantil poco conocida e infradiagnosticada en este grupo de edad que asienta, sobre todo, en extremidades inferiores6.
Doury7 y Doury y Dequeker8 han presentado unos criterios diagnósticos para la DSR, que aparecen en la tabla 1.
En una revisión sobre las controversias que admite esta enfermedad9, Pawl analiza la base de datos de la Biblioteca Nacional de Medicina (PUBMED) encontrando 2.200 artículos sobre este tema. Desde 1991 a 1998 hay alrededor de 100 artículos por año y en la década de los 90 un 74% del total.
Por ello se ha propuesto una nueva clasificación de esta enfermedad y un nombre nuevo en un intento de describir los datos clínicos de una manera más específica y evitar las implicaciones de un nombre tan sutil, ya que no siempre se afecta el sistema nervioso simpático y tampoco ocurre distrofia en todos los pacientes.
El nuevo nombre es el «síndrome de dolor regional complejo» del que se han descrito 2 tipos, el tipo I donde no se aprecia una lesión nerviosa definida y el tipo II, anteriormente llamada causalgia, donde se puede objetivar una afectación nerviosa10. Ochoa, en un trabajo crítico confirma que este cambio de nombre encierra verdades a medias, errores comprensibles pero también mentiras injustificables11.
Aunque en los estados iniciales la DSR se mantiene por una actividad neurológica simpática, con el tiempo se hace independiente de esta actividad simpática. No hay evidencia de que los enfermos tengan un trastorno de la personalidad, aunque en algún caso se ha descrito como factor predisponente, incluso manifestándose como un síndrome de Munchausen12. No obstante, la gravedad del dolor y la limitación en la calidad de vida puede conducir a depresión y ansiedad. Existen algunos datos de una predisposición genética2.
En general la DSR está causada por un trauma directo sobre tejidos blandos, hueso, nervios o plexo en los que se lesionan las terminaciones nociceptivas. De manera que esto ha podido ser demostrado, también, en animales13.
El dolor en los pacientes con DSR es compatible con alteraciones de los mecanismos de las terminaciones nociceptivas que inervan el área dañada, así como la proyección central del arco dorsal anterior, de manera que una sensibilización central amplifica la respuesta del dolor en el sistema nervioso central14.
El edema que, a veces, acompaña a la DSR puede ser una manifestación de la inflamación neurogénica en la que las fibras C que enervan los vasos sanguíneos en la zona afecta liberan neuropéptidos vasoactivos que causan la vasodilatación y aumentan la permeabilidad con consecuente trasudación del líquido y proteínas15.
Los estudios recientes demuestran un trastorno profundo de los reflejos neurogénicos simpáticos termorregulatorios y respiratorios, así como alteración del sudor y de la temperatura de la piel, manifestados como una respuesta anormal microcirculatoria, tanto de los estímulos autonómicos centrales como periféricos. Por lo tanto, los hallazgos clínicos, junto a la respuesta de algunos pacientes al bloqueo ganglionar simpático, indican que los enfermos con DSR tienen una disfunción autonómica dentro del sistema nervioso central16.
También se han descrito alteraciones del movimiento con debilidad muscular, temblor, espasmo muscular y distonía. Estas manifestaciones motoras pueden preceder al dolor, son de aparición súbita e incluso afectar al lado contralateral de la zona afectada, síntomas que afectan profundamente al enfermo17.
La controversia sobre la naturaleza del problema, si es una enfermedad orgánica primaria, o un trastorno psicogénico, obliga a una investigación profunda para determinar la etiología y naturaleza del trastorno orgánico. Si se trata de un trastorno psicogénico, la comunidad médica debe ir hacia las manifestaciones periféricas del problema y por lo tanto la terapéutica debe ser primariamente psicológica y cognitiva ya que los tratamientos del trastorno orgánico no van a mejorar la condición del individuo e incluso puede empeorarlo en ciertos casos.
Si existe complejidad en la interpretación patogénica del proceso aún lo es más la respuesta terapéutica18. Aparte de los analgésicos y antiinflamatorios no esteroideos se recomienda un tratamiento basal con control de la enfermedad de fondo con terapéutica física intensiva y electroterapia. En otros casos, se han usado fármacos vasoactivos (bloqueadores beta, guanetidina o nifedipino) y como técnicas invasivas, los bloqueos simpáticos con anestésicos locales y la simpatectomía química o quirúrgica.
En nuestro medio aún se utiliza la calcitonina con buenos resultados: 100 unidades intravenosas diarias por vía parenteral durante 15 a 30 días19. El empleo de los corticoides solamente debe emplearse por vía intraarticular ya que su administración por otra vía sistémica es controvertida.
Los tratamientos indicados más recientemente incluyen la estimulación espinal, antiinflamatorios por vía intratecal y los bifosfonatos. Algunos autores han utilizado el clodronato intravenoso con buenos resultados, demostrando el telopéptido del colágeno tipo I ser un buen predictor de la eficacia de esta medicación20.
En dos estudios recientes se ha utilizado la estimulación eléctrica de la médula espinal21, donde de 36 enfermos en 24 se obtuvo mejoría, tanto en la reducción del dolor, como en la mejoría de la calidad de vida.
La inyección intratecal con baclofén22, un agonista de los receptores tipo B del ácido gamma-aminobutírico, logra un buen control terapéutico, sobre todo, en los casos en que se asocia a distonía.
Esta discordancia terapéutica, de acuerdo igualmente con la etiopatogenia, obliga a un replanteamiento en las bases psicogénicas del proceso, así como a un estudio en profundidad del sistema simpaticomimético, aún mal conocido en nuestro medio. Los antecedentes de un traumatismo y la inmovilidad consecuente deben obligar a un diagnóstico precoz y eventual profilaxis23,24.
NOTICIAS
IBMS
ECTS
2001
1st JOINT MEETING OF THE
INTERNATIONAL BONE AND MINERAL SOCIETY AND THEEUROPEAN CALCIFIED TISSUE SOCIETY
Madrid, 5-10 de Junio, 2001
Información:
Intercongres 2001
Gil de Santivañes, 6
28001 Madrid
Tel/fax +34 91 435 00 59
e-mail: ibms.ects2001@intercongres-2001.com
Website: http://www.intercongres-2001.com
NUEVA REVISTA DE ELECTRÓNICA
OSTEOMAIL
La Sociedad Española de Investigación Ósea y Metabolismo Mineral (SEIOMM) con el patrocinio de los Laboratorios Aventis Pharma, ofrece este instrumento, a través de Internet, con un breve apunte de los mejores artículos aparecidos en las revistas de osteología y como complemento al investigador interesado en el estudio del metabolismo mineral y óseo.
Incluye el «Devora Páginas», el artículo de un experto titulado «A fondo», una útil búsqueda bibliográfica «El Buscador», una «Agenda» de los actos científicos más relevantes y un «Buzón» para intercambios de opiniones y sugerencias.
Visitad hppt://db.doyma.es/cgibin/wdbcgi.exe/doyma/osteomail.
Para los que no estén suscritos, enviar un e-mail a la secretaría de la SEIOMM «85382@imas.imim.es»