Introducción
En nuestro país, hace poco más de tres años se aprobó un sistema de financiación autonómica que incluía la sanidad pública, firmándose además los traspasos del Insalud a las diez Comunidades Autónomas (CC.AA.) que aún no disponían de la gestión de estos servicios.
La filosofía de este sistema era crear un marco estable y sostenible: las CC.AA. tenían definidas sus fuentes de ingresos y contaban con cierta capacidad de obtención de fondos, para tener una vía con mayor efectividad recaudatoria, así como incrementar algunos impuestos; y fundamentalmente tenían una gran libertad para organizar sus políticas de gasto, no existiendo condicionamientos ni afectación de fondos, salvo un compromiso de mantener una cantidad mínima garantizada para los servicios sanitarios públicos.
Sin embargo, la valoración del actual sistema de financiación de la asistencia sanitaria parece reflejar que los recursos transferidos a las CC.AA. resultan insuficientes, reclamando algunas CC.AA. la urgencia y necesidad de abordar el déficit presupuestario en sanidad(1).
Los argumentos de las CC.AA. para calificar los recursos disponibles como insuficientes son, entre otros, el incremento experimentado por la población protegida, tanto como consecuencia del fenómeno inmigratorio, como por las diferencias en la base de cálculo empleada en 2001 como criterio de suficiencia estática(2). Además resultan insuficientes los recursos destinados para la atención a pacientes desplazados, se han incluido nuevas prestaciones, y la tasa de crecimiento del gasto farmacéutico parece no moderarse. En esta situación, se plantea la necesidad de buscar fórmulas para solucionar el desequilibrio financiero que empieza a consolidarse de forma notoria en algunas CC.AA.
El objetivo de este artículo, y ante la situación descrita, es repasar de forma resumida las principales medidas de reforma propuestas en distintos ámbitos del debate de la financiación sanitaria. En primer lugar, realizaremos una descripción del actual modelo de financiación sanitaria, identificando las deficiencias principales que presenta. En segundo lugar, y ya centrados en las reformas propuestas en el debate sanitario, repasaremos aquellas medidas que afectan a la organización actual de la sanidad en nuestro país, para pasar, a continuación, a las medidas propuestas en el ámbito de la gestión sanitaria. En tercer lugar, y con un nivel más de detalle, repasaremos las principales propuestas de reformas centradas en el ámbito de la financiación sanitaria. El artículo concluye con las principales conclusiones obtenidas.
El modelo actual de financiación de la asistencia sanitaria
La financiación de las CC.AA. se realiza a partir de dos sistemas diferenciados, por una parte el sistema de financiación de las CC.AA. de régimen foral, y de otra parte el sistema empleado para la financiación de las CC.AA. de régimen común y ciudades con estatuto de autonomía. En el momento actual, y tras cumplirse tres años de aplicación del actual modelo de financiación para las CC.AA. de régimen común, se ha abierto el debate en torno a la idoneidad del mismo.
El anterior modelo de financiación sanitaria, cuya vigencia temporal comprendió el período 1998-2001, se cimentó en torno a las transferencias finalistas que recibían las CC.AA. que tenían traspasada la competencia de la Tesorería General de la Seguridad Social para la financiación de la asistencia sanitaria. Esta transferencia finalista estaba basada en el criterio de la población protegida.
En su momento, la inestabilidad de este modelo originó un largo y esclarecedor debate que se centró fundamentalmente en la idoneidad de una financiación a través de transferencias finalistas basadas en la población, o la integración de la financiación de la asistencia sanitaria en el modelo general de financiación de las CC.AA., aprovechando además el traspaso de la asistencia sanitaria a las CC.AA. que aún no tenían esta competencia.
El diseño del nuevo modelo incorporó, de hecho, dos novedades fundamentales: la denominada cesta de impuestos, como forma de obtención de recursos para financiar los servicios, en un intento de avanzar en materia de corresponsabilidad fiscal, y la incorporación de la financiación de la asistencia sanitaria y de los servicios sociales de la Seguridad Social, a la financiación de carácter general.
De esta forma el nuevo modelo trató de ofrecer una respuesta coherente a las necesidades financieras de las CC.AA., plasmándose esta respuesta a través de lo que se ha denominado "fórmulas de corresponsabilidad fiscal", que pretendían desplazar sobre las CC.AA. la responsabilidad de obtener sus propios ingresos, introduciendo así una restricción a sus demandas de recursos, con la idea de dotar de cierta estabilidad al sistema.
Sin embargo, pasados tres años de la aplicación del modelo han surgido disfunciones importantes en cuanto a la necesidad de financiación y el coste real de los servicios sanitarios. Se resalta, de forma insistente, que los recursos dedicados a la asistencia sanitaria son insuficientes, identificándose algunos aspectos que podrían ser la causa de esta circunstancia:
1. En primer lugar hay que destacar un déficit de recursos dedicados a la asistencia sanitaria pública en relación con nuestra riqueza (% PIB). En la mayor parte de las comparaciones internacionales se pone de manifiesto una diferencia en torno a un punto diferencial del PIB menos en relación a la media de los países de la UE. En nuestro país el gasto público en salud pasó del 5,92 por ciento del PIB en 1996 al 5,47 por ciento en 2003.
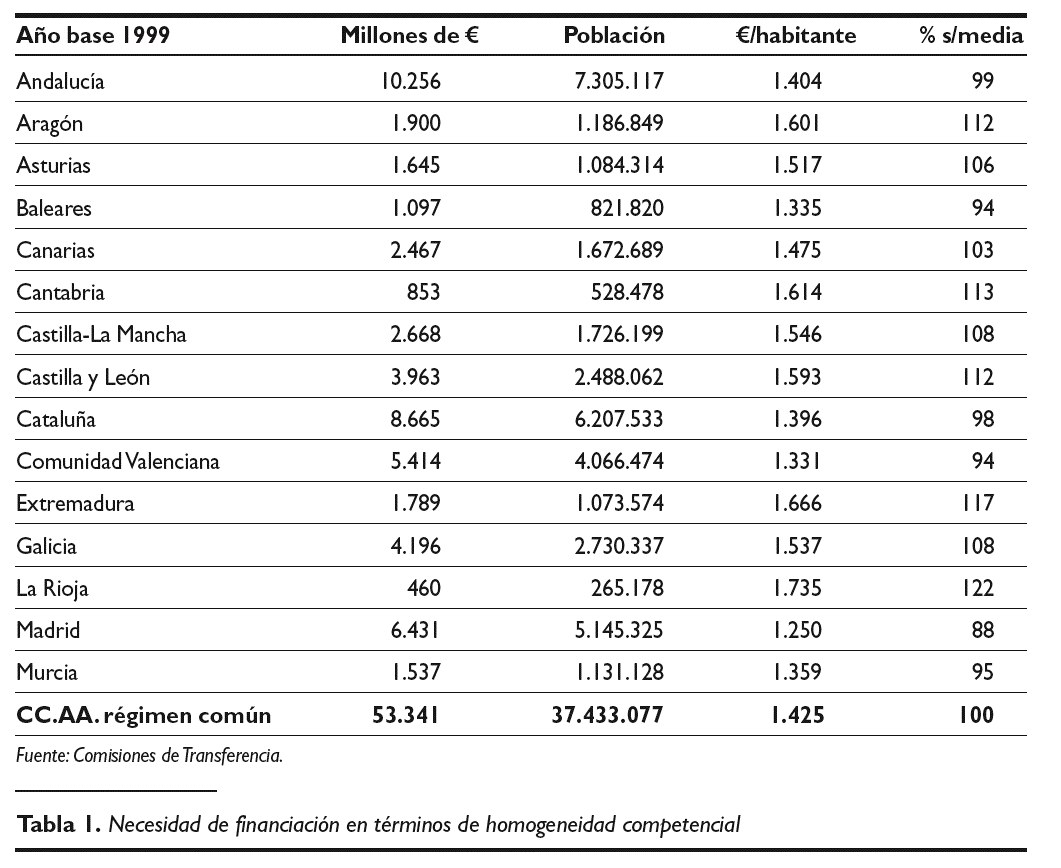
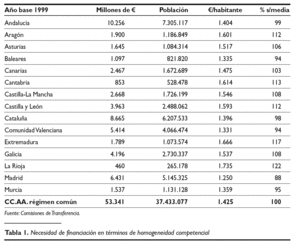
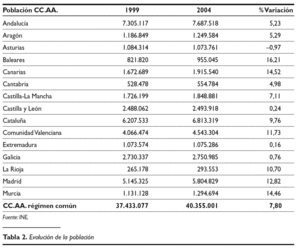
2. Insuficiencia en el origen y excesiva dispersión en la financiación per cápita. El modelo partió de una baja restricción inicial, por la limitación de gastos e inversiones a los que se vio sometido el sistema entre los años 1996-1999. Asimismo, hay que destacar una excesiva dispersión de la financiación per cápita. De la tabla 1. se desprende que hay treinta y cuatro puntos de diferencia entre las CC.AA. con mayor y menor financiación per cápita.
Los estudios realizados por Urbanos (2005), demuestran que esta dispersión, lejos de reducirse, se incrementa con la dinámica del modelo.
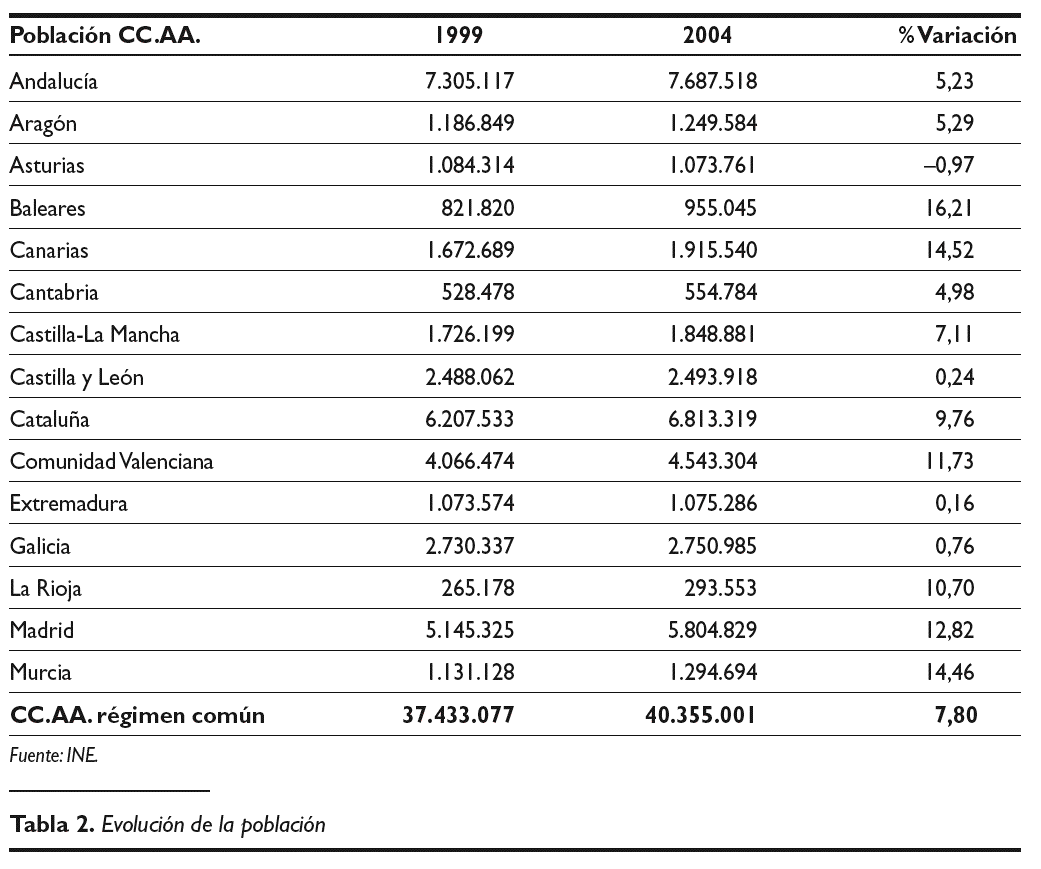
3. Incremento significativo de la población. Este es uno de los factores más preocupantes en la dinámica del sistema. Tomando datos del año 2004 se aprecia que, desde 1999, año de referencia en el modelo, la población de las CC.AA. de régimen común se ha incrementado en un 7,8 por ciento (tabla 2).
4. Importante incremento del envejecimiento de la población.
5. Incremento de la dotación tecnológica. Diversos estudios demuestran que es precisamente la introducción permanente de nuevas tecnologías una de las causas más importantes del crecimiento del gasto sanitario, y que esta causa podría llegar a explicar hasta el 70 por ciento del incremento experimentado en los últimos años.
6. Disposición de una estructura asistencial infradotada de forma histórica, tanto en equipamiento como en personal.
Ante la situación descrita, y frente a la disyuntiva de introducir un nuevo modelo o realizar modificaciones en el mismo, la opinión generalizada es que, de acuerdo con los principios que inspiraron el actual modelo de financiación, estabilidad, generalidad, suficiencia, autonomía y solidaridad, es el de estabilidad el que adquiere una importancia significativa. La elaboración de un nuevo modelo podría no conseguir el consenso que se precisa en este tipo de decisiones, y por otra parte, generaría una inseguridad considerable, desde el punto de vista de evolución de los recursos.
La opción más aconsejable, en este sentido, sería introducir modificaciones en los distintos ámbitos de la asistencia sanitaria para la mejora del sistema. En los apartados siguientes estudiaremos con mayor nivel de detalle las diferentes reformas propuestas.
Reformas de carácter organizativo
Las reformas de carácter organizativo se centran en tres aspectos, y tienen como objetivo lograr una más clara y mejor organización de la asistencia sanitaria. En primer lugar, las mejoras se centran en una reorganización de las partidas de gasto sanitario. Como señalan Ruiz-Huerta y Granados (2004), en los Presupuestos Generales del Estado existen numerosas partidas de gasto que son gestionadas por instituciones externas al sector sanitario, y que deberían ser administradas por el Estado, bien a través del Ministerio de Sanidad o bien a través de las CC.AA. Esto permitiría conocer y contabilizar mejor los recursos destinados a la sanidad, y lograr, de esta forma, una asignación más eficiente de los mismos.
En este sentido, la propuesta es la siguiente: traspasar a las CC.AA. la gestión de la asistencia sanitaria en instituciones penitenciarias y los recursos sanitarios vinculados a redes sociales para colectivos específicos; gestionar las transferencias finalistas del Estado a las CC.AA. en función de Planes Nacionales, así como los fondos con los que el Estado colabora para el mantenimiento de las instituciones sanitarias dependientes de las Corporaciones locales; y finalmente, integrar todos los traspasos sanitarios a favor de las CC.AA. en el bloque de competencias sanitarias.
En segundo lugar, y en el ámbito organizativo, estos autores destacan la necesidad de delimitar las cuotas de poder y de decisión del Estado y de las CC.AA., en base al principio de lealtad institucional. En base a este principio, las relaciones entre las Administraciones Públicas deben pasar por la aplicación de acuerdos razonables en un doble sentido. Las CC.AA. deberían renunciar a solicitar la colaboración financiera del Estado en aspectos exclusivos de su competencia, mientras que el Estado legislador debería renunciar a imponer, sin acuerdo o sin cofinanciación, nuevas obligaciones de gasto a las CC.AA.
Por último, creemos que resultaría muy conveniente un intercambio adecuado de información entre las Administraciones e interlocutores sociales, ya que la información es una pieza clave para articular un sistema sanitario descentralizado que funcione con criterios de coherencia. En este sentido, sería recomendable implantar un sistema de información que permitiera, de forma ágil y transparente, conocer resultados en términos de eficacia y eficiencia, para el análisis y comparación entre el conjunto de CC.AA.
Reformas en la gestión de la asistencia sanitaria
Las principales medidas propuestas dentro del ámbito de la gestión de la asistencia sanitaria giran en torno a la implantación de herramientas gerenciales más acordes con la realidad y las necesidades actuales. En este sentido, se considera conveniente llevar a cabo una reorientación del modelo asistencial, mejorando su calidad, e integrando en el mismo la política de salud pública. Éste sería, además, un cauce efectivo para implantar acciones de carácter preventivo que incidieran en una disminución real del gasto. Sería conveniente invertir en salud, previniendo, más que recuperando.
Asimismo, y desde un punto de vista gerencial, sería adecuado, en la medida de lo posible, poner en marcha una readaptación de la estructura asistencial hacia las necesidades reales de la población, con la intención de hacer más eficaces y eficientes los servicios. Para ello resultaría beneficioso establecer un catálogo de prestaciones mínimas para todo el Sistema Nacional de Salud. Estas prestaciones, mínimas e iguales en todo el territorio nacional, deberían estar garantizadas mediante los fondos del sistema de financiación, con impuestos iguales y presión fiscal normativa igual en cualquier territorio de España.
El objetivo de esta medida sería buscar un "mínimo común denominador" al que el grado actual de desarrollo de los servicios y de las técnicas y procedimientos fuese capaz de dar respuesta, del que podrían resultar localmente algunas situaciones de déficit o exceso de oferta de servicios, y en el que tendrían que delimitarse, también, los servicios de referencia de ámbito superior al de una Comunidad Autónoma. Esta medida permitiría una mejor separación de responsabilidades entre la Administración Central y las CC.AA., evitando que sean la práctica profesional y la presión social los mecanismos a partir de los cuales se concreten las prestaciones del sistema, al margen de las decisiones de los poderes públicos y sin ninguna evaluación de su efecto en términos de coste o efectividad.
En cuanto a la política de recursos humanos, sería aconsejable implementar una política armonizada para el conjunto de CC.AA. Esta política debería ser adoptada en el seno del Consejo Interterritorial, y con el mayor consenso posible. El objetivo sería conseguir que existiera un volumen de profesionales cualificados en distintas especialidades, suficiente para evitar que su escasez determinara competencias entre las distintas CC.AA., competencias que se resuelven a través de incrementos en las retribuciones, especialmente en las complementarias y variables. En este sentido, se entienden necesarios algunos cambios normativos que permitan a los poderes públicos tener una efectiva capacidad de actuación en este ámbito, contrarrestando, por causas de interés público, el protagonismo que actualmente tienen los propios profesionales sanitarios en la planificación y ordenación de las profesiones sanitarias, y simplificando al mismo tiempo el entramado institucional de foros, comisiones y consejos actualmente existente.
Por último, y en relación con la política farmacéutica, destacamos la conveniencia del desarrollo de un plan estratégico que permita una gestión más eficiente de estos recursos en los diferentes aspectos que inciden en el mismo, desde la autorización hasta la dispensación del producto. Habría que prestar una especial atención al uso racional de los medicamentos, ya que con ello se puede aumentar la efectividad del gasto y minimizar el riesgo asociado a un consumo inadecuado.
En referencia a los sistemas de distribución y dispensación de medicamentos debe buscarse un marco estable de relación con la distribución y las farmacias, valorando en este entorno la posibilidad de modificar los actuales sistemas de retribución, proporcionales al importe del gasto, por otros métodos que reflejen los volúmenes de actividad realizada y su eficaz contribución a la efectiva disponibilidad y al uso racional de los medicamentos. Finalmente, resultaría conveniente impulsar la implantación efectiva de la receta electrónica en todas las CC.AA., asegurando su conexión y/o compatibilidad en todo el territorio nacional, puesto que se trata de un instrumento especialmente útil para los pacientes, y que puede contribuir a la descongestión burocrática de los Centros de Salud y, sobre todo, puede servir como herramienta a partir de la cual es posible el análisis riguroso de todos los elementos determinantes de la evolución del gasto en medicamentos.
Todas estas medidas en el ámbito farmacéutico resultan especialmente importantes, puesto que la tasa de crecimiento del gasto farmacéutico parece no moderarse. Los gastos de farmacia, tanto por recetas médicas como de consumo hospitalario son, dentro del conjunto de los servicios sanitarios, los que presentan una mayor tasa de crecimiento, y que en todos los ejercicios recientes ha sido superior a la de crecimiento de la financiación sanitaria o del PIB. En consecuencia, contener esta dinámica de evolución se convierte en una pieza clave para la sostenibilidad financiera del Sistema Nacional de Salud.
Reformas en la financiación de la asistencia sanitaria
Las reformas más numerosas en el ámbito de la financiación de la asistencia sanitaria se centran en dos grupos de medidas. En primer lugar, aparecen propuestas relativas a una reorganización o reasignación de los recursos existentes. Esta alternativa supone el mantenimiento del nivel de los fondos públicos y, consecuentemente, no supone un incremento de la presión fiscal. Ésta es su principal ventaja, junto con la inmediatez, puesto que su puesta en marcha puede ser automática a partir de la aprobación de los nuevos presupuestos.
Dentro de este grupo de medidas hay que considerar, en primer lugar, la posibilidad de reducir los créditos asignados a otras partidas de gasto y aumentar los relativos a la sanidad en la misma cuantía. Sin embargo, como señalan Gimeno y Tamayo (2004), buena parte de los gastos públicos son absolutamente rígidos y no es posible llevar a cabo una reducción significativa de los mismos. Además resultaría más que probable que los departamentos o funciones afectados por la reducción presentaran las lógicas objeciones pudiéndose resentir la calidad de los servicios correspondientes.
Asimismo, también podría plantearse la posibilidad de llevar a cabo una reasignación de los recursos mediante la utilización del superávit del sistema de Seguridad Social. Sin embargo, este paso puede suponer un retroceso en el proceso de consolidación de un Sistema Nacional de Salud definitivamente independiente del sistema de cotización históricamente superado.
En segundo lugar, aparecen un conjunto de propuestas destinadas a incrementar los recursos para la financiación de la asistencia sanitaria. Inicialmente podemos destacar las propuestas relativas a una modificación al alza en relación con los actuales porcentajes de cesión de determinados impuestos a las CC.AA. En este sentido, hay que destacar que incrementar el porcentaje de cesión de la cesta de impuestos a las CC.AA. favorecería más a las CC.AA. con mayor capacidad de generación de recursos, manteniéndose para el resto una fuerte dependencia de los recursos procedentes del Fondo de Suficiencia. Esta medida implicaría también una reducción de los recursos del Estado para ejercer la función de redistribución que tiene asignada.
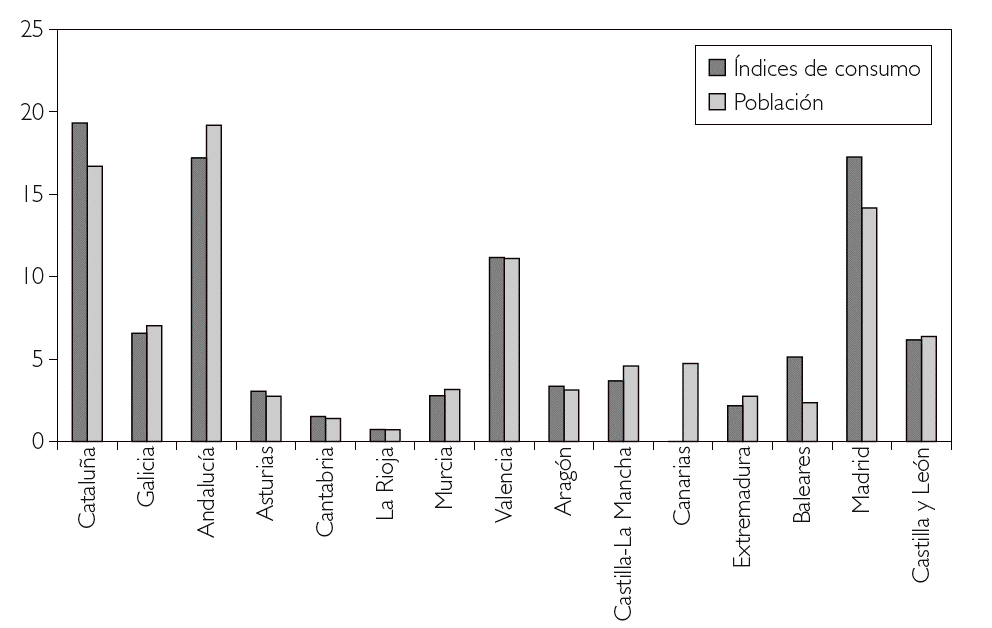
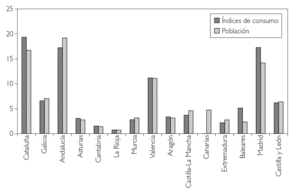
En la figura 1 aparecen reflejados los porcentajes de consumo representativos en el IVA para cada una de las CC.AA., que es el criterio empleado para el reparto de los recursos en este impuesto, así como los porcentajes representativos de la población para cada una de las CC.AA., todo ello referido al año 2002. Podemos destacar cómo Cataluña, Baleares y Madrid tienen un porcentaje representativo de su consumo en IVA superior en más de 2,5 puntos porcentuales al porcentaje representativo de la población, principal indicador de las necesidades sanitarias.
Figura 1. Porcentajes de consumo IVA. Porcentajes población año 2002. Fuente: Elaboración propia.
En segundo lugar, podemos destacar la opción de instrumentar realmente las asignaciones de nivelación. Este tipo de recurso debería entrar en juego cuando en una CC.AA., bien por la peor evolución de los ingresos, o bien por la evolución más acelerada de sus necesidades, existiera una diferencia significativa entre ambas magnitudes en un período fijado. De esta forma, las asignaciones de nivelación recuperarían el sentido de la LOFCA de compensar un desequilibrio en la financiación de servicios públicos, ocasionado, bien por el crecimiento mayor de las necesidades de gasto, o bien por el crecimiento menor de los ingresos.
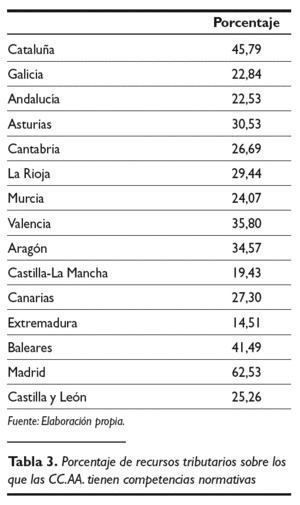
En tercer lugar, resulta necesario destacar aquellas medidas destinadas a incrementar la autonomía financiera y la corresponsabilidad fiscal de las CC.AA. para la financiación de la sanidad. La mayor parte de esa financiación corresponde a recursos tributarios procedentes de participaciones territorializadas, sobre las cuales las CC.AA. no tienen competencias normativas, como puede apreciarse en el tabla 3, en el que aparece reflejados los porcentaje de recursos tributarios sobre los que las CC.AA. tienen competencias normativas.
Dentro de este grupo se encuentra la propuesta realizada por el Ministro de Economía y Hacienda. Solbes ha afirmado que una de las propuestas es que las autonomías puedan "imponer recargos" o "crear impuestos" para la sanidad. La intención no sería aumentar la parte de los impuestos indirectos que va a las CC.AA., sino que éstas recarguen el impuesto ya preexistente y se queden con este sobrecargo.
En esta misma línea, y como se señala en Sánchez y Gómez (1996) y Sánchez (1985), ante una posible cesión del IVA en su fase minorista, podemos señalar que esta cesión plantearía inconvenientes desde la óptica de los problemas de gestión que surgirían como consecuencia de la disociación de tareas concernientes a fases distintas de un mismo territorio entre administraciones públicas diferentes. Por otro lado, mientras persista la aplicación del actual régimen especial de recargo de equivalencia resulta imposible territorializar la recaudación del IVA en su fase minorista. Hay que reconocer que de llevarse a cabo dicha territorialización se introduciría un indiscutible coste indirecto para los sujetos pasivos obligados a recaudar el recargo de equivalencia. Ahora bien, una vez establecido el régimen general en el comercio minorista, se considera que habría que estudiar la forma en que la cesión podría hacerse operativa en cumplimiento de lo regulado en la LOFCA hasta el año 2002, y en los estatutos de autonomía de diversas CC.AA. o, por el contrario, cambiar la actual normativa legal de estos últimos. Con la cesión se conseguiría interesar plenamente en la administración del impuesto a la Hacienda autonómica, hecho que se considera fundamental para una eficaz gestión del IVA. No obstante, lo anterior no dejaría de plantear problemas en la vertiente de la administración y la gestión del impuesto.
Otra opción en este sentido es la propuesta por Gimeno y Tamayo (2004). Consiste en la introducción de un impuesto en fase minorista con un tipo inicial del 3-4 por ciento acompañado de una reducción del IVA general de 2-3 puntos. Estas cifras permitirían una aproximación entre las revisiones salariales y el descenso del IVA, de forma que se favoreciera la estabilidad de precios en fases previas a la minorista, y se redujeran los efectos negativos que podrían producirse al trasladarse al consumidor una menor presión fiscal, con el consiguiente impacto inflacionista. Cada CC.AA. podría incrementar el tipo del impuesto autonómico, dentro de los márgenes que se fijaran.
Según estos autores, el punto de diferencia adicional entre el nuevo tipo y la reducción general, aportaría automáticamente fondos adicionales para el sistema sanitario. Probablemente, el efecto inicial fuera reducido, bien porque se perdiera ese punto en los costes de gestión y puesta en marcha, así como por las dificultades de control de las bases efectivas en una fase tradicionalmente muy opaca al fisco. Sin embargo, esta solución implicaría la ventaja adicional de que el nivel de gasto y de presión tributaria correspondiente estarían ya en manos de cada Administración. Carecería de sentido cualquier reivindicación de nuevos fondos generales cuando las CC.AA. dispusiesen de mecanismos a su alcance para conseguirlos cuando lo considerasen conveniente.
Asimismo, se puede plantear la opción de incrementar la capacidad normativa de las CC.AA. en materias concretas con problemas especiales de salud. Nos referimos a la posibilidad de incrementar la capacidad normativa de las CC.AA. en los impuestos especiales cedidos, particularmente en el Impuesto sobre Labores del Tabaco, diferenciando dos tramos: uno, armonizado, de competencia normativa exclusivamente estatal, y otro que reconocería cierta capacidad normativa a las CC.AA. para poder establecer recargos. El incremento de la recaudación en este proceder podría dirigirse, en su parte autonómica, a la mejora de recursos del sistema sanitario; mientras que en el tramo estatal los recursos permitirían la creación de un fondo destinado a financiar la responsabilidad del Estado en materia sanitaria. En cualquier caso, las soluciones propuestas hasta ahora parecen ir ligadas a la revisión en profundidad del sistema de ingresos autonómicos, resultando, probablemente imprescindible, un pequeño incremento de la presión fiscal.
En cuarto lugar, destacan las medidas relativas al endeudamiento y a la introducción del copago. Respecto al endeudamiento, se estima que este recurso podría utilizarse para financiar determinadas inversiones. Sin embargo, esta solución resulta muy discutible para cubrir gastos corrientes, que parecen ser los que están provocando el déficit de financiación, y sólo podría aceptarse de forma excepcional y mediante cantidades muy controladas.
Otra opción que se contempla es la del copago, es decir, la introducción de una fórmula de pago por parte de los usuarios del sistema. La introducción de un sistema óptimo de copago implicaría arbitrar alguna fórmula progresiva que garantizara una escasa incidencia proporcional en el presupuesto de cada persona y la exclusión de aquellos servicios en los que la percepción del usuario infravalorara los beneficios derivados del servicio. Esta medida implicaría, asimismo, asumir un coste político significativo.
Conclusiones
El objetivo de este artículo ha sido repasar, con cierto nivel de detalle, algunas reformas propuestas en tres ámbitos de la asistencia sanitaria. La justificación de este interés radica en las deficiencias mostradas por el nuevo modelo de financiación autonómica y sanitaria. Estas deficiencias se centran en una insuficiencia clara en el origen del modelo, y por un incremento significativo de la población, que ha crecido más de un siete por ciento en el período comprendido entre 1999 y 2004(3).
La opinión generalizada en el debate sanitario es la de introducir algunas modificaciones en distintos aspectos relacionados con la asistencia sanitaria, más que una sustitución completa del modelo de financiación autonómica.
En primer lugar, se detallan las propuestas relativas a la organización de la asistencia sanitaria. Reorganizar las partidas de gasto de la asistencia sanitaria, cumplir el principio de lealtad constitucional, y mejorar el nivel de información para llevar a cabo un análisis más racional y eficiente de la asistencia sanitaria son las principales propuestas en este ámbito.
En segundo lugar, se detallan un conjunto de medidas referidas a la gestión de la asistencia sanitaria. Las mismas tienen como objetivo implantar herramientas gerenciales más acordes con la realidad y las necesidades actuales, destacando sobre todo la necesidad de llevar a cabo una política farmacéutica que logre moderar el gasto en este sector.
En tercer lugar, se detallan distintas alternativas relativas a la financiación de la asistencia sanitaria, distinguiéndose dos grupos de medidas: las que suponen una mera reasignación de recursos y las que implican recursos de nueva creación para las CC.AA. En la actualidad destacan las propuestas relativas a una alteración de los porcentajes de cesión impositiva. En este sentido, hay que hacer notar que incrementar el porcentaje de cesión de determinados impuestos favorecería a las CC.AA. con mayor capacidad de generación de recursos. Otra opción sería instrumentar realmente las asignaciones de nivelación en aquellas situaciones en las que el crecimiento de las necesidades de gasto o la disminución de los recursos lo justificara. Asimismo destacan las propuestas relativas a un incremento real en la autonomía y la corresponsabilidad fiscal de las CC.AA., ejerciendo este nivel de gobierno sus competencias normativas fundamentalmente a través de la imposición de recargos. Por último las opciones propuestas son la del endeudamiento y el copago, que resultan, desde el punto de vista del debate sanitario, más discutibles.
(1) En este sentido, y siguiendo a Gimeno y Tamayo (2005), po en más de 4.500 millones de 1.
(2) La suficiencia estática del modelo está definida según tres criterios distintos: Andalucía y Cataluña determinan su necesidad en función del criterio histórico de población protegida; las CC.AA. que aún no disponían de la gestión de la asistencia sanitaria determinan su necesidad en función de lo acordado en los respectivos acuerdos de traspaso; Comunidad Valenciana, Galicia y Canarias determinan su necesidad de financiación en función de las variables explicitadas en el modelo: población protegida, población mayor de 65 años e insularidad.
(3) El incremento poblacional constituye una insuficiencia del modelo por la rigidez del mismo, al no incorporar mecanismos de corrección de las variables utilizadas para la determinación de las necesidades de financiación.
BIBLIOGRAFÍA RECOMENDADA
Gimeno JA, Tamayo PA. La suficiencia financiera del sistema público de salud. Foro por la mejora del SNS. Por un nuevo contrato social en el sistema Nacional de Salud. Madrid 2004.
Ministerio de Economía y Hacienda: Documento de la financiación autonómica en 2002. Madrid 2004.
Molina C. Análisis del proceso de descentralización de la asistencia sanitaria a las CC.AA. de régimen común: implicaciones del nuevo modelo de financiación autonómica. Investigaciones 6/04. Instituto de Estudios Fiscales. Madrid 2004.
Molina C, Sánchez J. Las propuestas actuales de reforma en la asistencia sanitaria. Fundación Estudios Andaluces. Sevilla 2005.
Ruíz-Huerta J, Granados O. La sanidad en el nuevo modelo de financiación autonómica. Fundación alternativas. Documento de trabajo 31/2003. Madrid 2003.
Sánchez J, Gómez JS. La reforma de la financiación autonómica: la imposición sobre consumo y la financiación autonómica. Papeles de Economía Española, n.º 69, 1996. 1985.
Sánchez J. (director). Los efectos financieros y económicos del IVA sobre la Hacienda y la economía andaluza. Mimeo, Junta de Andalucía, 1986.
Urbanos RM. La financiación de la sanidad en España para las Comunidades Autónomas de régimen común: resultados del actual modelo y consideraciones para su reforma. Documento para el Grupo de Trabajo del Proyecto FBVVA. Madrid 2005.
Urbanos RM, Utrilla A. El nuevo sistema de financiación sanitaria y sus implicaciones económicas en las CCAA. Revista de Administración Sanitaria. 2001;5(20).