Introducción
Es una práctica frecuente en nuestro modelo sanitario establecer una diferenciación entre la gestión "clínica" y la gestión "administrativa". Los clínicos, salvo aquellos claramente implicados en la gestión, rara vez se sienten responsables de los resultados que arroja el análisis de su actividad, ni siquiera de parámetros tan directamente relacionados con ellos como las encuestas de satisfacción o el análisis de reclamaciones. Los responsables de la gestión difícilmente pueden entender la problemática que vive día a día el facultativo porque, entre otras cosas, ésta cambia constantemente y en función de múltiples circunstancias.
Sin embargo, la interacción de clínicos y gestores se hace necesaria para mejorar la calidad de nuestro servicio sanitario1. Los conocimientos con los que cuenta el clínico para desarrollar su actividad son fundamentales a la hora de establecer cualquier modelo organizativo y los gestores, conocedores de que los recursos son limitados, establecen una prioridad basada en la información transmitida por el clínico. Un buen entendimiento por ambas partes que suponga priorizar las necesidades básicas y establecer una previsión de las inversiones de futuro en función de proyectos funcionales y resultados iniciales, debería ser un punto de partida elemental en cualquier planteamiento.
Hablar de gestión no es más que el último eslabón de la cadena que comienza con el análisis de la situación. En la mayoría de los casos en que nos encontramos con situaciones dramáticas en la gestión clínica, como el tiempo de espera para la atención en consulta o la realización de pruebas diagnósticas2,3, existen problemas de base como:
1. Falta de comunicación interniveles que establezcan criterios clínicos de derivación.
2. Falta de resolución en los diferentes niveles asistenciales bien por déficit de medios, bien por carencia de formación de los facultativos que los integran.
3. Falta de protocolos clínicos de actuación, adaptados a nuestros recursos y que unifiquen nuestra actitud clínica.
4. Medicina defensiva.
Pero por encima de este análisis de la gestión, "clínica" o "administrativa", hay que hacer una reflexión sobre el objetivo primero de la actividad sanitaria y de cualquier tipo de gestión en el entorno sanitario. Y llegamos a la identificación del ciudadano, del usuario, como eje fundamental, como centro del sistema sanitario público3-5, pues no se concibe ningún acto o servicio que no vaya buscando como principal fin el mejorar su salud y, más allá, el alcanzar un mayor grado en su satisfacción. Este objetivo tan sencillo no siempre se identifica cuando analizamos los modelos organizativos de nuestros Centros Sanitarios.
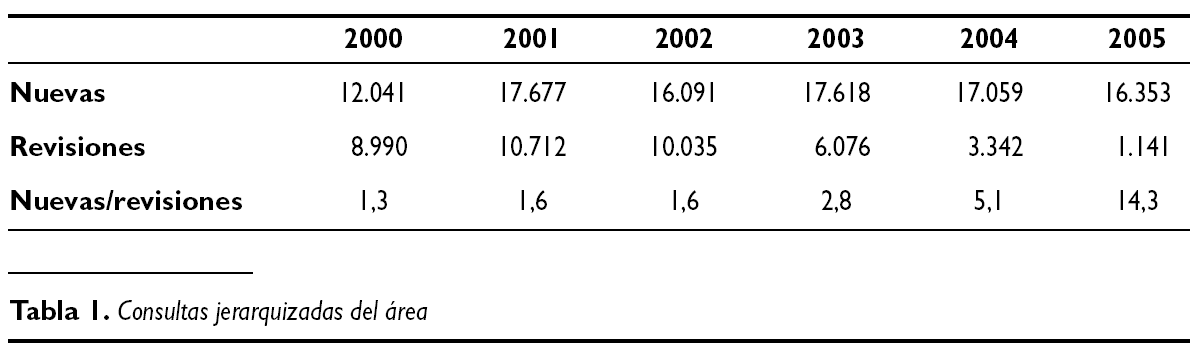
Así, de estas reflexiones derivó una iniciativa que cambió el modelo de gestión de consultas de Ginecología en un centro periférico de especialidades del Servicio Andaluz de Salud (SAS), buscando un doble objetivo:
1. Mejorar la calidad asistencial del servicio prestado a las pacientes, y por lo tanto su satisfacción.
2. Incrementar la motivación y capacitación de los profesionales de la unidad.
El modelo desarrollado sobre estas bases, creado gracias al esfuerzo y compromiso de un equipo, se define por una forma de trabajo en equipo y común para todos los profesionales implicados: la implicación de un equipo auxiliar enfermeras, auxiliares y administrativos de forma que suponga una motivación y que el trabajo quede equitativamente repartido, conociendo todos cuáles son sus obligaciones; personalización de la atención médica, que se traduce en una respuesta más eficaz y responsable por parte del facultativo; contacto con Atención Primaria para establecer criterios clínicos de derivación y dotación de material necesario en consultas para tratar de resolver la mayoría de las situaciones clínicas en acto único.
De dónde venimos: "modelo clásico"
La unidad en la que desarrollamos nuestra actividad integra 8 consultas ubicadas en dos de los centros periféricos de especialidades y en un centro de salud. Esto constituye el área de Ginecología del Hospital Universitario Virgen del Rocío, hospital de tercer nivel del SAS, que atiende a una población básica de 600.000 habitantes y que es referencia regional en determinadas especialidades y patologías para otros Hospitales con una población resultante de más de 1.000.000 de habitantes. Funcionalmente se integra en el Hospital monográfico de la Mujer y la componen 50 especialistas de Ginecología y obstetricia, de los cuales 16 pertenecen a la sección de ginecología.
Tras años de seguir una determinada organización funcional, que llamaremos "modelo clásico", el equipo se plantea a lo largo del año 2003 realizar un análisis detenido de la situación e identificar problemas asociados y potenciales áreas de mejora.
Durante muchos años, y aún hoy en la mayoría de las Comunidades Autónomas, el sistema sanitario obedece a una estructura en "triángulo invertido", en la que se establecen escalafones, no sólo funcionales, sino también, en cierto modo, jerárquicos. Esto supone, en nuestra opinión, no sólo un desaprovechamiento de recursos materiales y humanos, sino, lo más importante, la desmotivación de muchos profesionales que no disponen de los recursos, el tiempo y la formación necesaria para resolver situaciones clínicas que deberían ser resueltas en el nivel asistencial en el que se encuentran.
Este "modelo clásico" parte de un primer escalafón: Atención Primaria, que a pesar de ser la puerta de entrada a los Servicios Sanitarios suele trabajar independiente y sin coordinación con Atención Especializada. Los criterios y protocolos de derivación no están claramente definidos o consensuados entre los dos niveles asistenciales, por lo que la decisión de remitir a un paciente a atención especializada se ve afectada significativamente por la variabilidad en la práctica clínica y es el fruto, en muchos de los casos, de la insistencia del usuario. La consecuencia más directa de esto es que la solicitud de interconsultas, al no obedecer a ningún modelo organizativo, suele ser irregular y en muchas ocasiones no justificada, situación que crea aún más distanciamiento entre estos dos niveles asistenciales.
El facultativo especialista en los centros periféricos de especialidades (antiguos ambulatorios), que constituye el segundo escalafón, rara vez cuenta con los medios necesarios para desarrollar una actividad verdaderamente especializada. La mayoría de las pruebas diagnósticas (ecografía, colposcopia, histeroscopia, etc.) están ubicadas en unidades hospitalarias especializadas, por lo que el facultativo se convierte en un mero "solicitador" de pruebas e "intérprete" de resultados. La realización de pruebas cruentas (biopsias, exéresis de lesiones genitales, polipectomías, etc.) queda también fuera de la responsabilidad de estos profesionales. Todo esto obliga a "remitir" a estas mujeres a centros hospitalarios para su resolución (el tercer escalafón del modelo).
¿Qué consecuencias tiene este modelo a largo plazo?
1. Se alarga el proceso diagnóstico y terapéutico.
2. Transmite una información subliminal al ciudadano de que el nivel "resolutivo" es el hospitalario; hecho que puede justificar el colapso que vivimos hoy día en las urgencias hospitalarias.
3. Un desaprovechamiento de recursos materiales y humanos y, sobre todo, la desmotivación de muchos profesionales que no disponen de los recursos, el tiempo y la formación necesaria para resolver situaciones clínicas que deberían ser resueltas en el nivel asistencial en el que se encuentran.
4. Regresión en las capacidades de nuestros facultativos, cuyas responsabilidades, práctica de habilidades y desarrollo de conocimientos, son cada vez menores, con la consiguiente falta de estímulo y desmotivación que eso supone cuya actividad es monótona y carente de contenido.
5. Falta de implicación del personal auxiliar cuya responsabilidad es puramente administrativa y que se suma a la falta de motivación del facultativo.
La estructura descrita es indudablemente un "modelo en triángulo invertido", en la que el nivel superior y el único resolutivo "aplasta" virtualmente a los anteriores dejándolos sin contenido funcional. Es obvio que en estas circunstancias, los recursos humanos "disponibles" no son reales, pues la mayoría de ellos están infrautilizados y se han convertido en meros distribuidores de pacientes de unos servicios a otros.
Entretanto el ciudadano, con duros esfuerzos, "salta" de un escalón a otro, en ambos sentidos, sin encontrar, en muchos casos, soluciones a su problema de salud e incrementando gradualmente su desconfianza e insatisfacción con el sistema sanitario público.
Modelo actual
Tras seguir este modelo de organización funcional durante años, el equipo se plantea a lo largo del año 2003 realizar un análisis detenido de la situación e identificar problemas asociados y potenciales áreas de mejora.
El modelo desarrollado gracias al esfuerzo y compromiso de un equipo se inicia con la inversión del modelo descrito. Nos encontramos ahora con un triángulo de base amplia y firme, que supondrá un buen sustento y estabilidad para el funcionamiento de la Unidad de Ginecología.
Atención Primaria es indiscutiblemente la puerta de acceso al servicio sanitario público pero debe ser accesible y capaz de resolver la mayoría de los problemas de salud de los ciudadanos. La implantación de los procesos asistenciales sitúa en Atención Primaria las revisiones de salud y los programas de cribado poblacional de nuestra especialidad, así como los dotan de la infraestructura necesaria para solicitar pruebas diagnósticas hasta que confirmen o no la necesidad de una consulta en Atención Especializada.
El médico de familia es el primer elemento de la cadena asistencial y el agente del paciente cuando necesita algún servicio o prestación en Atención Especializada. En este momento es fundamental la coordinación entre el médico de familia y el especialista, corresponsable de la atención al paciente hasta el momento de alta en su Servicio. Para que exista "continuidad asistencial", más allá de los procesos asistenciales integrados identificados como prioritarios por la Consejería de Salud de Andalucía6 y el SAS y coordinación real interniveles, es un requisito básico:
1. Haber establecido un contacto clínico y administrativo con Atención Primaria.
2. Convertirse en "referentes" reales de los especialistas de Atención Primaria para resolver todas aquellas dudas clínicas que surjan en la práctica diaria. Establecer conjuntamente protocolos clínicos de actuación y criterios de derivación desde Atención Primaria es insuficiente, se hace necesario un seguimiento clínico de dichas actuaciones y unos canales que conviertan a los especialistas de Atención Especializada en consultores clínicos para las cuestiones ginecológicas que se plantean a los especialistas de Medicina de Familia.
Un contacto fluido entre ambos niveles supone:
1. Resolución de gran parte de los problemas de salud en Atención Primaria.
2. Remisión controlada de mujeres que necesariamente necesitan Atención Especializada.
Así, a lo largo del año 2004 se incorporan como herramientas básicas para facilitar el cambio en nuestra organización funcional los siguientes aspectos:
Centralización de la actividad asistencial de las consultas periféricas de especialidades
Esto supuso:
1. Reforma de las consultas de CE Dr. Fleming para acoger casi toda la actividad asistencial del área, con la creación de una zona adaptada a la actividad administrativa que generaba el nuevo sistema funcional.
2. El traslado de facultativos, historias clínicas y pruebas complementarias correspondientes a su actividad asistencial.
Control administrativo
El caballo de batalla en la mayoría de las consultas de Atención Especializada ha sido el control de la citación. El volumen de las mujeres vistas en consulta y el contenido clínico de las mismas son los puntos de partida en la organización clínica.
En la mayoría de las consultas de Atención Especializada la citación se realiza a través de un servicio común de cita previa, donde la discriminación entre una paciente "nueva" y una "revisión" es el resultado de lo que el usuario le transmite al administrativo encargado de dar la cita. Cuando la lista de espera aumenta, se tiende a incrementar el número de citas a expensas de las pacientes nuevas y se demoran las revisiones, que al no estar siempre bien identificadas suponen una sobrecarga asistencial que impide la Sistema ser mínimamente resolutivo.
El primer paso en nuestro modelo funcional fue asumir la citación de nuestras consultas. Calculamos el número de administrativos que dedicaban esta labor a las consultas de ginecología y los incorporamos a nuestro equipo, o lo que es lo mismo, descentralizamos la cita previa.
Creación de un modelo funcional en consultas
El objetivo de este modelo es que tuviese capacidad de resolver la lista de espera generada en Virgen de los Reyes y mantenerla en 60 días.
Uno de los grandes inconvenientes de la jerarquización de los especialistas es la despersonalización de las consultas. Dado que los clínicos tienen actividades paralelas como la actividad quirúrgica, de urgencias durante las guardias, salientes de guardia, días libres, formación, etc., establecer una agenda personalizada significaría tener la actividad de cada facultativo disponible con, al menos, el tiempo de demora en consulta en cada momento. Esto resulta muy difícil en la mayoría de los casos, de manera que establecimos un sistema que obviara este problema.
Cada clínico dispone de un número limitado de citas para pacientes "nuevas". Al finalizar esta actividad, se atienden las "revisiones", que se cita él mismo y consisten en:
1. Evaluación de los resultados de pruebas complementarias.
2. Revisión en consulta de procesos que no pueden resolverse en acto único.
El número de revisiones disminuirá en tanto en cuanto potenciamos el "acto único" en consulta, por lo que la exigencia en consultas de alta resolución es una iniciativa que parte del facultativo, pues esto simplifica su actividad asistencial. Además supone ventajas importantes de cara al usuario: a) existe un mismo médico de referencia hasta que finaliza el proceso en curso, lo cual, además de dar confianza a la mujer, evita opiniones contradictorias que son inevitables cuando varios especialistas están implicados en el mismo proceso; b) disminuye significativamente el tiempo de consulta de revisión, ya que el paciente y su historial le son conocidos; c) lo más importante: se premia el hecho de ser resolutivo y trabajar en acto único.
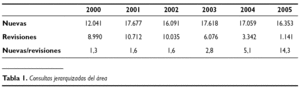
La incorporación de este sistema de trabajo ha supuesto una reducción drástica en el número de revisiones en los últimos años. En el año 2003 Las consultas del centro de especialidades Dr. Fleming comienzan a incorporar este modelo. En el año 2004, con la unificación de las consultas en el centro de especialidades Dr. Fleming, se pone en marcha el modelo en todas las consultas, sin un rendimiento completo por la necesidad de asumir la lista de espera del Hospital Virgen de los Reyes. El año 2005 se instaura en todas las consultas (tabla 1).
Dotación de las consultas y formación de los facultativos para la resolución en acto único
Este proceso tuvo lugar a lo largo del año 2003 y supuso dotar a las consultas de los medios técnicos necesarios para realizar:
Ecografía
Durante muchos años unidades como la de ecografía permanecían en el ámbito hospitalario independientes de la actividad clínica en consultas, pero realizando todas las ecografías que se derivaban de ésta. Las consecuencias directas de este hecho eran muchas:
1. Los ecografistas acababan siendo especialistas sólo de ecografía y estaban desvinculados de otras áreas de nuestra especialidad.
2. Los clínicos solicitan ecografías de forma descontrolada, y dada la lista de espera, cuando la prueba se realizaba la mujer había resuelto ya su problema por otros cauces.
3. La interpretación de la imagen ecográfica se realizaba de forma independiente a los datos clínicos y de exploración, por lo que la capacidad diagnóstica entendemos que se veía mermada.
4. Se multiplicaba el número de visitas requerido para llegar a un mismo diagnóstico.
La incorporación de ecógrafos a cada una de nuestras consultas ha supuesto: a) hacer desaparecer definitivamente la lista de espera para ecografías. Las ecografías realizadas en consulta (durante la exploración ginecológica) en el año 2005, corresponden a dos años de trabajo de la Unidad de ecografía actual ubicada en el hospital (tabla 2); b) comodidad para la mujer a la que se le realiza la prueba durante la exploración ginecológica, sin tener que acudir otro día a la consulta y disminuyendo su tiempo de espera e incertidumbre; c) motivación para los clínicos que no sólo desarrollan una actividad nueva, sino que ésta se convierte en una herramienta fundamental para el diagnóstico. Escuchar los datos clínicos, explorar y realizar la ecografía en el mismo acto clínico significa contar con muchos datos que mejoran enormemente la precisión en el diagnóstico.
Cirugía menor ambulatoria
La dotación de equipamiento en las consultas para realizar cirugía menor ambulatoria (polipectomías, extirpación de lesiones vulvares, biopsias de vulva o cérvix, etc.), ha supuesto:
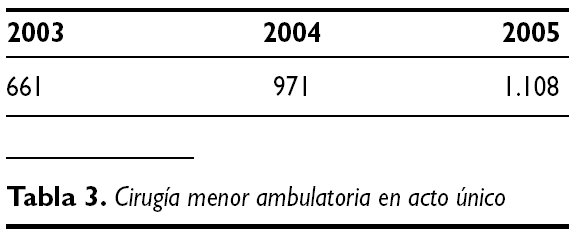
1. La resolución en el ámbito ambulatorio y en consultas de procesos que suponían una hospitalización y la puesta en marcha de un quirófano, con el gasto que ello supone (tabla 3).
v2. Un estímulo para el profesional que incorpora a su actividad en consultas una tarea quirúrgica.
3. Comodidad para la usuaria que además de resolver su problema en acto único, nuevamente recibe el mensaje subliminal de la "capacidad de resolución", de los profesionales y del centro periférico de especialidades donde la atienden.
Histeroscopia
La incorporación de la histeroscopia diagnóstica en nuestras consultas es un proyecto reciente que sigue la línea de lo descrito anteriormente. El objetivo por el que se planteó ha sido el acercamiento de una técnica que se considera fundamental en la resolución de la patología que habitualmente se diagnostica y se trata en estas consultas, y la implicación de los profesionales no sólo en la realización de la misma, sino en la coordinación de la actividad administrativa que genera. Esta aproximación ha supuesto una mayor demanda inicial, pero también una mayor respuesta y capacidad de resolución de la histeroscopia diagnóstica (tabla 4).
Integración de los ginecólogos del área y del hospital
En la mayoría de los servicios sanitarios existe una clara diferenciación entre los especialistas que desarrollan su actividad de forma ambulatoria en los centros de especialidades y los que la llevan a cabo en los centros hospitalarios. La designación es, en la mayoría de los casos, circunstancial, pero transcurridos un cierto número de años las limitaciones en el desarrollo profesional de los facultativos de los centros de especialidades, sobre todo en especialidades quirúrgicas, les condena a una regresión inevitable de sus capacidades. Además existe otro inconveniente, si cabe más importante, el desconocimiento de la problemática que viven ambos profesionales, cada uno en su ámbito de trabajo, puede resultar en una cierta intolerancia entre ellos, cuando, como ocurre en la mayoría de los casos, la comunicación no es fluida.
Dado que los centros de especialidades no han sido históricamente dotados de los medios necesarios para desarrollar actividades propias de un especialista, la labor de los profesionales que ejercían en ellos les convertía en intermediarios entre Atención Primaria y centros hospitalarios, resolviendo únicamente las revisiones de salud y patologías clínicas que no necesitaban de una potencial intervención. Con la introducción de los procesos asistenciales, en los que Atención Primaria asume un protagonismo evidente en las revisiones de salud, la función de estos especialistas se ve seriamente amenazada, lo que despierta una rivalidad ridícula dirigida a Atención Primaria.
De manera que nos encontramos con una situación de "discontinuidad" asistencial que lleva a una intolerancia entre los distintos niveles asistenciales, lo que "sufre" el paciente de forma directa y que repercute negativamente en forma de resultados en salud.
La solución que adoptamos es devolver a cada especialista el papel que le corresponde y la función para la que ha sido preparado, con el previo reciclaje que ello supone en muchos casos; sin establecer una diferenciación de categorías entre los especialistas que trabajan en Atención Primaria, en los centros de especialidades o en el hospital.
Y uno de los pasos con que iniciamos el camino es "integrar" a todos los facultativos de la Unidad de Ginecología en la actividad y gestión del área, de forma que los facultativos ya no se "dividen" en dos grupos, área y centro hospitalario, sino que cualquier profesional se incorpora un día en consulta del área, otro en consulta externa del hospital, desarrollando en otras jornadas actividad quirúrgica programada en los quirófanos del hospital, o integrándose en el Servicio de Urgencias mediante las guardias. Este esquema no es incompatible con la especialización de profesionales en distintas áreas de nuestra especialidad (endoscopia, suelo pélvico, endocrinología, etc.), de hecho fortalece este modelo, ya que el tipo de cirugía y la atención en consultas que cada profesional desarrolla puede estar de acuerdo con su especialización, pero paralelamente su actividad se desarrolla en otros ámbitos del Servicio, contribuyendo a la integración y mejorando la comprensión de áreas comunes que suelen estar muchas veces marginadas en la consideración del especialista.
Valoramos como ventajas de este modelo que:
1. No creamos superespecialistas incapaces con el paso de los años de desarrollar ninguna otra actividad.
2. Evitamos la "monotonía" que experimentan algunos clínicos después de desarrollar la misma actividad durante años.
3. Evitamos los problemas derivados de la ausencia de los profesionales especializados en casos de vacaciones, bajas laborales, permisos, etc.
4. Y lo más importante, evitamos las desigualdades entre los profesionales, pues existe un equilibrio para todos entre la actividad clínica (en consultas y en el hospital) y la actividad quirúrgica. De esta forma también potenciamos la tolerancia y la integración entre los facultativos, que ahora comparten las labores "más ingratas" de nuestra especialidad.
Propuesta de futuro
Definir el contenido de las consultas de Ginecología de área
La instauración de los procesos asistenciales ha situado en Atención Primaria la resolución de la revisión de salud. Hasta el momento el contenido de las consultas de Ginecología eran: cualquier proceso patológico de supuesto origen ginecológico y las revisiones de salud.
En el futuro Atención Primaria debe estar preparada para atender las revisiones de salud.
Desarrollar una actividad más especializada
La resolución de la revisión de salud en Atención Primaria permitirá al ginecólogo desarrollar una actividad más especializada y que se corresponda con la cartera de servicios que debe ofrecer un hospital de tercer nivel:
1. Colposcopia a todas las mujeres que presenten patología cervical y cuyo seguimiento nos corresponda: ASCUS, AGUS, L-SIL.
2. Ecografía doppler en todos los casos de tumoraciones de ovario.
3. Punciones ecoguiadas en tumoraciones no quirúrgicas
4. Histeroscopia diagnóstica - quirúrgica.
5. Cirugía menor ambulatoria.
Informatización de la historia ginecológica
Se hace absolutamente necesario, si nuestro objetivo es establecer una relación fluida entre niveles asistenciales y vincular de forma real la actividad hospitalaria y la realizada en consultas, crear una historia clínica adaptada a la actividad clínica y a las pruebas complementarias, que se realizan prácticamente en su totalidad en nuestras consultas; supone importantes ventajas:
1. Eliminar progresivamente los espacios clínicos destinados a almacenar historias en los centros de especialidades.
2. Obviar un trabajo cotidiano y poco grato para el personal auxiliar de buscar historias y rearchivarlas.
3. Evitar la pérdida de historias.
4. Accesibilidad de cualquier facultativo que contacte con la paciente de todos los datos recogidos en su historial, evitando de esta forma la pérdida de información, indispensable al realizar procedimientos diagnósticos o quirúrgicos.
5. Evitar la falta de homogeneidad en la recogida de los datos clínicos.
6. Asegurar la realización de informes de alta que suponen nuestro vínculo con Atención Primaria y en función de un modelo que dispone de la información necesaria para asegurar la continuidad asistencial.
Creación de comisiones quirúrgicas
Generalmente la indicación quirúrgica es el resultado del análisis de un facultativo cuya decisión puede verse influenciada por diversos factores:
1. La experiencia personal en el proceso tratado.
2. Los conocimientos adquiridos.
3. Las complicaciones sufridas.
4. La presión asistencial.
5. La presión por parte del usuario.
En cualquier caso, no deja de haber un componente subjetivo importante que es el responsable de la amplia variabilidad en las indicaciones quirúrgicas.
Las comisiones son equipos de facultativos especialmente formados en distintas áreas de la especialidad, que se reúnen con cierta periodicidad para discutir sobre las indicaciones quirúrgicas en dicha materia y establecer pautas de actuación en relación con las mismas. El principal objetivo de estas comisiones es "unificar" los criterios quirúrgicos integrando dos elementos: la evidencia científica derivada de la investigación y el juicio clínico del profesional, adquirido por la experiencia y la práctica clínica.
La responsabilidad de estas comisiones será: protocolización de todas las indicaciones quirúrgicas siguiendo los criterios establecidos como "recomendaciones para el diagnóstico y tratamiento en Obstetricia y Ginecología" realizadas por la Consejería de Salud junto con la Sociedad Andaluza de Ginecología y Obstetricia, así como los establecidos por la Sociedad Española de Obstetricia y Ginecología a la hora de afrontar un protocolo sobre indicación de determinados procesos quirúrgicos, tales como prolapsos útero-vaginales, ligaduras tubáricas, miomas uterinos o tumoraciones ováricas; evaluación de todas las propuestas quirúrgicas en cuanto a la indicación realizada o al procedimiento elegido; elaboración de los protocolos de revisión y seguimiento postquirúrgico de todos los procedimientos realizados.
Las comisiones creadas se relacionan con el tipo de cirugía realizado en nuestra especialidad: cirugía de suelo pélvico, abdominal y endoscópica.
Con la creación de estas comisiones la Unidad de Ginecología está facilitando y en cierto modo "incorporando" en los circuitos de actuación el derecho de todas las mujeres a una segunda opinión, y su puesta en marcha ha supuesto: a) la incorporación de técnicas quirúrgicas novedosas; b) la disminución de las indicaciones quirúrgicas; c) la creación de protocolos "dirigidos" a aquellas indicaciones en las que la divergencia de opiniones es mayor.
Dónde estamos: modelo funcional actual
Después de todo lo dicho, queda establecido un modelo de organización que responde al siguiente esquema:
1. La citación de las mujeres se realiza informáticamente desde Atención Primaria. Ofertamos un número de consultas diarias fijas que responden a la demanda de primeras consultas. Semanalmente reservamos un cierto número de citas para Atención Especializada y para citación preferente.
2. La valoración del facultativo en consulta le permite desarrollar en acto único: toma citológica y/o cultivo, biopsias de cualquier localización del tracto genital inferior, ecografía abdominal y/ o vaginal, senografía dado que el programa de screening ha descargado de un gran número de senografías realizadas en consulta establecimos un contacto con la unidad de rayos que nos permite enviar directamente a las mujeres para realizar la prueba el mismo día que acude a consulta, cirugía menor ambulatoria (polipectomías, extirpación de quistes y tumoraciones en genitales externos, biopsias, etc.), histeroscopia si bien la organización de 6 consultas diarias además de las solicitudes por parte de otras Unidades hospitalarias impide la realización de esta técnica en acto único de forma rutinaria, sí que será posible en un futuro no muy lejano la resolución de al menos una parte de ellas de esta forma.
3. Las historias vistas por cada facultativo quedan personalizas en un pequeño archivador, pendiente del resultado de las pruebas complementarias. Todos los días las administrativas reparten las pruebas complementarias que van llegando a las enfermeras de cada consulta, que las incorporan a la historia clínica. Cuando se completa la historia clínica, la enfermera la muestra al médico que, o bien rellena un informe de alta a la paciente, o bien se cita en consulta para revisar de forma personalizada y finalizar el estudio o informar de alguna anomalía.
4. Si el especialista decide hacer una revisión en un plazo menor a un año la citación de la paciente la asumirá en su agenda. Por encima de este plazo (generalmente en casos de revisión a largo plazo, pero que no cumplen los criterios de ningún proceso asistencial), la citación se hace desde la consulta especializada, pero no de forma personalizada, es decir, que puede ser atendida por otro facultativo distinto al que le siguió durante el proceso anterior.
La historia de la mujer propuesta para intervención es valorada por una comisión especializada en el caso clínico: comisiones de cirugía endoscópica (tabla 5), de abdominal (tabla 6) y cirugía reconstructiva del suelo pélvico (tabla 7). La mujer vuelve a ser citada en consulta y se contrasta su opinión tras un período de reflexión que suele ser de aproximadamente de dos semanas, y el criterio de la comisión es el que prevalece.
Los resultados hasta el momento han sido gratificantes, pues han supuesto un período de reflexión para la mujer que acude convencida y consciente de su participación en la indicación quirúrgica y un grupo de profesionales que se comunican entre ellos y que revisan de forma continuada los protocolos quirúrgicos y su aplicación en casos clínicos muy concretos.
Conclusiones
En definitiva, una y otra vez hemos vuelto a elementos que suponen una motivación continua:
1. La implicación de los profesionales en la gestión de las consultas.
2. El trabajo en equipo entre profesionales de un mismo nivel asistencial.
3. La comunicación interniveles.
4. La implicación de los pacientes en las decisiones clínicas.
Hemos alcanzado claramente los objetivos planteados al inicio de este "cambio" en nuestra gestión: a) la calidad asistencial de la atención sanitaria ha mejorado sensiblemente con la mayor capacitación de los profesionales, la personalización de la atención, la consulta en acto único, etc.; b) del mismo modo, se ha incrementado la satisfacción de las usuarias de nuestro Servicio; c) por último, los profesionales trabajan motivados y en equipo, superándose cada día, buscando nuevos retos y mostrando iniciativa para abordar con mayor capacitación áreas en desarrollo como la patología del suelo pélvico, las técnicas endoscópicas, etc.
Probablemente el elemento más importante es entender los servicios sanitarios como una responsabilidad de todos. La participación activa en decisiones que pueden condicionar enormemente la calidad de la atención sanitaria supone un compromiso que va más allá de realizar dignamente nuestro trabajo. Sólo de esta forma un sistema que depende de tantas circunstancias, y a la vez de tantas personas, puede dar sus frutos. Todos los que entendemos la atención sanitaria con responsabilidad y compromiso hacia el ciudadano debemos ser los que impulsemos esta forma de actuación.
Agradecimientos
Queremos agradecer muy especialmente a nuestra jefa de enfermería, Rosa Tirado Barragán, a todo nuestro equipo de enfermeras: Concepción Domínguez, Elvira García de la Hera, Esperanza Mazuecos, Rosario Monge y Mercedes Oliva, y a nuestra administrativa, Pilar Carcela, las horas de trabajo, de entrega y dedicación a un proyecto que, muy lejos de estar definido desde sus comienzos, ha ido madurando a medida que se desarrollaba, y gracias a la implicación y a la ilusión que todas ellas han demostrado día a día.