Introducción
La importancia del asma como problema de salud no sólo radica en que afecta a muchas personas y por su índice de mortalidad, sino por el impacto socioeconómico en todas las edades. Entre los costos intangibles están los trastornos psicológicos, el mal funcionamiento familiar, la inadecuada adaptación social y las alteraciones en el rendimiento escolar. Es cuantiosa la literatura que plantea la estrecha relación de estos factores con la información que el paciente y sus familiares poseen acerca de la enfermedad.1,2-7
El tema de la atención psicológica en el asma no es nuevo en el ámbito mundial y Cuba no ha sido la excepción. Se ha descrito la asociación de la gravedad de los síntomas en relación a las emociones negativas y actitudes desfavorables de los padres, así como la importancia sobre la educación de la enfermedad para su control y manejo por parte de los que la padecen y sus familiares.1-3
Por lo general, los pacientes tienen un gran desconocimiento acerca del papel de las emociones negativas y del modo de vida inadecuado. Ellos tienden a centrar la atención en los aspectos somáticos de su enfermedad y a asociarla a un mal funcionamiento interno de tipo orgánico y no a la inadecuada forma de vivir. Esta representación crea una actitud pasiva del sujeto hacia su padecimiento, asumiendo que es un enfermo y que su mejoría depende de la consulta médica y de los medicamentos fuera de toda acción individual hacia sí mismo.7,8
El comportamiento de los factores emocionales relacionados con esta afección han sido poco estudiados en Cuba, por lo que nos motivó a evaluar el impacto de un programa educativo, que se conduce en el Hospital Pediátrico Universitario Juan M. Márquez, en los factores emocionales y actitudes en los niños y adolescentes asmáticos y sus padres para lograr un mejor control del asma.
Métodos
Se realizó un estudio prospectivo longitudinal de intervención, con el total de participantes en los dos últimos encuentros de la Escuela para Niños y Adolescentes Asmáticos y sus Padres, celebrada en las semanas de receso escolar en el Hospital Pediátrico Universitario Juan Manuel Márquez, durante 2006, con una muestra de 38 niños.
Los niños y padres se incorporaron a los cursos de duración de 20 horas, que contaron con actividades teóricas y prácticas. Se utilizaron como medio audiovisuales: proyector, retroproyector, televisor y videos que facilitaron el aprendizaje y lo reforzaron. Además se les entregó información escrita sobre los temas impartidos.
Se utilizó un método pedagógico interactivo,1 con el lenguaje apropiado para el auditorio, que lograra la comunicación a través de la participación activa de forma amena y espontánea.
La información la impartieron especialistas en alergia, pediatría, fisiatría, fisiología, psicología y medicina natural y tradicional. Se dirigió al conocimiento de la enfermedad, los factores causales y desencadenantes de la afección, mecanismos de la ventilación pulmonar y sus cambios durante las exacerbaciones; como identificar los signos de empeoramiento de los síntomas, acción de los diferentes medicamentos en el tratamiento, técnicas de masajes corporales y relajación, así como alimentos alergizantes o liberadores de histamina, identificación de los factores emocionales en pacientes y familiares y su manejo adecuado.
Los participantes adquirieron habilidades y hábitos durante las prácticas de los ejercicios respiratorios, aprendieron el uso correcto de los inhaladores de dosis medida, la técnica del flujo espiratorio máximo y a utilizar las técnicas de relajación. El desarrollo de las actitudes y prácticas se obtuvo a través de la información y la vigilancia sistemática en las consultas médicas periódicas durante los seis meses.
Para ello, se utilizaron las historias clínicas de los niños y se aplicó un cuestionario validado por investigaciones anteriores,1,2 cara a cara, al comienzo y seis meses después de impartir el programa educativo, donde se recolectaron los datos necesarios, que permitieron medir el resultado de la intervención (Figura 1).
◊ Figura 1. Cuestionario aplicado.
Tomando en cuenta lo establecido por la Comisión de Ética Médica del Consejo Científico de la Institución, se explicó a los enfermos y familiares la naturaleza de nuestra investigación y se le solicitó su consentimiento informado por escrito para participar en el estudio.
Para la realización del presente trabajo se utilizaron las siguientes variables: sexo, edad, severidad clínica del asma, factores emocionales durante las exacerbaciones (nervioso: tembloroso, intranquilo, incapaz de permanecer en reposo, inquieto; asustado: impresión repentina de miedo o pavor, algo desagradable; preocupado: algo que produce inquietud, angustia o temor; con ganas de llorar: deseos de derramar lágrimas; bravo: incomodo consigo mismo, enojado, enfadado o molesto; sin deseos de jugar: no tiene voluntad de realizar ejercicios recreativos), actividades cotidianas durante las exacerbaciones (juegos, deportes, escuelas y paseos), actitudes de los padres durante las exacerbaciones (me tranquilizan: hacer desaparecer la inquietud, poner tranquilo, sosegar a alguien; se ponen nerviosos: intranquilos, temblorosos, inquietos, incapaces de permanecer en reposo; no le dan mucha importancia: no les interesa, no le dan atención; me llevan al médico: acción de visitar al médico; se molestan: es un fastidio, enfado o perturbación; me pelean por no hacer el tratamiento: se incomodan, se enfadan o molestan por no hacer el tratamiento; no me dejan hacer nada: no lo dejan ejecutar ninguna acción).
Las diferencias de porcentajes se analizaron con la prueba de probabilidad exacta de Fisher. En todas las pruebas estadísticas inferenciales, se empleó el nivel de significación 0.05.
Para poner en evidencia la reducción de los síntomas se calculó el porcentaje de cambio relativo, de acuerdo con la siguiente fórmula:
([Estado actual] - [Estado inicial] / Estado inicial) x 100
Resultados
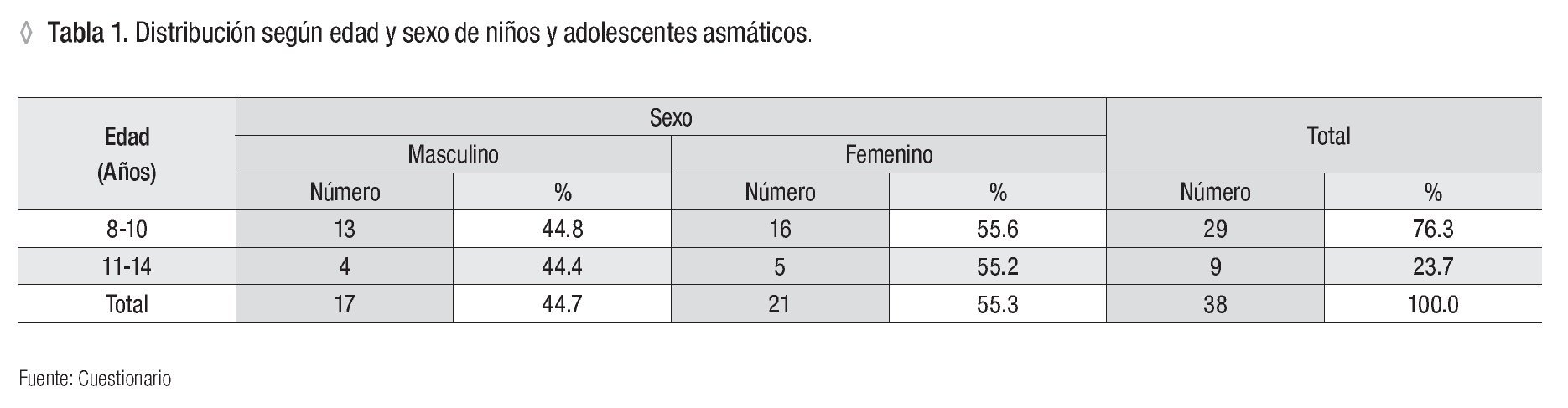
Se analizó el total de participantes. El grupo mayor correspondió a las edades entre ocho a 10 años con 29 (76.3%) pacientes y nueve (23.7%) entre 11 y 14 años. Predominó el sexo masculino con 21 (55.3%) (Tabla 1).
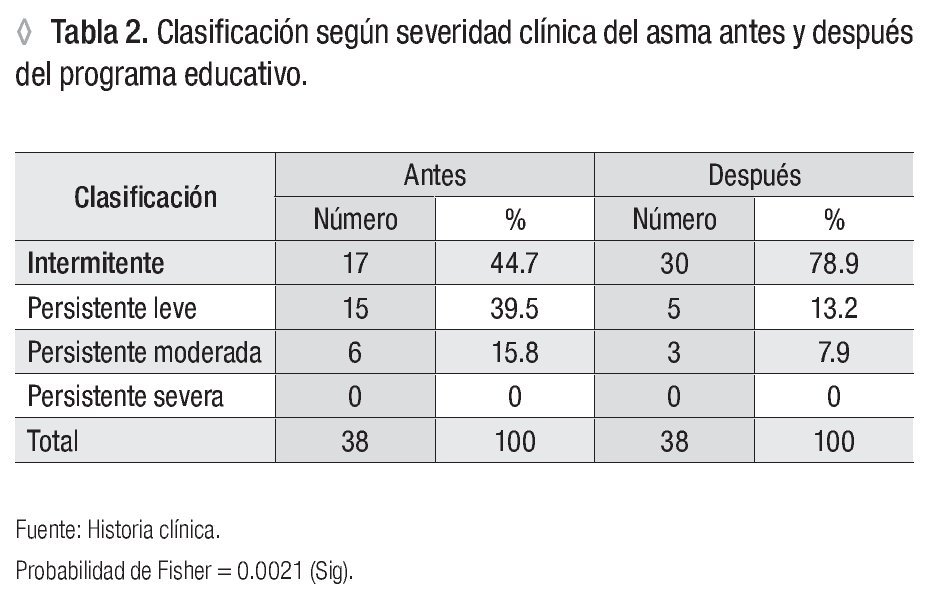
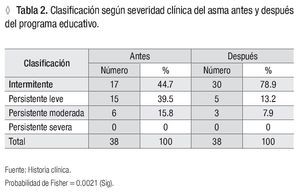
Atendiendo a la clasificación del asma antes del programa educativo teníamos 17 (44.7%) asmáticos clasificados como asma intermitente, 15 (39.5%) como persistentes leves y seis (15.8%) como persistentes moderados. Después de aplicar el programa educativo 30 (78.9%) quedaron clasificados como asma intermitente, cinco (13.2%) como persistentes leves y tres (7.9%) como persistentes moderados. La mejoría de la severidad fue estadísticamente significativa (p = 0.0021) (Tabla 2).
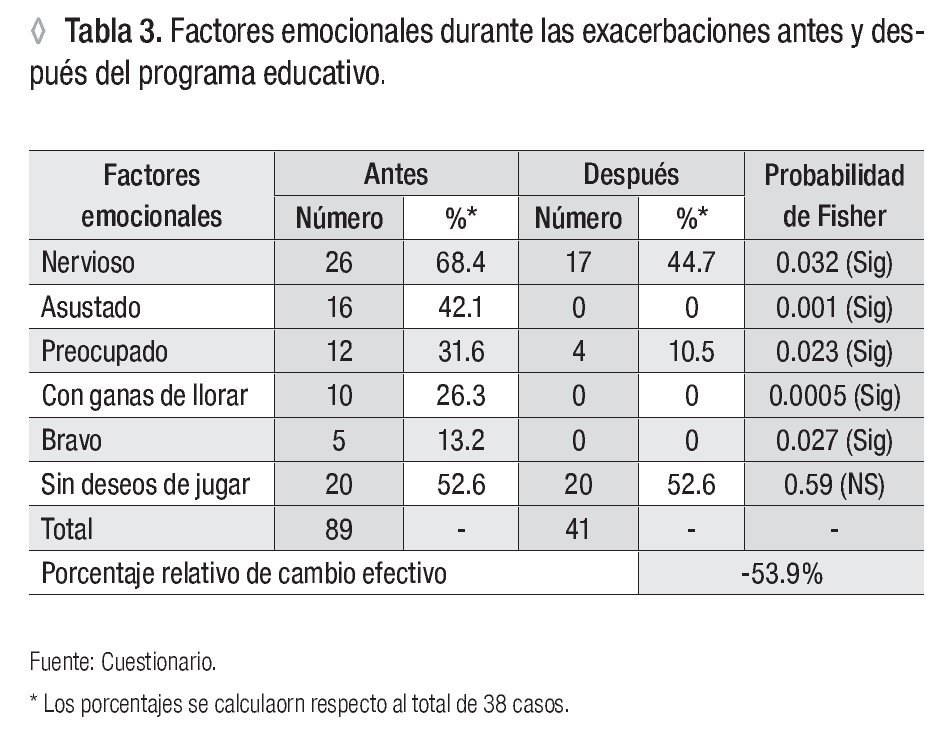
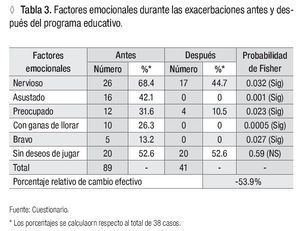
Los factores emocionales de los pacientes durante las exacerbaciones se comportaron en orden decreciente de la siguiente manera: se ponían nerviosos 26, sin deseos de jugar 20, asustados 16, preocupados 12, con ganas de llorar 10 y bravos cinco. Después de la intervención se evidenció, la reducción de los síntomas expresado por un porcentaje de cambio relativo de -53.9%, con significación estadística, exceptuando el componente sin deseos de jugar (Tabla 3).
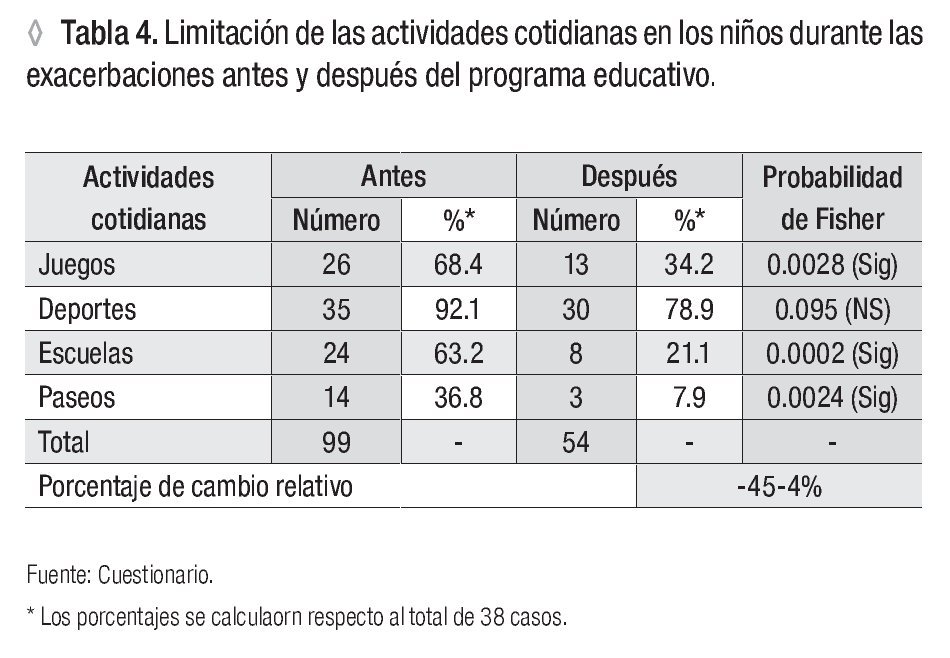
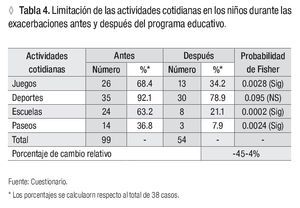
Las limitaciones de las actividades cotidianas durante las exacerbaciones que más afectaron a los niños asmáticos fueron: deporte con 35 pacientes seguido de juegos con 29, escuela 24 y paseos 14. Después del proceso educativo los cambios fueron estadísticamente significativos, exceptuando el componente deportes con un porcentaje de reducción de todos las actividades de -45.4% (Tabla 4).
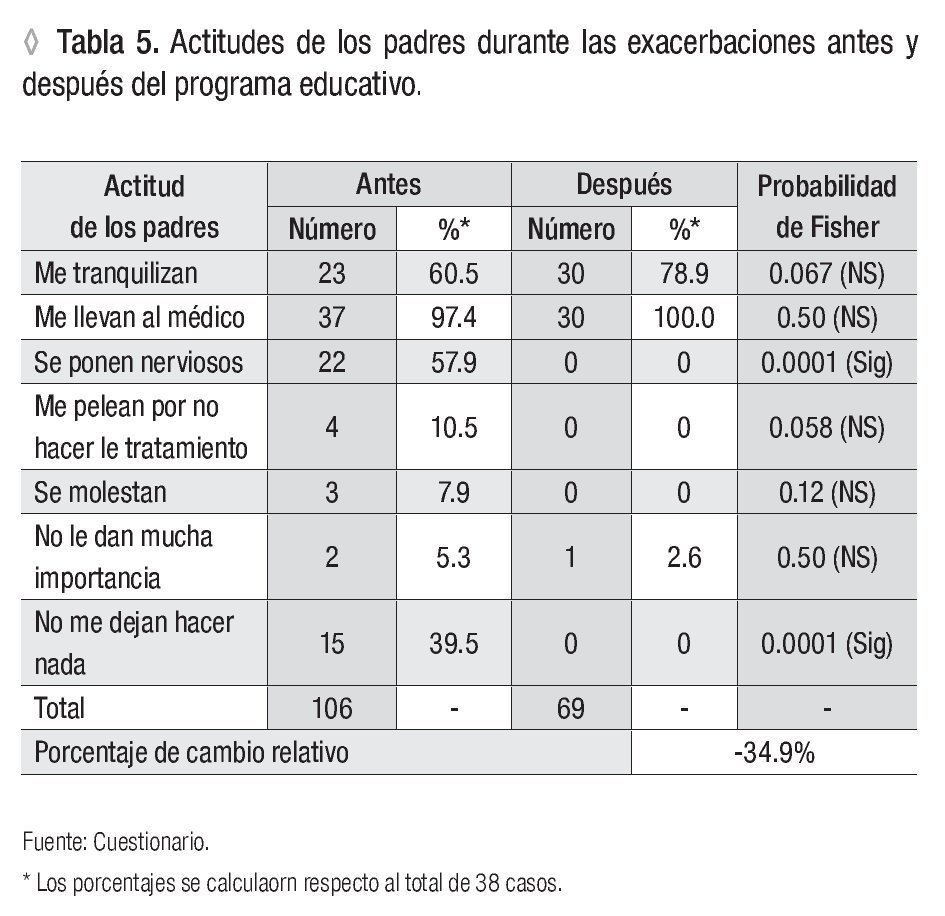
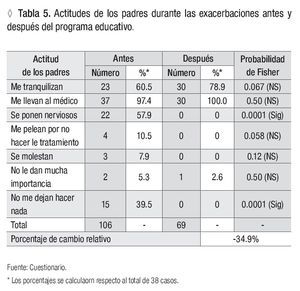
Las actitudes de los padres durante las exacerbaciones que más refirieron en orden decreciente fueron: me llevan al médico 37, seguido de me tranquilizan 23, se ponen nerviosos 22, no me dejan hacer nada 15, me regañan por no hacer el tratamiento cuatro, se molestan tres y no le dan mucha importancia dos. Después de la intervención se constató que a la mayoría de los pacientes los tranquilizaban con 30 y lo llevaban al médico 38 y sólo uno no le daba mucha importancia, comprobándose variaciones estadísticamente significativas en las actitudes se ponen nerviosos y no me dejan hacer nada con un porcentaje de reducción de todas las actitudes de -34.9% (Tabla 5).
Discusión
En el análisis realizado se apreció que predominan las edades entre ocho y 10 años (coinciden con las edades que recesan). En cuanto al sexo predominó el masculino, resultados que se corresponden con lo encontrado en otras investigaciones.1,2,4,9-14.
Esta afección predomina dos veces en varones hasta los 15 años y después es más común en mujeres. Conforme los niños van creciendo, la diferencia entre los sexos se hace menor y en la edad adulta la prevalencia del asma es mayor en mujeres que en hombres.4,9,12,15,16
Los pacientes se agruparon según la clasificación vigente de la severidad clínica del asma,16 antes del proceso educativo, encontrándose un mayor porcentaje de pacientes asmáticos intermitentes y persistentes leves y en menor proporción moderados. Después de la intervención aumentaron considerablemente los niños clasificados como intermitentes, con un decremento de los leves y moderados persistentes. Todos los cambios fueron estadísticamente significativos, lo que evidenció mejoría en el control de la enfermedad a partir de que los enfermos y sus padres aprendieron el auto-manejo de la enfermedad.1,2,4,17,18
El comportamiento de nuestros resultados es similar al de otros programas educativos donde se considera que estas reducciones son consecuencia de los conocimientos adquiridos, identificación precoz de los síntomas de las exacerbaciones, administración temprana de la medicación de alivio, terapéutica prolongada y adecuación de algunos tratamientos.1-4,7,10,14,17-20 Lo que demuestra que la educación es parte esencial del tratamiento del asma.
Al analizar los indicadores psicológicos de los sujetos asmáticos durante las exacerbaciones, se observó que la mayoría de ellos experimentaban emociones negativas donde predominaron el nerviosismo, los pocos deseos de jugar, el miedo, la preocupación y los deseos de llorar. Con la identificación de las emociones y el aprendizaje de su manejo, las técnicas de relajación y adecuada respiración, se logró un mejor control de la enfermedad, lo que redujo las emociones negativas experimentadas. Todos los cambios registrados fueron altamente favorables, con excepción del componente sin deseos de jugar, actividad de preferencia en estas edades.
Los resultados anteriores coinciden con los encontrados por diferentes investigadores donde describen que los factores psicológicos son desencadenantes o agravantes del asma y que pueden representar una situación estresante para el propio paciente y su entorno.2,4,6,7,21-25 En diversos programas educativos, el factor psicológico es abordado en forma permanente.10,20,26-28 Persiguen como objetivo el control de las emociones negativas, mejores estilos de afrontamiento, el control de la capacidad de percepción de los síntomas asmáticos, y la reducción o eliminación de conductas no saludables.
Durante las exacerbaciones se apreció que las restricciones más frecuentes en las actividades cotidianas fueron: deporte, juegos, escuela y en menor cuantía paseos. Después de la intervención, todos los cambios fueron beneficiosos, con excepción del componente deportes, lo cual era de esperar, debido a que la actividad física empeora o desencadena las crisis de asma.
Otros estudios coinciden con los hallazgos iniciales de este trabajo y dan a conocer las limitantes del paciente por su dolencia, la relación de las conductas sobreprotectoras de los padres y las conductas autolimitantes aprendidas por los niños.2,4,7,10,14,21 Guevara y colaboradores describen que el programa educativo de automanejo del asma en niños y adolescentes, mejora la función pulmonar, reduce el número de visitas al departamento de urgencias y los síntomas nocturnos, las actividades restringidas y el ausentismo escolar.17 Lo cual es coincidente con nuestros resultados.
Durante las exacerbaciones la mayoría de los padres llevaban sus hijos al médico y los tranquilizaban, pero contradictoriamente, se ponían nerviosos y no los dejaban hacer nada. Estas últimas actitudes lejos de mejorar la sintomatología del niño la empeoraban. Después de la intervención se apreció la reducción significativa de las actitudes negativas, se destacó que un gran número de padres tranquilizaban a sus hijos y lo llevaban al médico. Ya sin experimentar actitudes psicológicas desfavorables, pues el proceso educativo les facilitó herramientas y pautas que les permitieron reeducarse en el mejor control y comprensión de la enfermedad.
Algunos autores coinciden en que los factores emocionales adversos y la dinámica familiar inadecuada son desencadenantes y agravantes de las crisis de asma; además como la ansiedad y depresión de los padres y en especial de la madre influyen negativamente en sus hijos asmáticos. Afirman que tanto las alteraciones psicológicas a nivel familiar como individual, conllevan a un incremento en la necesidad de medicación y pueden afectar la percepción del control de la afección e influir negativamente en la actitud hacia el tratamiento y el automanejo.29,30
Se ha demostrado que las actividades educativas producen cambios en el comportamiento de los participantes, así como, que la incorporación de los padres contribuyó en gran medida al mejoramiento de la salud de sus hijos.2 Diversos programas de intervención similares al nuestro han mostrado cambios significativos en el patrón de hábitos, logrando indicadores de mejoría de la severidad, calidad de vida y reducción de los costos en salud.16,30
La educación debe ir dirigida a proporcionar conocimientos adecuados sobre la enfermedad, desarrollo de habilidades y modificación de conductas hacia estilos más saludables de vida. Debe ser progresiva y adecuada a las capacidades de las personas lo que conlleva, asociada a una terapéutica adecuada, a cambios en el comportamiento de los enfermos y sus familiares.
Conclusión
Los conocimientos adquiridos por los participantes, propició la reducción de los factores emocionales negativos y actitudes desfavorables, lo que contribuyó al mayor control de la afección, así como al incremento de las actividades cotidianas e incorporación social.
Correspondencia: Dra. Dania Enma Fabré-Ortíz,
Lacret 565 altos entre Mayía Rodriguez y Goicuría. Santos Suárez. Diez de Octubre. La Habana, Cuba.