El colesteatoma se caracteriza por el acúmulo de detritus de queratina en el oído/peñasco. Puede ser congénito o adquirido, siendo este último el más frecuente. Recientemente las técnicas de difusión (DWI) por resonancia magnética (RM) han ayudado al diagnóstico por imágenes en los casos en los que la tomografía computada (TC) no es concluyente y, en el escenario posquirúrgico, cuando la TC no logra discriminar entre el tejido inflamatorio y la enfermedad residual o recidivante.
Cholesteatoma is characterized by anaggregate of keratin debris. It might be congenital or acquired (most frequent).
Diffusion weighted techniques (DWI) by magnetic resonance (MR) have recently play a role in diagnostic imaging of cholesteatoma, specifically in cases where computed tomography (CT) is inconclusive, and in post surgical states to differentiate between inflammatory tissue and relapsing or residual disease.
El colesteatoma es una colección de queratina, idéntica a los quistes epidermoides, que está cubierta por un saco de epitelio estratificado escamoso. Esto le confiere características típicas en las imágenes.
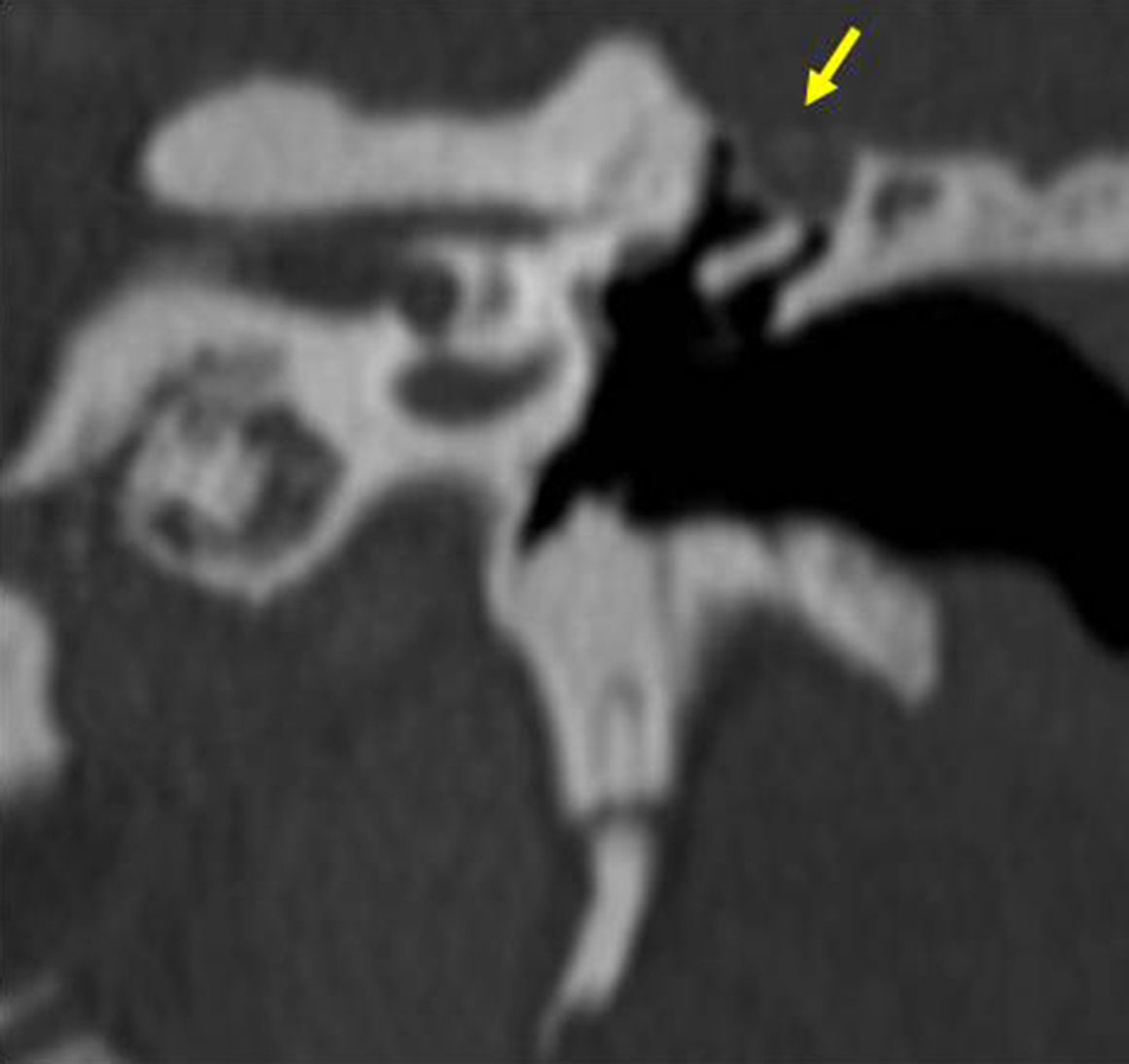
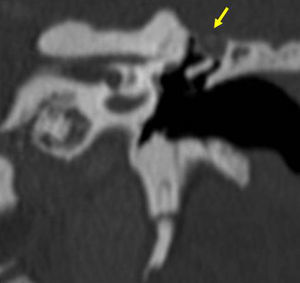
Su incidencia anual es de 3 por cada 100.000 niños y de 9,2 por cada 100.000 adultos, con un predominio en el sexo masculino1. Se clasifica en congénito, adquirido y posquirúrgico (tabla 1); aunque la mayoría son adquiridos (98%) y se localizan en el oído medio (siendo el sitio más frecuente el espacio de Prussak [fig. 1]) y las celdillas mastoideas, donde normalmente no debe haber otro tejido diferente a la mucosa.
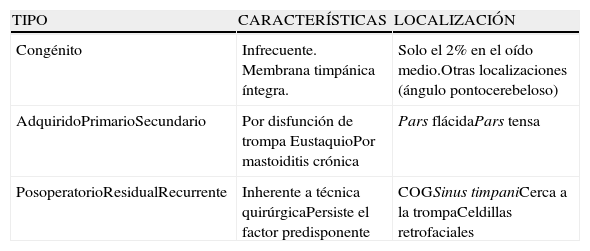
Clasificación general, características y localizaciones frecuentes del colesteatoma
| TIPO | CARACTERÍSTICAS | LOCALIZACIÓN |
| Congénito | Infrecuente. Membrana timpánica íntegra. | Solo el 2% en el oído medio.Otras localizaciones (ángulo pontocerebeloso) |
| AdquiridoPrimarioSecundario | Por disfunción de trompa EustaquioPor mastoiditis crónica | Pars flácidaPars tensa |
| PosoperatorioResidualRecurrente | Inherente a técnica quirúrgicaPersiste el factor predisponente | COGSinus timpaniCerca a la trompaCeldillas retrofaciales |
COG: extensión ósea del piso de la fosa media que separa la celdilla epitimpánica del tímpano.
Los colesteatomas adquiridos se subdividen en primarios y secundarios. Los primarios se producen por una disfunción de la trompa de Eustaquio que conduce a la formación de “bolsillos de retracción” en la porción flácida de la membrana timpánica, debido a la presión negativa aumentada en la cavidad timpánica2. Mientras, los secundarios ocurren por una perforación de la membrana timpánica (en la porción tensa), generalmente causada por una otomastoiditis crónica, que genera la migración del epitelio del conducto auditivo externo al oído medio a través de la perforación3.
Por su parte, los colesteatomas congénitos tienen una frecuencia menor (2%) y se deben a la inclusión del tejido ectodérmico en el hueso temporal, por un defecto del cierre del tubo neural (siendo más frecuentes en el oído medio)4. Pueden localizarse en sitios extratemporales, como el ángulo pontocerebeloso, la cisterna supraselar y la calota, entre otros. Dada la integridad de la membrana timpánica, su pequeño tamaño y la localización variable en el hueso temporal, su diagnóstico es más difícil. Histológicamente son idénticos a los quistes epidermoides5.
Las complicaciones se relacionan con la erosión ósea, debido a la presión mecánica de la lesión y a la respuesta inflamatoria inducida por el tejido de granulación que activa los osteoclastos, produciendo destrucción de los osículos (70%) e hipoacusia conductiva, fístulas laberínticas por erosión de los canales semicirculares, destrucción del canal del nervio facial con parálisis secundaria y complicaciones intracraneales, como meningitis, abscesos o fístulas por compromiso del tegmen timpani5.
El tratamiento de elección del colesteatoma es la cirugía, pero las pequeñas lesiones limitadas al espacio de Prussak pueden ser resecadas efectivamente mediante una aticotomía transcanal con posterior timpanoplastia. Los pacientes que tienen enfermedad extensa se benefician con la timpanomastoidectomía y, en ocasiones, con la osiculoplastia para reconstruir el mecanismo conductivo del oído medio. En ambos procedimientos se reconstruye el tímpano con un injerto de cartílago no translúcido, por lo que la visualización otoscópica a través de la membrana timpánica queda limitada4.
Los sitios de recurrencia comunes luego de la mastoidectomía radical son el sinus timpani, el espacio detrás del martillo (COG), las celdillas peritubáricas y las retrofaciales6.
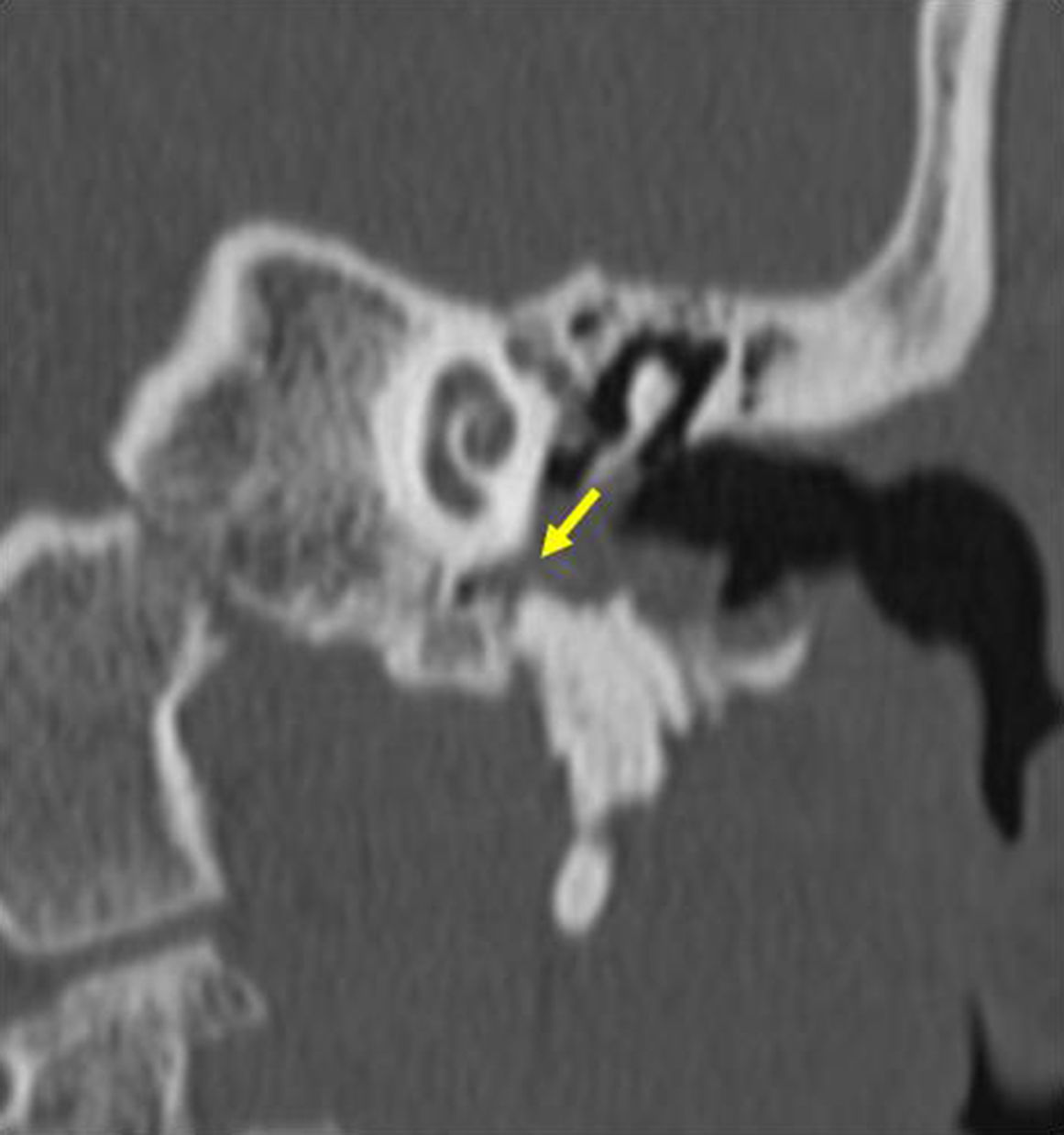
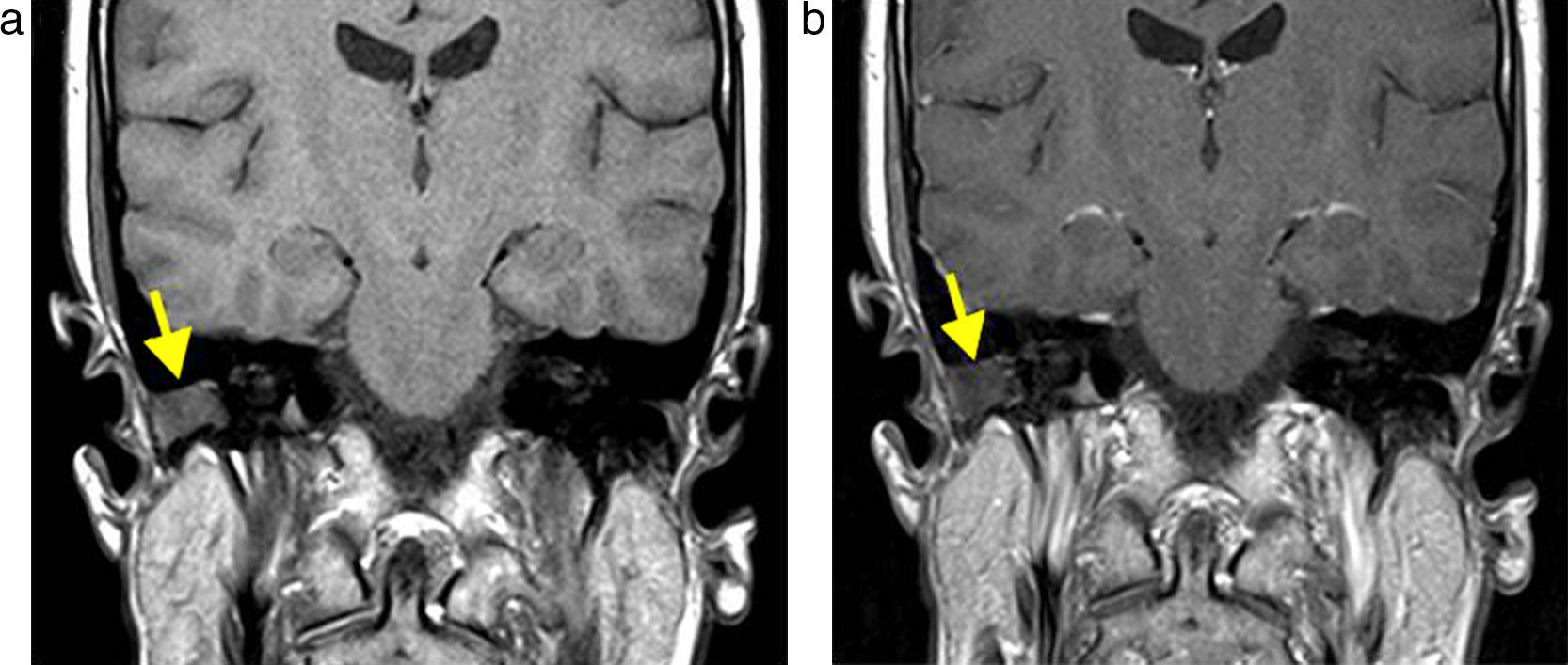
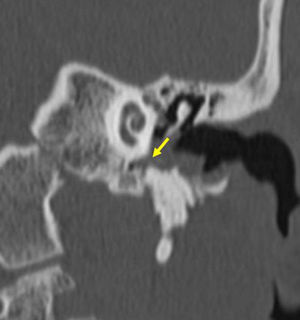
Diagnóstico por imágenesTomografía computadaLa tomografía computada (TC) es la modalidad de imagen de elección para confirmar el diagnóstico y evaluar la extensión de la enfermedad antes de la cirugía. Resulta especialmente útil para demostrar localizaciones atípicas no visibles en el examen clínico, como el colesteatoma del sinus timpani (fig. 2), la extensión al epitímpano, el antro mastoideo y la presencia de variantes anatómicas (p. ej. curso aberrante del nervio facial).
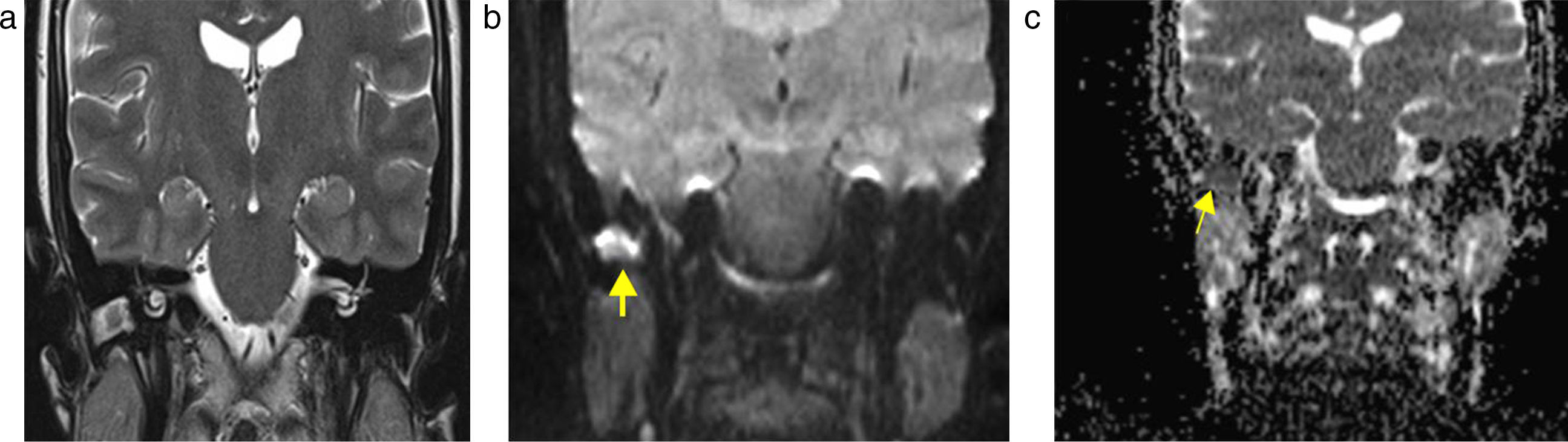
Sin embargo, en algunas situaciones (localizaciones atípicas, colesteatoma congénito o cavidades posquirúrgicas ocupadas), la TC no es específica, haciendo necesario diferenciar otras causas de opacidad, como líquido, mucosa inflamatoria, tejido de granulación, granuloma de colesterol, cicatriz quirúrgica o encefalocele (figs. 3 y 4)7.
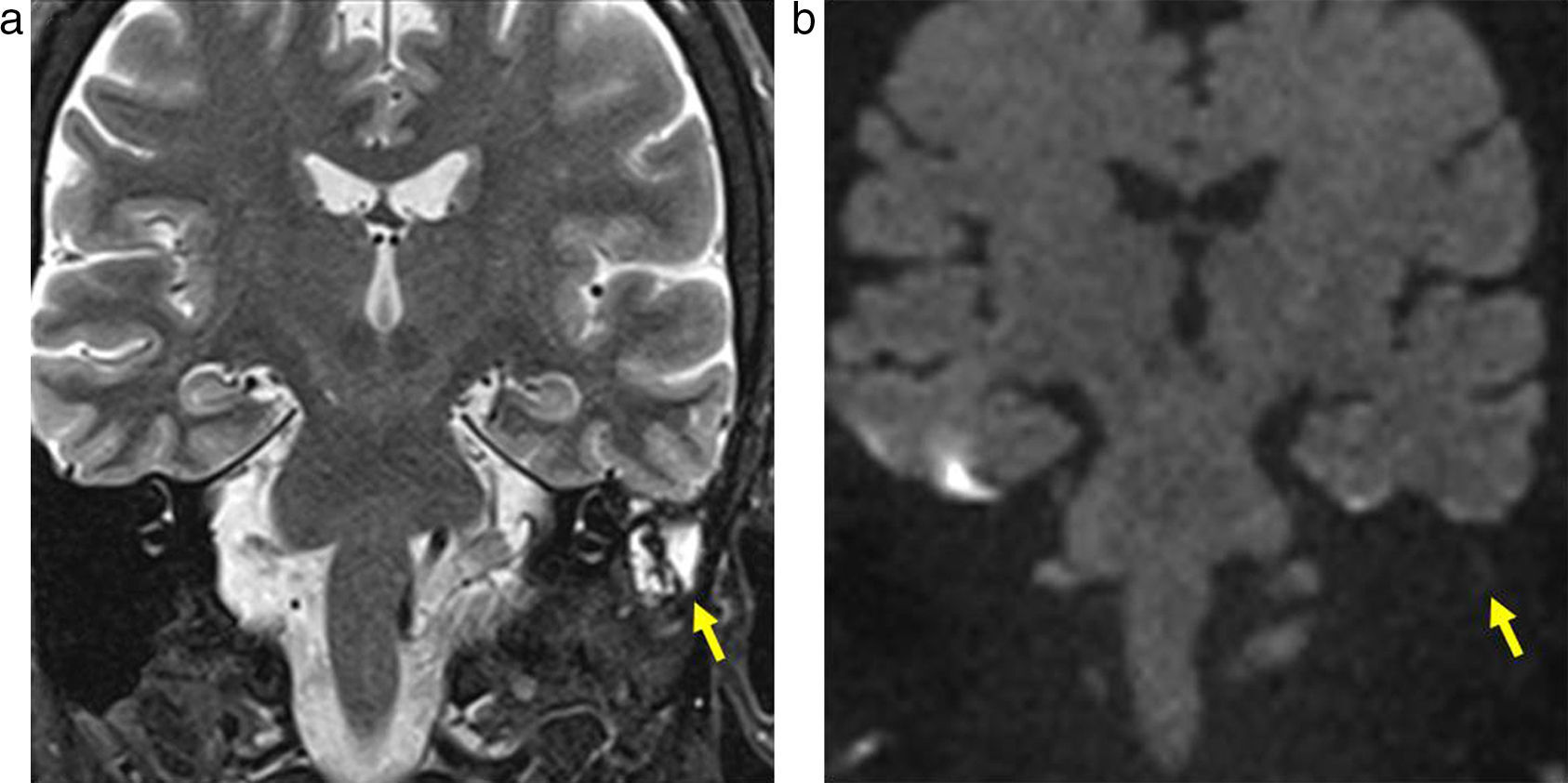
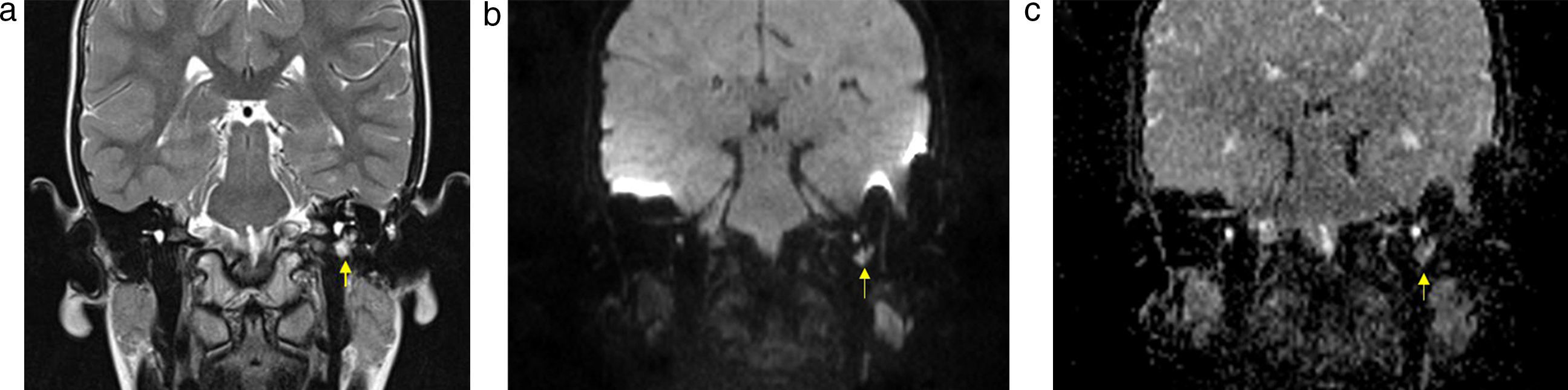
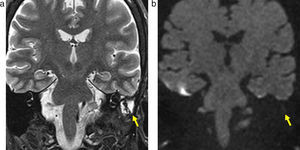
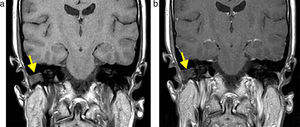
(a) Resonancia magnética ponderada en T2, plano coronal, de un paciente de 56 años luego de una cirugía de resección de colesteatoma: se evidencia un tejido hiperintenso en el oído medio (flecha). (b) RM en difusión, plano coronal, sin evidencia de hiperintensidad en el oído medio: se descarta colesteatoma residual o recurrente.
En los casos posquirúrgicos, también resulta limitada para diferenciar adecuadamente entre el tejido de granulación, el inflamatorio, el de timpanoesclerosis y la enfermedad residual o recurrente8.
Resonancia magnéticaLa resonancia magnética (RM) usualmente se reserva para la evaluación de las complicaciones intracraneales, como la cerebritis, los abscesos, los empiemas subdurales y epidurales, la trombosis de los senos venosos y el encefalocele. Tradicionalmente se han usado las secuencias ponderadas en T1 poscontraste para diferenciar el colesteatoma del tejido de granulación, ya que el primero es avascular y, por ello, no tiene realce, mientras que el segundo se muestra pobremente vascularizado y realza tardíamente (entre 30 y 45 minutos)8,9 (fig. 5).
En general, los pacientes son sometidos a un segundo procedimiento quirúrgico a los 6-18 meses (cirugía de revisión o second look) para definir si hay colesteatoma residual o recurrente, dado que aproximadamente el 60% de ellos presenta recidiva durante el primer año y el 20-30% dentro de los dos años8,9.
Debido a la limitación ya descrita de la TC para la evaluación posquirúrgica, la RM ofrece una ventaja no solo porque brinda una mejor resolución del tejido, sino también por las técnicas especiales que se pueden utilizar10–12.
Las imágenes de difusión (DWI) evalúan el movimiento libre de las moléculas de agua entre los diferentes tejidos. En los anormales, como en el caso del colesteatoma (en el que el acúmulo de queratina genera una dificultad en la difusión de las moléculas de agua), la DWI es restringida, en tanto la lesión se observa hiperintensa en la DWI e hipointensa en el coeficiente de difusión aparente (ADC)13.
Las secuencias de difusión en la RM pueden presentar artificios. Si bien las técnicas DWI turbo espín eco–ecoplanar (TSE – EPI) son rápidas y tienen relativamente poca sensibilidad al movimiento, la calidad de la imagen puede degradarse por la baja relación señal/ruido o por los artificios del desplazamiento químico y de la susceptibilidad magnética, especialmente en sitios como la base del cráneo donde hay interfases hueso-aire. Estos pueden enmascarar áreas de restricción de la DWI14.
Las técnicas de DWI no ecoplanar mejoran la sensibilidad en la detección de lesiones menores de 5mm (usualmente 2mm) porque se pueden obtener cortes más finos, a la vez que mejoran la resolución espacial y minimizan los artificios de susceptibilidad magnética (proporcionando una sensibilidad del 90-100%)15. Esta es la técnica de DWI que utilizamos por protocolo en nuestro servicio de imágenes diagnósticas.
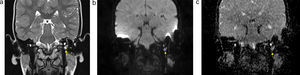
Los colesteatomas, al ser histológicamente idénticos a los quistes epidermoides (masas quísticas no perfundidas, delineadas con epitelio escamoso estratificado y llenas de queratina y detritus), son hiperintensos en la DWI a altos valores de b (800-1000 s/mm2) por su efecto en ponderación T2 (figs. 6 y 7). Los valores de ADC siempre deben tenerse en cuenta, principalmente para descartar el efecto ponderado en T2 (shine-through) de la DWI15.
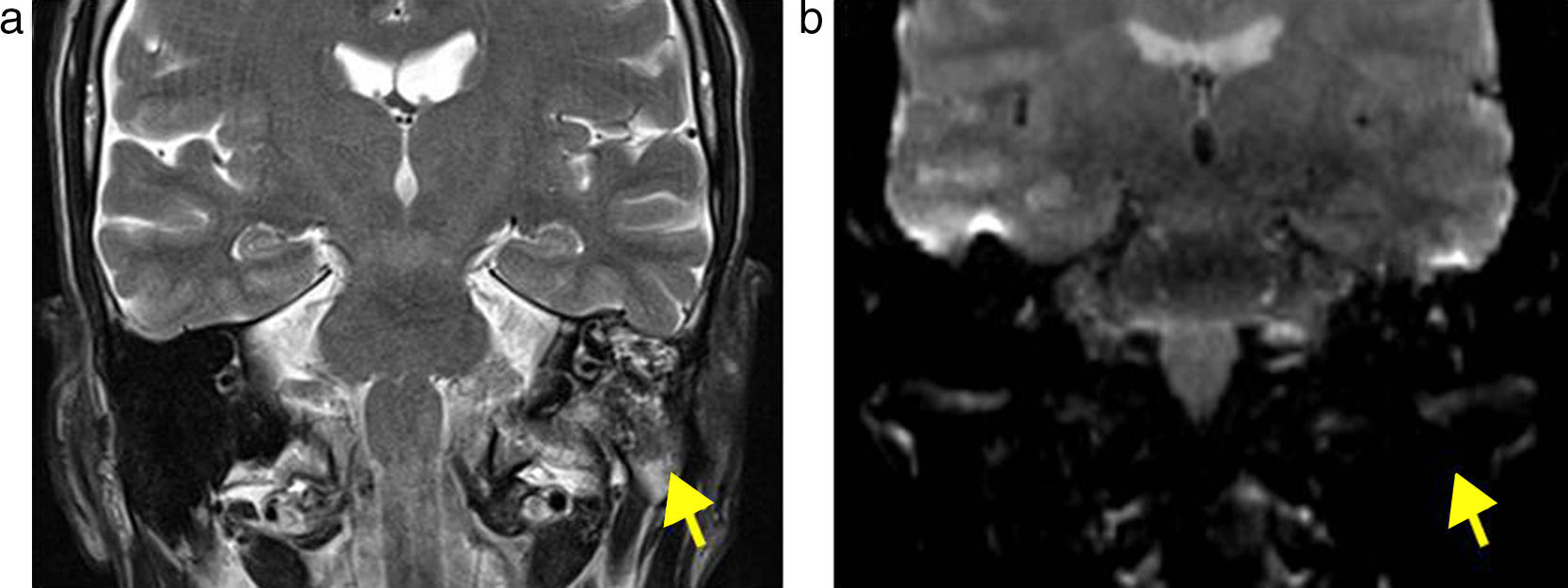
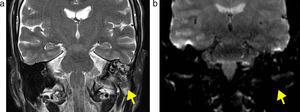
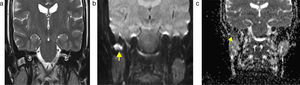
(a) Resonancia magnética en ponderación T2, plano coronal, de un paciente de 9 años luego de una resección de un colesteatoma congénito: se observa tejido anormal hiperintenso en el oído medio (flecha). (b) Plano coronal en difusión con un valor b de 1000: se evidencia hiperintensidad del tejido anormal con (c) restricción en el mapa de coeficiente de difusión aparente, por lo que se concluye que se trata de un colesteatoma recurrente (flecha). Se comprueba con histopatología.
La DWI en los colesteatomas tiene dos importantes limitaciones: por un lado, la presencia de artificios de susceptibilidad en la fosa posterior en las imágenes no ecoplanares debido a las interfases hueso-aire; y por otro, la necesidad de una alta resolución espacial, necesaria para detectar lesiones pequeñas. Por ello, en el presente, se han definido posibles situaciones que llevan a falsos positivos y negativos en la interpretación de la imagen:
Falsos negativos. Colesteatomas murales (o evacuados): son aquellos que pierden su contenido de queratina debido a la automastoidectomía espontánea o evacuación quirúrgica, pero que su cobertura epitelial tiene potencial agresivo. En este caso, la DWI resulta en un falso negativo por la ausencia de queratina15,16.
Falsos positivos. En la DWI, cuando la hiperintensidad no corresponde a un colesteatoma, puede deberse a: hemorragia residual posquirúrgica, elementos posquirúrgicos de silastic®, cerumen en el canal auditivo externo, granuloma de colesterol y abscesos (fig. 4). En los dos últimos casos, el valor del ADC puede ayudar, ya que este en el absceso es bajo, mientras que en el granuloma de colesterol la hiperintensidad en la DWI no es tan elevada y no hay hipointensidad en el ADC15,16.
Se ha planteado que la difusión por RM podría reemplazar a la cirugía de revisión para determinar el colesteatoma residual o recurrente16. En el estudio de Vercruysse et al.16, el método mostró una sensibilidad del 81%, una especificidad del 100%, un valor predictivo positivo (VPP) del 100% y un valor predictivo negativo (VPN) del 40% para la detección de colesteatomas en pacientes sin historia de cirugía; mientras que en los pacientes posquirúrgicos, la sensibilidad descendió a un 12,5%, la especificidad y el VPP se mantuvieron en el 100% y el VPN fue del 72%. Los casos falsos negativos correspondieron a colesteatomas murales y a los menores de 5mm 16,17.
En la mayoría de los colesteatomas recientemente diagnosticados, la DWI no es necesaria, excepto cuando hay erosión del tegmen timpani, ya que se debe determinar si hay extensión intracraneal o si está asociado a meningocele/encefalocele, dehiscencia del nervio facial o fístula del canal semicircular17.
ConclusiónLa RM por DWI ayuda al diagnóstico por imágenes del colesteatoma congénito y adquirido, gracias a su comportamiento hiperintenso en la DWI por su efecto ponderado en T2. En este sentido, debido a su mayor especificidad, la técnica más utilizada es la turbo espín eco-EPI con un valor b de 1000. Actualmente, con el uso de secuencias no EPI el diagnóstico es aún más preciso.
Dentro de las indicaciones para el uso de la RM se encuentran el colesteatoma congénito y el adquirido primario, cuando la TC no es concluyente; o también en un contexto posquirúrgico, cuando se debe discriminar entre la presencia de un tejido inflamatorio crónico o una enfermedad residual o recurrente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
-Dra. Marisol Badiel y Dra. Diana María Dávalos, Grupo Epidemiología del Instituto de Investigaciones, Clínica Fundación Valle del Lili, Cali, Colombia.
-Archivo de Imágenes – PACS, Clínica Fundación Valle del Lili, Cali, Colombia.
-Laboratorio de Patología, Clínica Fundación Valle del Lili, Cali, Colombia.