Reportamos el caso de un paciente de 43 años de edad con antecedente de ictericia obstructiva crónica de más de un año de evolución, sin causa objetivable, y disminución de peso con sospecha clínica de neoplasia pancreática.
Luego de la colocación de un stent endobiliar para resolver la ictericia y de varias ecografías abdominales, dos colangiopancreatografías retrógradas endoscópicas (CPRE), una colangiorresonancia y dos tomografías computadas multicorte (TCMC) dinámicas se arribó al diagnóstico presuntivo de pancreatitis autoinmune asociada a colangitis esclerosante.
El propósito de este artículo es describir los hallazgos imagenológicos que hicieron posible sospechar este diagnóstico. Es muy importante reconocer el compromiso multiorgánico de esta entidad y estar familiarizados con los signos clínicos e imagenológicos, puesto que la respuesta es favorable con el tratamiento adecuado. En nuestro caso, el paciente fue finalmente derivado a un centro de mayor complejidad para hacer el diagnóstico de certeza. La biopsia confirmó el diagnóstico de pancreatitis autoinmune relacionada con la inmunoglobulina G4, en asociación con una colangitis esclerosante primaria.
The case is reported of a 43 year-old man diagnosed with chronic obstructive jaundice of an uncertain aetiology for almost one year onset, as well as weight loss with a clinical suspicion of pancreatic neoplasm.
After placing an endobiliary stent to resolve the jaundice and several abdominal ultrasounds, two endoscopic retrograde cholangiopancreatographies, a magnetic resonance cholangiopancreatography, and two dynamic multi-slice computed tomographies, the presumptive diagnosis of autoimmune pancreatitis associated to sclerosing cholangitis was arrived at.
The purpose of this article is to describe the imaging findings that led to the suspicion of this diagnosis. It is very important to recognise multi-organ involvement autoimmune pancreatitis-related sclerosing disease, and be familiar with its clinical and imaging features as it demonstrates a favourable response to treatment. In this case the patient was referred to a more specialist centre in order to obtain a definitive diagnosis. The biopsy confirmed an immunoglobulin G4 autoimmune pancreatitis in association with sclerosing disease.
La pancreatitis autoinmune (PAI) fue descrita originalmente por Sarles et al. en 1961. En un inicio se denominó pancreatitis inflamatoria, luego pancreatitis esclerosante y pancreatitis linfoplasmocitaria, pero finalmente, en 1995, Yoshida la designó con el nombre actual1–3.
Esta entidad constituye una variante de la pancreatitis crónica de origen autoinmune. En la anatomía patológica se caracteriza por una importante fibrosis, infiltración linfoplasmocitaria del páncreas y un aumento de la inmunoglobulina G4 (IgG4). Recientemente fue reconocida como una enfermedad nosológica independiente, que puede tener -sincrónica o metacrónicamente- afectación de otras estructuras extrapancreáticas debido a su asociación con otros procesos autoinmunes3.
Existen diferentes criterios clínicos, imagenológicos, serológicos, histológicos y vinculados con la respuesta a la corticoterapia para establecer el diagnóstico de PAI4–6. En este sentido, es oportuno comunicar este caso singular y de esporádica presentación, y revisar la evolución imagenológica por tomografía computada multicorte (TCMC) y colangiorresonancia (colangio-RM), ya que ambos métodos condujeron a un diagnóstico de sospecha elevado, que después fue confirmado mediante una biopsia quirúrgica.
Presentación de casoPaciente masculino de 43 años de edad con un cuadro de ictericia obstructiva crónica de causa desconocida (de un año de evolución), disminución de peso y diagnóstico presuntivo de neoplasia pancreática. Fue derivado a nuestro centro para la realización de una TCMC abdominal con evaluación dinámica poscontraste y una colangio-RM.
Como antecedentes, se le habían realizado dos colangiopancreatografías retrógradas endoscópicas (CPRE) y ecografías abdominales, así como varios laboratorios (que habían informado un aumento progresivo de los valores séricos de la bilirrubina). También se le había colocado un stent endobiliar para resolver la ictericia, pero hubo poca mejoría clínica y de laboratorio.
Las CPRE habían mostrado una obstrucción del conducto colédoco de origen extrínseco como posible causa, mientras que las ecografías de abdomen habían evidenciado una lesión hipoecoica en la topografía del cuello pancreático, sospechosa de lesión orgánica, y una leve dilatación focal del conducto de Wirsung.
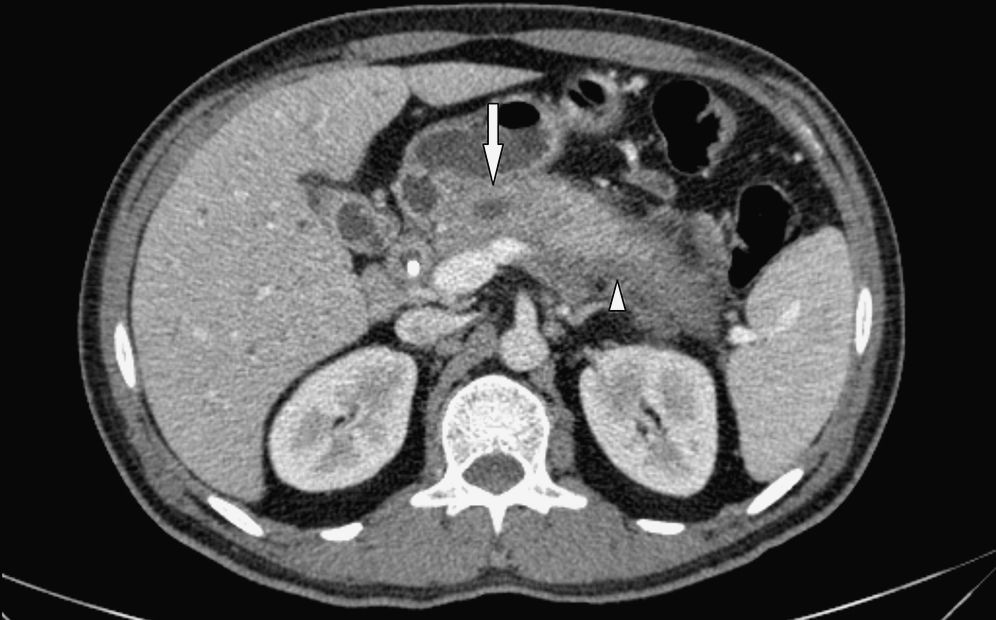
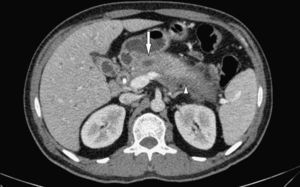
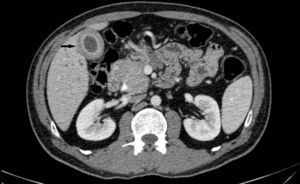
En nuestro centro se realizaron dos TCMC de abdomen con contraste endovenoso y oral neutro (con un intervalo de un mes) y dos colangio-RM (con un intervalo de dos meses). En la TCMC se observó un aumento difuso del tamaño de la cabeza y la cola del páncreas, con refuerzo heterogéneo poscontraste, y un tejido con densidad de partes blandas que rodeaba toda la glándula y los vasos peripancreáticos (principalmente el tronco celíaco). En la región del cuello y cuerpo pancreáticos se detectó también un área focal de 40mm de diámetro mayor sin refuerzo, con una dilatación focal del conducto pancreático principal de 6mm (fig. 1). Además, se comprobó una disminución del calibre de conducto Wirsung distal y proximal. En cuanto a la glándula hepática, en la primera tomografía no hubo alteraciones significativas, excepto la vesícula biliar que presentaba un aumento difuso del espesor de su pared, alcanzando los 10mm.
La TCMC abdominal en la fase venosa portal muestra aumento del tamaño de la glándula pancreática con refuerzo heterogéneo (punta de flecha) y un área focal hipodensa sin realce que se localiza en la topografía del cuello y cuerpo, donde el conducto de Wirsung presenta dilatación segmentaria (flecha).
La primera colangio-RM mostró hallazgos inespecíficos, sin evidencia de dilataciones ni estrecheces de la vía biliar, así como tampoco de lesiones focales en el páncreas.
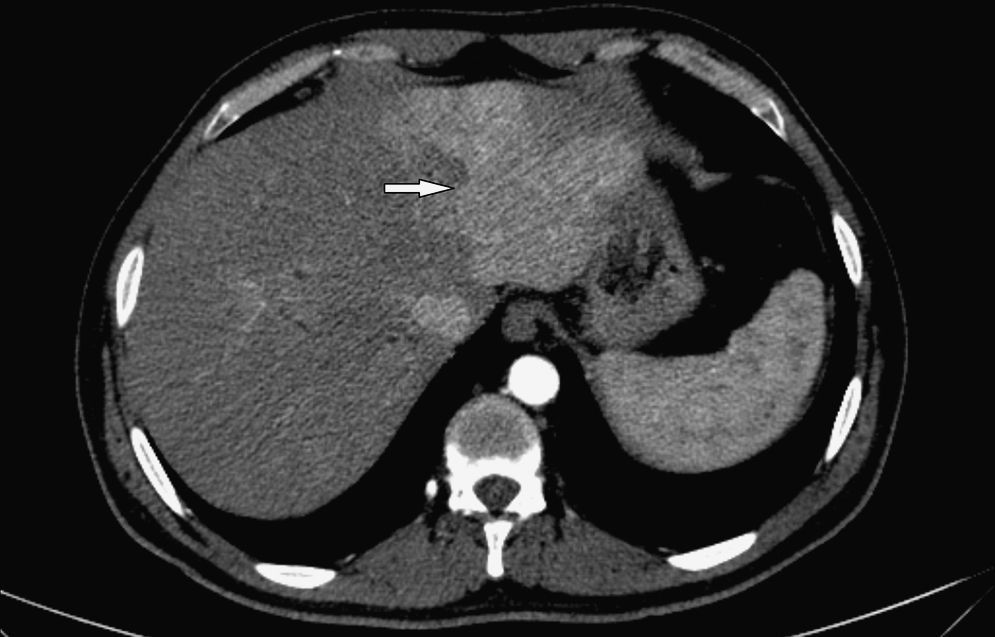
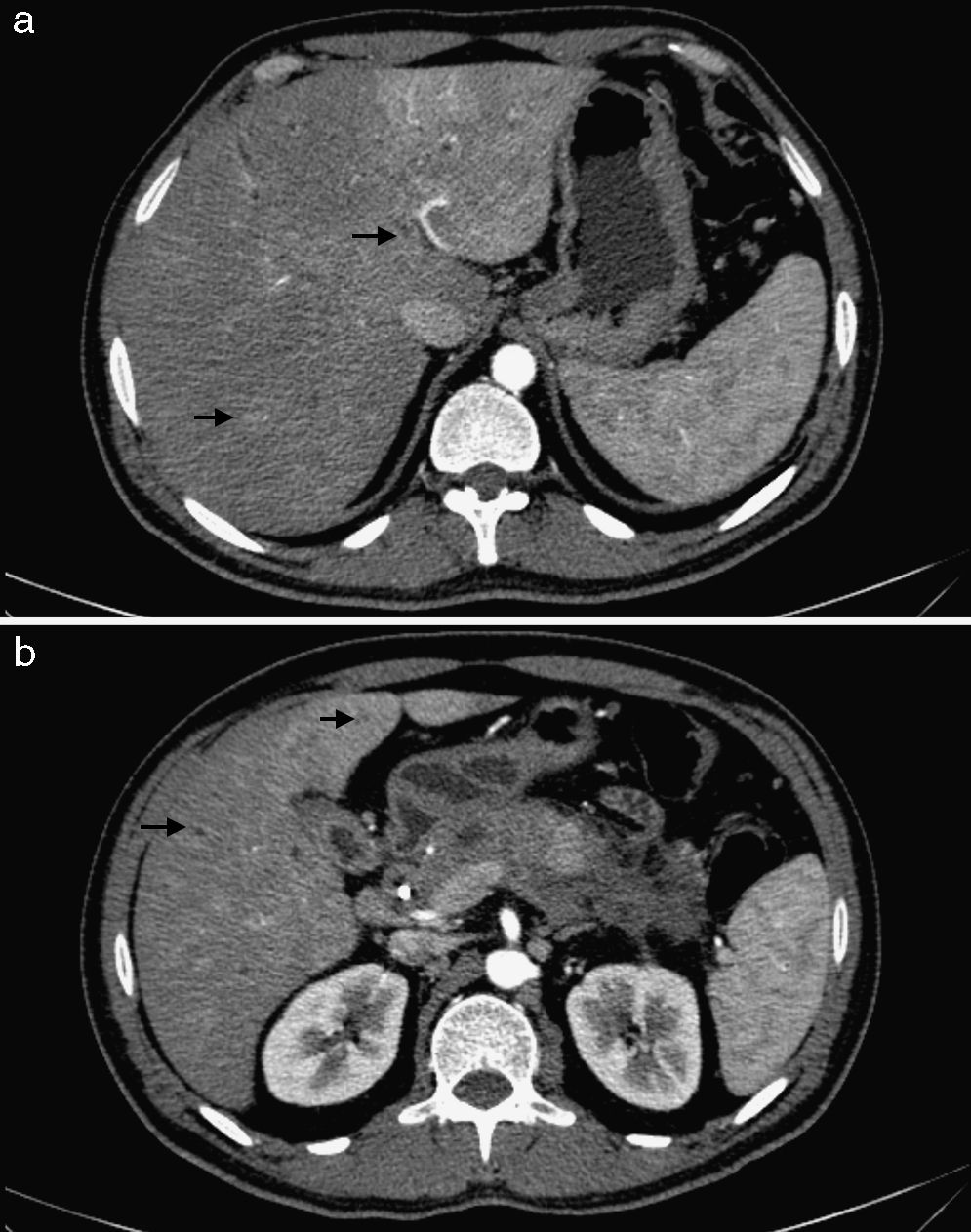
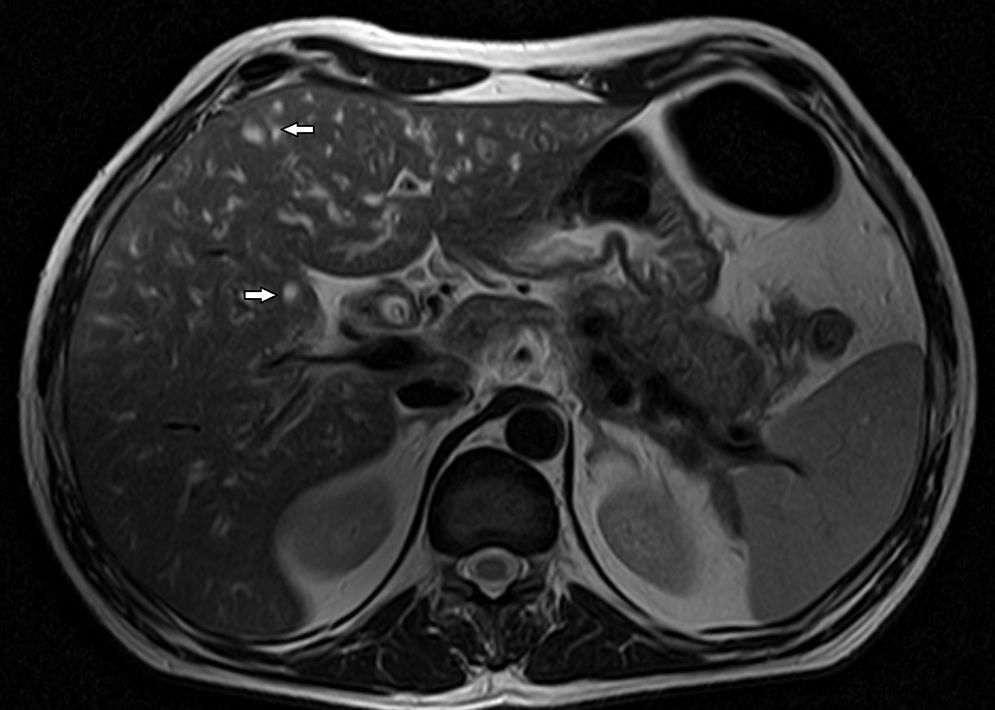
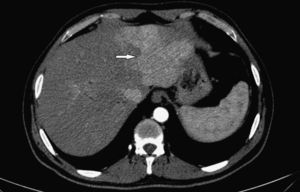
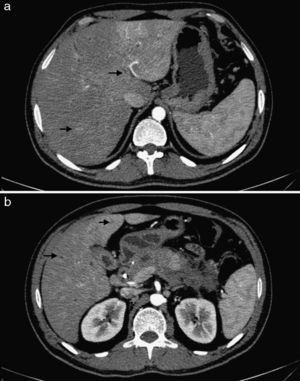
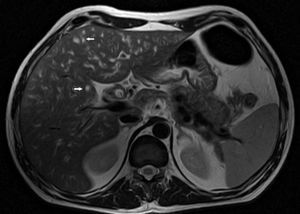
El control tomográfico realizado a los 30 días no mostró cambios en los hallazgos pancreáticos y peripancreáticos, pero sí reveló una alteración de la perfusión hepática, expresada por refuerzo geográfico, principalmente de los segmentos izquierdos (fig. 2). A su vez, es de destacar que se encontró un engrosamiento difuso de las paredes de la vía biliar intra y extrahepática con un refuerzo homogéneo que llegaba hasta las ramas periféricas (fig. 3). También se advirtió dilatación biliar y alteración de la perfusión hepática que se expresó por un refuerzo heterogéneo de la glándula a predominio de los segmentos II y III. El aumento del espesor de las paredes de la vesícula biliar sin causa objetivable persistía (fig. 4).
(a) En la TCMC de abdomen en fase arterial se hace evidente el refuerzo de las paredes de la vía biliar, con engrosamiento difuso y dilatación irregular de los conductos (flechas). (b) En un corte inferior se aprecia que la afectación de la vía biliar intrahepática alcanza los ductos de la periferia (flechas).
En base a estos hallazgos se arribó al diagnóstico presuntivo de pancreatitis autoinmune con afectación focal y colangitis esclerosante primaria. Los signos de afectación parietal de la vesícula se interpretaron como colecistitis alitiásica. Se indicó una nueva colangio-RM, que mostró un estrechamiento arrosariado y difuso de la vía biliar (intra y extrahepática) y del conducto pancreático principal, con excepción de un sector correspondiente al cuello y cuerpo, donde el calibre era de 6mm (figs. 5 y 6).
Colangiorresonancia en la que la vía biliar muestra dilatación irregular de los conductos biliares intrahepáticos y estenosis segmentarias (puntas de flecha). El páncreas presenta dilatación segmentaria del conducto de Wirsung en la topografía del cuello y cuerpo (flecha larga), con estenosis de los sectores restantes. El conducto colédoco también evidencia un patrón de afectación irregular, alternando dilatación y estenosis (flechas cortas).
Según la correlación imagenológica evolutiva de la TCMC y la colangio-RM, la clínica y el laboratorio, se estipuló como diagnóstico presuntivo una pancreatitis autoinmune con afectación extrapancreática de la vía y vesícula biliar. El paciente fue derivado a un centro de mayor complejidad, donde se pudo confirmar, mediante una biopsia quirúrgica, el diagnóstico presuntivo de pancreatitis autoinmune relacionada con la inmunoglobulina (Ig) G4, en asociación con una colangitis esclerosante primaria.
DiscusiónLa pancreatitis crónica autoinmune es una variante de la pancreatitis crónica que implica un proceso autoinmune. Se caracteriza en la anatomía patológica por una abundante infiltración linfoplasmocitaria que conduce finalmente a la fibrosis y disfunción del órgano2,3.
Se ha propuesto que la enfermedad esclerosante está vinculada con la IgG4 y que la PAI es, de hecho, una parte del espectro de la enfermedad. Los valores de laboratorio de ayuda diagnóstica para esta entidad incluyen elevados niveles de IgG e IgG4, y autoanticuerpos séricos (p. ej. factor reumatoide y anticuerpos antinucleares)2,4,5. Los órganos extrapancreáticos posiblemente involucrados son los conductos biliares, la vesícula biliar, los riñones, el retroperitoneo, el mesenterio, la tiroides, las glándulas lagrimales y órbitas, las glándulas salivales, los ganglios linfáticos, los pulmones, el tracto gastrointestinal y los vasos sanguíneos2,5. Si bien la PAI está presente en la mayoría de los pacientes con enfermedad esclerosante relacionada con IgG4, esta se ha encontrado también en pacientes sin afectación pancreática6.
Los casos con enfermedad esclerosante IgG4 mediada generalmente muestran una excelente respuesta a los corticosteroides7,8.
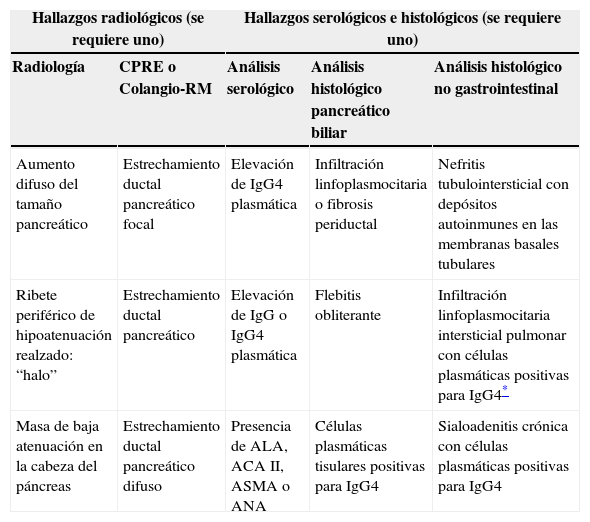
La PAI se presenta en ambos sexos, siendo dos veces más común en hombres que en mujeres6. Sus criterios diagnósticos fueron planteados por diversos grupos de investigación, pero la Sociedad Japonesa de Páncreas se basa en los hallazgos radiológicos, serológicos e histopatológicos3 (tabla 1).
Criterios diagnósticos de la pancreatitis autoinmune propuestos por la Sociedad Japonesa de Páncreas
| Hallazgos radiológicos (se requiere uno) | Hallazgos serológicos e histológicos (se requiere uno) | |||
|---|---|---|---|---|
| Radiología | CPRE o Colangio-RM | Análisis serológico | Análisis histológico pancreático biliar | Análisis histológico no gastrointestinal |
| Aumento difuso del tamaño pancreático | Estrechamiento ductal pancreático focal | Elevación de IgG4 plasmática | Infiltración linfoplasmocitaria o fibrosis periductal | Nefritis tubulointersticial con depósitos autoinmunes en las membranas basales tubulares |
| Ribete periférico de hipoatenuación realzado: “halo” | Estrechamiento ductal pancreático | Elevación de IgG o IgG4 plasmática | Flebitis obliterante | Infiltración linfoplasmocitaria intersticial pulmonar con células plasmáticas positivas para IgG4* |
| Masa de baja atenuación en la cabeza del páncreas | Estrechamiento ductal pancreático difuso | Presencia de ALA, ACA II, ASMA o ANA | Células plasmáticas tisulares positivas para IgG4 | Sialoadenitis crónica con células plasmáticas positivas para IgG4 |
ACA II: anticuerpo antianhidrasa carbónica II; ALA: anticuerpo antilactoferrina; ANA: anticuerpo antinuclear; ASMA, anticuerpo antimúsculo liso; CPRE: colangiopancreatografía retrógrada endoscópica; Colangio-RM: colangiorresonancia magnética; IgG: inmunoglobulina.
Esta entidad se distingue de la pancreatitis crónica de origen alcohólico y de otros tipos de pancreatitis porque en el primer caso el tratamiento con corticoides es eficaz, los cambios morfológicos son reversibles y la función pancreática puede volver a los niveles normales sin intervención quirúrgica, si el tratamiento se instaura en una fase precoz de la enfermedad6–8.
Los hallazgos en la TC se basan en un aumento difuso del tamaño del páncreas (aunque puede ser focal) y la pérdida de la lobulación grasa (semejante a una salchicha). La captación del contraste es variable y a menudo hay una menor captación de la esperada en la fase arterial. También se advierte un estrechamiento difuso o segmentario del conducto pancreático y un “halo” de baja atenuación rodeando el páncreas. El colédoco puede mostrar estenosis3,9.
En la RM se advierte aumento difuso del tamaño del páncreas, con baja señal en secuencias ponderadas en T1, con un “halo” hipointenso en secuencias ponderadas en T2 y realce tardío poscontraste endovenoso. En la colangio-RM puede verse afectación difusa del conducto pancreático principal, disminución del calibre y una estenosis del mismo3,7,9.
La colangitis esclerosante primaria (CEP) se encuentra dentro del espectro de las afecciones autoinmunes extrapancreáticas asociadas a la PAI IgG4 mediada2,3,9. En ella, se observa una inflamación y fibrosis difusa del árbol biliar. Como enfermedad progresiva puede dar lugar a la obliteración de las vías biliares y, en consecuencia, a una cirrosis biliar; y con el tiempo es posible que progrese a una hepatopatía terminal y a un colangiocarcinoma. El trasplante hepático es el único tratamiento eficaz para prolongar la vida en el caso de una CEP avanzada3,9,10.
La colangiorresonancia, además de ser un método incruento, resulta de gran ayuda para visualizar los patrones de afectación del conducto biliar con alternancia de estenosis y dilataciones de la totalidad del árbol biliar. A su vez, sirve para confirmar la existencia de conductos biliares anormales cerca de un segmento completamente obstruido (algo no observable mediante colangiografía convencional)3.
La ecografía, la TC y la RM con contraste pueden mostrar engrosamiento y captación de contraste de la pared del conducto biliar (el grosor varía entre 1 y 3mm). También resultan de gran utilidad para determinar la gravedad y la magnitud de la enfermedad, y en algunas ocasiones puede apreciarse un aspecto colangiográfico arrosariado en la TC con contraste. Al igual que la colangio-RM, la TC permite visualizar un segmento obstruido que no puede demostrarse mediante la colangiografía convencional3,7,9,11.
ConclusiónLa pancreatitis autoinmune y la colangitis esclerosante primaria son dos entidades que han sido descritas bajo el espectro de las alteraciones IgG4 mediadas.
Si bien la PAI es un tipo especial de pancreatitis crónica de difícil pesquisa (principalmente por falta de sospecha), actualmente está siendo reconocida con mayor frecuencia. En algunos casos es una manifestación particular de una enfermedad autoinmune más generalizada, mientras que en otros el páncreas es el único órgano comprometido.
La TCMC con contraste y la colangiorresonancia son los métodos diagnósticos de mayor rédito, por lo que deberían ser utilizados en combinación con la clínica y el laboratorio para determinar un diagnóstico temprano y, así, ofrecer un tratamiento oportuno.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.