Conocer la satisfacción de los pacientes con ictus y sus cuidadores durante su hospitalización en rehabilitación y analizar la efectividad del tratamiento, el riesgo social y el destino del paciente al alta.
Material y métodoEstudio multicéntrico de cohorte longitudinal prospectivo. Se valoró el riesgo social (escala Gijón), la comorbilidad (índice de Charlson), la discapacidad (índice de Barthel), la efectividad del tratamiento rehabilitador, la satisfacción con la atención (cuestionario de Pound) y el destino al alta en 241 pacientes. De 119 cuidadores evaluados a los 6 meses postictus se recogieron la edad, el parentesco, las horas diarias dedicadas al cuidado y la satisfacción con la información/formación y con la accesibilidad del equipo rehabilitador.
ResultadosEl perfil del paciente era el de un varón de 71 años, con riesgo social bajo/intermedio, comorbilidad alta y dependencia total/severa. Un 27,1% vivían solos. El 96,6% referían estar satisfechos/muy satisfechos con el tratamiento, siendo menor la satisfación con la recuperación (80,3%). La efectividad fue de 32,5±20,4. El 81,7% de los pacientes regresaron a su domicilio. La media de edad de los cuidadores fue de 58,8±12,3 años y el 73,9% eran mujeres. La dedicación a los cuidados era superior a 6h diarias en el 62%. El 89,9% de los cuidadores estaban satisfechos/muy satisfechos con la información recibida.
ConclusionesLos pacientes ingresados para tratamiento rehabilitador tras un ictus obtienen una ganancia funcional significativa durante su hospitalización y regresan a su domicilio en la mayoría de los casos. La satisfacción con el tratamiento rehabilitador y la información es elevada. Un campo especialmente mejorable es la formación del cuidador.
To determine the satisfaction of the stroke inpatients and their caregivers in Rehabilitation Service and to analyze the effectiveness, social risk, and discharge destination.
Material and methodProspective longitudinal cohort multicenter study. An analysis was made of the social risk (Gijón Scale), co-morbidity (Charlson Index), disability (Barthel Index), effectiveness of the rehabilitation treatment, satisfaction (Pound Questionnaire) and discharge destination of 241 patients. An evaluation was also made on 119 caregivers 6 months post-stroke, recording age, family relationship, time care-giving, satisfaction with the information/training, and accessibility to the rehabilitation team.
ResultsThe patient profile is a 71 year-old male, with low/intermediate social risk, high co-morbidity and total/severe dependence, with 27.1% living alone. Almost all (96.6%) of the patients claimed to be satisfied/very satisfied with the treatment, with satisfaction with the recovery being lower (80.3%). The effectiveness was 32.5±20.4. Home was the discharge destination of 81.7% of the patients.The average age of the caregivers was 58.8±12.3 years, and 73.9% were women. The time dedicated to care-giving was over 6hours per day in the 62% of the cases. Being satisfied/very satisfied with the received information was recorded by 89.9% of the caregivers.
ConclusionsLos pacientes ingresados para tratamiento rehabilitador tras un ictus obtienen una ganancia funcional significativa durante su hospitalización y regresan a su domicilio en la mayoría de casos. Patients admitted for stroke rehabilitation achieve significant functional gain during hospitalization and return to their homes in most cases. The satisfaction with the rehabilitation treatment and received information is high. The training of the caregiver is an aspect that needs improving.
El ictus constituye una de las prioridades de nuestro Sistema Nacional de Salud por su elevada incidencia, prevalencia y por el grado de discapacidad y el gasto sanitario que ocasiona1. Las intervenciones que pueden reducir el impacto económico del ictus son la prevención del ictus inicial y recurrente, la reducción de la gravedad del ictus inicial y la mejora en el proceso de recuperación2.
En el 60% de los pacientes con ictus persiste diferente grado de discapacidad3. El tratamiento rehabilitador tiene como finalidad facilitar la máxima capacidad funcional y la reintegración del paciente a su entorno familiar, social y laboral2 mediante un proceso orientado por objetivos y realizado por un equipo multidisciplinar. Los criterios de ingreso en una unidad de neurorrehabilitación dependerán de las características del hospital, pero se consideran indispensables las condiciones de déficit funcional severo que afecte de manera significativa a la autonomía en el desplazamiento y a las actividades básicas de la vida diaria (AVD), la comorbilidad compatible con el tratamiento rehabilitador y la capacidad cognitiva mínimamente conservada para asegurar la participación en las diferentes disciplinas del tratamiento2.
Son múltiples las variables que interfieren en la discapacidad y calidad de vida tras un ictus, como por ejemplo la edad, la comorbilidad, la severidad del déficit neurológico, el estado anímico o el riesgo social4–7. La selección de medidas de resultado en rehabilitación es una tarea complicada, y frecuentemente, el grado de recuperación funcional es el único criterio empleado para medir los resultados del tratamiento. El índice de Barthel (IB)8 es uno de los instrumentos de medida más empleados para evaluar la situación funcional del paciente. La ganancia funcional de cada paciente, expresada como la diferencia entre el IB al alta y al ingreso en el Servicio, es el parámetro utilizado para medir la efectividad del tratamiento. La eficiencia se expresa habitualmente mediante el cociente entre ganancia funcional y la estancia hospitalaria9.
Desde la perspectiva de la calidad asistencial en rehabilitación el reto es optimizar los recursos disponibles, logrando la máxima efectividad y eficiencia, obteniendo además la máxima satisfacción del paciente con el tratamiento y la información. La satisfacción del paciente con ictus y la de su cuidador deben considerarse indicadores de resultado de las unidades de neurorrehabilitación10. La implicación del familiar/cuidador principal en el proceso rehabilitador es básica, ya que está demostrado que esta implicación mejora la eficiencia, facilita el proceso de alta hospitalaria y la reintegración del paciente a su domicilio2,11.
Este trabajo supone un acercamiento al paciente con ictus y a sus cuidadores. El objetivo principal fue conocer la satisfacción percibida por los pacientes y sus cuidadores principales con el tratamiento rehabilitador durante su hospitalización en la fase subaguda. Objetivos secundarios fueron analizar el riesgo social de los pacientes, la efectividad del tratamiento rehabilitador y el destino del paciente al alta hospitalaria.
MétodosSe realizó un estudio multicéntrico de cohortes longitudinal prospectivo. Se incluyeron todos los pacientes que ingresaron en los servicios de rehabilitación de 2 hospitales referentes en Osakidetza para la atención subaguda a pacientes con ictus durante el periodo comprendido entre el 1 de febrero y el 30 septiembre de 2011. Se consideraron criterios de exclusión: ingreso transcurridas más de 6 semanas del ictus; discapacidad severa previa al ictus (IB menor de 60)12; falta de colaboración por deterioro de funciones superiores y/o enfermedad psiquiátrica; enfermedad sistémica grave que impidiera el tratamiento rehabilitador y falta de consentimiento para participar en el estudio. Los pacientes procedían de hospitales que atendían a los pacientes en la fase aguda. Todos los pacientes recibieron tratamiento de fisioterapia, terapia ocupacional y logopedia en función de su situación clínica y funcional.
Las variables recogidas en las primeras 72h del ingreso fueron: datos sociodemográficos —edad, sexo, riesgo social (escala de valoración sociofamiliar de Gijón)13—; factores de riesgo cardiovascular; comorbilidad (índice de Charlson)14; tipo de ictus (isquémico o hemorrágico); demora (días transcurridos desde el ictus hasta el ingreso en rehabilitación); capacidad de ambulación (escala CAF)15; y discapacidad mediante el IB modificado por Shah12. La escala de Gijón13 recoge 5 áreas de valoración: situación familiar, situación económica, vivienda, relaciones sociales y apoyo de las redes sociales, y fue administrada por la trabajadora social de cada centro.
Al alta hospitalaria se evaluaron las mismas variables funcionales que al ingreso, la efectividad del tratamiento (diferencia del IB al alta y del IB al ingreso hospitalario), la eficiencia (cociente entre efectividad y tiempo de estancia hospitalaria) y el destino al alta hospitalaria (domicilio o residencia).
A los 6 meses del ictus se citó a cada paciente en consultas externas de cada hospital junto con su cuidador principal, del que se recogieron la edad, el sexo, el parentesco o la relación con el paciente, las horas diarias dedicadas al cuidado del paciente y si recibían algún tipo de ayuda externa para el cuidado (privado o subvencionado). En esta ocasión, además de realizar una valoración funcional del paciente, se evaluaron tanto la satisfacción del paciente como la satisfacción del cuidador.
La satisfacción del paciente con el programa rehabilitador tras el ictus se realizó mediante el cuestionario de satisfacción hospitalaria de Pound16. Este consta de 12 ítems separados en 3 apartados: satisfacción con el trato y la información recibidos durante el ingreso hospitalario, satisfacción con el tratamiento rehabilitador y satisfacción con la información y el soporte social que el paciente recibe tras el alta hospitalaria.
La satisfacción del cuidador se evaluó con el cuestionario propuesto por Aguirrezabal10, que formula 3 preguntas sobre la información recibida, la formación en el tratamiento del paciente durante el ingreso y la accesibilidad para contactar con el equipo rehabilitador tras el alta hospitalaria. El grado de satisfacción para cada ítem se definió del mismo modo que en la escala Pound. Todas las evaluaciones de la satisfacción fueron realizadas por una psicóloga contratada para la elaboración de este estudio, ajena al equipo terapéutico para no influir en sus respuestas, mediante entrevista personal.
A todos los pacientes y cuidadores se les informó de los objetivos del estudio y se solicitó su consentimiento para participar en él. Se analizaron por último las posibles diferencias (edad, sexo, riesgo social, IB) entre los pacientes que acudieron a la consulta de revisión al sexto mes del ictus y los que no acudieron por si pudiera haber alguna explicación a estas pérdidas durante el seguimiento tras el alta hospitalaria.
Para realizar este estudio se contó con el consentimiento del Comité de Ética de Investigación del Hospital Universitario de Cruces y del Hospital Universitario Donostia (código CEIC E10/78).
Para el análisis descriptivo de las variables cualitativas se utilizaron frecuencias y porcentajes, y para las cuantitativas medias y desviaciones estándar (DE). Para la comparación de variables cualitativas se utilizó el test Chi-cuadrado o el test exacto de Fischer y para la comparación de variables cuantitativas la prueba «t» de Student o el test no paramétrico de U-Mann Whitney. En todos los casos el nivel de significación estadística se fijó en p<0,05.
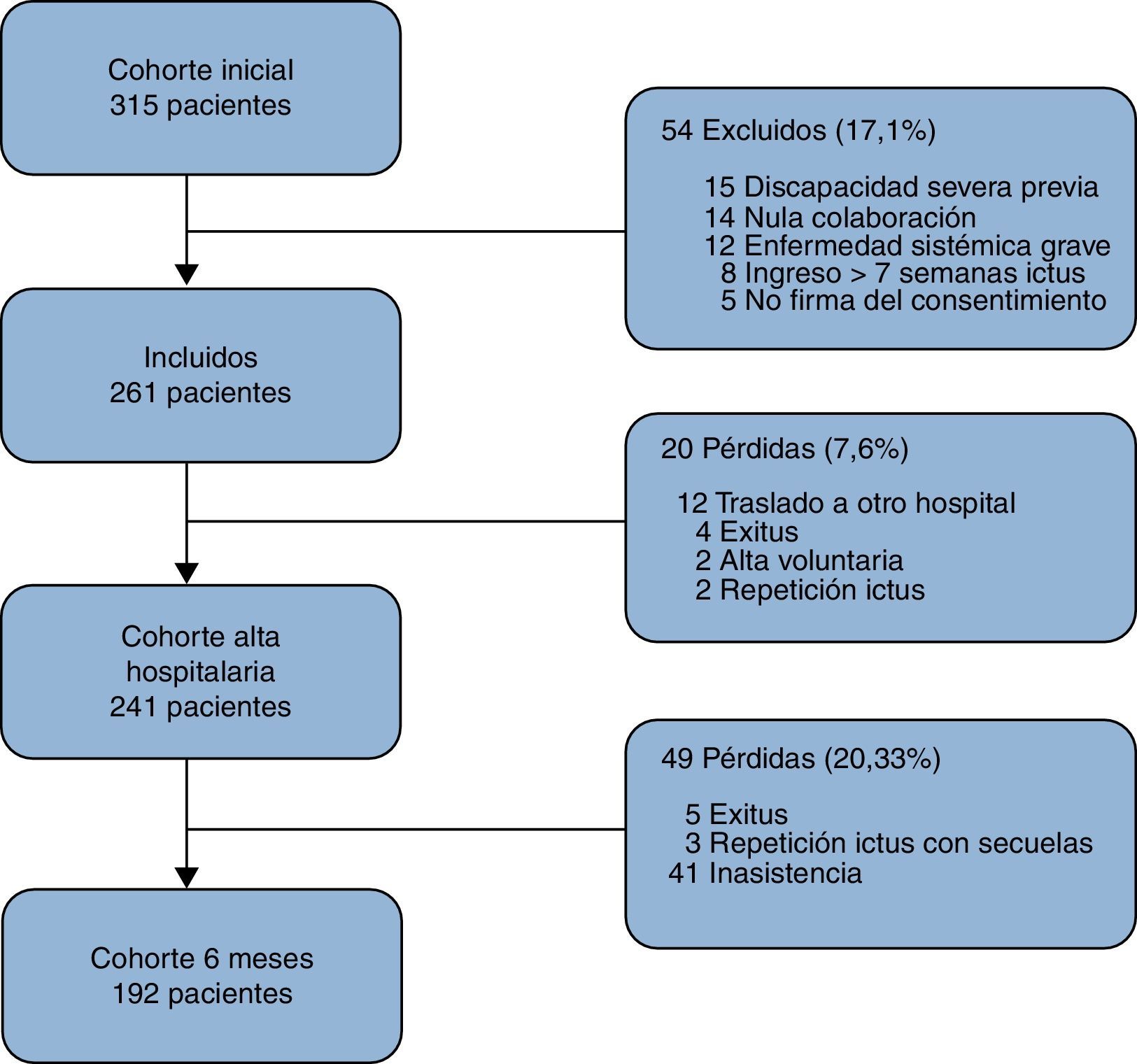
ResultadosDurante los 8 meses del periodo de inclusión ingresaron 315 pacientes, de los cuales 54 (17,1%) fueron excluidos, siendo el principal motivo de exclusión una discapacidad severa previa (fig. 1). Durante la fase de hospitalización hubo un 7,6% de pérdidas, siendo la muestra final de 241 pacientes. No se objetivaron diferencias significativas respecto a la media de edad entre los pacientes excluidos e incluidos, 75,1±11 años y 71,4±11,7 años, respectivamente.
Las características sociodemográficas, la comorbilidad y las características del ictus de los pacientes quedan reflejadas en la tabla 1. La media de edad fue de 71 años, con un rango de 31 a 98 años. Se objetivó una diferencia significativa en la media de edad de las mujeres, 9 años superior respecto a los hombres. El 28,2% de los pacientes tenían al ingreso menos de 65 años y un 7,9% más de 85 años. El paciente típico presentaba una comorbilidad elevada y asociaba 2 factores de riesgo cardiovascular, siendo la hipertensión y la dislipidemia los más frecuentes.
Características sociodemográficas, antecedentes médicos y características del ictus (n=241)
| Sexo | ||
| Mujer | 103 | (42,7%) |
| Hombre | 138 | (57,3%) |
| Edad media (años) | 71,5 | (DE: 11,8) |
| Mujeres | 76,8 | (DE: 8,6) |
| Hombres | 67,5 | (DE: 12,3) |
| Factores de riesgo cardiovascular | ||
| Hipertensión | 154 | (63,9%) |
| Dislipidemia | 82 | (34,0%) |
| Diabetes | 61 | (25,3%) |
| Cardiopatía arritmia | 61 | (25,3%) |
| Tabaquismo | 57 | (23,7%) |
| Ictus previo | 45 | (18,7%) |
| Cardiopatía isquémica | 28 | (11,6%) |
| Cardiopatía valvulopatía | 10 | (4,1%) |
| Otros | 12 | (0,5%) |
| Comorbilidad media | 2,8 | (DE: 1,1) |
| Ausencia (0-1) | 22 | (9,1%) |
| Baja (2) | 102 | (42,3%) |
| Alta (>2) | 117 | (48,5%) |
| Tipo de ictus | ||
| Isquémico | 182 | (75,5%) |
| Hemorrágico | 59 | (24,5%) |
DE: desviación estándar.
En la tabla 2 se reflejan las características sociofamiliares de los pacientes. La media del riesgo social fue de 9,3±2,9 que corresponde a un rango cuantitativo entre bajo e intermedio. Un 27,1% de pacientes vivían solos y un 45,8% tenía una vivienda con barreras arquitectónicas. Respecto a la situación económica, más de la mitad de los pacientes percibía ingresos inferiores a 1,5 veces el salario mínimo interprofesional. La mayoría de los pacientes tenía adecuadas relaciones sociales (71,3%). En uno de los casos no fue posible la valoración con la escala Gijón.
Escala de valoración sociofamiliar Gijón (n=240)
| Riesgo social | ||
| Sin riesgo o bajo riesgo (0-9) | 166 | (69,2%) |
| Riesgo intermedio (10-16) | 69 | (28,7%) |
| Riesgo elevado (17-25) | 5 | (2,1%) |
| Situación familiar | ||
| Vive con familia sin dependencia físico/psíquica | 96 | (40,0%) |
| Vive con cónyuge de similar edad | 46 | (19,2%) |
| Vive con familiar con algún grado de dependencia | 33 | (13,7%) |
| Vive solo y tiene hijos próximos | 38 | (15,8%) |
| Vive solo y carece de hijos o viven alejados | 27 | (11,3%) |
| Situación económica | ||
| Más de 1,5 veces el salario mínimo | 105 | (43,8%) |
| Desde 1,4 veces hasta el salario mínimo exclusive | 74 | (30,8%) |
| Desde el salario mínimo a pensión mínima contributiva | 41 | (17,1%) |
| Pensión no contributiva | 14 | (5,8%) |
| Sin ingresos o inferiores al apartado anterior | 6 | (2,5%) |
| Vivienda | ||
| Adecuada a necesidades | 66 | (27,5%) |
| Barreras arquitectónicas | 110 | (45,8%) |
| Humedades, mala higiene, equipamiento inadecuado | 2 | (0,9%) |
| Ausencia ascensor, teléfono | 61 | (25,4%) |
| Vivienda inadecuada (chabolas, viviendas ruinosas) | 1 | (0,4%) |
| Relaciones sociales | ||
| Relaciones sociales | 171 | (71,3%) |
| Relación social solo con familia y vecinos | 38 | (15,8%) |
| Relación social solo con familia o vecinos | 19 | (7,9%) |
| No sale del domicilio, recibe visitas | 10 | (4,2%) |
| No sale y no recibe visitas | 2 | (0,8%) |
| Apoyo de la red social | ||
| Con apoyo familiar o vecinal | 200 | (83,3%) |
| Voluntariado social, ayuda domiciliaria | 25 | (10,4%) |
| No tiene apoyo | 7 | (2,9%) |
| Pendiente de ingreso en residencia geriátrica | 4 | (1,7%) |
| Tiene cuidados permanentes | 4 | (1,7%) |
No se dispone de los datos de uno de los pacientes del total de la muestra.
La media de edad de los 119 cuidadores principales incluidos fue de 58,8±12,3 años, de los cuales el 73,9% eran mujeres (tabla 3). La persona que habitualmente se hacía cargo de los cuidados del paciente era el cónyuge o los hijos en un 92,5% de los casos. Un 74,8% de los cuidadores principales no disponía a los 6 meses postictus de ningún tipo de apoyo formal.
Características sociodemográficas de los cuidadores (n=119)
| Sexo | ||
| Mujer | 88 | (73,9%) |
| Varón | 31 | (26,1%) |
| Edad media | 58,9 | (DE: 12,4) |
| <65 años | 86 | (72,3%) |
| >65 años | 33 | (27,7%) |
| Mujeres | 57,4 | (DE 12,3) |
| Hombres | 61,0 | (DE 12,4) |
| Parentesco | ||
| Cónyuge | 71 | (59,7%) |
| Hijo/a | 39 | (32,8%) |
| Cuñado/a | 3 | (2,5%) |
| Hermano/a | 3 | (2,5%) |
| Otros | 3 | (2,5%) |
| Dedicación al cuidado | ||
| La mayor parte del día (>6h al día) | 74 | (62,2%) |
| Parte del día (entre 3 y 6h al día) | 18 | (15,1%) |
| Unas horas al día (menos de 3h al día) | 7 | (5,9%) |
| Convivencia (ayuda solo en AIVD) | 20 | (16,8%) |
| Apoyo formal | ||
| Ayuda a domicilio privada | 20 | (16,8%) |
| Ayuda a domicilio subvencionada | 5 | (4,2%) |
| Centro de estancia diurna | 3 | (2,5%) |
| Telealarma | 2 | (1,7%) |
| Sin apoyo | 89 | (74,8%) |
AIVD: actividades instrumentales de la vida diaria; DE: desviación estándar.
La efectividad media obtenida durante la hospitalización en los servicios de rehabilitación fue de 32,5±20,4 y la eficiencia media de 1,3±1,2 (tabla 4). El tiempo medio de demora desde el ictus hasta el ingreso en nuestro servicio fue de 14±9,1 días y la estancia media de 37,1±21,9 días. El 81,7% de los pacientes regresaron al domicilio, propio o de algún familiar, tras el alta. El 65,1% de los pacientes continuaron el tratamiento rehabilitador de forma ambulatoria, lo que contribuyó a facilitar la reeducación de la capacidad de marcha.
Datos relacionados con la hospitalización
| Demora del ingreso media (días) | 14 (DE: 9,2) |
| Estancia hospitalaria media (días) | 37,1 (DE: 22,8) |
| Efectividad media | 32,5 (DE: 20,4) |
| Eficiencia media | 1,2 (DE: 1,2) |
| Continúa tratamiento ambulatorio | 155 (65,1%) |
| Destino domicilio al alta | 197 (81,7%) |
DE: desviación estándar.
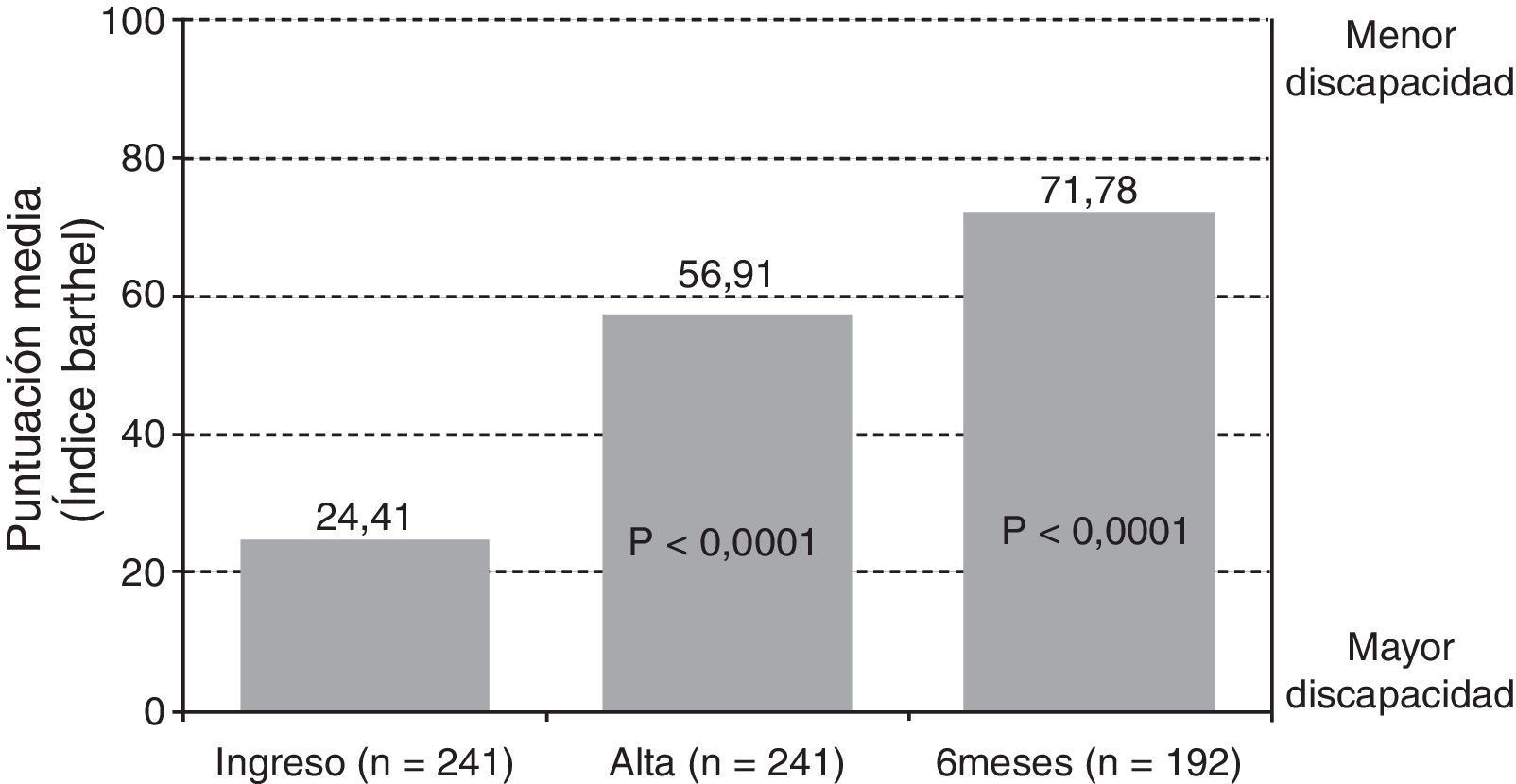
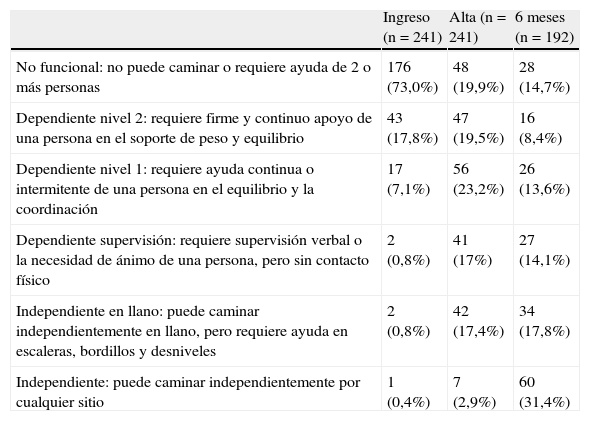
Al ingreso el 98,8% de los pacientes no eran capaces de caminar de forma autónoma por terreno llano (tabla 5). A los 6 meses postictus el 49,2% de los pacientes se mostraron independientes para caminar por terreno llano o irregular y un 14,1% necesitaba alguna supervisión de otra persona. La mejoría en la capacidad de ambulación fue significativa en todos los casos (p<0,001). En la figura 2 se refleja cómo el mayor porcentaje de recuperación ocurre durante la hospitalización. El valor medio del IB al ingreso fue de 24,4±21,0 y al alta hospitalaria de 56,9±26,4 (p<0,001).
Evolución de la capacidad de ambulación funcional
| Ingreso (n=241) | Alta (n=241) | 6 meses (n=192) | |
| No funcional: no puede caminar o requiere ayuda de 2 o más personas | 176 (73,0%) | 48 (19,9%) | 28 (14,7%) |
| Dependiente nivel 2: requiere firme y continuo apoyo de una persona en el soporte de peso y equilibrio | 43 (17,8%) | 47 (19,5%) | 16 (8,4%) |
| Dependiente nivel 1: requiere ayuda continua o intermitente de una persona en el equilibrio y la coordinación | 17 (7,1%) | 56 (23,2%) | 26 (13,6%) |
| Dependiente supervisión: requiere supervisión verbal o la necesidad de ánimo de una persona, pero sin contacto físico | 2 (0,8%) | 41 (17%) | 27 (14,1%) |
| Independiente en llano: puede caminar independientemente en llano, pero requiere ayuda en escaleras, bordillos y desniveles | 2 (0,8%) | 42 (17,4%) | 34 (17,8%) |
| Independiente: puede caminar independientemente por cualquier sitio | 1 (0,4%) | 7 (2,9%) | 60 (31,4%) |
Todas las comparaciones resultaron significativas; p<0,001 (IC 95%).
El 96,6% de los pacientes referían estar satisfechos o muy satisfechos con el tipo de tratamiento, siendo menor la satisfacción con la cantidad de recuperación que tuvieron tras el ictus (tabla 6). Más del 93% de los pacientes referían estar satisfechos o muy satisfechos con la información recibida sobre prestaciones o servicios domiciliarios y con el contacto con el hospital desde que se se les dio de alta.
Satisfacción del paciente y del cuidador
| Paciente (n=241) | MS | S | I | MI |
| Información y trato durante el ingreso | ||||
| 1. He sido tratado con amabilidad y respeto por el personal del hospital | 49% | 44,2% | 4,8% | 2% |
| 2. El personal ha tenido en cuenta mis necesidades personales cuando estaba en el hospital | 46,9% | 40,8% | 9,5% | 2,7% |
| 3. Sentía que podía hablar con el personal acerca de cualquier problema que tuviera | 48,3% | 44,9% | 6,1% | 0,7% |
| 4. Me dieron toda la información que quería sobre las causas y la naturaleza de mi enfermedad | 44,9% | 49,7% | 4,1% | 1,4% |
| 5. Los médicos hicieron todo lo que pudieron para que mejorase | 67,6% | 30,3% | 1,4% | 0,7% |
| Tratamiento y recuperación | ||||
| 1. Estoy satisfecho con el tipo de tratamiento que he recibido (fisioterapia, logopedia, terapia ocupacional) | 55,8% | 40,8% | 3,4% | 0% |
| 2. He recibido suficiente tratamiento (fisioterapia, logopedia, terapia ocupacional) | 47,6% | 41,5% | 10,9% | 0% |
| 3. Estoy contento con la cantidad de recuperación que he tenido después de la enfermedad | 34% | 46,3% | 18,4% | 1,4% |
| Servicios tras el alta | ||||
| 1. Me dieron toda la información que quería sobre las prestaciones o servicios domiciliarios que necesitaba al alta hospitalaria | 44,1% | 51,0% | 4,8% | 0% |
| 2. Las cosas estaban bien preparadas para mi retorno a casa | 43,5% | 49,7% | 6,1% | 0,7% |
| 3. Tuve todo el soporte de servicios, como comidas a domicilio, ayudas domiciliarias, enfermería domiciliaria, etc. | 25,9% | 63,3% | 9,5% | 1,4% |
| 4. Estoy satisfecho con la cantidad de contacto que he tenido con el hospital desde que me fui de alta | 38,1% | 55,1% | 6,8% | 0% |
| Cuidador (n=119) | MS | S | I | MI |
| 1. ¿Está satisfecho con la cantidad de información recibida sobre el ictus y el tratamiento rehabilitador (objetivos, dónde se hará, cuánto durará, etc.)? | 48,7% | 41,2% | 9,2% | 0,8% |
| 2. ¿Considera que en el hospital le enseñaron lo suficiente acerca del tratamiento del paciente para AVD, movilidad, etc., antes de volver a casa? | 43,7% | 39,5% | 16,8% | 0% |
| 3. ¿Está satisfecho con la posibilidad de hacer cualquier consulta que necesite al equipo rehabilitador después del alta? | 49,6% | 40,3% | 8,4% | 1,7% |
I: insatisfecho; MI: muy insatisfecho; MS: muy satisfecho; S: satisfecho.
De los 119 cuidadores que cumplimentaron el cuestionario de satisfacción el 899% se mostraban satisfechos o muy satisfechos con la cantidad de información recibida sobre el ictus, el 83,2% con la formación sobre los cuidados del paciente y el 90,2% con el soporte tras el alta (tabla 6).
Un 20,3% de los pacientes que fueron dados de alta hospitalaria no acudieron a la revisión del sexto mes. Los pacientes que no realizaron el seguimiento resultaron estadísticamente de mayor edad (p=0,028) y con mayor riesgo social (p=0,006), mientras que no se observaron diferencias significativas en cuanto al sexo o la recuperación y el estado funcional al alta hospitalaria.
DiscusiónLas unidades de rehabilitación especializadas en la atención al paciente con daño cerebral en la fase subaguda son escasas en nuestro medio. La principal aportación de este estudio es mostrar los resultados de satisfacción de los pacientes con ictus y sus cuidadores atendidos en un servicio de rehabilitación integrado en un hospital de subagudos, conjuntamente con los principales resultados del tratamiento: efectividad, eficiencia y destino al alta.
Se dispone de recomendaciones sobre los criterios de inclusión para la atención rehabilitadora del paciente tras un ictus2,16,17, sin embargo la realidad a nivel nacional e internacional es muy diversa18–20. En la Comunidad Autónoma Vasca ni la edad ni el riesgo social son criterios de exclusión para el ingreso en los servicios de rehabilitación. Aunque las personas de edad avanzada presentan mayor comorbilidad, situaciones sociodemográficas más adversas y mayor riesgo de baja respuesta al tratamiento, la edad no debe ser en sí un condicionante para recibir tratamiento rehabilitador, ya que este colectivo de pacientes también obtiene beneficios funcionales21–23.
El IB12 y la medida de independencia funcional (FIM)24 son las escalas más frecuentemente empleadas para medir la efectividad y eficiencia en los servicios de rehabilitación. Al igual que otros autores25–27 se ha utilizado el IB por su sencillez y por estar extendida su utilización tanto a nivel de geriatría como en atención primaria, lo que permite utilizar un lenguaje común al hablar de discapacidad. Se ha empleado la versión del IB modificada12, ya que incrementa la sensibilidad a los cambios funcionales, respetando la puntuación entre 0 y 100 del IB original. El perfil clínico y funcional del paciente es el de una persona con al menos 2 factores de riesgo cardiovascular asociados, con alta comorbilidad, con un riesgo social bajo y que ingresa con un grado de dependencia severo, que tras una estancia hospitalaria de 35 días presenta recuperación funcional de 31,3 puntos en el IB. Se dispone de escasos trabajos en nuestro país que valoren los resultados de la atención rehabilitadora hospitalaria en la fase subaguda, y alguno de estos9 emplean la escala FIM, por tanto no es posible comparar la efectividad y eficiencia obtenidas.
Para Koh et al.28 la efectividad y eficiencia óptima en las unidades de rehabilitación se consigue en aquellos pacientes con un IB al ingreso de 30-62 puntos y con una estancia media de 37 a 41 días. Esta referencia difiere un poco de los resultados encontrados en el presente trabajo, en el que los pacientes están hospitalizados una media de 37,1 días, pero ingresan con mayor grado de discapacidad. Quizás, de disponer de una atención rehabilitadora domiciliaria uniforme, que permitiera enviar a su domicilio a aquellos pacientes con discapacidad severa, pero con apoyo familiar en el domicilio, la estancia hospitalaria se vería reducida y mejorada la eficiencia.
En numerosas ocasiones la estancia hospitalaria se alarga por motivos exclusivamente sociales. Baztán et al.29 objetivan que la presencia de edad avanzada, precariedad social e incapacidad severa al alta se asocian con mayor riesgo de institucionalización. Otros autores30 concluyen que la probabilidad de retorno al domicilio en pacientes hospitalizados está relacionada con la capacidad funcional (IB), la función cognitiva y la situación social.
Un 28,7% de los pacientes pertenecen a grupos de riesgo social intermedio y un 2,1% a grupos de riesgo social elevado. Es de destacar la asociación objetivada entre estos grupos de mayor riesgo social y la inasistencia a las consultas de revisión del sexto mes. Es por tanto en estos pacientes de mayor precariedad social donde se debe poner especial énfasis en el seguimiento y adherencia al tratamiento.
Hay evidencias de que las unidades de neurorrehabilitación reducen la dependencia, el tiempo de hospitalización y la necesidad de institucionalización al alta16,31,32. Para Granger et al.33 el valor de 60 en el IB es el punto de inflexión por encima del cual la probabilidad de continuar viviendo en la comunidad es alta. En el presente estudio un 47,1% de los pacientes presentan un grado de dependencia total o severa (IB<60) al alta hospitalaria, y el porcentaje de altas al domicilio es del 81,7%, lo que indica que la familia asume los cuidados de estos pacientes en una proporción superior a la previsible.
Destaca la valiosa figura del cuidador principal, cuyo perfil respecto a sexo y edad coincide con los referidos por otros autores34,35, con una dedicación diaria a los cuidados superior a 6h en el 62% de los casos. Esta situación de sobrecarga debiera servir para la reflexión y la toma de medidas de apoyo a este colectivo de personas.
Una realidad a mejorar en la Comunidad Autónoma Vasca es la clarificación de los criterios de admisión en las unidades específicas de rehabilitación. El 13% de los pacientes ingresados no reunían criterios adecuados de derivación, presentando por ejemplo colaboración nula o discapacidad severa previa que les permitiera realizar un tratamiento rehabilitador activo. Este dato nos debe llevar a mejorar la coordinación con los centros sociosanitarios y/o residencias para una atención mejor orientada en este colectivo de pacientes.
No se dispone de resultados de satisfacción de los programas de rehabilitación tras el ictus en nuestro país, salvo los publicados por Aguirrezabal et al.10. A diferencia de estos autores se ha considerado más indicada la evaluación a los 6 meses del ictus, en lugar de al año, porque el mayor porcentaje de recuperación funcional ya se da por conseguido en este periodo y la experiencia vivida está más cercana. Es similar el alto nivel de satisfacción de los pacientes, principalmente con la información y trato recibidos durante el ingreso, y se obtiene mayor nivel de satisfacción en los aspectos relacionados con los servicios tras el alta hospitalaria. En este sentido quizás haya que destacar la intervención precoz de las trabajadoras sociales, en las primeras 72h de la hospitalización, para facilitar el alta hospitalaria, si es posible, al domicilio. El mayor porcentaje de insatisfacción se objetiva en la cantidad de recuperación que ha obtenido el paciente tras la enfermedad, con una media del IB 71,8 a los 6 meses, y con la cantidad de tratamiento recibido (10,9% de insatisfacción), aunque estas cifras son inferiores a las publicadas por otros autores36. En este sentido se destaca el artículo de Wiles et al.37 en torno a la «gestión de la insatisfacción en el tratamiento del ictus»; la rehabilitación proporciona no solo una mejoría en su estado funcional, sino una esperanza, existiendo muchas veces un desfase entre las expectativas de recuperación del paciente y la realidad. Una completa información y formación al paciente y cuidador puede ser la clave para gestionar esta realidad.
Respecto a la satisfacción de los cuidadores un 90% se muestra satisfecho o muy satisfecho con la información recibida sobre el ictus y el tratamiento rehabilitador, y un porcentaje similar con la posibilidad de realizar consulta con el equipo tras el alta hospitalaria. Destaca un 90,2% de los cuidadores que refieren estar satisfechos o muy satisfechos respecto al soporte al alta hospitalaria, aunque la mayoría no dispone de ayuda formal. El mayor porcentaje de insatisfacción está en relación con la formación sobre los cuidados al paciente con dependencia, lo que nos ha llevado a implementar una formación específica previa al alta para el cuidador del paciente hemipléjico respecto a cómo realizar las transferencias, prevención del hombro doloroso, etc., que esperamos en un futuro pueda mejorar estos resultados.
La alta prevalencia de discapacidad tras un ictus y su enorme coste económico hacen del conocimiento de la realidad de nuestros servicios de rehabilitación la base para favorecer la eficiencia en el reparto de recursos y las estrategias para maximizar la satisfacción y calidad de vida de los pacientes con ictus, sin olvidar a sus cuidadores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este estudio ha sido realizado con la ayuda de una beca de investigación del Departamento de Salud del Gobierno Vasco (a través de la oficina vasca de Health Technology Assessment, OSTEBA, Ref. 2010COM112002). Agradecimientos a Begoña Bereciartúa y Miren Aintzane Landa, trabajadoras sociales, por su ayuda en la recopilación de datos; y a Maite Rodríguez, bibliotecaria del Hospital Universitario de Basurto, por su inestimable ayuda.