Evaluar el impacto de una iniciativa a largo plazo para contribuir a la mejora en cultura de seguridad entre profesionales de un área de salud, y conocer su utilidad percibida.
Material y métodosEstudio de intervención no controlado en una organización de la red pública asistencial incluyendo hospital de tercer nivel y 5.000 profesionales. Para medir impacto se realizó la encuesta de la Agency for Healthcare Research and Quality (AHRQ) por vía telefónica. Se midieron 7 dimensiones de cultura antes del proyecto (2012, n=100) y a los 3 años (2015, n=207). Se compararon variaciones entre 2012 y los conocedores del proyecto en 2015, y entre estos y no conocedores. Se valoró la utilidad (escala Likert de 5 ítems, alta utilidad medianas de 4 o superior).
ResultadosTasas de respuesta homogéneas superiores al 80%. El 41,5% conocían el proyecto (IC95%: 34,8-48,3), percibido de alta utilidad. En ambas comparaciones, variación negativa en «percepción de seguridad» (−9,9%, p<0,01, frente a 2012 y −4,2% entre grupos 2015) y «retroalimentación y comunicación sobre errores» (−10,0% frente a 2012 y −8,9% entre grupos 2015, p<0,05); y positiva no significativa en «franqueza en comunicación» (1,3% frente a 2012 y 6,9% entre grupos 2015). El «apoyo de gerencia» mejora no significativamente en 2015 (37,0%, IC95%: 30,9-43,1 en conocedores, y 38,3%, IC95%: 33,1-43,4 en no conocedores) frente a 2012 (31,4%, IC95%: 28,4-39,7.
ConclusionesSe detecta empeoramiento paradójico en varias dimensiones, probablemente por inmadurez de la organización y el instrumento utilizado. Herramientas que contemplen el grado de madurez pudieran ser más adecuadas en medición de cambios culturales, siendo necesarios más estudios.
To assess the impact of a long-term initiative to improve safety culture among professionals working in a Health Area, and to know their perceived usefulness.
Material and methodsAn uncontrolled intervention study was designed in a public health care organization including a 3rd level hospital and 5,000 professionals. To measure the impact, the AHRQ Survey was conducted by telephone. A total of 7 dimensions of culture were measured, before starting the project (2012, n=100) and 3 years later (2015, n=207). Variations between 2012 and the respondents aware of the project in 2015 (RAP) were compared, as also between this last group and the rest of respondents (RNAP). The utility was assessed using a 5-item Likert scale, defining higher utility by medians 4 or higher.
ResultsThe response rates were above 80%. In 2015, the 41.5% of respondents were RAP (95%CI: 34.8-48.3), which was perceived as of high utility. Negative variations were detected in “sense of security” (−9.9%, P<.01, vs. 2012, and −4.2% between 2015 groups) and “feedback and communication errors” (−10.0% vs. 2012, and −8.9% between 2015 groups, P<.05). There was a not-significant positive variation in “openness in communication” (1.3% vs. 2012, and 6.9% between 2015 groups). The “management support” showed a not-significant improve in 2015 (37.0%, 95%CI: 30.9-43.1, in RAP; and 38.3%, 95%CI: 33.1-43.4, in RANP) in comparison to 2012 (31.4%, 95%CI: 28.4-39.7).
ConclusionsA paradoxical worsening is detected in several dimensions, this probably due to immaturity of the organization and the instrument used. Thus, tools explicitly considering the degree of maturity may be more appropriate to measure cultural changes, although more studies are needed.
La evidencia nos dice que la existencia de una adecuada cultura de seguridad es un rasgo crítico de los logros conseguidos por diferentes organizaciones y profesiones no sanitarias, como son la aviación, la industria química, etc.1. Desgraciadamente, en los profesionales sanitarios no es infrecuente detectar rasgos culturales que pueden afectar negativamente a la calidad asistencial y la seguridad de los pacientes2. De hecho, los factores culturales y de la organización han sido tradicionalmente considerados como uno de los elementos de primer orden a tener en cuenta a la hora analizar los episodios adversos3.
Y es que la mejora real de la seguridad en las organizaciones no es fácil. Por eso hoy día se espera más de las medidas a medio y a largo plazo, entre las que figura el desarrollo de una cultura de seguridad en el que hablar abiertamente de error es no solo posible sino necesario4. Una base cultural adecuada en seguridad es necesaria para mejorar la efectividad del resto de intervenciones5,6, y señalada como la primera de las «buenas prácticas» para mejorar la seguridad del paciente en los informes publicados en 2003 y 2007 por el National Quality Forum de Estados Unidos, en los que además se indica la necesidad de medir la cultura de seguridad a fin de diseñar actividades que la mejoren7,8. Dirigir esfuerzos a mejorar la cultura de seguridad ha de ser prioritario, ya que, si no se consigue, las mejoras que logremos serán siempre modestas y restringidas a un entorno local9. En nuestro país, la sensibilización cultural de profesionales en seguridad del paciente es también una de las estrategias definidas por el taller de expertos promovido por la Agencia de Calidad del Sistema Nacional de Salud para definir la Estrategia en Seguridad del Paciente10.
En este contexto, el proyecto SALUD SEGURA es una iniciativa a largo plazo de un área sanitaria que pretende contribuir a la mejora en la cultura de seguridad entre los profesionales de un área integrada de salud. Su origen, en 2013, se basa en la puesta en marcha en el área de un sistema de notificación de episodios adversos avalado por el Estado11, y en la identificación de una escasa cultura de seguridad del paciente de los profesionales en el Plan Acción para la Mejora de la Seguridad del Paciente de la Región de Murcia 2012-201612. El objetivo de este trabajo es evaluar su impacto en la cultura de seguridad del área y conocer la utilidad percibida por los profesionales.
MétodosEl Área I Murcia-Oeste Arrixaca (AIMO) es una organización de servicios sanitarios perteneciente a la red pública del Servicio Murciano de Salud (SMS). Su actividad se enmarca en la prestación de servicios sanitarios en los 2 niveles asistenciales: la atención primaria sobre la población adscrita al ÁreaI de Salud de la Región de Murcia, de 241.330 habitantes, y la atención hospitalaria a dicha área, siendo hospital de referencia para el resto de la región. Para ello, el AIMO cuenta en 2015 con 4.689 profesionales, de los que 3.543 son sanitarios (27% facultativos) y 356, residentes.
SALUD SEGURA es una revista que nace para mejorar la cultura y conocimientos en seguridad del paciente, fomentar las prácticas seguras y dar a conocer los proyectos de seguridad que se llevan a cabo en el AIMO. También sirve como vehículo para difundir las iniciativas y aportaciones de los profesionales. Su edición comienza en 2013 bajo el formato de boletín trimestral. Su difusión se realiza fundamentalmente por medios electrónicos, habiéndose habilitado para ello una dirección impersonal de correo corporativo que gestiona el Núcleo de Seguridad del AIMO, quien también ejerce las funciones de comité editorial. El formato de cada número ha ido variando durante la vida del boletín, aunque su extensión se ha estabilizado a 8páginas, preparadas para ser visualizadas en 16 vistas desde una pantalla estándar de ordenador. En cuanto a las autorías, hasta el momento del estudio en 12 ocasiones (19,4%) se trató de artículos de carácter editorial, redactados y consensuados por el Núcleo de Seguridad, de composición multiprofesional. Para el resto, la profesión del primer autor fue la de médico en 30 ocasiones (48,4%), la de enfermero en 12 (19,4%) y la de farmacéutico en 8 (12,9%). Los temas tratados, siempre dentro del campo de la seguridad del paciente, son amplios y recogen en su mayoría proyectos de mejora nacidos tras incidentes de seguridad o conclusiones de grupos de trabajo en análisis tipo causa-raíz o similar. Los aspectos de seguridad más tratados tuvieron, por este orden, relación con la medicación, la gestión organizativa y de recursos y la infección relacionada con la asistencia.
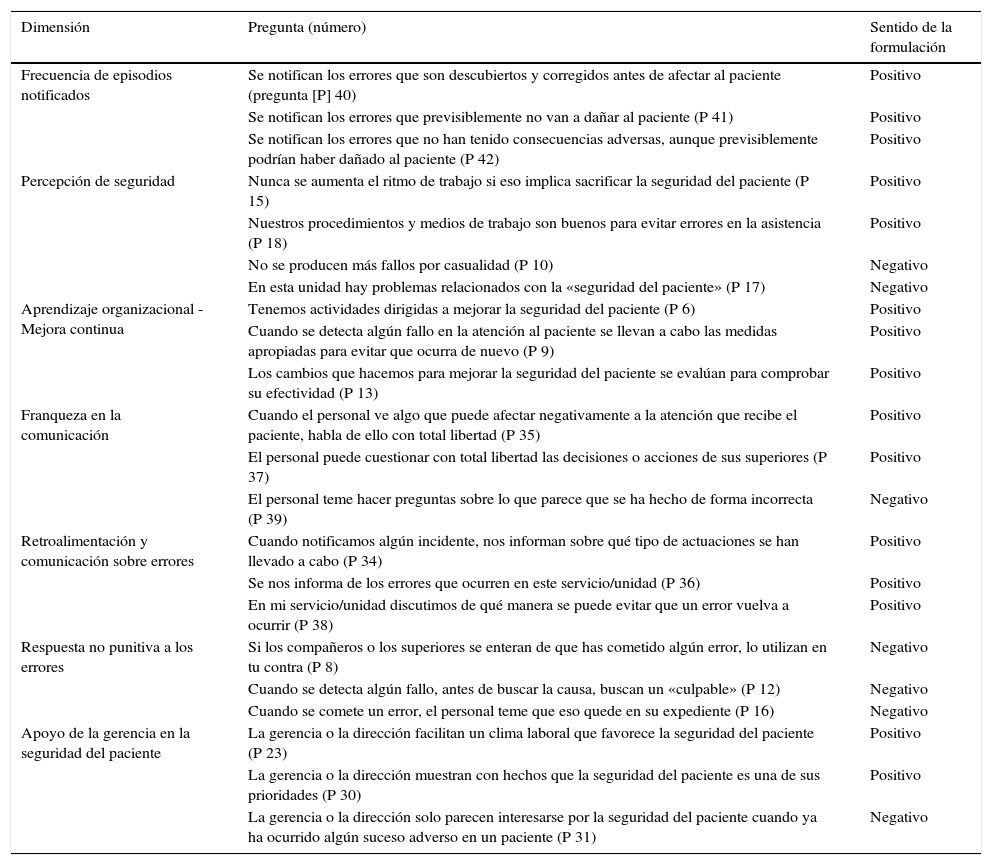
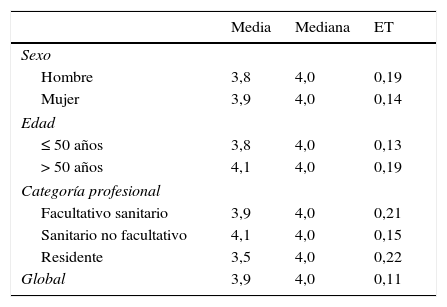
Para medir su impacto se contó con la validación para España de la Encuesta de Cultura de Seguridad propuesta por la Agency for Healthcare Research and Quality (AHRQ) de Estados Unidos13, que la Unidad de Calidad del AIMO realiza de forma telefónica cada mes de diciembre desde 2012 a través de una empresa especializada. La encuesta proporciona información sobre 12 dimensiones de la cultura de seguridad mediante 42 preguntas medidas en escala de Likert de 5 ítems, de las que para el estudio se han tenido en cuenta 7 de ellas (22 preguntas), consideradas por los autores como las más directamente relacionadas con los objetivos del proyecto. El valor asignado a cada dimensión se obtuvo calculando la proporción de respuestas adecuadas a las preguntas que la conforman, considerando como tales los valores «de acuerdo/muy de acuerdo» o «casi siempre/siempre» a preguntas formuladas en positivo, y «en desacuerdo/muy en desacuerdo» o «nunca/raramente») a preguntas formuladas en negativo. Las dimensiones incluidas en este estudio, las preguntas que integran cada una de ellas y el sentido de su formulación se recogen en la tabla 1. Se evaluó también la proporción de respuestas excelentes a la pregunta que la encuesta incluye sobre calificación global de la seguridad en el entorno del encuestado (medida en escala de Likert de 11 ítems, de 0 a 10), considerando como tales a las puntuaciones de 8 y superiores. Además, en la encuesta de 2015 se añadieron 2 preguntas más. Una de ellas sirvió para medir el conocimiento de SALUD SEGURA por los profesionales (dicotómica, Sí/No). La otra, formulada solo a los que respondieron Sí a la pregunta anterior, para valorar su utilidad en la mejora de la cultura de seguridad en el AIMO (escala de Likert de 5 ítems; se acordó considerar como de alta utilidad valores de mediana iguales o superiores a 4).
Dimensiones y preguntas de la encuesta de cultura de seguridad incluidas en el estudio
| Dimensión | Pregunta (número) | Sentido de la formulación |
|---|---|---|
| Frecuencia de episodios notificados | Se notifican los errores que son descubiertos y corregidos antes de afectar al paciente (pregunta [P] 40) | Positivo |
| Se notifican los errores que previsiblemente no van a dañar al paciente (P 41) | Positivo | |
| Se notifican los errores que no han tenido consecuencias adversas, aunque previsiblemente podrían haber dañado al paciente (P 42) | Positivo | |
| Percepción de seguridad | Nunca se aumenta el ritmo de trabajo si eso implica sacrificar la seguridad del paciente (P 15) | Positivo |
| Nuestros procedimientos y medios de trabajo son buenos para evitar errores en la asistencia (P 18) | Positivo | |
| No se producen más fallos por casualidad (P 10) | Negativo | |
| En esta unidad hay problemas relacionados con la «seguridad del paciente» (P 17) | Negativo | |
| Aprendizaje organizacional - Mejora continua | Tenemos actividades dirigidas a mejorar la seguridad del paciente (P 6) | Positivo |
| Cuando se detecta algún fallo en la atención al paciente se llevan a cabo las medidas apropiadas para evitar que ocurra de nuevo (P 9) | Positivo | |
| Los cambios que hacemos para mejorar la seguridad del paciente se evalúan para comprobar su efectividad (P 13) | Positivo | |
| Franqueza en la comunicación | Cuando el personal ve algo que puede afectar negativamente a la atención que recibe el paciente, habla de ello con total libertad (P 35) | Positivo |
| El personal puede cuestionar con total libertad las decisiones o acciones de sus superiores (P 37) | Positivo | |
| El personal teme hacer preguntas sobre lo que parece que se ha hecho de forma incorrecta (P 39) | Negativo | |
| Retroalimentación y comunicación sobre errores | Cuando notificamos algún incidente, nos informan sobre qué tipo de actuaciones se han llevado a cabo (P 34) | Positivo |
| Se nos informa de los errores que ocurren en este servicio/unidad (P 36) | Positivo | |
| En mi servicio/unidad discutimos de qué manera se puede evitar que un error vuelva a ocurrir (P 38) | Positivo | |
| Respuesta no punitiva a los errores | Si los compañeros o los superiores se enteran de que has cometido algún error, lo utilizan en tu contra (P 8) | Negativo |
| Cuando se detecta algún fallo, antes de buscar la causa, buscan un «culpable» (P 12) | Negativo | |
| Cuando se comete un error, el personal teme que eso quede en su expediente (P 16) | Negativo | |
| Apoyo de la gerencia en la seguridad del paciente | La gerencia o la dirección facilitan un clima laboral que favorece la seguridad del paciente (P 23) | Positivo |
| La gerencia o la dirección muestran con hechos que la seguridad del paciente es una de sus prioridades (P 30) | Positivo | |
| La gerencia o la dirección solo parecen interesarse por la seguridad del paciente cuando ya ha ocurrido algún suceso adverso en un paciente (P 31) | Negativo |
Para este estudio se utilizaron las respuestas obtenidas en las ediciones 2012 (antes del lanzamiento de SALUD SEGURA) y 2015. Ambas fueron dirigidas a los profesionales sanitarios fijos, interinos, sustitutos o eventuales que trabajan o reciben formación como residentes en el AIMO, de los que se extrajo una muestra aleatoria estratificada por categoría profesional (facultativo, no facultativo, residente), con la que se contacta telefónicamente hasta conseguir 100 encuestas efectivas en 2012, y 207 en 2015. Se ha procedido a la sustitución del profesional seleccionado en primera opción cuando el teléfono era erróneo o pertenecía a un fax o contestador, cuando rechazaba ser entrevistado o interrumpía la cumplimentación del cuestionario, o también cuando fue imposible contactar tras 2 intentos realizados en distintos momentos del día (mañana y tarde).
Las respuestas se estratificaron por tipo de profesional («facultativo», «no facultativo», «residente»), edad («hasta50 años» y «mayor de 50años») y género. Se exploraron posibles diferencias entre estratos en ambas ediciones mediante el test de chi cuadrado. Para estimar efectividad se compararon, por una parte, los resultados previos a la introducción de SALUD SEGURA (2012) con los obtenidos en 2015 en los individuos que afirmaron conocer la revista. Por otra, los de estos últimos con los que contestaron negativamente. En ambas ocasiones se usó el test de la Z de comparación de proporciones. Para valorar diferencias entre estratos en cuanto a la utilidad del proyecto se utilizaron las pruebas de la U de Mann-Whitney y de Kruskal-Wallis. Se han considerado significativos valores de p<0,05.
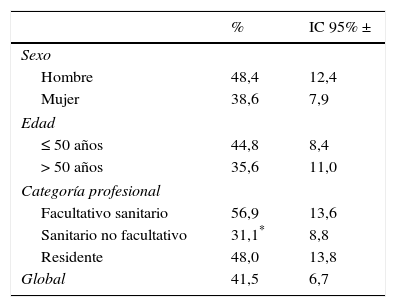
ResultadosEn 2012 se intentó contactar con 267 profesionales, consiguiéndose en 114 ocasiones (42,7%), mientras que en 2015 se llamó a 474, estableciendo contacto con 255 de ellos (53,8%). La tasa de respuesta fue del 87,7% en 2012 y del 81,2% en 2015, sin diferencias significativas entre ediciones ni estratos. La proporción de profesionales que dijeron tener conocimiento de la existencia de SALUD SEGURA en 2015 fue del 41,5% (IC95%: 34,8-48,3). Por estratos, este conocimiento fue menor entre el personal sanitario no facultativo (tabla 2).
Proporción de encuestados que dijeron conocer SALUD SEGURA, por estratos
| % | IC 95% ± | |
|---|---|---|
| Sexo | ||
| Hombre | 48,4 | 12,4 |
| Mujer | 38,6 | 7,9 |
| Edad | ||
| ≤ 50 años | 44,8 | 8,4 |
| > 50 años | 35,6 | 11,0 |
| Categoría profesional | ||
| Facultativo sanitario | 56,9 | 13,6 |
| Sanitario no facultativo | 31,1* | 8,8 |
| Residente | 48,0 | 13,8 |
| Global | 41,5 | 6,7 |
IC 95% ±: hemiamplitud del intervalo de confianza.
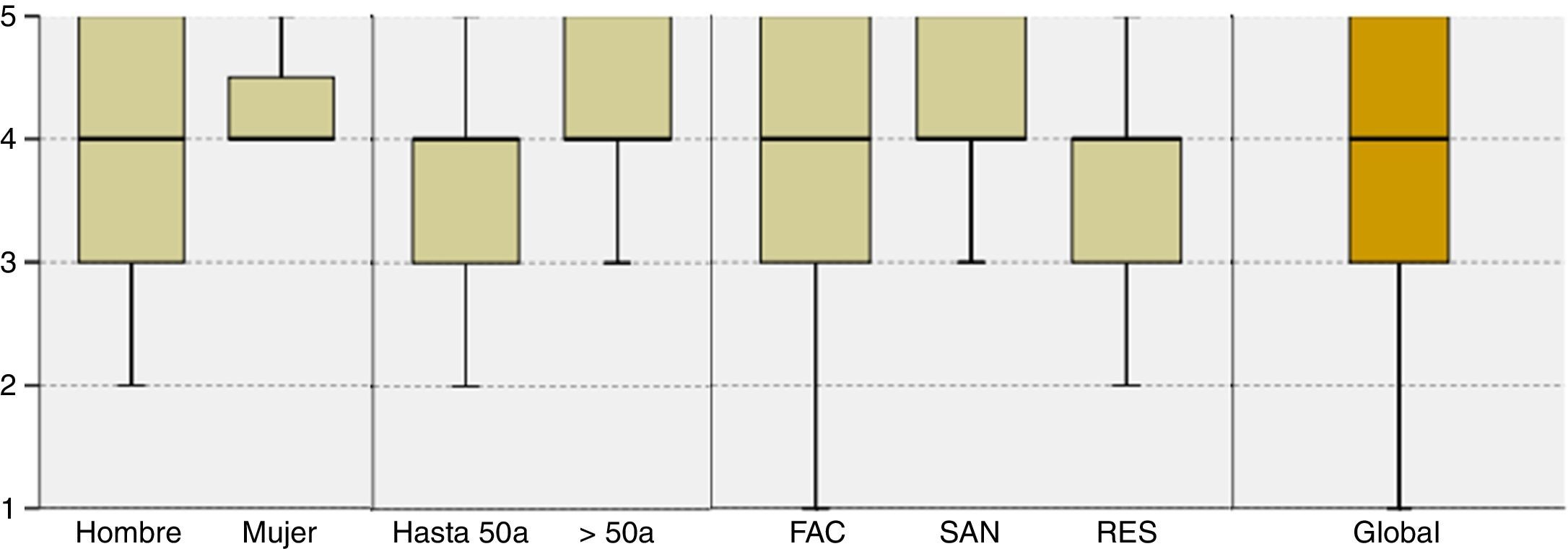
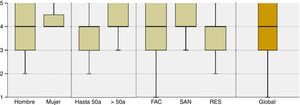
El proyecto fue percibido de forma consistente como de alta utilidad para mejorar la cultura sobre seguridad del paciente entre los profesionales del hospital. Se mantuvieron medianas de 4 (sobre 5) en todos los casos y medias alrededor de este valor, sin diferencias significativas entre estratos (tabla 3 y fig. 1).
Valoración de la utilidad de SALUD SEGURA para mejorar la cultura de seguridad
| Media | Mediana | ET | |
|---|---|---|---|
| Sexo | |||
| Hombre | 3,8 | 4,0 | 0,19 |
| Mujer | 3,9 | 4,0 | 0,14 |
| Edad | |||
| ≤ 50 años | 3,8 | 4,0 | 0,13 |
| > 50 años | 4,1 | 4,0 | 0,19 |
| Categoría profesional | |||
| Facultativo sanitario | 3,9 | 4,0 | 0,21 |
| Sanitario no facultativo | 4,1 | 4,0 | 0,15 |
| Residente | 3,5 | 4,0 | 0,22 |
| Global | 3,9 | 4,0 | 0,11 |
ET: error típico de la media.
Escala de Likert de 5 ítems (0: nada; 5: mucha).
Utilidad del proyecto SALUD SEGURA para mejorar la cultura de seguridad (escala Likert de 5 ítems). Diagramas de cajas y bigotes que muestran los 5 estadísticos (mínimo, primer cuartil, mediana, tercer cuartil y máximo).FAC: facultativos; RES: residentes; SAN: sanitarios no facultativos.
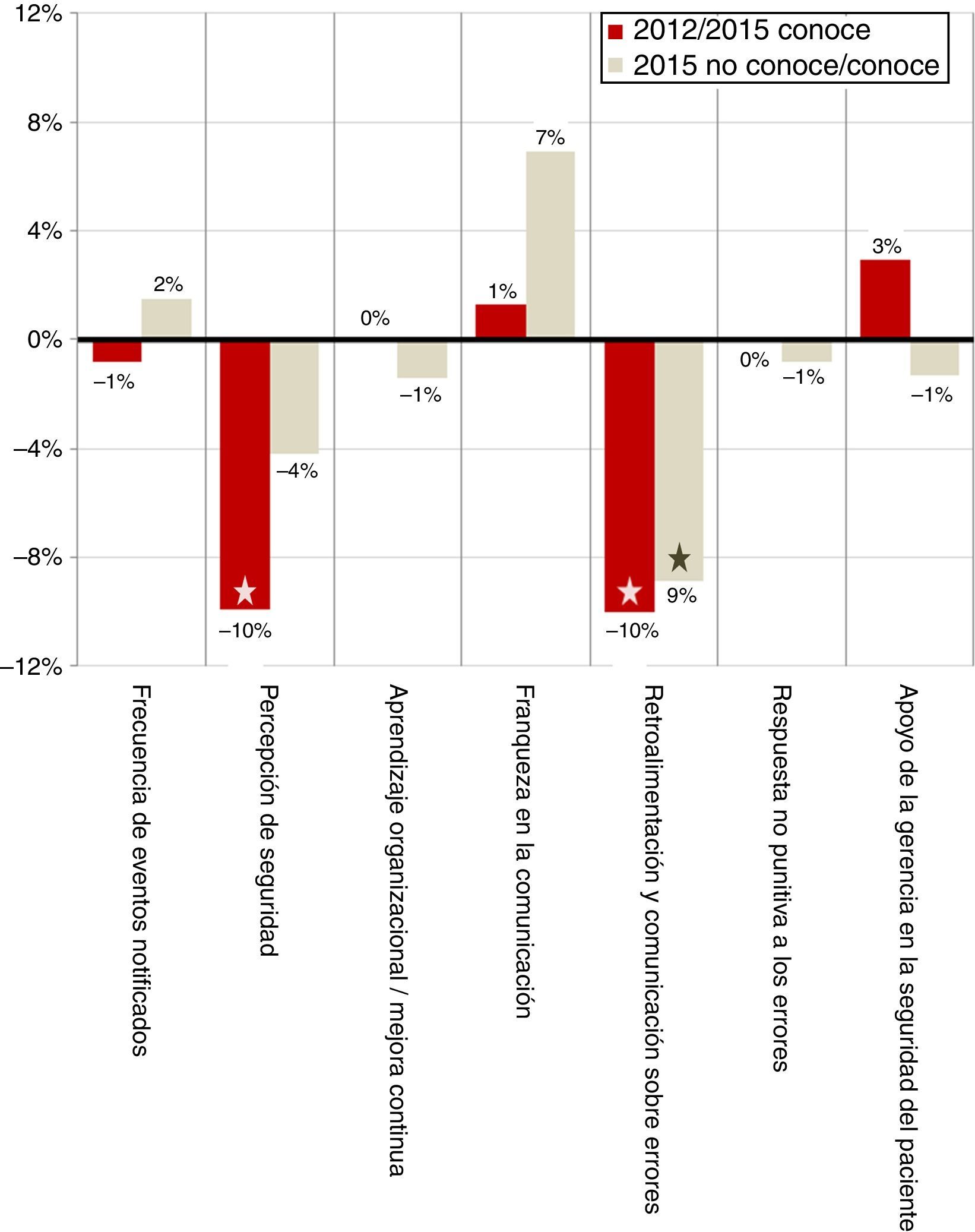
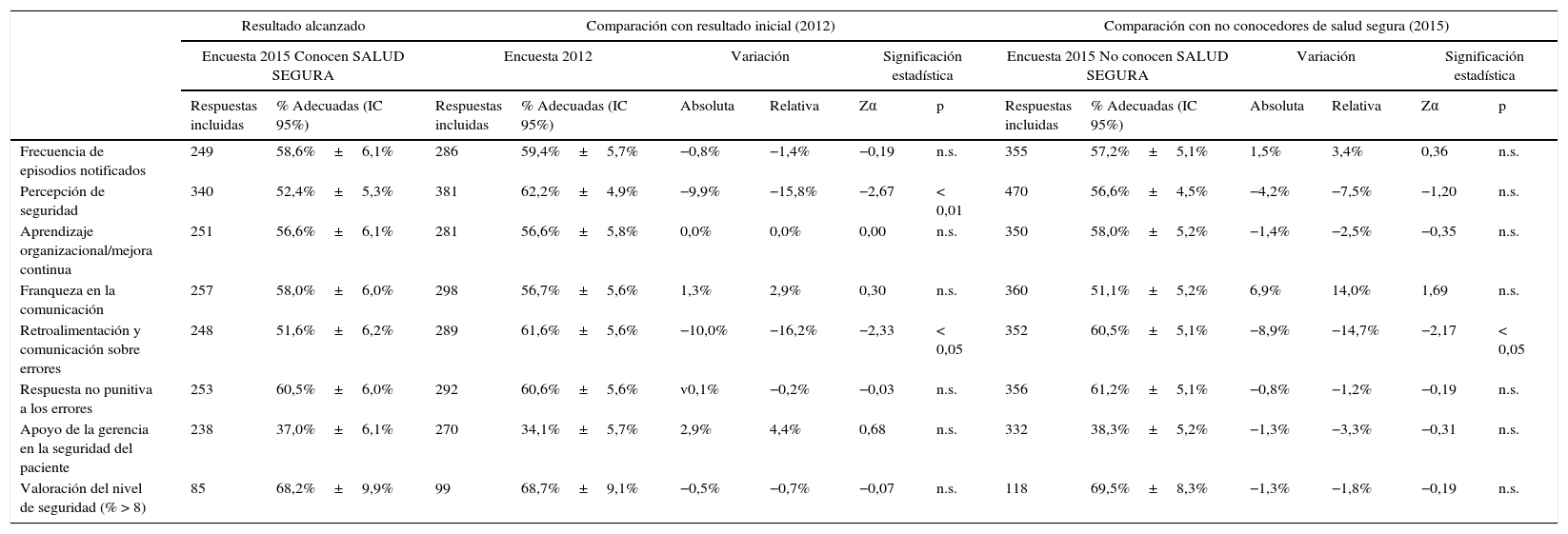
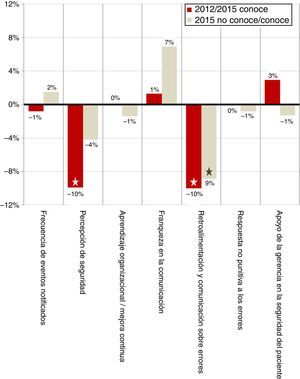
La tabla 4 resume los resultados obtenidos en las dimensiones estudiadas y en la valoración del grado de seguridad, la variación absoluta y relativa en cada una de ellas y su significación estadística. Se compararon, por un lado, los resultados de 2012 con los que afirmaron conocer SALUD SEGURA en 2015. Por otro, los de este último año, según se declararan conocedores o no del proyecto. La figura 2 representa las variaciones absolutas de ambas comparaciones.
Resultados y variaciones en las dimensiones de cultura de seguridad analizadas y en valoración del nivel de seguridad
| Resultado alcanzado | Comparación con resultado inicial (2012) | Comparación con no conocedores de salud segura (2015) | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Encuesta 2015 Conocen SALUD SEGURA | Encuesta 2012 | Variación | Significación estadística | Encuesta 2015 No conocen SALUD SEGURA | Variación | Significación estadística | ||||||||
| Respuestas incluidas | % Adecuadas (IC 95%) | Respuestas incluidas | % Adecuadas (IC 95%) | Absoluta | Relativa | Zα | p | Respuestas incluidas | % Adecuadas (IC 95%) | Absoluta | Relativa | Zα | p | |
| Frecuencia de episodios notificados | 249 | 58,6%±6,1% | 286 | 59,4%±5,7% | −0,8% | −1,4% | −0,19 | n.s. | 355 | 57,2%±5,1% | 1,5% | 3,4% | 0,36 | n.s. |
| Percepción de seguridad | 340 | 52,4%±5,3% | 381 | 62,2%±4,9% | −9,9% | −15,8% | −2,67 | < 0,01 | 470 | 56,6%±4,5% | −4,2% | −7,5% | −1,20 | n.s. |
| Aprendizaje organizacional/mejora continua | 251 | 56,6%±6,1% | 281 | 56,6%±5,8% | 0,0% | 0,0% | 0,00 | n.s. | 350 | 58,0%±5,2% | −1,4% | −2,5% | −0,35 | n.s. |
| Franqueza en la comunicación | 257 | 58,0%±6,0% | 298 | 56,7%±5,6% | 1,3% | 2,9% | 0,30 | n.s. | 360 | 51,1%±5,2% | 6,9% | 14,0% | 1,69 | n.s. |
| Retroalimentación y comunicación sobre errores | 248 | 51,6%±6,2% | 289 | 61,6%±5,6% | −10,0% | −16,2% | −2,33 | < 0,05 | 352 | 60,5%±5,1% | −8,9% | −14,7% | −2,17 | < 0,05 |
| Respuesta no punitiva a los errores | 253 | 60,5%±6,0% | 292 | 60,6%±5,6% | v0,1% | −0,2% | −0,03 | n.s. | 356 | 61,2%±5,1% | −0,8% | −1,2% | −0,19 | n.s. |
| Apoyo de la gerencia en la seguridad del paciente | 238 | 37,0%±6,1% | 270 | 34,1%±5,7% | 2,9% | 4,4% | 0,68 | n.s. | 332 | 38,3%±5,2% | −1,3% | −3,3% | −0,31 | n.s. |
| Valoración del nivel de seguridad (% > 8) | 85 | 68,2%±9,9% | 99 | 68,7%±9,1% | −0,5% | −0,7% | −0,07 | n.s. | 118 | 69,5%±8,3% | −1,3% | −1,8% | −0,19 | n.s. |
IC 95%: intervalo de confianza del 95%; n.s.: no significativo.
Se comparan los resultados ofrecidos por los profesionales que afirmaron conocer el proyecto SALUD SEGURA en la encuesta 2015 con, por una parte, los obtenidos en la encuesta inicial (2012) y, por otra, con los de las personas que en 2015 contestaron no conocer el proyecto.
Variaciones en los resultados de las dimensiones analizadas. La barra oscura compara cambios entre 2012 y los profesionales conocedores de SALUD SEGURA en 2015, y la clara entre estos últimos y los no conocedores. Las estrellas en el extremo de las barras indican significación estadística.
En la encuesta 2012, la proporción de respuestas adecuadas osciló desde el 31,4% (IC95%: 28,4-39,7) obtenido en «apoyo de la gerencia en seguridad del paciente» hasta el 62,2% (IC95%: 57,3-67,1) en «percepción de seguridad». La valoración del nivel de seguridad obtuvo un 68,7% (IC95%: 59,6-77,8) de puntuaciones excelentes. Por estratos, se detectaron diferencias según categoría profesional en algunas dimensiones, y no así por grupo de edad o género: los facultativos puntuaron mejor que el resto la «franqueza en la comunicación» (70,3±9,4%, frente al 47,2±16,3% en residentes y al 51,5±7,5% en sanitarios no facultativos, p<0,01) y la «retroalimentación y comunicación sobre errores» (76,4±8,8%, frente al 58,3±16,1% en residentes y al 54,3±7,6% en sanitarios no facultativos, p<0,01), mientras que los residentes puntuaron peor la «frecuencia de episodios notificados» (38,9±15,9%, frente al 63,5±10,2% en facultativos y al 61,8±7,4% en sanitarios no facultativos, p<0,001).
En 2015, la proporción de respuestas adecuadas en conocedores de SALUD SEGURA osciló desde el 37,0% (IC95%: 30,8-43,1) en «apoyo de la gerencia en seguridad del paciente» hasta el 60,5% (IC95%: 54,4-66,5) en «respuesta no punitiva a los errores». La valoración del nivel de seguridad obtuvo un 68,2% (IC95%: 58,3-78,1) de puntuaciones excelentes. Por estratos, se detectaron diferencias en la dimensión «frecuencia de episodios notificados», donde el personal no facultativo puntuó mejor que el resto (70,8±9,1% frente al 47,9±11,6% en residentes y al 53,7±10,8% en facultativos, p<0,001). Del mismo modo, en los que afirmaron no conocer el proyecto, la peor puntuación fue también para el «apoyo de la gerencia en seguridad del paciente» (38,3%, IC95%: 33,0-43,5), la mejor para la «respuesta no punitiva» (61,2%, IC95%: 56,2-66,3), y la valoración del nivel de seguridad se situó en el 69,5% (IC95%: 61,2-77,8).
Por último, la dimensión «apoyo de la gerencia» obtiene mejores resultados que los iniciales de 2012 (31,4%, IC95%: 28,4-39,7) en ambos grupos de 2015 (37,0%, IC95%: 30,9-43,1 en conocedores, y 38,3%, IC95%: 33,1-43,4 en no conocedores), aunque de forma no significativa.
DiscusiónEl mayor reto para lograr un sistema sanitario más seguro y de más calidad es cambiar la percepción del error y del riesgo clínico como una amenaza para la buena reputación y el prestigio profesional por la consideración de los mismos como oportunidades para mejorar el sistema y reducir los riesgos que conlleva la atención sanitaria14. Para ello es necesario crear, en organizaciones y profesionales, un entorno cultural que favorezca una actitud más transparente y que permita la discusión abierta y participativa sobre los errores, los riesgos asumidos y el análisis de accidentes e incidentes, con la finalidad de aprender de ellos y promover una retroalimentación sobre los fallos con todos los involucrados, para que puedan implicarse y responsabilizarse individual y corporativamente en la mejora de los resultados15. Esta labor no es solo un deber personal de cada profesional, sino también de la institución sanitaria como organización, que adquiere obligaciones respecto a la seguridad de las personas a las que atiende16. En este último marco puede enmarcarse el proyecto SALUD SEGURA, considerado consistentemente por los profesionales como una herramienta bastante útil para contribuir a la mejora de la seguridad de los pacientes en el AIMO.
En cuanto a la medición de su impacto, la herramienta más utilizada para medir cultura es la encuesta, existiendo diferentes modelos de cuestionario que abordan dimensiones similares. El modelo utilizado en este estudio es uno de los recomendados para uso interno en la Unión Europea a nivel hospitalario17, adaptado al español y disponible en Internet13. A fin de posibilitar comparaciones externas, la construcción de las variables ha sido acorde al modo en que el propio cuestionario evalúa «fortalezas» en cultura de seguridad, si bien su distribución telefónica y no autoadministrada, que es lo habitual en nuestro entorno, aconseja prudencia en este sentido.
Aunque las muestras han sido estratificadas y seleccionadas de forma aleatoria para minimizar sesgos, la imposibilidad de aislar a los profesionales de otras influencias en cultura de seguridad durante el proyecto puede generar factores de confusión que no han podido ser controlados y que limitan la interpretación de los resultados. Estos confusores pueden ser internos, como la propia introducción del sistema de notificación incidentes u otras actividades para el fomento de la seguridad el paciente implementadas en el AIMO, pero también externos, pues la preocupación por la seguridad del paciente es cada vez mayor en los círculos profesionales, como puede comprobarse por el gran número de iniciativas y publicaciones que genera. Por último, no hay que olvidar las propias limitaciones que implica el uso de escalas tipo Likert, en especial el sesgo de aceptación, que refleja el hecho de que los encuestados tienden a estar de acuerdo con las afirmaciones presentadas en positivo, sobre todo teniendo en cuenta que 14 de las 22 preguntas están formuladas en sentido positivo.
No se han encontrado otros trabajos en nuestro entorno donde se hubiese realizado una encuesta sobre seguridad del paciente por vía telefónica. Esto impide comparar las altas tasas de respuestas obtenidas una vez contactado el profesional con las de otros estudios. En cuanto a los resultados obtenidos en la encuesta, la medición inicial de 2012 ofrece perfiles similares y resultados discretamente mejores a los referidos en la escasa bibliografía existente sobre el tema en nuestro entorno13,18,19. No se ha corroborado la percepción más positiva del personal de enfermería frente a los facultativos que se refiere en el análisis del Ministerio de Sanidad13, quizá porque en este no se desagregó a los residentes del resto de médicos. Como se comprueba en nuestro estudio, estos mantienen percepciones muy distintas a la de los médicos de plantilla, y mucho más parecidas a las del personal no facultativo.
Sin embargo, la medición del impacto del proyecto 3años después ofrece resultados a priori paradójicos (fig. 2). Frente a 2012, en las personas que en 2015 se dicen conocedoras de SALUD SEGURA solo se observan pequeñas mejoras no significativas en la percepción del «apoyo de la gerencia a la seguridad» y, en menor grado, de la «franqueza en la comunicación». Por el contrario, existe un empeoramiento significativo, del orden del 10%, en 2 de las dimensiones: «percepción de seguridad» y «retroalimentación y comunicación sobre los errores». Si la medición se hace sobre 2015, entre los que dijeron conocer SALUD SEGURA y los que no, los resultados son superponibles: peores resultados en las mismas dimensiones, aunque en esta ocasión solo de forma significativa en la de «retroalimentación». A pesar de que el resto de variaciones no son significativas, merece la pena comentar las existentes en 2 de ellas. La primera, la «franqueza en la comunicación», que en esta ocasión mejora más ampliamente que frente a 2012. La segunda, el «apoyo de la gerencia», que fue mejor percibida en ambos estratos de 2015 que en 2012. No se han encontrado otros trabajos en nuestro entorno donde se hubiese realizado una evaluación similar, ya que son escasas las intervenciones publicadas20, e incluso estas se circunscriben a ámbitos muy específicos y miden efectos a muy corto plazo21-24.
¿Significa esto que el impacto del proyecto en la cultura de seguridad ha sido negativo o nulo? No, si se tiene en cuenta el grado de madurez de la cultura de seguridad de la organización en que se aplica. Ashcroft et al.25 describen 5 grados consecutivos de madurez: patológico (sin sistemas para promoción de una cultura de seguridad positiva), reactivo (a incidentes o requerimientos), calculador (aproximación sistemática limitada a las circunstancias que rodean los incidentes), proactivo y generativo (donde la seguridad es un elemento central de la misión). En organizaciones inmaduras, casi «patológicas», muchos profesionales pudieran tener una venda en los ojos y ser incapaces de percibir la situación real de seguridad en que desarrollan su actividad, tal y como es medida en la encuesta AHRQ. Las primeras intervenciones para mejorar el clima de seguridad tendrían entonces el efecto de retirar esa venda, ajustando la percepción a la situación real y por ello ofreciendo peores resultados a posteriori en las dimensiones más sensibles. Los datos obtenidos en el estudio (peor «percepción de seguridad» y «retroalimentación y comunicación de errores» y sin embargo orientación a la mejora en «franqueza» y «apoyo de la gerencia») avalan esta hipótesis, explican en parte los buenos resultados de la evaluación efectuada por Saturno et al.13 en 2008 y son compatibles (aunque sus autores no discutieron este efecto) con algunos resultados recientemente obtenidos en 2 hospitales suecos26. No obstante, son necesarios más estudios que corroboren este hallazgo. Por todo ello, quizá el uso de herramientas de evaluación que contemplen explícitamente el grado de madurez de la organización donde se aplican, como la Manchester Patient Safety Culture Assessment Tool27,28, podría ser más útil para monitorizaciones y evaluaciones a largo plazo de la cultura de seguridad y más adecuado en lo que a medición de cambios culturales se refiere29.
Mejorar la cultura de seguridad arraigada en una organización no es empresa fácil ni rápida29, aunque proyectos bien valorados por los profesionales a los que se dirige, como el analizado en este estudio, son capaces de producir cambios en su percepción de seguridad al cabo de pocos años y pueden resultar de gran valor. No obstante, una intervención aislada nunca es suficiente: es necesario aplicar dinámicas de mejora continua20, priorizando intervenciones en función del grado de madurez de la organización, para lo que existen herramientas específicas que han demostrado su utilidad30.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.