La ocurrencia de efectos adversos (EA) es un problema presente en todos los niveles asistenciales y genera una carga importante de morbimortalidad. En España se han realizado 2 estudios nacionales de EA: uno en hospitales y otro en atención primaria; sin embargo, aún no se han estudiado aquellos EA que detectados durante un proceso de hospitalización hubieran tenido su origen en una atención sanitaria previa. El objetivo de este estudio es conocer las características de los pacientes con EA y la frecuencia, naturaleza, evitabilidad, gravedad e impacto de los EA prehospitalarios que se detectaron en la hospitalización índice, y comparar los de origen ambulatorio y los de origen no ambulatorio.
MétodoEstudio de serie de casos, con componentes analíticos, de una muestra de sujetos incluidos en el Estudio Nacional de Efectos Adversos ligados a la Hospitalización (ENEAS). Los datos cualitativos se presentan como proporciones con su intervalo de confianza (IC). Para el análisis comparativo de datos cualitativos, se utilizó el test de χ2.
ResultadosDe un total de 5.624 pacientes, un 2,3% (n=131) (IC del 95%: 1,94–2,72) presentó algún EA prehospitalario, y de éstos, en el 40,5% (n=53) (IC del 95%: 32,05–48,86) el EA fue evitable. En 44 pacientes el origen del EA fue ambulatorio y en 85 pacientes el origen fue no ambulatorio.
Los pacientes con EA ambulatorio son mujeres de edad avanzada y hombres de mediana edad que consultan por problemas médicos y el EA suele estar relacionado con la utilización de medicamentos. Los pacientes con EA no ambulatorio con mayor frecuencia son hombres de edad avanzada, que ingresan en servicios tanto médicos como quirúrgicos y los EA están relacionados, además de con los medicamentos, con las infecciones nosocomiales y los procedimientos.
ConclusionesLas características de los pacientes con EA y los EA ocurridos durante el período de “prehospitalización” son diferentes si se originan en un contexto ambulatorio o no ambulatorio. Por lo tanto, las estrategias de prevención deben tener en cuenta estas diferencias.
The occurrence of adverse events is a problem at all levels of care and creates a significant burden of morbidity and mortality. In Spain there have been significant investigations of adverse effects (AE) in hospitals and primary care, however, studies of pre-hospital care are not yet developed. The aim of this study was to determine the frequency, type, preventability, severity and impact of “pre-hospital” adverse events, which were detected in the hospitalization index and the comparing those that occurred in ambulatory and non-ambulatory care.
MethodCase Series Study, with analytical components, of a sample of subjects included in the “National study of adverse events related to hospitalization (ENEAS). Qualitative data are presented as proportions with confidence intervals. For comparative analysis of qualitative data, we used the chi-square test.
ResultsOf a total of 5624 patients, 2.3% (N=131) (95%CI: 1.94–2.72) had an AE that occurred prior to hospitalization or “pre-hospital”, and 40.5% of these (N=53) (95%CI: 32.05–48.86) were preventable. In 44 patients the AE had its origin in ambulatory care and 85 patients in non-ambulatory care.
The characteristic of patients with ambulatory AE are men and older women (median 76 years) who consulted for medical problems (84.1%) and the AE were related to medication in 77.8%. The characteristic of patients with non-ambulatory AE, were men (median 73 years), consulting for medical and surgical problems (44,7–55,3%) and the EA is related to medications, infections and procedures.
ConclusionsThe characteristics of patients with AE and undesirable effects that occurred during pre-hospitalization period depended on whether they originated during ambulatory care or non-ambulatory care. Therefore prevention strategies should take these differences into account.
Los estudios en seguridad del paciente nos muestran una alta frecuencia de efectos adversos (EA) que se identifican durante los procesos de hospitalización; de éstos, casi la mitad son evitables1,2. Todo hace pensar que esta realidad también afecta a la atención ambulatoria, ya que los 2 niveles asistenciales conforman el mismo sistema sanitario. Si sumamos a esto la presencia de un elevado y creciente número de actividades asistenciales hospitalarias que han pasado a ser ambulatorias, podemos convenir que los EA en este ámbito serán un problema emergente y una causa importante de morbimortalidad.
Para las autoridades sanitarias españolas el estudio de EA es una estrategia prioritaria, a partir de la cual deben promoverse políticas y programas de seguridad del paciente3. En el año 2005 se realizó en 24 hospitales españoles el Estudio Nacional de Efectos Adversos ligados a la Hospitalización (ENEAS)4. Presentó una incidencia de pacientes con EA relacionados con la atención sanitaria del 9,3% (525/5.624) (intervalo de confianza [IC] del 95%: 8,6–10,1%) y con la asistencia hospitalaria (excluidos los originados en atención primaria [AP] y consultas externas y detectados en esa hospitalización) del 8,4% (473/5.624) (IC del 95%: 7,7–9,1); el 42,6% (278/652) eran evitables.
Estos resultados se encuentran entre las tasas alcanzadas en estudios realizados en otros países con igual metodología, en los que se observa una incidencia de EA en rangos del 4 al 17% y con una evitabilidad de entre el 40 y el 50%5–10.
En el año 2008 se publicó el estudio de los EA en AP (APEAS)11 en España, que puso de manifiesto que la prevalencia de EA era del 11,2‰ consultas (IC del 95%: 10,52–11,85), con una evitabilidad del 70,2%, y que en el 48,2% de los casos, los factores causales del EA estaban relacionados con la medicación.
Si el ENEAS observó que algunos EA identificados en el hospital, se habían originado en AP, el APEAS evidenció que algunos EA identificados en AP habían tenido su origen en el hospital, lo que mostraba en definitiva que los EA son un problema común de todos los niveles asistenciales12,13. Sin embargo, en nuestro ámbito, aún no se ha realizado ningún estudio específico de los EA originados fuera del contexto hospitalario o prehospitalario y que se hayan identificado en un proceso de hospitalización. El estudio ENEAS identificó este grupo de pacientes, abriendo así un espacio de discusión específica4.
El origen de los EA que se estudia en un proceso de hospitalización es variado: se identifican aquéllos ocurridos en el mismo proceso de hospitalización del estudio y también los originados en una atención previa o prehospitalarios. Los EA prehospitalarios pueden tener un origen ambulatorio (AP o consultas externas de especialidades) y no ambulatorio (origen en otro hospital en una asistencia previa o en el mismo hospital en otra hospitalización, en otro servicio del mismo hospital o en atención de urgencias).
El objetivo de este estudio es conocer las características de los pacientes con EA y la frecuencia, naturaleza, evitabilidad, gravedad e impacto de los EA prehospitalarios que se detectaron en la hospitalización índice, y comparar los de origen ambulatorio y los de origen no ambulatorio.
MétodoSe estudió una serie de casos, con componentes analíticos, de una muestra de sujetos incluidos en el ENEAS4.
Se consideró caso y se incluyó en el estudio aquel EA identificado en el proceso de hospitalización cuyo origen era anterior al ingreso índice (EA prehospitalario) y se excluyeron los EA originados y detectados durante la hospitalización índice.
El EA se definió como “accidente imprevisto e inesperado, recogido en la historia clínica que hubiese causado lesión, incapacidad, prolongación de la estancia o fallecimiento, que se derivó de la asistencia sanitaria y no de la enfermedad de base del paciente”. Para determinar que el EA se debía a la asistencia, los revisores puntuaron en una escala de 6 puntos el grado de seguridad que tenían de que el EA pudiera deberse a la asistencia sanitaria y no al proceso patológico (1=no evidencia o pequeña evidencia; 6=evidencia prácticamente segura). Se requería una puntuación superior o igual a 4 para considerarlo como positivo.
Por otra parte, el EA evitable es aquel que “existiendo alguna posibilidad de prevención, se hubiera situado entre moderada y total evidencia de prevención”. Los revisores puntuaron en una escala de 6 puntos el grado de confianza que tenían de que el EA pudiera prevenirse (1=sin evidencia o mínima evidencia; 6=evidencia prácticamente segura). También se requirió una puntuación superior o igual a 4 para considerarlo como positivo.
Se realizó un análisis univariante para la descripción de los casos (mediana y amplitud intercuartil [AI] para variables continuas y frecuencias para variables categóricas, y se calculó su IC). Para el análisis comparativo de datos cualitativos se utilizó el test de χ2, y se consideraron significativos valores de p inferiores a 0,05. El análisis estadístico se realizó mediante el programa SPSS versión 15.0.
Los EA se identificaron con la “Guía de cribado de efectos adversos” adaptada del estudio de Harvard5. Esta guía consta de 19 criterios que alertan de la posibilidad de estar frente a un EA, de los que 6 hacen referencia a un posible origen ambulatorio (tabla 1).
Ítems de la guía de cribado que hacen referencia a un posible origen ambulatorio
| 1. Hospitalización previa durante el último año en paciente menor de 65 años, u hospitalización previa en los últimos 6 meses en paciente igual o mayor de 65 años |
| 2. Tratamiento antineoplásico en los 6 meses previos a la hospitalización |
| 3. Traslado a otro hospital de agudos |
| 4. Intervención quirúrgica abierta no prevista, o ingreso (para intervención) después de una intervención ambulatoria programada, sea laparoscópica o abierta |
| 5. Algún daño o complicación relacionada con cirugía ambulatoria o con un procedimiento invasivo que resultara en ingreso o valoración en el servicio de urgencias |
| 6. Cualquier tipo de infección nosocomial |
Médicos entrenados que utilizaron el Formulario Modular para Revisión Retrospectiva de Casos (MRF2)14 revisaron las historias cribadas como positivas para identificar y caracterizar los EA.
El MFR2 está validado y se utiliza habitualmente en los estudios españoles15. Consta de 5 módulos que permiten identificar el EA, describir la lesión y sus efectos, como la invalidez que causa el EA a través de la valoración del deterioro físico (escala de Rosser), el dolor y el trauma emocional. También se caracterizan las circunstancias de la hospitalización en las que ocurrió el efecto, los principales problemas en el proceso asistencial y los factores causales y las posibilidades de prevención. Los datos recogidos para el estudio estaban anonimizados y los sujetos incluidos eran imposibles de identificar.
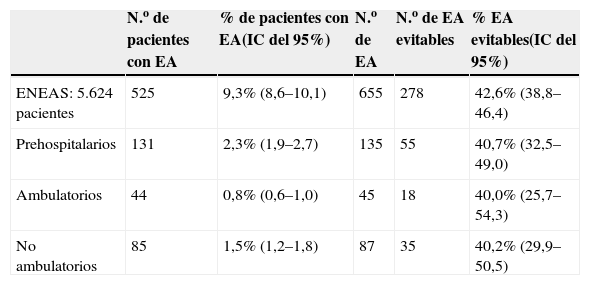
ResultadosDe un total de 5.624 pacientes revisados en el estudio ENEAS, 131 tuvieron un EA que se produjo antes del proceso de hospitalización o prehospitalario, lo que representó una frecuencia del 2,3% del total de pacientes estudiados. Los 131 pacientes acumularon 135 EA, y de éstos el 40,7% se consideraron evitables.
De los pacientes con EA prehospitalario, en 44 el origen del EA fue ambulatorio y en 85 pacientes fue no ambulatorio (tabla 2).
Distribución de los pacientes con efectos adversos y efectos adversos prehospitalarios según origen de éstos
| N.o de pacientes con EA | % de pacientes con EA(IC del 95%) | N.o de EA | N.o de EA evitables | % EA evitables(IC del 95%) | |
| ENEAS: 5.624 pacientes | 525 | 9,3% (8,6–10,1) | 655 | 278 | 42,6% (38,8–46,4) |
| Prehospitalarios | 131 | 2,3% (1,9–2,7) | 135 | 55 | 40,7% (32,5–49,0) |
| Ambulatorios | 44 | 0,8% (0,6–1,0) | 45 | 18 | 40,0% (25,7–54,3) |
| No ambulatorios | 85 | 1,5% (1,2–1,8) | 87 | 35 | 40,2% (29,9–50,5) |
EA: efectos adversos; ENEAS: Estudio Nacional de Efectos Adversos ligados a la Hospitalización; IC: intervalo de confianza.
En los pacientes con EA ambulatorio la proporción de hombres y mujeres fue semejante, mientras que en los pacientes con EA no ambulatorio la proporción de hombres fue mayor que la de mujeres (61,7%), aunque la diferencia no alcanzó significación estadística. A la vez, la edad mediana de los pacientes con EA ambulatorio y no ambulatorio fue similar en ambos grupos (72,8 años [AI: 10,65] y 72,1 años [AI: 27,68]).
Sin embargo, entre los pacientes con EA ambulatorio, las mujeres presentaban una edad mediana mayor (76,0 años; AI: 7,17) que los hombres (70,5 años; AI: 19,35) y, por el contrario, en el grupo de pacientes con EA no ambulatorio la edad mediana de las mujeres fue menor que la de los hombres (64,9 años [AI: 39,10] versus 72,8 años [AI: 22,74]).
La asistencia sanitaria prestada a los pacientes con EA ambulatorio estuvo relacionada en un 84,1% (n=37) con la especialidad médica, mientras que en el grupo no ambulatorio, cuyo origen era previo al episodio de hospitalización analizado, fue semejante entre las especialidades médica en un 44,7% (n=38) y quirúrgica en un 55,3% (n=47). La diferencia fue estadísticamente significativa (p=0,001).
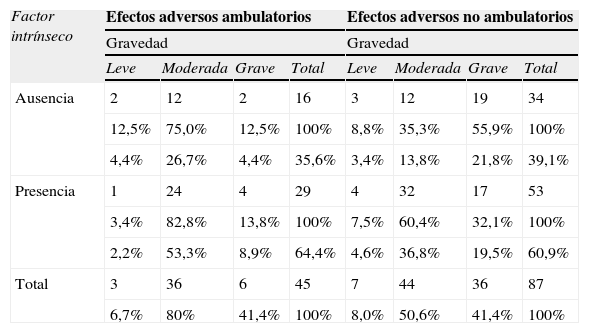
Al explorar los posibles factores asociados a la frecuencia de EA, se observó que en los pacientes con EA de origen ambulatorio y no ambulatorio, el porcentaje de pacientes que presentaban algún factor de riesgo intrínseco era similar: el 63,6 y el 61,2%, respectivamente (p=0,785).
En los pacientes con EA de origen ambulatorio se identificaron 45 EA, el 62,2% (n=28) en AP y el 37,8% (n=17) en consultas externas de atención especializada. En los pacientes con EA de origen no ambulatorio se identificaron 87 EA, el 55,2% (n=48) en el mismo servicio en una atención previa; el 19,5% (n=17) en otro servicio del hospital; el 14,9% (n=13) en urgencias, y el 10,3% (n=9) en otro hospital.
Los 45 EA de origen ambulatorio fueron mayoritariamente de gravedad moderada (80%), tanto para aquellos que presentaban factores de riesgo intrínseco como para aquellos que no los presentaban. La gravedad en los EA no ambulatorios se distribuyó mayoritariamente entre moderada (50,6%) y grave (41,4%), tanto para los que presentaban factores de riesgo intrínsecos como para los que no los presentaban (tabla 3).
Presencia o ausencia de factor de riesgo y gravedad de los efectos adversos ambulatorios y no ambulatorios
| Factor intrínseco | Efectos adversos ambulatorios | Efectos adversos no ambulatorios | ||||||
| Gravedad | Gravedad | |||||||
| Leve | Moderada | Grave | Total | Leve | Moderada | Grave | Total | |
| Ausencia | 2 | 12 | 2 | 16 | 3 | 12 | 19 | 34 |
| 12,5% | 75,0% | 12,5% | 100% | 8,8% | 35,3% | 55,9% | 100% | |
| 4,4% | 26,7% | 4,4% | 35,6% | 3,4% | 13,8% | 21,8% | 39,1% | |
| Presencia | 1 | 24 | 4 | 29 | 4 | 32 | 17 | 53 |
| 3,4% | 82,8% | 13,8% | 100% | 7,5% | 60,4% | 32,1% | 100% | |
| 2,2% | 53,3% | 8,9% | 64,4% | 4,6% | 36,8% | 19,5% | 60,9% | |
| Total | 3 | 36 | 6 | 45 | 7 | 44 | 36 | 87 |
| 6,7% | 80% | 41,4% | 100% | 8,0% | 50,6% | 41,4% | 100% | |
La evitabilidad en los EA de toda la muestra fue del 40%. En los EA de ámbito ambulatorio se observó que los leves y moderados eran evitables en un 33,3% y los graves en un 83,3%. En los no ambulatorios, los EA leves son evitables en un 42,9%, los moderados en un 36,4% y los graves en un 44,4%. La diferencia no fue estadísticamente significativa; sin embargo, mostró una tendencia: a mayor gravedad, mayor evitabilidad.
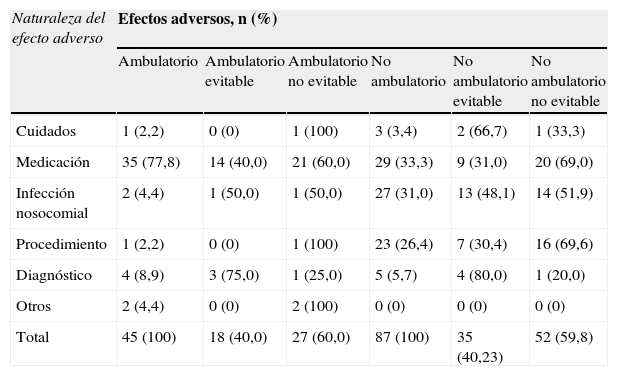
En la distribución de los factores causales presentes en la naturaleza del EA, se observó que los EA ambulatorios en su mayoría se relacionaban con la medicación en un 77,8%. El 22,2% restante agrupó otros factores causales, como diagnóstico, infección nosocomial, cuidados, procedimientos u otros.
En el grupo de EA no ambulatorios la distribución de los factores causales estuvieron relacionados con la medicación (33,3%), las infecciones nosocomiales (31,0%) y los procedimientos (26,4%); estos 3 factores agruparon el 90% de los EA.
Por otro lado, los EA relacionados con la medicación se consideraron evitables en el 40%, y los EA no ambulatorios, en el 31%. En ambos grupos hubo más EA evitables en aquéllos relacionados con el diagnóstico (tabla 4).
Naturaleza y evitabilidad de los efectos adversos prehospitalarios, según origen ambulatorio y no ambulatorio
| Naturaleza del efecto adverso | Efectos adversos, n (%) | |||||
| Ambulatorio | Ambulatorio evitable | Ambulatorio no evitable | No ambulatorio | No ambulatorio evitable | No ambulatorio no evitable | |
| Cuidados | 1 (2,2) | 0 (0) | 1 (100) | 3 (3,4) | 2 (66,7) | 1 (33,3) |
| Medicación | 35 (77,8) | 14 (40,0) | 21 (60,0) | 29 (33,3) | 9 (31,0) | 20 (69,0) |
| Infección nosocomial | 2 (4,4) | 1 (50,0) | 1 (50,0) | 27 (31,0) | 13 (48,1) | 14 (51,9) |
| Procedimiento | 1 (2,2) | 0 (0) | 1 (100) | 23 (26,4) | 7 (30,4) | 16 (69,6) |
| Diagnóstico | 4 (8,9) | 3 (75,0) | 1 (25,0) | 5 (5,7) | 4 (80,0) | 1 (20,0) |
| Otros | 2 (4,4) | 0 (0) | 2 (100) | 0 (0) | 0 (0) | 0 (0) |
| Total | 45 (100) | 18 (40,0) | 27 (60,0) | 87 (100) | 35 (40,23) | 52 (59,8) |
Con respecto a la valoración del grado de incapacidad, en el grupo de ambulatorios el 20,9% presentó una peor valoración (excluyendo el fallecimiento): grave incapacidad laboral en un 7% (n=3), incapacidad laboral absoluta en un 11,6% (n=5) e incapacidad para deambular en un 2,3% (n=1). En el grupo de los no ambulatorios, un 38,2%, excluyendo los fallecimientos, agrupó los pacientes peor valorados: grave incapacidad laboral en un 13,8% (n=12), incapacidad laboral absoluta en un 17,4% (n=15), incapacidad para deambular en un 1,2% (n=1) y encamado en un 5,8% (n=5) (p=0,266).
En el 21,4% (n=9) de los casos de origen ambulatorio se consideró que existía dolor moderado, y en el 78,6% (n=33) restante se consideró que no existía dolor o era leve. En el grupo con EA de origen no ambulatorio, en el 65,5% (n=53) de los casos se evidenció que no existía dolor o éste era leve; en el 32,1% (n=26), dolor moderado, y en el 2,5% (n=2), grave.
En la evaluación del trauma emocional, se destaca que de los pacientes con EA de origen ambulatorio, sólo en 4 casos (9,3%) se consideró la existencia de un trauma grave con efecto superior a 12 meses. Sin embargo, en los casos de EA no ambulatorios hubo sólo 2 personas (2,5%) en las que el trauma se catalogó como grave.
De los 5 EA que estuvieron relacionados con fallecimiento, en 2 casos el origen del EA fue ambulatorio y en 3 casos, no.
DiscusiónEl análisis parcial de los datos del estudio ENEAS16 permite avanzar en la identificación de la “punta del iceberg” de los problemas de seguridad asociados a la atención extrahospitalaria, y nos aporta una valiosa información sobre los EA que se originan antes del proceso de hospitalización o prehospitalarios, y que se identifican durante éste. Esta información nos ha permitido conocer de estos últimos las características de los pacientes, su gravedad, naturaleza, impacto y evitabilidad e identificar áreas de mejora continua de la calidad de atención en salud.
El perfil del paciente con EA ocurrido durante la asistencia ambulatoria es el de una mujer de edad avanzada y un hombre de mediana edad, que consultan por problemas médicos, no quirúrgicos, y el EA suele estar relacionado con la utilización de medicamentos. Estas características son diferentes a las del paciente con EA no ambulatorio. En éstos, el perfil es con mayor frecuencia un hombre de edad avanzada que ingresa en servicios tanto médicos como quirúrgicos, y los EA están relacionados, además de con los medicamentos, con las infecciones nosocomiales y los procedimientos.
Por lo tanto, las estrategias preventivas en materia de seguridad del paciente deben tener en cuenta estas diferencias para priorizar acciones específicas en los distintos ámbitos.
Consideramos que aunque la frecuencia detectada de EA de origen ambulatorio es baja, resulta un problema de salud pública relevante si tenemos en cuenta la alta frecuentación de este tipo de consulta.
Los EA que aparecen en el ámbito ambulatorio ocasionan un menor grado de invalidez y de dolor, como ocurre en el estudio APEAS11, que aquellos que se originan en ámbitos no ambulatorios, estrechamente relacionados con la actividad hospitalaria. Estos últimos presentan características semejantes a las encontradas en el estudio ENEAS16.
La evitabilidad en términos generales es semejante en ambos grupos, y los EA relacionados con los medicamentos son los que alcanzan un mayor porcentaje de evitabilidad. Consideramos este resultado importante, porque indica que un porcentaje de EA dejaría de producirse si se toman las medidas adecuadas y oportunas. En consistencia con otros estudios, la asistencia sanitaria relacionada con los medicamentos, inserta en un contexto ambulatorio, ofrece todavía más oportunidades de mejora11,17.
En el estudio ENEAS16 la evitabilidad de los EA de ámbito hospitalario no se relacionó con su gravedad; sin embargo, en nuestro estudio, en los EA de ámbito ambulatorio, a mayor gravedad se observa una mayor evitabilidad, lo que haría más apremiante el desarrollo de estrategias dirigidas a la prevención de los EA graves y evitables. No obstante, serían necesarios estudios específicos en este ámbito, que confirmasen estos resultados, dado que pueden ser poco precisos por las limitaciones del estudio.
En relación con el impacto de los EA prehospitalarios tanto de origen ambulatorio como no ambulatorio, se identifican pacientes que como consecuencia del EA presentan graves incapacidades, con dificultades para la incorporación al trabajo y que tienen dolor, trauma emocional, e incluso puede haber fallecimiento; si bien es cierto que aparecen con menor frecuencia que en los estudios realizados en los hospitales, dado que se caracterizan como evitables, ésta es una excelente oportunidad para la mejoría de la calidad y de la seguridad del paciente.
Si comparamos nuestros resultados con los estudios realizados en Canadá18 y EE. UU.19 y que se llevaron a cabo en el contexto que nos ocupa, identificamos diferencias. La frecuencia de EA de origen ambulatorio encontrada en el estudio de la base de datos de Colorado y Utah19 fue la mitad a la encontrada en nuestro estudio. Sin embargo, la investigación realizada en el hospital de Ottawa18 identifica un valor muy superior al nuestro. La evitabilidad que presentaron ambos fue mayor a la cifra alcanzada en nuestro estudio.
La mayor frecuencia de la medicación como causa del EA es semejante a la publicada en los estudios de referencia; sin embargo, es destacable que en nuestro estudio, al igual que en el de Forster18, la frecuencia sea mucho mayor que la encontrada en el estudio de AP11, situación que puede estar basada en que este factor causal requiere con mayor frecuencia la hospitalización para solucionarse.
Las diferencias encontradas con los estudios mencionados, pueden venir explicadas porque tienen desde su diseño finalidades bien distintas. Los objetivos del estudio de Forster, por ejemplo, son encontrar el momento y el lugar donde se produce el EA, lo que aparentemente favorecería la presencia de un mayor número de casos. Además, tienen diferencias en las definiciones, en las divisiones de la estructura del sistema sanitario, en la valoración de los revisores, etc. Estas diferencias hacen que las comparaciones deban efectuarse con mucha cautela. Por otra parte, que los 3 estudios ofrezcan resultados tan diferentes justifica que nuevos trabajos revisen a fondo esta cuestión.
Finalmente, nuestro estudio presenta limitaciones relacionadas fundamentalmente con la metodología, porque los objetivos planteados ahora son muy distintos a los que originaron el estudio ENEAS16, cuya base de datos se utiliza en este trabajo. Presenta, además, todas las limitaciones señaladas en él, como las referidas a los sesgos de información relacionados con la recogida de datos de la historia clínica que, en el caso de una deficiente calidad de ésta, puede estar infraestimando la frecuencia real de EA en este ámbito. Esta limitación puede estar agudizada en nuestro caso debido a que el EA ocurre en la atención previa a la hospitalización, y de este ámbito, la información disponible en la historia clínica hospitalaria, es pobre o nula.
No obstante, nos ha permitido identificar diferencias entre el ámbito prehospitalario ambulatorio y el no ambulatorio, que nos muestra un problema relevante que requiere un abordaje específico.
Los resultados aportan indicios que pueden contribuir a orientar las estrategias y políticas de mejora continua de calidad que se instalen en el sector salud, en relación con la seguridad del paciente, y específicamente en la atención ambulatoria en España, como, por ejemplo, en el uso adecuado de medicamentos, específicamente en mujeres de edad avanzada, que acuden por atención médica.