El objetivo de este trabajo es conocer el grado de implantación de la vía clínica (VC) de la hernia inguinal (HI) y su impacto en la satisfacción del paciente.
Material y métodoEl 2 de enero de 2008 se implantó en nuestro hospital la VC de la HI tras 3 meses de estudio piloto. Se estudió a todos los pacientes intervenidos de HI e incluidos en la VC durante el año 2008. Los criterios de evaluación incluyen el grado de cumplimiento, los indicadores de efectividad en la atención clínica y los indicadores de satisfacción basados en la encuesta.
ResultadosTras la implantación de la VC y después de un año de la puesta en marcha se realizaron 582 reparaciones de HI. Se excluyó del estudio a 85 casos (14,6%) por no cumplir los criterios de inclusión. Finalmente el estudio se realizó con 497 pacientes. Edad media: 56,6 años (21–88); 49 mujeres (9,8%) y 448 hombres (90,2%); 273 hernias derechas (54,3%) y 224 hernias izquierdas (45,7%); 473 hernias primarias (95,2%) y 24 hernias reproducidas (4,8%); 441 hernias unilaterales (88,7%) y 56 hernias bilaterales (11,3%). Estancia media: 1,1 días (1–11). Grado de cumplimiento de la estancia: 96,8%. Grado de cumplimiento de la profilaxis quirúrgica: 87,7%. Grado de cumplimentación de los registros de la VC por enfermería: 86,5%. Grado de cumplimentación de los registros de la VC por el personal médico: 80,7%. Morbilidad global: 16%. Consentimiento informado correctamente cumplimentado: 97,8%. Entrega del informe definitivo el día del alta: 98,6%. Se recogieron 369 encuestas de satisfacción (índice de respuesta del 74,2%). Grado de satisfacción de la información recibida: 96%. Correcto tratamiento del dolor: 87,6%. Estancia adecuada: 81%. Hostelería entre aceptable y buena: 95%. Grado de satisfacción con la atención recibida: 97,5%. El 97,4% de los pacientes estudiados recomendaría a un familiar este servicio.
ConclusiónLa puesta en marcha de la VC de la HI ha supuesto una buena integración de los servicios implicados en esta. Los pacientes han manifestado un alto nivel de satisfacción con el servicio recibido, pero hay aspectos que debemos mejorar en la información y la comunicación con el paciente, en los protocolos de actuación, en los criterios de evaluación, en los registros de la VC y en el modelo de la encuesta de satisfacción.
The objective of this work is to assess the level of implementation of an inguinal hernia clinical pathway and its impact on the patient satisfaction.
Material and methodAn inguinal hernia repair clinical pathway was introduced in our service in January 2008. We studied all patients included in the clinical pathway since its introduction. The evaluation variables included: level of implementation, indicators of effectiveness in clinical care, and indicators of satisfaction based on a questionnaire.
ResultsDuring the first year of introducing the clinical pathway we operated on 582 patients for hernia repair. We excluded 85 cases (14.6%) from the study, due to not fulfilling the inclusion criteria. The study was finally conducted with 497 patients, 49 (9.8%) women and 448 (90.2%) men. The mean age of these patients was 56.6 (21–88) years old. A right hernia repair was performed on 273 cases (54.3%) and 224 (45.7% on the left hernia. In 473 (95.2%) it was a primary hernia and a recurrence in 24 (4.8%). In 441(88.7%) it was a unilateral hernia and 56 (11.3%) a bilateral hernia.
The mean length of hospital stay was 1.1 (1–119) days. The level of compliance with length of hospital stay was 96.8%. The level of compliance with surgical prevention was 87.7%. Level of document management by the nursing staff was 86.5% and for doctors it was 80,7%. Overall morbidity was 6%. The informed consent was correctly executed in 97,8% of the cases and 98.6% of patients were given a final report on the day of leaving hospital. A total of 369 satisfaction questionnaires were collected, which was a response rate of 74.2%. Almost all (96%) patients were satisfied with the received information, 87.6% said their pain was managed correctly, and 81% found stay appropriate, and 95% said their hospital stay was between acceptable and good. The level of satisfaction with the care received was 97.5%, and 97.4% of the patients studied would recommend the hospital to a friend or family.
ConclusionThe introduction of a clinical pathway for inguinal hernia repair has led to a good integration, the services involved in the same. Patients have expressed a high level of satisfaction with the service received, but there are aspects that we must improve: in the information and communication with the patient, the action protocols, evaluation criteria, the VC ¿clinical pathway? Registers, and the satisfaction survey model.
La vía clínica (VC) es un documento consensuado basado en la evidencia científica que orienta al profesional sobre la actuación por seguir en un proceso patológico específico, es decir, es una estrategia en la que la atención asistencial de un procedimiento se estandariza y se predetermina1.
La VC constituye una herramienta muy útil para reducir la variabilidad en la práctica asistencial, minimizar los errores, optimizar los resultados clínicos, mejorar la integración entre niveles asistenciales, optimizar los recursos y mejorar el seguimiento del proceso asistencial. En definitiva, ofrecer una mejor calidad en la asistencia sanitaria, lo que favorece a los 3 actores del proceso asistencial: paciente, proveedor y financiador2–5.
Los procesos susceptibles de incluirse en una VC son aquellos que tienen una evolución predecible, son frecuentes y, por tanto, con gran impacto sanitario. La hernia inguinal (HI) es una enfermedad muy prevalente en la población general y representa un serio problema de salud en el mundo, hasta el punto que entre el 10–15% de las intervenciones quirúrgicas realizadas por un servicio de cirugía general en un año tiene que ver con procesos relacionados con la HI. En nuestro servicio representa el 30% de toda la actividad quirúrgica en un año. En España, esta enfermedad afecta al 5% de la población y su reparación quirúrgica representa el segundo procedimiento más frecuente realizado por los servicios de cirugía general6,7.
La HI pasó de ser una enfermedad de poco interés a ser en la actualidad foco de atención creciente en los ámbitos académicos y cientificotecnológicos, tanto por su frecuencia como por su impacto en incapacidad laboral, social y complicaciones asociadas8–10.
La reparación de la HI tiene una rápida recuperación tras la intervención, ya que tiene un período de hospitalización corto, lo que permite que sea un procedimiento altamente predecible, por lo que constituye un proceso idóneo para establecer una VC.
El objetivo de este trabajo es conocer el grado de implantación de la VC de la HI y su impacto en la satisfacción del paciente.
Material y métodoEl 2 de enero de 2008, tras una prueba piloto de 3 meses, se estableció la VC de la HI en el Servicio de Cirugía General y Digestiva del Hospital Central de la Cruz Roja San José y Santa Adela de Madrid.
La prueba piloto consistió en la implementación de la VC de la HI durante los meses septiembre, octubre y noviembre de 2007 con el propósito de evaluar su viabilidad en el Servicio de Cirugía General, el Servicio de Anestesia y el Servicio de Enfermería. La prueba piloto se valoró como positiva, pues no hubo ninguna incidencia, y la VC se implantó con total aceptación de todos los estamentos implicados en esta.
Los criterios de inclusión en la VC fueron los siguientes: pacientes diagnosticados de HI, ingreso programado, intervención realizada en la mañana del ingreso y alta al día siguiente por la mañana. Analítica con función hepática normal y American Society of Anesthesiology I–II.
Los criterios de exclusión en la VC fueron los siguientes: pacientes que precisan de otro tipo de intervención asociada a la reparación de la hernia, pacientes que no cumplen los criterios de inclusión descritos y reparación herniaria por vía laparoscópica.
La VC incluyó los siguientes protocolos específicos para este proceso:
- 1.
Protocolo de actuación al ingreso en planta, en sala de preparación quirúrgica, en quirófano y en sala de recuperación postoperatoria de enfermeras, anestesistas y cirujanos.
- 2.
Protocolo de tratamiento y cuidados en el postoperatorio inmediato, que incluyó el inicio de la ingesta de alimentos, la deambulación y la pauta de analgesia.
- 3.
Protocolo de profilaxis antibiótica.
Los criterios para el alta hospitalaria fueron los siguientes: escala analógica visual del dolor menor de 3, heridas en buen estado, tolerancia a la ingesta de alimentos y ausencia de complicaciones.
Se utilizó una serie de documentos de soporte:
- •
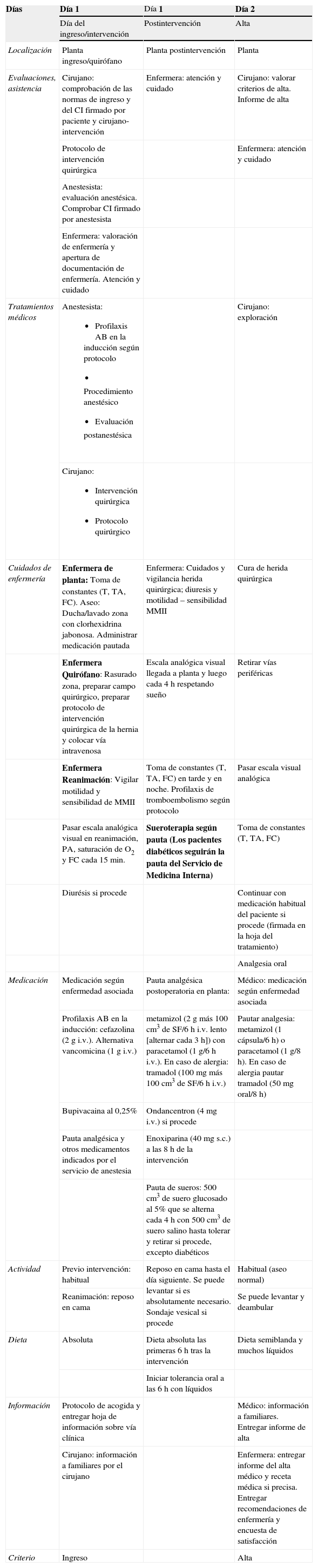
Matriz temporal. En este documento se mostraba la secuencia de acontecimientos y se incluían las pautas de actuación médica y de enfermería, medicación, actividad física, dieta e información al paciente y a los familiares (tabla 1).
Tabla 1.Matriz temporal de la vía clínica de la herniorrafia inguinal
Días Día 1 Día 1 Día 2 Día del ingreso/intervención Postintervención Alta Localización Planta ingreso/quirófano Planta postintervención Planta Evaluaciones, asistencia Cirujano: comprobación de las normas de ingreso y del CI firmado por paciente y cirujano-intervención Enfermera: atención y cuidado Cirujano: valorar criterios de alta. Informe de alta Protocolo de intervención quirúrgica Enfermera: atención y cuidado Anestesista: evaluación anestésica. Comprobar CI firmado por anestesista Enfermera: valoración de enfermería y apertura de documentación de enfermería. Atención y cuidado Tratamientos médicos Anestesista: - •
Profilaxis AB en la inducción según protocolo
- •
Procedimiento anestésico
- •
Evaluación postanestésica
Cirujano: exploración Cirujano: - •
Intervención quirúrgica
- •
Protocolo quirúrgico
Cuidados de enfermería Enfermera de planta: Toma de constantes (T, TA, FC). Aseo: Ducha/lavado zona con clorhexidrina jabonosa. Administrar medicación pautada Enfermera: Cuidados y vigilancia herida quirúrgica; diuresis y motilidad – sensibilidad MMII Cura de herida quirúrgica Enfermera Quirófano: Rasurado zona, preparar campo quirúrgico, preparar protocolo de intervención quirúrgica de la hernia y colocar vía intravenosa Escala analógica visual llegada a planta y luego cada 4h respetando sueño Retirar vías periféricas Enfermera Reanimación: Vigilar motilidad y sensibilidad de MMII Toma de constantes (T, TA, FC) en tarde y en noche. Profilaxis de tromboembolismo según protocolo Pasar escala visual analógica Pasar escala analógica visual en reanimación, PA, saturación de O2 y FC cada 15min. Sueroterapia según pauta (Los pacientes diabéticos seguirán la pauta del Servicio de Medicina Interna) Toma de constantes (T, TA, FC) Diurésis si procede Continuar con medicación habitual del paciente si procede (firmada en la hoja del tratamiento) Analgesia oral Medicación Medicación según enfermedad asociada Pauta analgésica postoperatoria en planta: Médico: medicación según enfermedad asociada Profilaxis AB en la inducción: cefazolina (2g i.v.). Alternativa vancomicina (1g i.v.) metamizol (2g más 100cm3 de SF/6h i.v. lento [alternar cada 3h]) con paracetamol (1g/6h i.v.). En caso de alergia: tramadol (100mg más 100cm3 de SF/6h i.v.) Pautar analgesia: metamizol (1cápsula/6h) o paracetamol (1g/8h). En caso de alergia pautar tramadol (50mg oral/8h) Bupivacaina al 0,25% Ondancentron (4mg i.v.) si procede Pauta analgésica y otros medicamentos indicados por el servicio de anestesia Enoxiparina (40mg s.c.) a las 8h de la intervención Pauta de sueros: 500cm3 de suero glucosado al 5% que se alterna cada 4h con 500cm3 de suero salino hasta tolerar y retirar si procede, excepto diabéticos Actividad Previo intervención: habitual Reposo en cama hasta el día siguiente. Se puede levantar si es absolutamente necesario. Sondaje vesical si procede Habitual (aseo normal) Reanimación: reposo en cama Se puede levantar y deambular Dieta Absoluta Dieta absoluta las primeras 6h tras la intervención Dieta semiblanda y muchos líquidos Iniciar tolerancia oral a las 6h con líquidos Información Protocolo de acogida y entregar hoja de información sobre vía clínica Médico: información a familiares. Entregar informe de alta Cirujano: información a familiares por el cirujano Enfermera: entregar informe del alta médico y receta médica si precisa. Entregar recomendaciones de enfermería y encuesta de satisfacción Criterio Ingreso Alta i.v.: intravenoso; s.c.: subcutáneo.
- •
- •
Cuadernillo médico y de enfermería. En este documento se establecieron las pautas de actuación en cada fase de atención al paciente, desde el ingreso hasta el alta. Este documento también recogió tanto las variaciones que podían producirse sobre lo planificado en la VC como las soluciones adoptadas.
El seguimiento del correcto desarrollo de la VC se realizó mediante el cálculo de una serie de indicadores de evaluación, como el grado del cumplimiento de los protocolos de la VC, la efectividad en la atención clínica, el nivel del cumplimiento de los registros de la VC y el grado de satisfacción del paciente y la familia (tabla 2).
Indicadores de evaluación de la vía clínica de la herniorrafia inguinal
| 1. Grado de cumplimiento |
|
| |
| |
| |
| |
| 2. Cuadro de cumplimiento de documentación de la vía clínica |
|
| 3. Indicadores de la efectividad de la atención clínica |
|
No se realizó estudio de la eficacia económica debido a que a partir del 2008 el Hospital cambió el tipo de gestión económica, lo que impidió conocer el coste del proceso actual y compararlo con el coste en ausencia de VC.
Se utilizaron otros 2 documentos, la información gráfica del proceso que se da a los pacientes y la encuesta de satisfacción:
- •
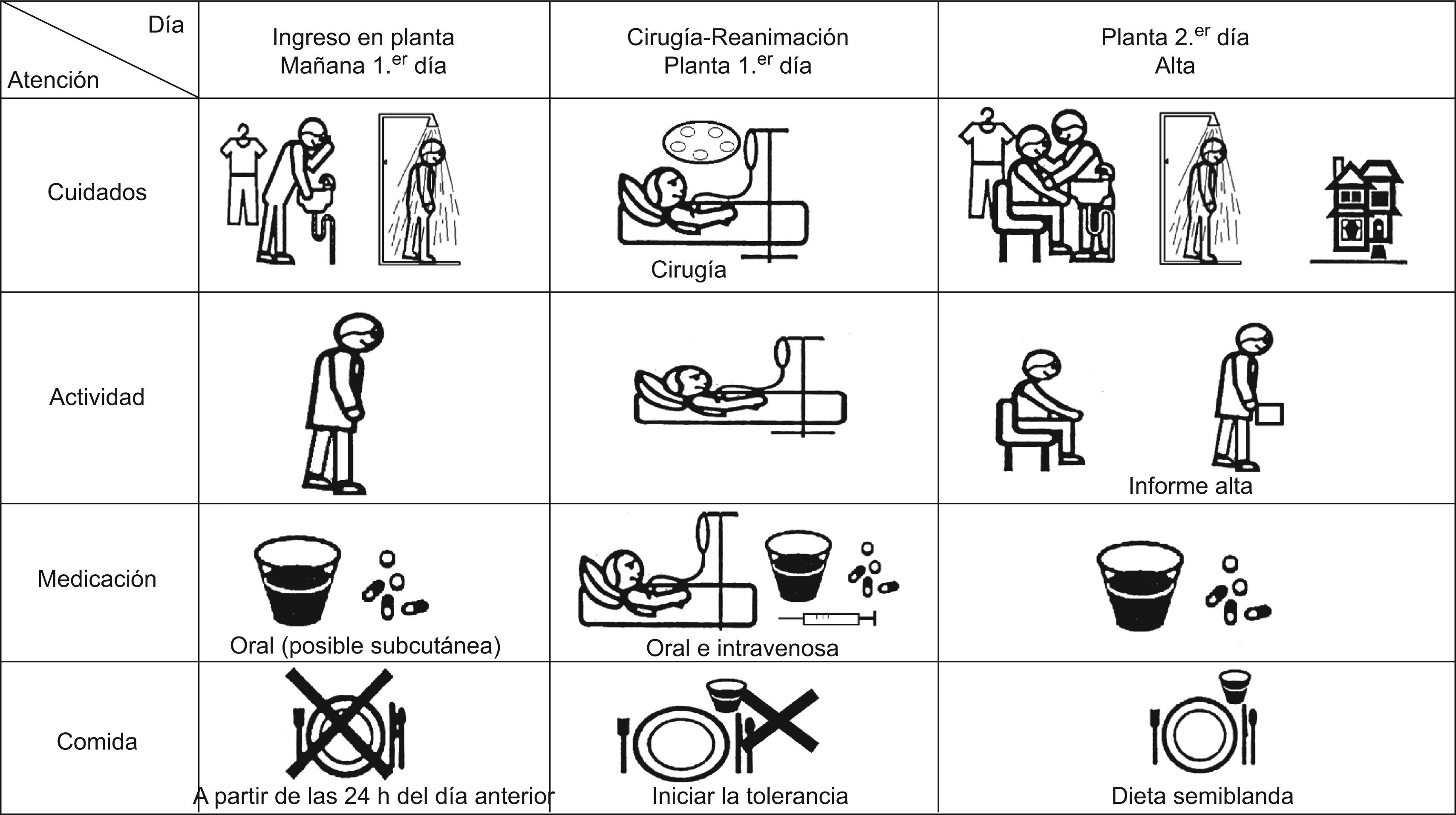
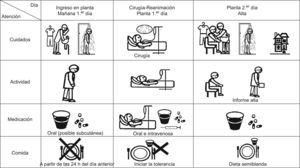
Información gráfica del proceso. Los dibujos explican la secuencia de los cuidados, de la actividad, de la dieta, de la medicación y del momento previsto del alta (fig. 1).
- •
Encuesta de satisfacción del paciente y la familia. Recogió la opinión en cuanto a la información, la atención y el trato recibido en cada uno de los servicios (tabla 3). Este cuestionario estuvo compuesto de 25 ítems: 17 miden las distintas dimensiones de satisfacción por medio de una escala de puntuación de 0–10 puntos (0=total desacuerdo o insatisfacción; 10=total acuerdo o satisfacción), 6 preguntas dicotómicas y 2 abiertas con la intención de conocer lo que más ha gustado y lo que menos ha gustado. El médico entregó el cuestionario en el momento del alta.
Tabla 3.Encuesta de satisfacción de la vía clínica de la herniorrafia inguinal
¿Conoce el nombre del médico que lo ha atendido? Sí No ¿Conocía el nombre del personal de enfermería que lo ha cuidado? Sí No ¿Qué valor le da usted a conocer el nombre del médico que lo ha atendido? 1 2 3 4 5 6 7 8 9 10 ¿Qué valor le da usted a conocer el nombre del personal de enfermería que lo ha cuidado? 1 2 3 4 5 6 7 8 9 10 ¿El tiempo que ha permanecido ingresado/a piensa que ha sido el correcto? Sí No ¿Qué valor le da usted al tiempo necesario para su atención sanitaria? 1 2 3 4 5 6 7 8 9 10 ¿Le enseñaron y le explicaron los dibujos informativos de su estancia en el hospital? Sí No ¿Cómo valora usted que se le informe de las atenciones sanitarias que va a recibir? 1 2 3 4 5 6 7 8 9 10 ¿Coincidió su estancia con lo que en esa hoja se le explicó? Sí No ¿Qué valor le da usted a que coincida lo planificado con lo realizado? 1 2 3 4 5 6 7 8 9 10 Nivel más bajo Nivel más alto ¿Qué valor le da usted al alivio del dolor? 1 2 3 4 5 6 7 8 9 10 ¿Qué grado de dolor máximo ha tenido en las primeras 24h? 1 2 3 4 5 6 7 8 9 10 ¿Cómo considera usted que han tratado su dolor? 1 2 3 4 5 6 7 8 9 10 ¿Cómo piensa que lo atendió el personal de enfermería? 1 2 3 4 5 6 7 8 9 10 ¿Qué valor le da usted al trato proporcionado por el personal de enfermería? 1 2 3 4 5 6 7 8 9 10 ¿Qué opina sobre la habitación en la que estuvo? 1 2 3 4 5 6 7 8 9 10 ¿Qué valor le da usted a la comodidad y al bienestar de la habitación? 1 2 3 4 5 6 7 8 9 10 ¿Qué le pareció la limpieza? 1 2 3 4 5 6 7 8 9 10 ¿Qué valor le da usted a la limpieza de la habitación? 1 2 3 4 5 6 7 8 9 10 ¿Qué le pareció la comida? 1 2 3 4 5 6 7 8 9 10 ¿Qué valor le da usted a la calidad y a la cantidad de la comida? 1 2 3 4 5 6 7 8 9 10 ¿Recomendaría a un familiar el servicio de cirugía general y aparato digestivo? 1 2 3 4 5 6 7 8 9 10 ¿Qué valor le da usted a la atención recibida en el servicio de cirugía general y aparato digestivo? 1 2 3 4 5 6 7 8 9 10 Por favor, díganos alguna sugerencia para mejorar nuestro trabajo Lo que más le ha gustado: Lo que menos le ha gustado: Marque con una cruz lo que proceda (1: nivel más bajo o lo peor; 10: nivel más alto o lo mejor). Gracias por su atención.
El paciente depositó la encuesta en buzones previstos para tal efecto y en cualquier momento. Los buzones estaban localizados en los pabellones y en las entradas del Hospital. El Servicio de Atención al Paciente recogió las encuestas para su posterior análisis. El nivel de satisfacción se obtuvo tras analizar la puntuación del cuestionario mediante la utilización de la media y la desviación estándar (DE) en el caso de las variables cuantitativas y los porcentajes en el caso de las variables cualitativas. Se realizó a través del programa estadístico SPSS.
Participaron 582 pacientes en el estudio que se realizó del 2 de enero de 2008 al 31 de diciembre de 2008. Se excluyó a 85 pacientes: 62 por error, ya que no se asignaron al procedimiento previsto de la VC, y 23 por cumplir alguno de los criterios de exclusión.
ResultadosSe estudió a 497 pacientes con una edad media de 56 años (DE: 15,66 [rango: 21–88]); 49 mujeres (9,8%) y 448 hombres (90,2%); 273 HI derechas (54,3%) y 224 HI izquierdas (45,7%); 473 HI primarias (95,2%) y 24 HI reproducidas (4,8%); 441 HI unilaterales (88,7%) y 56 HI bilaterales (11,3%). Estancia media de 1,11 días (DE: 0,46 [rango: 1–11]).
El grado de cumplimiento de la atención prestada en estancia de un día fue del 96,8%, de la analgesia postoperatoria del 99%, de la profilaxis quirúrgica del 87,7%, de la profilaxis antibiótica inadecuada del 3,5%, de la tolerancia a la ingesta de alimentos del 96,6% y del inicio de la deambulación al día siguiente de la operación del 96,48%. El grado de cumplimentación de la hoja de verificación de enfermería fue del 86,5%, de los médicos anestesistas del 79,7% y de los cirujanos del 81,8%. La escala analógica visual del dolor se registró correctamente en el 81,5% en reanimación, en el 98,7% al llegar el paciente a planta tras la intervención y en el 97,9% al alta.
La morbilidad global postoperatoria fue del 16%. Las complicaciones fueron las siguientes: retención de orina (3,4% [17 casos]), seromas (2,6% [13 casos]), hematomas (3,2% [16 casos]), infección de herida quirúrgica (2,6% [13 casos]), infección nosocomial (0,6% [3 casos]), orquiepididimitis (1,2% [6 casos]) y dolor neuropático (0,6% [3 casos]). El índice de reintervenciones fue del 0,6% (3 casos, todos por hemorragia postoperatoria), el índice de reingresos fue del 0,8% (4 casos, 2 casos por infección de herida quirúrgica, un caso por hematoma postoperatorio y un caso por dolor no controlado ambulatoriamente). El índice de recidiva al año fue del 0,4% (2 casos). No hubo ningún fallecimiento.
Prácticamente en todos los casos (99,2%) se explicó la causa de una estancia mayor de un día: motivo social (4 casos), dolor no controlado (4 casos), hematoma postoperatorio (3 casos), presencia de sonda vesical tras retención aguda de orina (3 casos), descompensación diabética (un caso) y reacción alérgica (un caso).
En cuanto a los indicadores relacionados con la información recibida por el paciente o la familia, cabe destacar que el 97,8% de los pacientes tenía el consentimiento informado correctamente cumplimentado y el 98,6% de los pacientes se dio de alta con el informe definitivo el mismo día del alta.
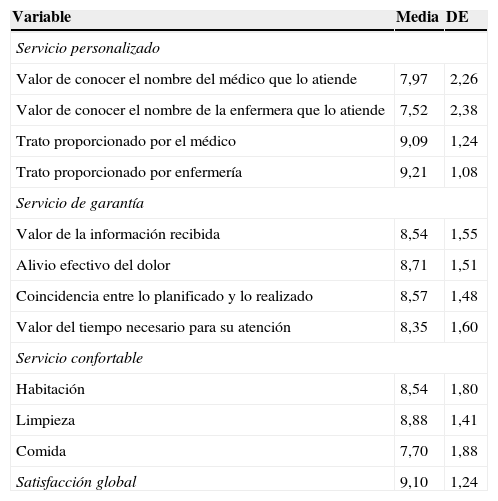
Se recogieron 369 encuestas de satisfacción, lo que representa una tasa de respuesta del 74,2%. Los factores con puntuaciones más altas fueron la información, el trato, el alivio efectivo del dolor (tabla 4), el tiempo de estancia y la coincidencia entre lo planificado y lo realizado (tabla 5). En cuanto a las preguntas abiertas, la sensibilidad del personal es lo que más los satisfizo y la comida lo que menos los satisfizo (tabla 6).
Resultados de las preguntas de la encuesta de satisfacción de la vía clínica de la herniorrafia inguinala
| Variable | Media | DE |
| Servicio personalizado | ||
| Valor de conocer el nombre del médico que lo atiende | 7,97 | 2,26 |
| Valor de conocer el nombre de la enfermera que lo atiende | 7,52 | 2,38 |
| Trato proporcionado por el médico | 9,09 | 1,24 |
| Trato proporcionado por enfermería | 9,21 | 1,08 |
| Servicio de garantía | ||
| Valor de la información recibida | 8,54 | 1,55 |
| Alivio efectivo del dolor | 8,71 | 1,51 |
| Coincidencia entre lo planificado y lo realizado | 8,57 | 1,48 |
| Valor del tiempo necesario para su atención | 8,35 | 1,60 |
| Servicio confortable | ||
| Habitación | 8,54 | 1,80 |
| Limpieza | 8,88 | 1,41 |
| Comida | 7,70 | 1,88 |
| Satisfacción global | 9,10 | 1,24 |
DE: desviación estándar.
Resultados de las preguntas de la encuesta de satisfacción de la vía clínica de la herniorrafia inguinala
| Variable | Sí, % | No, % |
| ¿Conoce el nombre del médico que lo ha atendido? | 44 | 56 |
| ¿Conoce el nombre de la enfermera que lo ha atendido? | 27 | 73 |
| ¿El tiempo del ingreso le parece correcto? | 89 | 11 |
| ¿Le enseñaron y le explicaron los dibujos informativos de su estancia? | 73 | 27 |
| ¿Coincidió lo ocurrido durante su estancia con lo explicado? | 82,4 | 17,6 |
| ¿Recomendaría a un familiar este servicio? | 97,4 | 2,6 |
Opiniones literales de los encuestados sobre la vía clínica de la herniorrafia inguinal
| Dimensiones | Opiniones |
| Servicio personalizado | «Me ha gustado la profesionalidad del personal sanitario» |
| «La información y la coordinación en todo momento» | |
| Servicio de garantía | «La eficacia» |
| «La tardanza en la información de la intervención a los familiares» | |
| «La espera desde que ingresas hasta que te intervienen» | |
| Servicio confortable | «La habitación resulta pequeña y los sillones incómodos» |
| «La comida no es muy buena» | |
| Fidelidad con el servicio | «En general el servicio es aceptable» |
El correcto análisis de la implantación de la VC de la HI se realiza mediante el uso de una serie de indicadores de evaluación previstos para este procedimiento7,11–13, como el grado de cumplimiento de los protocolos y los registros de la VC y el grado de satisfacción del paciente y la familia, lo que permite detectar errores en su implantación y establecer acciones de mejora.
La disponibilidad y la amabilidad del profesional sanitario se valoraron muy positivamente. Se valoró positivamente también el control eficaz del dolor y lo realizado con lo planificado como garante de la confianza en el servicio. Si bien conviene introducir en el apartado de protocolos el de cirugía en el lado correcto para mejorar la seguridad del paciente. En este sentido, los servicios quirúrgicos del Hospital han incorporado el checklist, una estrategia propuesta por la Organización Mundial de la Salud para reducir los riesgos en el quirófano, que abarca un listado de normas de seguridad que deben cumplimentar los equipos quirúrgicos durante la intervención14.
Aunque en la actualidad es un aspecto controvertido, a nuestro juicio la profilaxis antibiótica de este procedimiento está indicada no sólo por la malla sino también por aspectos legales, por recomendación de expertos, por protocolo de cada hospital o servicio, en pacientes con factores de riesgo (obesidad, diabetes, tabaquismo, broncopatía e inmunosupresión), por el tipo de malla que se va a implantar, por hernias complejas o cuando hay antecedentes de infección previa en el sitio de la hernia, en el caso de las hernias reproducidas15. En nuestro trabajo no se aplicó profilaxis en el 12,3% de los pacientes y en el 3,5% no fue adecuada, y superó la referencia nacional (2,1%), lo que explica un índice mayor de infección de la herida operatoria (2,6%) respecto al índice de referencia (2%)15, a pesar de que el servicio tiene un protocolo de lavado de las manos y el Hospital participa de la campaña mundial sobre este aspecto dentro del plan de seguridad del paciente del Ministerio de Sanidad y Consumo.
La implicación directa de los profesionales sanitarios es fundamental para el éxito de la VC. En el trabajo que presentamos, una parte del incumplimiento de la VC está relacionada con la participación de los profesionales (no se registraron adecuadamente los datos del cuadernillo por el Servicio de Anestesia en el 20,3%, Cirugía en el 18,3% y Enfermería en el 13,8%). Por este motivo, es importante que la VC sea una herramienta flexible que permita todos los cambios posibles y que no se vea como una amenaza a la autonomía del profesional. El profesional debe tener claro la seguridad del paciente y la seguridad legal de las vías clínicas que le permita implicarse con tranquilidad.
En cuanto a los indicadores de efectividad en la atención, hemos tenido una tasa de reintervenciones, reingresos y recidivas que no superan los estándares establecidos para este procedimiento, lo que indica un acierto en el proceso de selección de los pacientes; sin embargo, la morbilidad (16%) es ligeramente superior a la estándar (10–12%)16–20, lo que exige planes concretos de mejora de las condiciones del entorno quirúrgico y de la propia intervención quirúrgica. El 53,5% de estos efectos adversos son evitables21, por lo que su registro y evaluación permiten comparar los resultados con los estándares de calidad recomendados y establecer, si es el caso, estrategias de mejora para reducirlos o eliminarlos.
En nuestro estudio, el 96,8% de los pacientes se dio de alta al día siguiente de la intervención con un bajo índice de reingresos (0,8%), lo que demuestra la seguridad del procedimiento y la fiabilidad de la VC, aspecto también observado en otros trabajos similares1,22,23. Sin embargo, estos resultados pueden ser mejorables, máxime si tenemos en cuenta que las principales causas del incumplimiento de la estancia fueron motivo social, dolor no controlado, hematoma superficial y presencia de sonda vesical. Creemos que una técnica quirúrgica más cuidadosa y una valoración urológica y social preoperatoria en los casos de riesgo podrían ser las medidas más adecuadas para reducir estancias. Otra manera de reducir estancias sería intentar establecer la cirugía mayor ambulatoria a pesar de que la mayoría de la población que atiende reside en los pueblos vecinos a Madrid capital.
La edad no constituye un elemento limitante de la VC, pues en nuestro trabajo, el 27,8% de los pacientes tenía más de 70 años y el 95,6% estuvo ingresado solo un día.
El porcentaje de respuestas positivas a la pregunta global de satisfacción por la atención recibida es significativamente alto (97,5%), lo que implica la confianza del paciente en el sistema, resultados superponibles a otros estudios de satisfacción24,25. En relación con la fidelidad con el servicio, el 97,4% de los encuestados recomendaría nuestro servicio a un familiar o a un amigo.
Cuando valoramos la conformidad con el tiempo de estancia, el 11% no estuvo de acuerdo, pensamos que puede deberse a la falta de información suficiente del paciente y la familia, por lo que una buena información preoperatoria es imprescindible para que el paciente perciba como normal el alta en el día o al día siguiente de la intervención. La información es un elemento básico en el devenir de la VC y su éxito dependerá del cambio de opinión del paciente26.
Una de las aportaciones más importantes de nuestro trabajo es la de haber conseguido la integración de varios estamentos del Hospital con el mismo objetivo: trabajar coordinadamente para garantizar el éxito de la VC. En opinión de los artículos revisados27,28, el trabajo en equipo tiene un impacto positivo en la calidad asistencial.
Como conclusión, podemos afirmar que la puesta en marcha de la VC de la HI ha supuesto una buena integración de los servicios implicados en esta. Los pacientes han manifestado un alto nivel de satisfacción con el servicio recibido, pero hay aspectos que debemos mejorar en la información y la comunicación con el paciente, en los protocolos de actuación, en los criterios de evaluación, en los registros de la VC y en el modelo de la encuesta de satisfacción.
Al Dr. Fernando Álvarez de Abajo del Servicio Control de Gestión del Hospital Central de la Cruz Roja San José y Santa Adela por su colaboración en la realización de este trabajo.