El presente trabajo de investigación pretende relacionar los eventos adversos (EA) asociados a la asistencia sanitaria con otro indicador de calidad asistencial como es la mortalidad hospitalaria, determinando la proporción de fallecidos en los que está presente algún EA y qué factores se asocian a una mayor proporción de EA en personas fallecidas.
Material y métodosInicialmente se realizó un estudio descriptivo de mortalidad de base hospitalaria, seguido de un estudio de casos y controles en pacientes fallecidos. Se estudió la presencia de EA, la probabilidad con la que se hubieran podido prevenir y predecir y su asociación con diversos factores.
ResultadosLa proporción de EA encontrada fue del 19,8% (82/414), siendo la proporción de pacientes fallecidos que padeció algún EA del 15,5% (64/414). La razón de EA por persona era de 1,28. El EA más frecuente fue la infección nosocomial. El 48,8% de los EA eran prevenibles. No se ha encontrado una diferencia en la presencia de EA por edad ni por sexo. Entre los factores que se asociaron a la presencia de EA destacan la intervención quirúrgica, la estancia y el tipo de servicio en el que estaban ingresados los pacientes.
DiscusiónLa proporción de pacientes fallecidos con EA, el porcentaje de EA prevenibles, el tipo más frecuente (la infección nosocomial) y la relación de la estancia y la intervención quirúrgica con su presencia, nos hacen centrar la atención en el desarrollo de medidas que reduzcan la estancia hospitalaria y en la difusión de las medidas de prevención y control de la infección nosocomial.
This study aims to associate adverse events related to health care with another indicator of quality of care such as hospital mortality, and determining the proportion of adverse events (AEs) and associated factors in deceased patients.
MethodsFirst a descriptive study of hospital-based mortality was performed, followed by a case-control study in deceased patients. We studied the presence of AEs, the probability which they could be predicted and prevented, and their association with several factors.
ResultsThe proportion of AEs found was 19.8% (82/414), and the proportion of deceased patients who suffered an AE was 15.5% (64/414). The AE ratio per person was 1.28. The most common AE was nosocomial infection, and 48.8% of all AEs were preventable. No difference was found with the presence of an AE by age or sex. Factors associated with the presence of AEs were surgery, length of stay and hospital unit to which patients were admitted.
DiscussionThe proportion of AEs found between patients who died, the percentage of preventable AEs, the most common AE (nosocomial infection) and the association of their presence with stay and the surgery should make us focus on the development of measures to reduce hospital stay and the dissemination of information on prevention and control of nosocomial infection.
La importancia creciente de suministrar una atención sanitaria de calidad, junto a la necesidad de conocer las condiciones en las que se producen los errores hacen que las investigaciones sobre eventos adversos (EA) sean cada vez más frecuentes en las últimas décadas. Asimismo, instituciones internacionales1,2, nacionales3 y autonómicas4 están centrando sus esfuerzos en garantizar la seguridad del paciente (SP), lo cual implica una necesaria reducción de los EA.
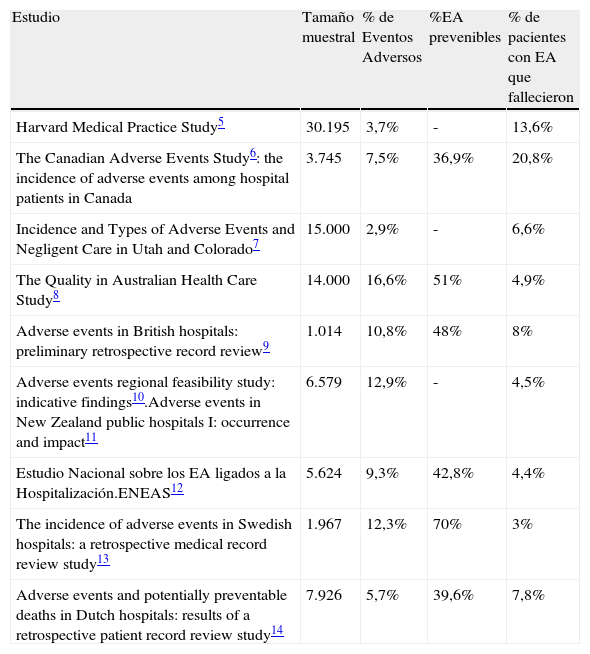
La mortalidad en personas con EA ha sido tratada como objetivo secundario en numerosos estudios5–14. Según se muestra en la tabla 1, estos trabajos presentan gran variabilidad en los resultados obtenidos, oscilando la proporción de pacientes con EA que fallecieron entre un 3 y un 20%. Asimismo, hay otros estudios cuyo objetivo principal ha sido investigar la relación entre los eventos adversos y la mortalidad, bien centrándose en un EA específico15 o tratando sobre la totalidad de estos16–18.
Principales estudios sobre EA
| Estudio | Tamaño muestral | % de Eventos Adversos | %EA prevenibles | % de pacientes con EA que fallecieron |
| Harvard Medical Practice Study5 | 30.195 | 3,7% | - | 13,6% |
| The Canadian Adverse Events Study6: the incidence of adverse events among hospital patients in Canada | 3.745 | 7,5% | 36,9% | 20,8% |
| Incidence and Types of Adverse Events and Negligent Care in Utah and Colorado7 | 15.000 | 2,9% | - | 6,6% |
| The Quality in Australian Health Care Study8 | 14.000 | 16,6% | 51% | 4,9% |
| Adverse events in British hospitals: preliminary retrospective record review9 | 1.014 | 10,8% | 48% | 8% |
| Adverse events regional feasibility study: indicative findings10.Adverse events in New Zealand public hospitals I: occurrence and impact11 | 6.579 | 12,9% | - | 4,5% |
| Estudio Nacional sobre los EA ligados a la Hospitalización.ENEAS12 | 5.624 | 9,3% | 42,8% | 4,4% |
| The incidence of adverse events in Swedish hospitals: a retrospective medical record review study13 | 1.967 | 12,3% | 70% | 3% |
| Adverse events and potentially preventable deaths in Dutch hospitals: results of a retrospective patient record review study14 | 7.926 | 5,7% | 39,6% | 7,8% |
Según un estudio de casos y controles realizado en España19, donde los casos eran fallecidos en un hospital terciario, el 57,1% de los casos padeció algún tipo de EA durante el ingreso, frente al 42,9% de los controles vivos apareados por diagnóstico y fecha de admisión. Los eventos adversos más asociados a la muerte eran la infección nosocomial y las complicaciones quirúrgicas. Sin embargo, un estudio multicéntrico llevado a cabo en Holanda 14 encontró que el 10,7% de los pacientes que fallecieron en el hospital padecieron un EA.
Por tanto, dado que la relación entre la mortalidad hospitalaria y los EA no está suficientemente aclarada, se ha llevado a cabo este trabajo con el fin de estimar la frecuencia y distribución de los eventos adversos ocurridos en pacientes fallecidos en un hospital universitario de la Comunidad Valenciana, determinar los factores de riesgo asociados a la presencia de EA en los fallecidos, así como intentar valorar el grado de evidencia con el que se podrían haber prevenido para aprender de los errores y evitar de esta forma que ocurran de nuevo.
Material y métodosInicialmente se realizó un estudio descriptivo de mortalidad de base hospitalaria, seguido de un estudio de casos y controles en pacientes fallecidos en un hospital universitario de Valencia durante el año 2005.
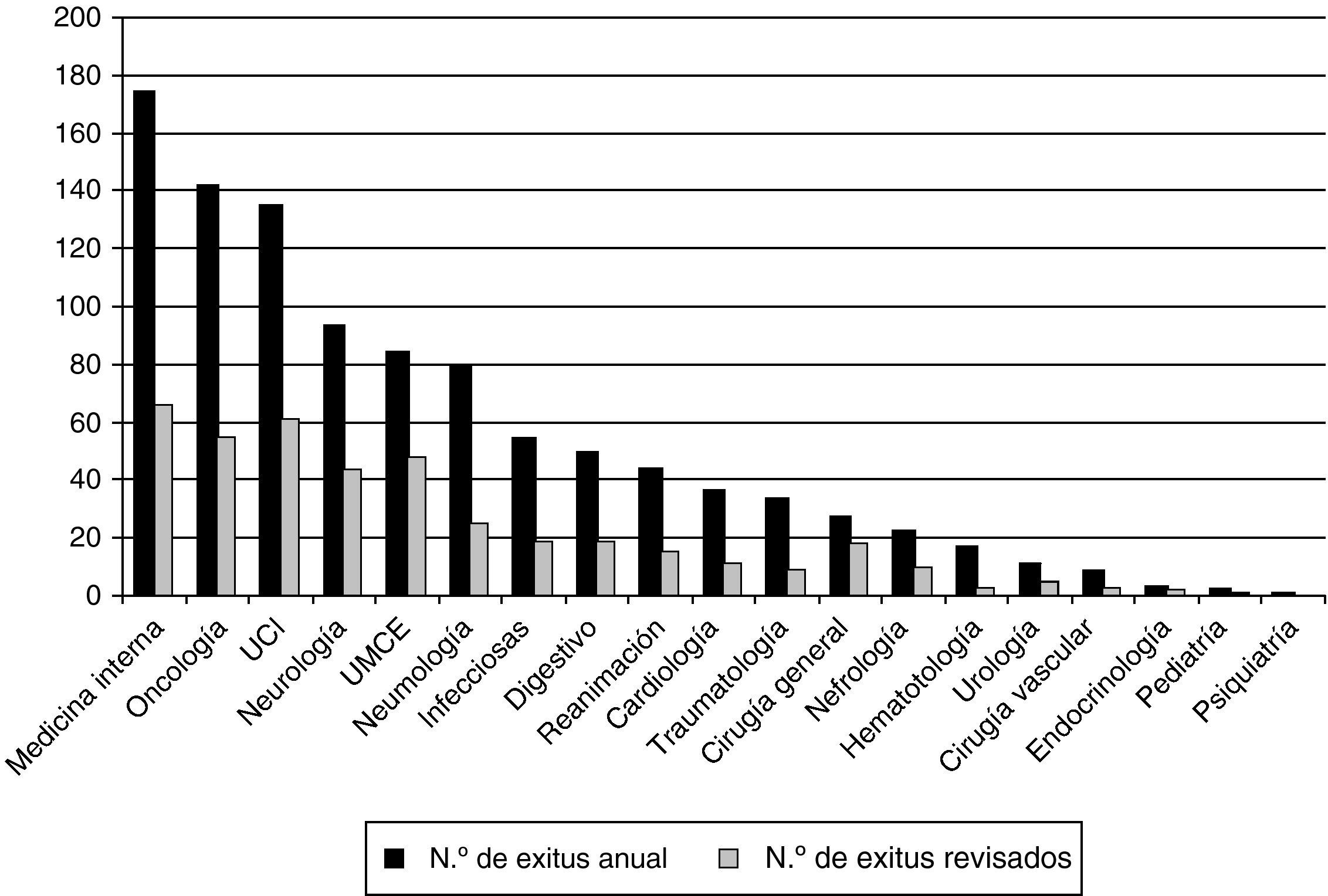
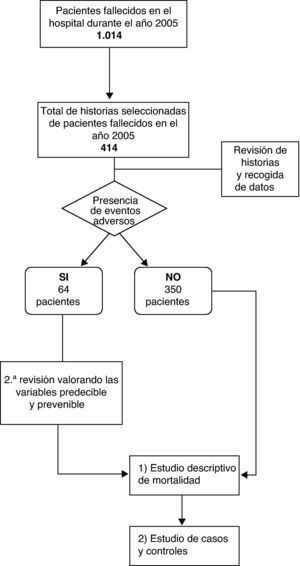
Para la selección de la muestra nos servimos de la selección mensual de historias que la Unidad de Documentación Clínica y Admisión del hospital realiza mediante muestreo aleatorio simple para su revisión por la Comisión de Mortalidad. Así, de un total de 1.014 pacientes fallecidos durante su ingreso en el Hospital Universitario Dr. Peset entre el 1 de enero y el 31 de diciembre del año 2005, fueron seleccionados aleatoriamente 414 (40,83%) historias clínicas. En la figura 1 se representan los exitus totales y las historias de exitus revisadas por servicio en el periodo a estudio.
Para el estudio de casos y controles, se definió como caso a toda aquella persona fallecida en el Hospital Universitario Dr. Peset entre el 1 de enero y el 31 de diciembre de 2005 que sufrió algún evento adverso. Se definió como control a toda persona fallecida en el Hospital Universitario Dr. Peset entre el 1 de enero y el 31 de diciembre de 2005 que no sufrió ningún EA.
Asimismo, se consideró EA a todo incidente que causó un daño al paciente, entendiendo incidente como todo evento o circunstancia que puede resultar o resulta en un daño innecesario al paciente20. Conviene reseñar que solo se han tenido en cuenta los eventos o incidentes relacionados con la atención recibida y no aquellas complicaciones del curso clínico de las enfermedades de los pacientes incluidos.
Las variables recogidas para el estudio fueron las siguientes: edad, sexo, tipo de ingreso (urgente o programado), servicio donde falleció el paciente, tipo de servicio (médico o quirúrgico), diagnóstico principal, intervención quirúrgica, días de estancia, exitus previsible por enfermedad terminal, exitus previsible por enfermedad muy grave, presencia de EA, tipo de EA, relación del EA con el fallecimiento (si contribuyó o no).
Los tipos de EA recogidos son:
Complicaciones anestésicas: fenómenos indeseables que aparecen como consecuencia de la anestesia12.
Complicaciones de la técnica quirúrgica: todo aquel evento adverso que ocurra a raíz de una intervención quirúrgica.
Complicaciones del tratamiento farmacológico o de la fluidoterapia: todo tipo de problemas que ocurren tras la administración de un tratamiento farmacológico o de la fluidoterapia.
Deficiencias estructurales, técnicas y organizativas: deficiencias en la estructura, recursos o consecución de procesos que ocasionen un daño al paciente.
Hemorragia: sangrado que se produce a raíz de una intervención quirúrgica u otro procedimiento terapéutico.
Infección nosocomial: toda aquella infección que el paciente desarrolle durante su ingreso en el hospital y que no estuviera ni en fase clínica ni en periodo de incubación en el momento del ingreso12.
Tromboembolismo pulmonar (TEP)12: alojamiento de un coágulo sanguíneo en una arteria pulmonar con obstrucción subsiguiente del riego sanguíneo del parénquima pulmonar tras un reposo prolongado en cama con inmovilidad o por el estado postoperatorio como consecuencia de la hospitalización12.
Otro problema: todo hecho relacionado con el hospital que directa o indirectamente ocasione un daño al paciente.
Además de las variables antes citadas, en los pacientes con EA se valoraron otras dos variables adicionales:
Basándonos en el concepto de riesgo20 como la probabilidad de que ocurra un incidente y pensando que en algunos casos la aparición de EA la podemos predecir con una mayor o menor probabilidad, clasificamos los EA según dicho grado de probabilidad. A esta variable le llamamos PREDECIBLE y tiene los siguientes grados: 1. Impredecible. No existe evidencia de que lo hubiéramos podido predecir; 2. Suceso predecible con una probabilidad menor al 50%; 3. Suceso predecible con una probabilidad del 50 - 75%, y 4. Suceso predecible con una probabilidad alta>75%.
Para valorar dicha probabilidad se ha recurrido a: los consentimientos informados de técnicas diagnósticas y terapéuticas, la ficha técnica de los medicamentos21,22, la opinión de expertos de cada especialidad, los conocimientos científicos actuales a partir de publicaciones, protocolos y guías de actuación23–25. Si el grado era mayor o igual a tres, concluimos que el EA era predecible.
Por otra parte, teniendo en cuenta la definición de prevenible dada por la OMS20 como aceptado por la comunidad como evitable en unas circunstancias determinadas y basándose en estudios sobre el tema6,12, se ha recogido la variable PREVENIBLE con los siguientes grados: 1. No existe evidencia de haber podido prevenir el evento adverso; 2. Ligera evidencia; 3. Suceso prevenible con una probabilidad menor al 50%; 4. Suceso prevenible con una probabilidad mayor al 50%; 5. Alta evidencia de capacidad de prevenir el EA, y 6. Evidencia prácticamente segura de capacidad de prevenir el EA.
La probabilidad de prevención se ha valorado teniendo en cuenta las medidas diagnósticas y terapéuticas que se le habían practicado al paciente en el momento de aparición del EA. Si el grado es mayor o igual a 4 concluimos que el EA era prevenible.
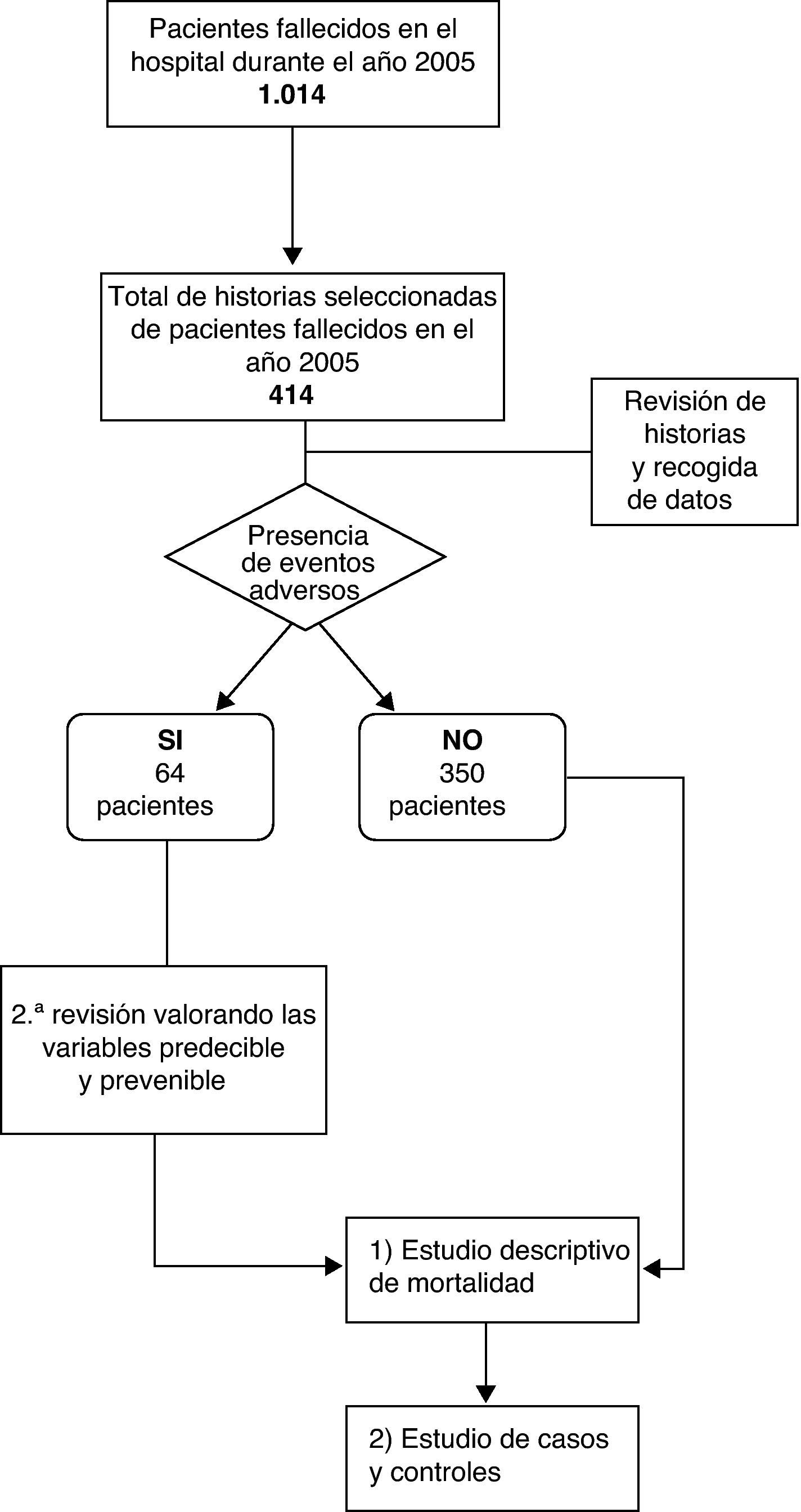
La figura 2 muestra el proceso seguido para la realización del estudio.
Análisis estadísticoInicialmente se realizó un análisis univariante obteniendo frecuencias absolutas y relativas en variables cualitativas y media, mediana y percentiles en variables cuantitativas. Posteriormente, ya en la segunda fase del estudio, se hizo un análisis bivariante utilizando el test de χ2 cuando se trataba de variables cualitativas, y para variables cuantitativas (edad y estancia) el test de la U de Mann-Whitney, dado que no seguían una distribución normal. Fueron considerados como perdidos los valores de variables que no figuraban en la historia clínica. Se calculó la Odds Ratio y su intervalo de confianza al 95% para valorar la asociación entre variables cualitativas.
Por último se realizó un análisis multivariante mediante regresión logística con el fin de evaluar la asociación de diversas variables con la probabilidad de padecer EA, usando el estadístico de razón de verosimilitudes para seleccionar las variables. Las variables consideradas para la inclusión en el modelo fueron: edad, estancia, sexo, tipo de ingreso, tipo de servicio, intervención quirúrgica, exitus previsible por enfermedad terminal, exitus previsible por enfermedad muy grave. Como medidas de asociación, se calcularon las Odds Ratio ajustadas tomando el antilogaritmo de los coeficientes del modelo de regresión logística y sus intervalos de confianza al 95%.
Se han considerado estadísticamente significativos los valores de p menores de 0,05. Todos los datos se analizaron mediante el software SPSS versión 15.0.
ResultadosDescripción de la muestraUn 56% (232) fueron hombres y un 44% (182) fueron mujeres. La mediana de edad fue de 78 años, con un percentil 25 de 70 años y percentil 75 de 84 años. En hombres la mediana de la edad fue de 76 años mientras que en mujeres fue de 81 años.
El ingreso en el hospital fue urgente en el 94,2% de los pacientes. En un 34,1% de los casos que integran la muestra, el fallecimiento del paciente era previsible por padecer este una enfermedad en fase terminal. Por otra parte, el fallecimiento era previsible por padecer el paciente una enfermedad muy grave en el momento del ingreso en el 72,5% de los casos.
Durante el ingreso un 11,6% (48) de los pacientes fue intervenido quirúrgicamente.
Los pacientes, en el momento de su fallecimiento, estaban ingresados con mayor frecuencia a cargo de los servicios de Medicina Interna, Cuidados Intensivos y Oncología.
El diagnóstico o enfermedad fundamental más frecuente fue la enfermedad cerebrovascular (14,3%) seguido del tumor del aparato digestivo (12,8%) y de la cardiopatía isquémica (8,9%).En hombres, la enfermedad fundamental más frecuente fue el tumor del aparato digestivo (14,7%), seguido de la neoplasia de tráquea, bronquios y pulmón (11,2%) y de la enfermedad cerebrovascular (10,3%). La cardiopatía isquémica supuso el 9,9% de los fallecimientos en hombres. En mujeres, la enfermedad fundamental más frecuente fue la enfermedad cerebrovascular (19,2%) seguido del tumor del aparato digestivo (10,4%) y de la cardiopatía isquémica (7,7%).
En conjunto, el grupo diagnóstico más frecuente fue el integrado por las diferentes neoplasias (26,6%).
La mediana de la estancia fue de 5 días, con un percentil 25 de 1 día y un percentil 75 de 12 días. En hombres, la mediana de la estancia fue de 6 días, y en mujeres de 4.
En las 414 historias clínicas revisadas se encontraron 82 EA que afectaban a 64 pacientes. La proporción de eventos adversos en nuestra muestra fue del 19,8%.La proporción de personas fallecidas en las que estuvo presente algún EA fue del 15,5%. La razón de EA por persona con EA fue de 1,28, ya que de los pacientes con EA un 21,9% (14 personas) padeció dos de ellos y un 3,1% (2 personas) padeció tres.
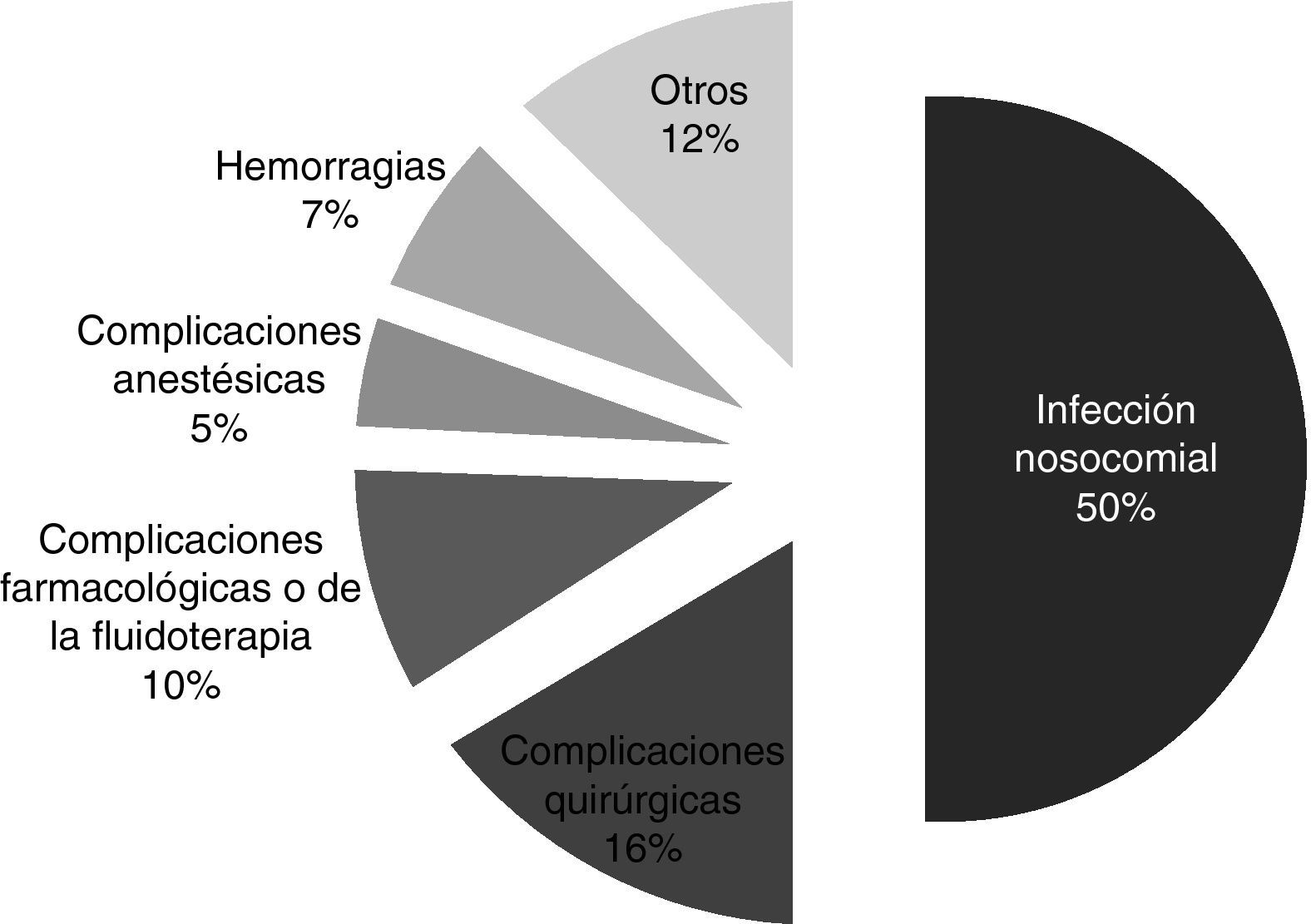
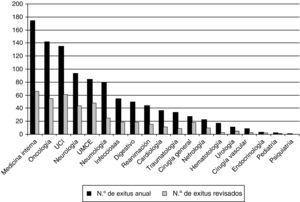
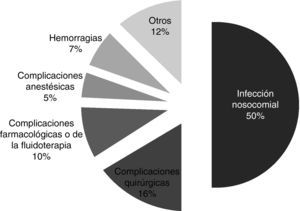
Los EA más frecuentes (fig. 3) fueron la infección nosocomial (50%), y las complicaciones quirúrgicas (15,9%).
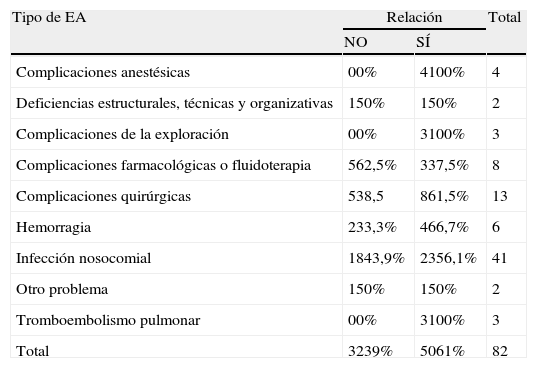
En la tabla 2 se muestra la relación del tipo de EA con el fallecimiento. Los EA más frecuentemente asociados al fallecimiento del paciente fueron: complicaciones anestésicas, complicaciones tras exploraciones y tromboembolismo pulmonar.
Relación del EA con el fallecimiento según el tipo de EA
| Tipo de EA | Relación | Total | |
| NO | SÍ | ||
| Complicaciones anestésicas | 00% | 4100% | 4 |
| Deficiencias estructurales, técnicas y organizativas | 150% | 150% | 2 |
| Complicaciones de la exploración | 00% | 3100% | 3 |
| Complicaciones farmacológicas o fluidoterapia | 562,5% | 337,5% | 8 |
| Complicaciones quirúrgicas | 538,5 | 861,5% | 13 |
| Hemorragia | 233,3% | 466,7% | 6 |
| Infección nosocomial | 1843,9% | 2356,1% | 41 |
| Otro problema | 150% | 150% | 2 |
| Tromboembolismo pulmonar | 00% | 3100% | 3 |
| Total | 3239% | 5061% | 82 |
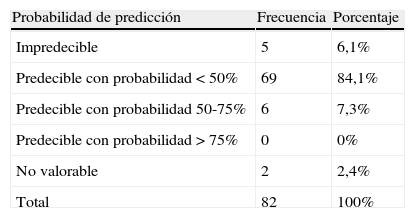
El 7,3% de todos los eventos adversos se hubiera podido predecir con una probabilidad superior al 50% (tabla 3).
Distribución de los EA según la probabilidad con la que se hubieran podido predecir
| Probabilidad de predicción | Frecuencia | Porcentaje |
| Impredecible | 5 | 6,1% |
| Predecible con probabilidad<50% | 69 | 84,1% |
| Predecible con probabilidad 50-75% | 6 | 7,3% |
| Predecible con probabilidad >75% | 0 | 0% |
| No valorable | 2 | 2,4% |
| Total | 82 | 100% |
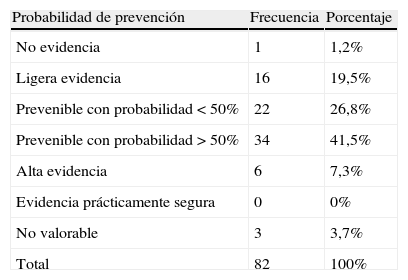
La tabla 4 recoge la agrupación de los diferentes EA según su probabilidad de prevención. Un 48,8% de todos los eventos adversos ocurridos se hubiera podido prevenir con una probabilidad superior al 50%.
Probabilidad de prevención de los EA
| Probabilidad de prevención | Frecuencia | Porcentaje |
| No evidencia | 1 | 1,2% |
| Ligera evidencia | 16 | 19,5% |
| Prevenible con probabilidad<50% | 22 | 26,8% |
| Prevenible con probabilidad >50% | 34 | 41,5% |
| Alta evidencia | 6 | 7,3% |
| Evidencia prácticamente segura | 0 | 0% |
| No valorable | 3 | 3,7% |
| Total | 82 | 100% |
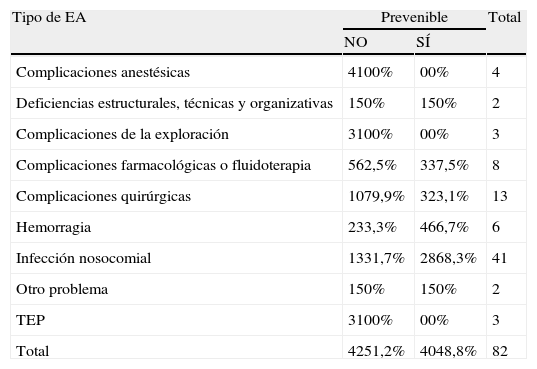
En cuanto a la probabilidad de prevención según el tipo de EA, hay que destacar que el 68,3% de las infecciones nosocomiales hubieran podido prevenirse (tabla 5).
Prevenibilidad de los EA
| Tipo de EA | Prevenible | Total | |
| NO | SÍ | ||
| Complicaciones anestésicas | 4100% | 00% | 4 |
| Deficiencias estructurales, técnicas y organizativas | 150% | 150% | 2 |
| Complicaciones de la exploración | 3100% | 00% | 3 |
| Complicaciones farmacológicas o fluidoterapia | 562,5% | 337,5% | 8 |
| Complicaciones quirúrgicas | 1079,9% | 323,1% | 13 |
| Hemorragia | 233,3% | 466,7% | 6 |
| Infección nosocomial | 1331,7% | 2868,3% | 41 |
| Otro problema | 150% | 150% | 2 |
| TEP | 3100% | 00% | 3 |
| Total | 4251,2% | 4048,8% | 82 |
Los diagnósticos más frecuentes en personas con eventos adversos fueron el tumor del aparato digestivo (18,8%) y la enfermedad cerebrovascular (15,6%). Tanto en personas con EA como sin EA, las neoplasias son el grupo diagnóstico más frecuente.
Los servicios con una mayor proporción de EA fueron: Reanimación (15,9%), Cirugía general (14,6%) Cuidados Intensivos (12,2%) y Neurología (12,2%).
Análisis bivarianteLas personas con EA eran en un 54,7% hombres y en un 45,3% mujeres.
La mediana de la edad de las personas que padecieron EA fue de 76,5 años con un percentil 25 de 68 años y percentil 75 de 83 años. En el caso de las personas sin EA la mediana de edad fue de 79 años con un percentil 25 de 70 años y percentil 75 de 84 años. Esta diferencia no fue estadísticamente significativa.
De las personas con eventos adversos, un 84,4% ingresaron de forma urgente. Los pacientes que ingresaron de forma programada presentaron más EA, dicha diferencia fue estadísticamente significativa.
En cuanto a las condiciones en que ingresaron los pacientes con EA, el exitus era previsible en un 17,2% de los casos por padecer el paciente una enfermedad en fase terminal y en un 54,7% de los casos por padecer una enfermedad muy grave.
En el grupo de personas sin EA, en un 37,1% de los casos el exitus era previsible por padecer el paciente una enfermedad en fase terminal y en un 75,7% de los casos por padecer una enfermedad muy grave.
Los pacientes que ingresaron con una enfermedad en fase terminal o una enfermedad muy grave tuvieron menos EA (diferencia estadísticamente significativa).
Un 48,4% (31 pacientes) de las personas que padecieron eventos adversos fueron intervenidas quirúrgicamente durante el ingreso en el que se produjo su fallecimiento.
En el caso de personas sin EA, solo un 4,9% (17 pacientes) fue intervenido quirúrgicamente. Dicha diferencia fue estadísticamente significativa.
Tras agrupar los servicios hospitalarios en médicos y quirúrgicos, se observó que los pacientes que permanecían ingresados en servicios quirúrgicos en el momento de su fallecimiento presentaban más EA que los que estaban en servicios médicos. Esta diferencia fue estadísticamente significativa.
La mediana de la estancia en personas con EA fue de 11 días, con un percentil 25 de 6 días y un percentil 75 de 19 días. En pacientes que no padecieron EA, la mediana de la estancia fue de 4 días, con un percentil 25 de 1 día y un percentil 75 de 9 días.
Tras realizar la prueba de la U de Mann-Whitney se observó que dichas diferencias en la estancia en personas con y sin EA eran estadísticamente significativas.
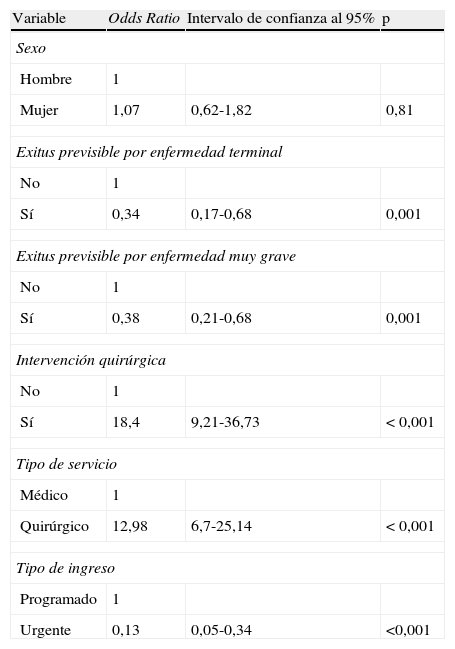
La tabla 6 recoge las Odds Ratio, intervalo de confianza al 95% y nivel de significación de la relación de distintas variables con la presencia de EA.
Odds Ratio, intervalo de confianza al 95% y nivel de significación de la relación de distintas variables con la presencia de EA
| Variable | Odds Ratio | Intervalo de confianza al 95% | p |
| Sexo | |||
| Hombre | 1 | ||
| Mujer | 1,07 | 0,62-1,82 | 0,81 |
| Exitus previsible por enfermedad terminal | |||
| No | 1 | ||
| Sí | 0,34 | 0,17-0,68 | 0,001 |
| Exitus previsible por enfermedad muy grave | |||
| No | 1 | ||
| Sí | 0,38 | 0,21-0,68 | 0,001 |
| Intervención quirúrgica | |||
| No | 1 | ||
| Sí | 18,4 | 9,21-36,73 | <0,001 |
| Tipo de servicio | |||
| Médico | 1 | ||
| Quirúrgico | 12,98 | 6,7-25,14 | <0,001 |
| Tipo de ingreso | |||
| Programado | 1 | ||
| Urgente | 0,13 | 0,05-0,34 | <0,001 |
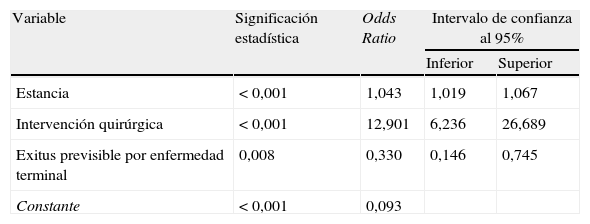
Tras realizar un análisis multivariante mediante regresión logística (tabla 7) se observó que las variables estancia e intervención quirúrgica se asociaban de forma positiva e independiente con la probabilidad de padecer EA.
Variables en el modelo de regresión logística
| Variable | Significación estadística | Odds Ratio | Intervalo de confianza al 95% | |
| Inferior | Superior | |||
| Estancia | <0,001 | 1,043 | 1,019 | 1,067 |
| Intervención quirúrgica | <0,001 | 12,901 | 6,236 | 26,689 |
| Exitus previsible por enfermedad terminal | 0,008 | 0,330 | 0,146 | 0,745 |
| Constante | <0,001 | 0,093 | ||
La variable exitus previsible por enfermedad terminal se asoció de forma negativa e independiente con la probabilidad de padecer un EA.
DiscusiónEl presente trabajo de investigación nos ha permitido conocer el porcentaje de fallecidos en el hospital en los que está presente algún EA. A excepción del estudio realizado en Holanda14, la mayor parte de los estudios citados recogen la proporción de EA en el conjunto de todas las admisiones de un hospital. La gran diferencia de nuestra cifra con la obtenida en el estudio de casos y controles llevado a cabo en Granada19 (en él se encontró un porcentaje de EA entre los casos del 57,1%) es metodológica, ya que la clasificación y los tipos de EA valorados eran diferentes, lo que impide la comparación con nuestros datos. Sin embargo, no debemos olvidar que dicho estudio fue llevado a cabo en el año 1997 y, desde entonces, se ha producido una importante mejora en la seguridad del paciente, gracias a la actuación de diversas instituciones tanto a nivel nacional como internacional.
En cuanto al tipo de EA, en el Harvard Medical Practice Study II26 y el ENEAS12 señalan las complicaciones de la medicación como el tipo de EA más frecuente, mientras que en el estudio llevado a cabo en Canadá6, se encontró que los EA más frecuentes eran los relacionados con procedimientos quirúrgicos y en segundo lugar los relacionados con la medicación o la fluidoterapia. En nuestra muestra, los EA más frecuentes fueron la infección nosocomial y las complicaciones quirúrgicas, estos resultados coinciden con datos de nuestro centro resultantes de un estudio transversal27 realizado en el 2006.
El porcentaje de EA relacionados en cierto grado con el fallecimiento concuerda con los resultados del estudio llevado a cabo en Nueva Zelanda18.
En cuanto al porcentaje de EA prevenibles, la cifra obtenida en el presente estudio, 48,8%, está dentro del intervalo obtenido en otros estudios6,8,9,12 {36,9-51%}.
El 68,3% de todas las infecciones nosocomiales se hubiera podido prevenir con una probabilidad superior al 50%. Por ello dado que es el EA más frecuente, los esfuerzos deberían ir encaminados a poner medidas que disminuyeran las tasas de infección, siendo el lavado de manos la medida más fácil de aplicar y que a su vez da mejores resultados.
Según los resultados de un estudio llevado a cabo en hospitales públicos de Nueva Zelanda18, el 63% de las muertes estaban definitivamente o probablemente relacionadas con los EA. El inconveniente de este resultado es que la muestra de fallecidos con EA es muy reducida (n=38).
El 7,3% de los EA era predecible con una probabilidad superior al 50%. Todos ellos (6) eran además prevenibles, es decir, teníamos una probabilidad alta de que ocurrieran y la posibilidad de evitarlos.
Los servicios hospitalarios que presentaron más EA fueron Reanimación (15,9) y Cirugía General (14,6). Esto es compatible con la frecuencia de las complicaciones quirúrgicas en nuestro estudio y con datos de otros estudios. En el estudio de Vincent9 et al. en Londres se observó que el servicio que presentaba más EA era Cirugía General. Si tenemos en cuenta que la mayoría de los pacientes atendidos en Reanimación habían sido intervenidos quirúrgicamente y pasaban a cargo de este servicio para su recuperación o eran pacientes que iban a ser intervenidos quirúrgicamente y pasaban por él para su estabilización., nuestros resultados son acordes con los citados anteriormente.
Los pacientes que ingresaron de forma programada (5,8% de todos los pacientes estudiados) tuvieron más EA que los que ingresaron de forma urgente. Esto posiblemente se debe al hecho de que los pacientes ingresados de forma programada son, en su mayoría, personas que van a ser intervenidas quirúrgicamente, y la intervención quirúrgica aumenta el riesgo de padecer EA.
Al igual que en los estudios citados no se han encontrado diferencias en la presencia de EA por sexo5,6,9. El hecho de que hayamos encontrado diferencias por edad en la presencia de EA, puede deberse a que la mayoría de integrantes de la muestra, al proceder esta de un registro de mortalidad, tenía una edad avanzada, perteneciendo entonces todos ellos al grupo de mayor riesgo según los otros estudios5,6,9,11,12.
La mediana de la estancia fue superior en los pacientes con EA, dato que ya había sido encontrado en otros estudios6,12.
El aumento del riesgo de padecer EA a medida que aumenta la estancia es razonable, puesto que aumenta también la exposición a otros factores hospitalarios como procedimientos diagnósticos y terapéuticos.
El hecho de estar intervenido quirúrgicamente durante el ingreso, se asocia con la presencia de EA de forma independiente de la estancia hospitalaria.
Este dato es compatible con otros resultados del estudio, como la frecuencia de complicaciones quirúrgicas, el hecho de que tras agrupar los servicios en médicos y quirúrgicos, la frecuencia de EA es superior en los servicios quirúrgicos y con resultados de otros estudios. En el Harvard Medical Practice Study II26 determinaron que casi la mitad de los EA se relacionaban con una intervención quirúrgica y el estudio de Nueva Zelanda18 el 57,5% de los EA estaban relacionados con una intervención quirúrgica.
Los pacientes que tenían al ingreso una enfermedad muy grave o una enfermedad en fase terminal que hiciera previsible el exitus padecieron menos EA. La diferencia fue estadísticamente significativa.
Tras realizar la regresión logística comprobamos que la relación entre el exitus previsible por enfermedad terminal y la presencia de EA es independiente de la estancia y de que el paciente fuera sometido a una intervención quirúrgica durante el ingreso. Nuestro resultado podría interpretarse como unos cuidados mayores en las personas que ingresan con una enfermedad en fase terminal, aunque también puede deberse a otros factores no conocidos.
En el ENEAS12 se valoró el riesgo American Society of Anesthesiologists(ASA) de los pacientes, y observaron como a medida que se agravaba la situación del paciente era menos frecuente encontrarse EA graves. Sin embargo, la gravedad de los EA se relacionó con el pronóstico de la enfermedad principal de acuerdo a la probabilidad de recuperar el estado de salud basal del paciente.
Entre las limitaciones de nuestro estudio, por un lado, tenemos el hecho de que las variables se recojan en base a la información contenida en las historias clínicas, con los errores y omisiones que ello puede suponer. Además pueden existir EA no recogidos o reflejados en la historia clínica, por lo que podría haber algún sesgo de selección.
También conviene destacar el tiempo transcurrido desde el fallecimiento de los pacientes, ya que los resultados podrían verse modificados si realizáramos el mismo estudio con pacientes fallecidos a fecha actual.
Por otra parte, al tratarse de un estudio de casos y controles fallecidos en el hospital, las asociaciones obtenidas solo son válidas en personas con esta característica. Sería interesante repetir la misma metodología en personas vivas con y sin EA, para valorar esta posible limitación.
Sin embargo, tratándose de un problema tan crucial como la seguridad del paciente, conocer que un 15,5% de personas que fallecen en el hospital ha padecido un EA durante su ingreso, es en sí un dato que debería hacernos pensar sobre cómo podríamos evitarlo.
Siendo la infección nosocomial el EA más frecuente y estando la estancia asociada a la aparición de EA, promover las medidas de prevención y control de infección y disminuir los días de ingreso pueden contribuir a la disminución de EA.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.