of AE and their characterization). Results: The incidence of alerts was 34.7% in hospital A (general surgery ward) and 31% in hospital B (internal medicine ward). The incidence of adverse events was 16.1% and 5.6% respectively. A total of 42.1% of the adverse events in hospital A and 16.7% of those in hospital B were avoidable, independently of the seriousness of their consequences. Conclusions: The adverse event surveillance systems differed between the two wards studied. Variability in clinical practice affects identification of adverse events on reviewing medical records.
Introducción
Debido a evolución natural de la ciencia médica, expresada en una mayor complejidad de la práctica clínica y al cambio en la relación médico-paciente desarrollada en los últimos años, en que el paciente ha pasado a tener un papel más activo, los riesgos de la asistencia sanitaria (ahora más frecuentes) son menos tolerados1, teniendo en cuenta, además, como señala Chantler2, que "el ejercicio de la medicina en el pasado solía ser simple, poco efectivo y relativamente seguro; en la actualidad se ha transformado en complejo, efectivo, pero potencialmente peligroso".
Por esta razón, se han llevado a cabo esfuerzos en todo el mundo, durante el último cuarto de siglo, con el objetivo de estimar la frecuencia de estos riesgos y caracterizarlos para así poder disponer de una herramienta, la gestión de riesgos, para una mayor eficiencia sanitaria y, a la vez, minimizar las demandas y reclamaciones (en Estados Unidos) o para monitorizar y evaluar las políticas de calidad y reducción de riesgos de la asistencia (en otros países). De hecho, el interés por los efectos adversos (EA), su impacto y sus consecuencias surgió a partir de diversos estudios desarrollados en Estados Unidos3-5 con el objetivo de predecir el veredicto de litigios relacionados con mala praxis y la necesidad de gestionar estos gastos a cargo de las aseguradoras6-8.
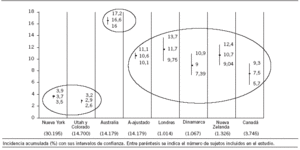
Las distintas motivaciones de los estudios explican las diferencias encontradas en la estimación de la incidencia de los EA entre los diversos estudios; como puede verse en la figura 1, los 3 grandes estudios poblacionales configuran 2 patrones claramente diferentes, de tal modo que el estudio australiano9 multiplica por 3 la incidencia de los estudios norteamericanos. El resto de los estudios multicéntricos10-13 configuran a la vez otro patrón con una incidencia intermedia, en éste estaría incluido el estudio australiano (A-ajustado) si unificáramos las definiciones operativas para el estudio de los EA.
Figura 1. Incidencia de efectos adversos.
Esta preocupación generalizada por el control de los EA ligados a la asistencia sanitaria se manifiesta en nuestro contexto en la Ley de Cohesión y Calidad del Sistema Nacional de Salud14, donde se recoge explícitamente la necesidad de implantar, en la práctica clínica, un registro de EA que puedan resultar un problema de seguridad para el paciente. Sin embargo, esta inquietud todavía no se había concretado institucionalmente, ni en un proyecto específico en nuestro país, que ofreciera datos sobre la incidencia de estos eventos y nos permitiera desarrollar planes y estrategias para la gestión de los riesgos sanitarios y la mejora de la calidad asistencial.
Desde el Departamento de Salud Pública de la Universidad Miguel Hernández nació una iniciativa para estimar la incidencia de acontecimientos adversos en un servicio de cirugía general y de aparato digestivo, cuyos objetivos principales eran: a) identificar y definir los EA que se derivan de la asistencia hospitalaria; b) estimar la incidencia de EA; c) analizar las características del paciente y las de la asistencia que se asocian a la aparición de EA, y d) estimar el impacto de la asistencia en los EA distinguiendo los evitables de los que no lo son. El proyecto inicial ha derivado en un estudio multicéntrico que, a su vez, ha dado origen al Proyecto IDEA (Identificación de EA), que nace con vocación de observatorio, estructura de red y como foro de discusión científica para facilitar la investigación y la mejora de la calidad de la asistencia. Anidados dentro de este proyecto, se han diseñado otros estudios para conocer la incidencia de EA en otras fases de la asistencia y referidos a otro tipo de pacientes, en los servicios de pediatría, ginecología y urgencias, ya que en un modelo con una atención primaria desarrollada es esperable la aparición de EA en el período de prehospitalización.
El objetivo de este trabajo es presentar resultados preliminares del proyecto IDEA relativos a la incidencia y el impacto de los EA en dos de los hospitales incluidos en el estudio.
Material y método
Diseño
Estudio de cohortes prospectivo realizado en 2 hospitales de la Comunidad Valenciana, se seleccionaron el servicio de cirugía general y de aparato digestivo de uno de ellos (hospital A) y el servicio de medicina interna del otro (hospital B). Sólo se presentan los resultados relativos al primer trimestre de 2004.
El muestreo es consecutivo a todos los pacientes de más de 14 años, ingresados más de 24 h en los servicios seleccionados, durante el año 2004, con historia clínica en el hospital correspondiente.
Recogida de datos
Para la identificación de los EA se utilizó un cuestionario elaborado a partir de una investigación previa, de una lista de condiciones similar a la de los estudios de Nueva York3,4 y Utah y Colorado5, con técnicas de consenso, y se desarrolló un manual de procedimiento que se distribuyó a los centros participantes. Un investigador por cada servicio examinó todas las historias clínicas buscando alguna de las condiciones de alerta de EA, para determinar si se había producido y clasificarla. Las historias clínicas que cumplían, como mínimo, uno de los criterios del formulario de cribado fueron examinadas en detalle para la identificacióny caracterización precisa del EA mediante el cuestionario modular (anexo)15.
Medidas principales
Se buscaba estimar la proporción de alerta de EA (cribado positivo) y la incidencia acumulada de EA identificados (positivos en el cuestionario modular MRF2), definidos para este estudio como todo accidente o incidente recogido en la historia clínica que hubiera causado daño al paciente o lo hubiera podido causar, ligado tanto a las condiciones de la asistencia como a las del propio paciente. Como incidente se ha establecido todo suceso aleatorio imprevisto e inesperado que no produce daño al paciente ni pérdidas materiales o de cualquier tipo.
Además, se recogió información sobre los datos sociodemográficos del paciente, así como los diversos factores de riesgo tanto extrínsecos (cateterismos, sondajes y otros procedimientos invasivos) como intrínsecos (diabetes, obesidad y otras comorbilidades) que pudieran favorecer la aparición de los EA.
Tratamiento de los datos
Se elaboró una base de datos específica para la gestión de los datos. El análisis estadístico se realizó con el programa SPSS 11.5. Se describieron las variables mediante los estadísticos más apropiados a su naturaleza y tipo: el análisis descriptivo de las variables cuantitativas se realizó mediante medidas de tendencia central y dispersión y el de las cualitativas, mediante medidas de frecuencia, proporciones y tasas. Para el análisis bivariable se ha utilizado la prueba de la *2 o el test exacto de Fisher para las variables cualitativas, y la prueba de la t de Student o la U de Mann-Whitney para las cuantitativas (según criterios de normalidad), así como el análisis de la varianza para la comparación de varias medias. Se consideró significación estadística para valores de p < 0,05.
Resultados
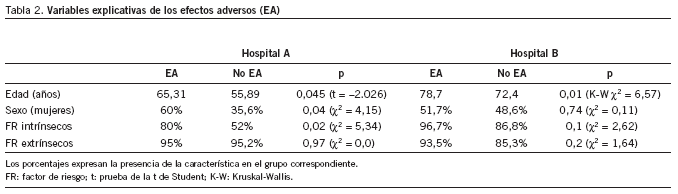
Durante el primer trimestre de 2004 se revisó un total de 673 historias clínicas, 124 correspondientes al servicio de cirugía general del hospital A y 549 del servicio de medicina interna del hospital B. La incidencia de alertas, es decir, formulario de cribado para EA positivo, fue del 34,7% en el hospital A y del 31% en el hospital B. La incidencia de EA fue del 16,1% (20 EA identificados) y el 5,6% (31 EA), respectivamente. Se identificaron 4 incidentes en el hospital A y ninguno en el hospital B (tabla 1).
En el análisis bivariable de los factores asociados a la aparición de EA, se comprobó la dependencia de la edad para los 2 hospitales y del sexo sólo para el hospital A. Curiosamente, no se encontró ninguna dependencia de los factores de riesgo extrínsecos y de los intrínsecos solamente para el hospital A (tabla 2).
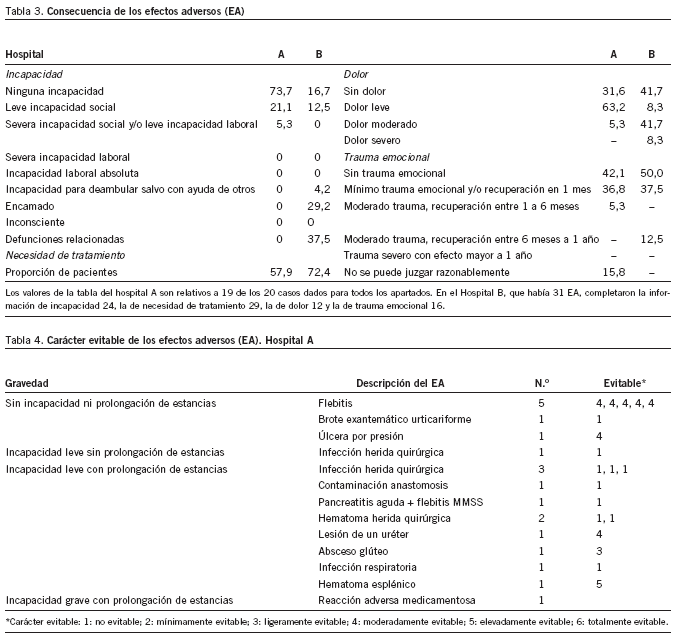
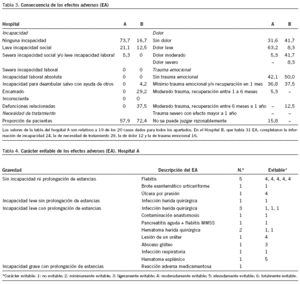
Las consecuencias de los EA se han descrito como dolor, trauma emocional, necesidad de tratamiento adicional e incapacidad, mientras que el impacto se describe como incremento de la estancia hospitalaria. Solamente 1 de cada 4 sujetos con EA presentó incapacidad en el hospital A, en 4 casos (21%) se consideró incapacidad leve y 1 caso (5%) tuvo incapacidad severa. Estos valores se invierten en el caso del hospital B, en el que sólo se apreció ausencia de incapacidad en el 16,7% de los sujetos con EA. Ninguno de los sujetos estudiados presentó invalidez en grado de secuelas. En el hospital B se observaron 14 defunciones asociadas con EA sin que se haya podido determinar la causa de su origen. La necesidad de tratamiento, el dolor y trauma emocional observados representan poco valor por la escasez de casos en los que se ha cumplimentado el resultado de estas variables (tabla 3).
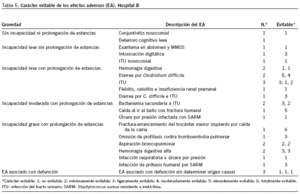
En el hospital A, el 42,1% de los EA era evitable independientemente de la gravedad de sus consecuencias, mientras que en el hospital B lo fue el 16,7%. A su vez, tal y como cabría esperar, el hospital B presentó un abanico más amplio de EA, como se puede apreciar en detalle en las tablas 4 y 5.
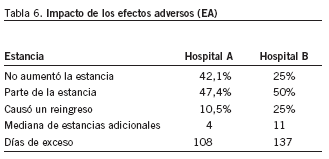
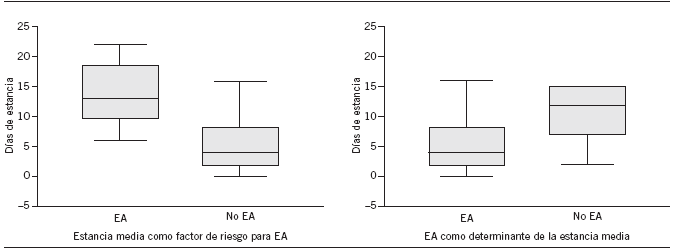
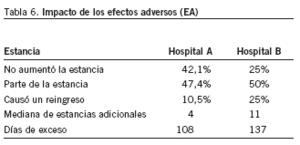
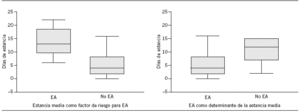
La duración de la estancia y el EA guardan una estrecha relación. En nuestro caso, la mediana de estancias adicionales se posicionó en 4 días para el hospital A y en 11 días para el hospital B. Considerando que el tamaño de la muestra es pequeño, el impacto de los EA de la asistencia hospitalaria es elevado, alcanza un total de 108 días para el hospital A y 137 para el B (tabla 6). Además, la relación es bidireccional, la estancia aumentada facilita la aparición de un EA, y cuando éste ha tenido lugar, se prolonga la estancia. Esto se pudo evidenciar en el hospital A (fig. 2) pero no en el B.
Figura 2. Relación entre efectos adversos (EA) y estancias.
En 3 de cada 4 pacientes del hospital A y en las dos terceras partes del B, la lesión fue debida más a la asistencia sanitaria que al proceso de la enfermedad; en el 60% de los casos del hospital A se encontró total evidencia de la relación con el EA.
Como medida secundaria se estableció la calidad de la información proporcionada por la historia clínica para evaluar la existencia de EA, y se clasificó como inadecuada en un 6,2%, poco adecuada en un 31,2%, adecuada en un 60,4% y muy adecuada en un 2% en el global de ambos hospitales. Una de cada 3 historias del hospital A contenía información poco adecuada para el estudio de EA y dos quintas partes lo fueron en el hospital B.
Discusión
La incidencia acumulada de EA para el hospital A resultó consistente con los estudios de Australia y Canadá, mientras que la estimada para el hospital B se posicionaría entre los valores más bajos de los estudios multicéntricos y los valores hallados por los estudios norteamericanos.
Los sistemas de vigilancia de alerta de los EA no tienen un comportamiento uniforme respecto a servicios distintos. Mientras que la proporción de casos con un formulario de cribado positivo en ambos hospitales fue similar, existen diferencias en la proporción de casos identificados, ya que en el hospital B hay una mayor cantidad de falsos positivos que en el hospital A. Como ya se había apuntado en un estudio anterior16, las diferencias en la especificidad por tipo de servicio de los criterios de cribado se deberían a la gran variabilidad en el curso clínico de la enfermedad en las plantas médicas, en contraposición al poco margen existente en la implementación de los procesos quirúrgicos, lo que lleva a una mejor identificación de los EA por parte de los equipos quirúrgicos frente a los médicos, que se traduce en un mayor registro de EA en la historia clínica. Debido a la escasa especificidad del primer criterio del formulario de cribado al cumplimentarlo con los datos de los pacientes del hospital B (ya que la gran mayoría lo presentaba), se obvió arbitrariamente como determinante de alerta de EA.
Ningún estudio de los realizados hasta la fecha se ha aproximado al conocimiento de los incidentes a través del análisis de la historia clínica. En nuestro caso, se ha estimado una proporción baja de incidentes, probablemente en relación con la poca importancia que le conceden los clínicos, lo que opera a favor de que no sea constatado en la historia, de ahí que la revisión de la historia clínica no sea el método más adecuado para su detección.
Las diferencias en la incidencia de EA entre ambos hospitales pueden ser debida, en parte, a las características del servicio implicado y los pacientes atendidos. El análisis de las causas de EA en varios estudios7,17,18 señala que la mitad de éstos están relacionados directamente con intervenciones quirúrgicas y otros procedimientos invasivos, mientras que con el riesgo asociado al medicamento lo están en menor proporción. En alguna medida, los resultados de este estudio son congruentes con los hallazgos mencionados.
Aunque los revisores fueron entrenados y se les entregó un manual para la correcta cumplimentación de los formularios, es posible que la carga subjetiva del revisor podría haber distorsionado el efecto real, subestimando la incidencia en el hospital donde resultó menor.
Es posible la existencia de una confusión en la asociación sexo y EA producida por la edad, ya que en el análisis bivariable realizado se nos presenta que el sexo es un factor de riesgo para la aparición de EA sólo en el hospital A, donde la media de edad es menor, mientras que esta asociación no resulta significativa en el hospital B (media de edad significativamente mayor). De hecho, en estudios anteriores se ha visto que tener una edad avanzada y ser mujer son categorías de mayor riesgo5.
En cuanto a la asociación con la presencia o ausencia de factores de riesgo intrínsecos, no es de extrañar que no haya diferencias significativas entre los 2 grupos (presencia y ausencia de EA) en el hospital B y sí en el hospital A, debido a las características de los pacientes asistidos en el hospital B, con una edad media mayor y una prevalencia elevada de comorbilidades. De la misma forma, no se ha podido establecer relación con la presencia de factores de riesgo extrínsecos, ya que casi todos los pacientes de todos los grupos presentaban esta característica (tabla 2).
Las consecuencias de los EA definidas anteriormente se presentan con una distribución bien diferenciada entre hospitales. Es posible que los factores antes mencionados (edad y comorbilidades) desempeñen un papel importante al potenciar las repercusiones de un mismo EA.
Debido a la menor variabilidad en la prestación de la asistencia en los servicios quirúrgicos (hospital A), una desviación en la práctica clínica para estos pacientes se considera evitable en más ocasiones que la ocurrida en una planta de medicina interna, donde es más difícil acomodar la asistencia a patrones, aunque, en realidad, ésta no es una explicación demasiado satisfactoria, ya que la variabilidad, consecuencia del estilo de práctica clínica, no debería influir en tanta medida en el carácter evitable de los EA, aunque sí pudiera influir en su percepción por parte de revisores externos.
En nuestro estudio ha primado la especificidad en la investigación de los EA que se han producido en los servicios estudiados, de tal modo que el conocimiento de dichos EA, sus consecuencias, su impacto y su carácter evitable, limita la validez externa habida cuenta de la limitación de representatividad de la asistencia hospitalaria española, no subsanada al realizar un análisis en sólo 2 hospitales. Además, los datos presentados se corresponden a 3 meses de estudio (tamaño muestral reducido), y existe la posibilidad de que el fenómeno de los EA esté sujeto a estacionalidad. Tampoco queremos olvidar que la variabilidad de los observadores haya podido comprometer en alguna medida los resultados alcanzados.
La historia clínica es, en sí misma, un documento de primordial importancia para la asistencia sanitaria, lo que exige una cumplimentación correcta que a su vez garantice la continuidad de la asistencia durante todo el proceso de hospitalización. Los resultados de este estudio confirman la percepción que, con demasiada frecuencia, tenemos los clínicos de la mala cumplimentación de nuestras historias clínicas, y suponen una nueva llamada de atención e identifican una oportunidad de mejora de incalculable valor, al tiempo que nos llevan a la reflexión de la inadmisible complacencia con este mal resultado.
Por lo que se refiere al impacto, el modelo conceptual lógico nos lleva a aceptar como válidos los resultados de este estudio, cuando se analiza la relación entre la duración de la estancia y el EA. Sin embargo, tal vez no tengan la suficiente potencia y sean necesarios nuevos análisis que incluyan en el modelo el día de aparición del EA, de tal modo que al posicionarlo en el marco temporal de cada uno de los episodios de hospitalización sirviera para aceptar o rechazar esta hipótesis. Además, se podría completar el análisis comparando la duración de la estancia en los casos en los que hay EA con el estándar para ese proceso de hospitalización preciso. En cualquier caso, estos resultados dan una idea de la magnitud económica que hay detrás de los EA si tenemos en cuenta el elevado coste que tiene cada uno de los días de hospitalización en cualquier hospital de nuestro país.