> 6 meses; valoración del riesgo de suicidio; intervención no farmacológica; ausencia del sesgo de sexo en los criterios. Se utilizó la prueba de la t de Student para variables cuantitativas, la prueba de la * 2 para variables cualitativas (* = 0,05). Resultados: Fueron mujeres el 79,9%, y la media de edad ± desviación estándar es 51,96 ± 1,36. En el 46,8% de los pacientes se asocia ansiedad y en el 49,6%, somatizaciones; el 64% toma habitualmente benzodiacepinas y el número medio de consultas médicas por año es 9,4 ± 0,58. Cumplimiento de los criterios: en tratamiento antidepresivo, el 79,9%; duración media del tratamiento antidepresivo, 12,57 ± 1,21 meses; en tratamiento durante al menos 6 meses, el 69,1%; tenía valoración del riesgo de suicidio el 12,2%; en intervención no farmacológica, el 29,5%. No hubo diferencias significativas entre mujeres y varones en ninguno de los criterios de calidad. Conclusiones: El paciente depresivo tipo es una mujer de mediana edad con ansiedad y somatización, hiperconsultadora, en tratamiento con antidepresivos y benzodiacepinas. Se instaura tratamiento antidepresivo durante el tiempo adecuado, el riesgo de suicidio se valora con poca frecuencia y son escasas las intervenciones no farmacológicas. No aparece sesgo de sexo.
Introducción
La depresión es una enfermedad de alta prevalencia y una de las principales causas de discapacidad en las sociedades occidentales; se estima que hacia el año 2020 será la segunda causa de discapacidad en el mundo1.
En atención primaria, las estimaciones sobre la prevalencia de la depresión mayor varían entre un 5 y un 9%2, con un 15% de probabilidad de cursarla en algún momento de la vida y con prevalencia mayor del 20% en pacientes que acuden a consulta3. Aun así, su detección y tratamiento en el ámbito de la atención primaria siguen siendo insuficientes, y se estima que hasta un 50% de los casos pasan inadvertidos al médico de familia1,3. Sobre la base de los criterios del Manual diagnóstico y estadístico de los trastornos mentales (DSM-IV), se definen 8 síntomas y criterios y se propone el empleo de algunos instrumentos de detección específicos4. Dependiendo de las características y de la duración de los síntomas, la depresión puede ser mayor o menor o indicar una distimia1. Se ha llegado a proponer el cribado de la depresión en población adulta como actividad preventiva, si se garantiza el adecuado tratamiento y el seguimiento de los pacientes diagnosticados, ya que se reduce el riesgo relativo de depresión persistente hasta en un 13%, con número de pacientes que es necesario tratar (NNT) de 11 pacientes identificados para obtener una remisión1.
Entre las normas de calidad en atención primaria para la depresión, están la escucha activa y las técnicas adecuadas de entrevista, la valoración del riesgo de suicidio5, el tratamiento adecuado con medicación antidepresiva6,7 y/o la psicoterapia8,9, el seguimiento a intervalos establecidos y la continuación de la terapia durante 4-9 meses después de la remisión de los síntomas iniciales para disminuir la incidencia de recaídas10,11. Entre las intervenciones que han demostrado beneficio, destacan los fármacos antidepresivos en tratamiento agudo en todos los niveles de gravedad y la terapia cognitiva y la psicoterapia interpersonal en depresiones leves-moderadas12. Se define como potencialmente beneficiosas la combinación de tratamiento farmacológico y psicológico en depresión grave, la colaboración entre médicos de atención primaria y psiquiatras13 y las técnicas de resolución de problemas14 y asesoramiento no directivo15 en las leves-moderadas12.
Se ha constatado además la existencia de un trato diferencial según el sexo de los pacientes depresivos, sobre todo en lo que respecta a la prescripción: mayor cantidad de psicofármacos prescritos (a igualdad de visitas y diagnósticos)16,17, más apoyo psicológico a mujeres18 y mayor precisión diagnóstica y tendencia a utilización de procedimientos diagnóstico-terapéuticos complejos en varones19.
El objetivo de nuestro estudio es evaluar la calidad de la atención prestada a pacientes depresivos seguidos en un centro de salud.
Pacientes y método
El ámbito del estudio ha sido un centro de salud urbano con población de 33.000 habitantes de nivel socioeconómico medio.
El diseño de este estudio es descriptivo transversal y recoge la base de muestreo institucional (pacientes registrados en el centro de salud).
Los sujetos de estudio son pacientes de todos los cupos del centro de salud con diagnóstico de depresión en la historia clínica informatizada, correspondiente a la codificación del CIAP-2 P76. Se obtuvo el listado alfabético que sirve de base para el muestreo en septiembre de 2003, con un total de 1.574 pacientes. La forma de selección de los casos ha sido mediante muestreo aleatorio sistemático para * = 0,05 y una precisión de 0,90, con constante de muestreo K = 11, con lo que se obtuvo un tamaño muestral n = 138. Se excluyó a los pacientes con código diagnóstico insertado en fecha anterior a los 6 meses previos (entre marzo y septiembre de 2003), y se los sustituyó por el siguiente paciente del listado aleatorio.
Las fuentes de datos han sido las historias clínicas informatizadas (Sistema de Tarjetas Adscritas a la Seguridad Social [TASS]). Las variables de estudio se recogen en la tabla 1.
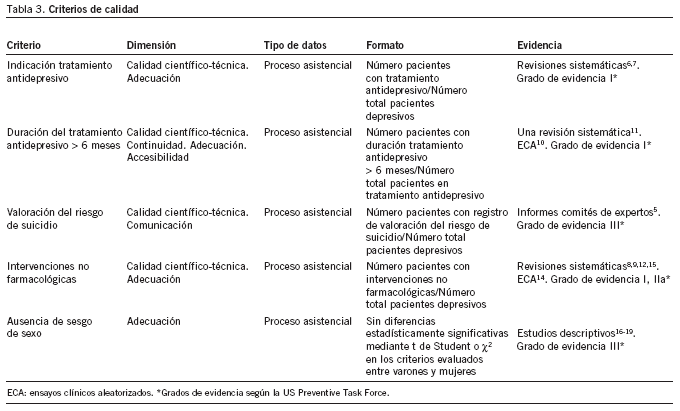
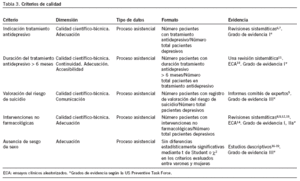
El diseño de la evaluación de calidad se realizó mediante el método de ficha técnica propuesto por Palmer20 y adaptada por el Programa Ibérico21 y se recoge en la tabla 222. Se definen los siguientes criterios de calidad23 (tabla 3):
1. En los pacientes diagnosticados de depresión, debe instaurarse tratamiento antidepresivo6,7.
2. El tratamiento antidepresivo debe durar al menos 6 meses7,11.
3. En pacientes depresivos, debe valorarse el riesgo de suicidio5,24,25.
4. Las intervenciones no farmacológicas deben emplearse en el seguimiento de los pacientes depresivos8,9.
5. No debe haber diferencias en la calidad de la atención prestada a depresivos según el sexo18,19.
Los criterios de calidad se evalúan mediante porcentaje de cumplimiento con intervalo de confianza (IC) del 95%, y se presentan mediante gráfico de Pareto22. La comparación de calidad según el sexo se realiza mediante la prueba de la t de Student para variables cuantitativas y la prueba de la *2 para cualitativas.
Resultados
La mayoría de los pacientes depresivos en nuestro centro fueron mujeres (79,9%) con una media de edad de 51,96 ± 1,36 años. El 24,2% fueron mayores de 65 años. Respecto a la comorbilidad, presentó ansiedad el 46,8% y somatización, el 49,6%; se identificaron acontecimientos vitales estresantes (AVE) en el 40,3%, y el 10,8% estuvo en situación de duelo.
La media anual de consultas médicas fue de 9,4 ± 0,58. La derivación a salud mental consta en el 36,7% de los depresivos. En cuanto a la participación de otros profesionales en el seguimiento del paciente, se encuentra valoración por enfermería en el 8,6% de los casos y de la trabajadora social en el 13,7%.
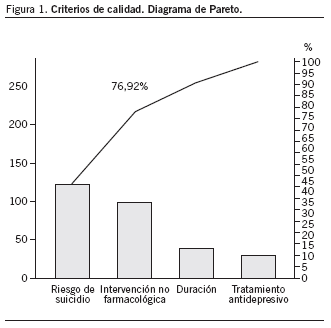
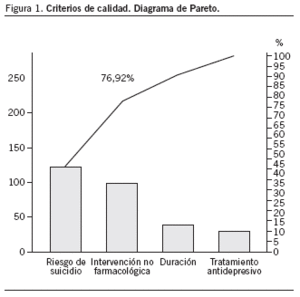
El cumplimiento de los criterios de calidad se resume a continuación: realizó tratamiento antidepresivo el 79,9%; la duración media del tratamiento antidepresivo fue de 12,57 ± 1,21 meses y fue tratado durante más de 6 meses el 43,2% de los pacientes (IC del 95%, 34-51). Existe constancia de realización de intervenciones no farmacológicas en el 29,5% de los pacientes (IC del 95%, 21,92-37,08). Estas intervenciones incluyen psicoterapias de apoyo, técnicas de relajación, grupos de autoayuda y asociaciones de pacientes y familiares. Se registró valoración del riesgo de suicidio en el 12,2% de los casos (IC del 95%, 6,5-17,4) (fig. 1).
Figura 1. Criterios de calidad. Diagrama de Pareto.
La comparación del cumplimiento de criterios según el sexo arroja los resultados que se recogen en la tabla 4, sin diferencias estadísticamente significativas en ninguno de los criterios de calidad; en el resto de las variables analizadas, sólo las presentó la ansiedad, significativamente mayor en las mujeres (p = 0,035).
Discusión
Las principales inconsistencias de nuestro estudio son la imprecisión diagnóstica que supone la selección de los casos mediante el código CISAP, ya que puede englobar entidades nosológicas distintas (trastornos de adaptación, distimias, depresión mayor, duelo, etc.) y tampoco establece diferencia por gravedad del cuadro, importante para la valoración de la calidad. No obstante, se ha preferido realizar un estudio sobre base real del diagnóstico cotidiano de los centros de salud y no emplear entrevistas estructuradas o cuestionarios diagnósticos de depresión que no responderían al método habitual empleado en consulta. En investigaciones futuras sería conveniente valorar separadamente a grupos de pacientes según diagnóstico, tiempo de evolución, recurrencias y gravedad.
La mayor prevalencia de depresión en las mujeres se constata en estudios realizados en atención primaria3,26, y se considera que es 4 veces mayor que en los varones (odds ratio = 4,12)3.
La frecuente presencia de síntomas somáticos en las depresiones está avalada por la bibliografía; se considera, como hemos encontrado en nuestro estudio, que casi en el 50% de las depresiones los síntomas somáticos son prevalentes27. También se ha encontrado importante presencia de AVE28, confirmada en estudios previos en atención primaria3 en porcentaje algo mayor que en el nuestro (55%), pero hay que considerar las diferencias metodológicas en la obtención de los datos (historias clínicas frente a interrogatorio directo). La frecuentación se ha relacionado ampliamente con la morbilidad psiquiátrica general y la depresión en particular29,30, con altos índices de utilización, similares a los nuestros (7,9-10,7 consultas/año) en pacientes depresivos3.
Habría que reflexionar sobre el elevado uso concomitante de benzodiacepinas en nuestros pacientes depresivos, ya que se discute su empleo a largo plazo (puede ser útil al inicio del tratamiento) y se propone su retirada en 3-4 semanas24, si bien también se ha demostrado que reduce los abandonos31.
Según la bibliografía, se produce una derivación a salud mental del 7% del total de la morbilidad psiquiátrica en atención primaria32. Podríamos considerar alta la derivación de nuestros pacientes depresivos, si bien no disponemos de datos suficientes para evaluar este punto: gravedad, tiempo de evolución, otras afecciones concomitantes, etcétera.
El uso de terapias no farmacológicas puede tener un importante sesgo de registro, ya que la historia clínica informatizada es un sistema poco "amigable" para recoger actuaciones como entrevistas de apoyo y psicoterapia.
Valoramos aceptable el cumplimiento de los criterios de indicación y duración del tratamiento antidepresivo y marcadamente mejorables los referidos a la valoración del riesgo de suicidio y la utilización de intervenciones no farmacológicas, aspectos ambos que, aun formando parte del enfoque biopsicosocial propio del médico de familia, se puede considerar de mayor dificultad de empleo, sobre todo por deficiencias de formación y aspectos organizativos básicos como el escaso tiempo por consulta. La ausencia de diferencias significativas en los criterios en función del sexo de los pacientes puede deberse en parte a la escasa representación masculina (n = 28) en la muestra porque, no obstante, se observa cierta tendencia a valorar más el riesgo de suicidio en varones y emplear más intervenciones no farmacológicas en mujeres. En posteriores estudios se debe ampliar el tamaño muestral.
Como medidas correctoras proponemos:
Mejoras organizativas: registro preciso del diagnóstico, estadio evolutivo y tiempo de evolución; establecer la participación interdisciplinaria en la atención a estos pacientes mediante el establecimiento de protocolos de intervención conjunta, con implicación importante de enfermería y trabajadora social en los casos de riesgo social.
Formación: mayor utilización de terapias no farmacológicas mediante formación específica de los profesionales en estas técnicas y en la entrevista clínica en torno a la valoración de riesgo de suicidio.
Hay que considerar también la necesidad de asignar más tiempo por consulta al paciente depresivo para poder abordar en profundidad aspectos tanto diagnósticos (ideación suicida) como terapéuticos (psicoterapias breves).