La obstrucción intestinal (OI) es una causa frecuente de consulta en los servicios de urgencia. Los avances en los métodos de diagnósticos y la implementación de unidades de paciente crítico han logrado disminuir la morbimortalidad de esta afección. El proceso diagnóstico incluye desde la anamnesis y examen físico al uso de exámenes de laboratorio e imagenológicos para definir el mejor tratamiento en cada caso, ya sea médico o quirúrgico.
ObjetivoDescribir la respuesta al tratamiento médico o quirúrgico en pacientes con diagnóstico de OI alta en nuestro hospital.
Materiales y métodosSerie de casos retrospectiva de todos los casos egresados con diagnóstico de OI alta (parcial o completa) como diagnóstico primario, atendidos en el hospital desde enero de 2012 hasta mayo de 2014.
ResultadosHubo 134 casos incluidos, con 101 OI completas, 81 de ellas se resolvieron de forma quirúrgica. En las 20 restantes se decidió tratamiento médico, sin presentar este subgrupo mayor morbimortalidad asociada; sin embargo dada la evolución de estos pacientes se requirió en un 75% de los casos cirugía definitiva. Todas las OI parciales (33 casos), se resolvieron de forma conservadora, sin requerir cirugía.
ConclusiónEl tratamiento conservador de la OI no presentó mayores complicaciones que el tratamiento quirúrgico, por lo que se mantiene como una posibilidad válida de tratamiento teniendo en cuenta que es necesaria una vigilancia estricta para evitar mayor morbimortalidad. Sin embargo, esto no significa que operar o no operar sea lo mismo, siendo importante considerar la etiología de la OI.
Small bowel intestinal obstruction (IO) is a frequent problem presenting in emergency rooms. Advances in diagnostic methods and the creation of intensive case units have diminished the morbidity and mortality of this disease. The diagnostic tool includes a careful clinical examination, the use of laboratory tests plus radiological procedures, which together allow to define the best treatment option for each patient wit IO.
AimTo report the response to medical or surgical treatment of patients with a small bowel IO.
Material and methodsReview of a retrospective case series of 134 patients discharged from a clinical hospital with the primary diagnosis of small bowel intestinal obstruction between 2012 and 2014.
ResultsOne hundred and one patients had a complete obstruction and 81 of these were treated surgically. In the remaining 20, a medical treatment was chosen, without observing a higher frequency of complications. However, 75% of these patients required surgery during their evolution. All partial obstructions were treated conservatively, without requiring surgery.
ConclusionConservative treatment of intestinal obstruction is not associated with a higher rate of complications but requires a close clinical follow up. The etiology of the obstruction must be taken in consideration for decision making.
La obstrucción intestinal (OI) continúa siendo una afección a la que se tiene que enfrentar frecuentemente el cirujano general, constituyendo aproximadamente el 15% de todas las intervenciones quirúrgicas de urgencia1; de estas las OI altas (entre el ángulo de Treitz y la válvula ileocecal), corresponden al 70%2. Los avances en los métodos de diagnósticos y la implementación de unidades de paciente crítico han logrado disminuir la morbimortalidad de esta afección, siendo aún la cirugía el tratamiento de elección.
A pesar de ser una cirugía de alto éxito y baja morbimortalidad, el riesgo de recurrencia por la formación de bridas es muy frecuente, por lo que la laparoscopia se ha alzado como una alternativa válida para reducir este riesgo3.
Dada la magnitud del problema, encontrar la forma de prevenir o disminuir el riesgo de bridas se ha vuelto prioritario para disminuir la morbimortalidad y los costos asociados a ellas, siendo un paso el definir la posibilidad de tratamiento médico versus quirúrgico4. El determinar un tiempo de observación seguro todavía es un área de debate, ya que quienes se desempeñan en servicios de urgencia y se enfrentan a una OI deben sopesar los riesgos de una cirugía precoz frente a la posibilidad de tratamiento médico, que incluye reposo intestinal, reposición con fluidos, reposición electrolítica y descompresión intestinal5.
El presente estudio tiene por objetivo describir la respuesta del tratamiento médico o quirúrgico en pacientes con diagnóstico de OI alta en nuestro hospital, evaluando los métodos de diagnóstico por imágenes, los criterios para decidir el tratamiento médico o la cirugía precoz y la morbimortalidad de la serie.
Material y métodoPacientes estudiadosSerie de casos retrospectiva de todos los egresados con diagnóstico de OI alta, sean estas completas (OIC) o parciales (OIP), con y sin complicaciones evolutivas, atendidos en el Departamento de Cirugía del Hospital Clínico de la Universidad de Chile desde enero de 2012 hasta mayo de 2014. Los criterios de inclusión correspondieron a pacientes con cuadro clínico de OI alta, confirmado por tomografía computada (TC) de abdomen, radiografía de abdomen simple o ecotomografía abdominal. El total de pacientes con estas características fue de 168 casos. Se excluyeron pacientes pediátricos, pacientes con síndrome de retención gástrica, pacientes con OI baja, pacientes que se trasladaron a otros centros o aquellos con datos incompletos en la ficha. El total correspondió a 34 pacientes.
Método de diagnósticoLa sospecha clínica de OI alta se confirmó mediante la realización de una TC de abdomen y pelvis en el 96% de los casos. Este examen incluye un topograma o scout que visualiza todo el abdomen y porción distal del tórax mucho mejor que una radiografía de abdomen simple. Este último, que se toma en posición de pie, se realizó solamente en el 4% de los pacientes, junto con la ecotomografía abdominal.
Para el diagnóstico de OIC u OIP se consideraron los hallazgos de la TC de abdomen y pelvis.
DefinicionesSe definió como OIC aquella que comprometía completamente la luz intestinal con stop definido, y como OIP aquella que no comprometía la luz en su totalidad o bien sin stop definido en las imágenes de ingreso.
Variables a analizarLas variables más importantes que se consideraron fueron la etiología de la OI alta, la separación de los pacientes con OI alta en 2 grupos según los hallazgos de la tomografía y la evolución de los pacientes con manejo médico o quirúrgico, incluyendo la mortalidad de cada grupo.
Se consideró un periodo de los últimos 2 años en que se inició esta revisión (junio de 2014) como adecuados para compararlo con la evolución histórica del manejo de la OI alta en Chile en los últimos 50 años.
Análisis estadísticoEl análisis estadístico se realizó mediante software Stata 12, aplicando estadística descriptiva, test de Fisher y chi cuadrado.
ResultadosHubo un total de 134 pacientes que cumplieron con los requisitos de ingreso a este estudio. La distribución por sexo fue del 54% para mujeres y del 46% para hombres, con una edad promedio de 60,8 años (valores extremos de 16 a 92 años). La sintomatología presente en todos los pacientes consistió en vómitos profusos, falta de expulsión de gases, dolor abdominal difuso y distensión abdominal. El diagnóstico se confirmó en el 96% de los pacientes con TC y en el 4% con radiografía de abdomen simple y ecotomografía abdominal. Las causas de OI se detallan en la tabla 1. Las bridas fueron la etiología más frecuente (58%) seguido de las hernias tanto de pared abdominal como internas (34%).
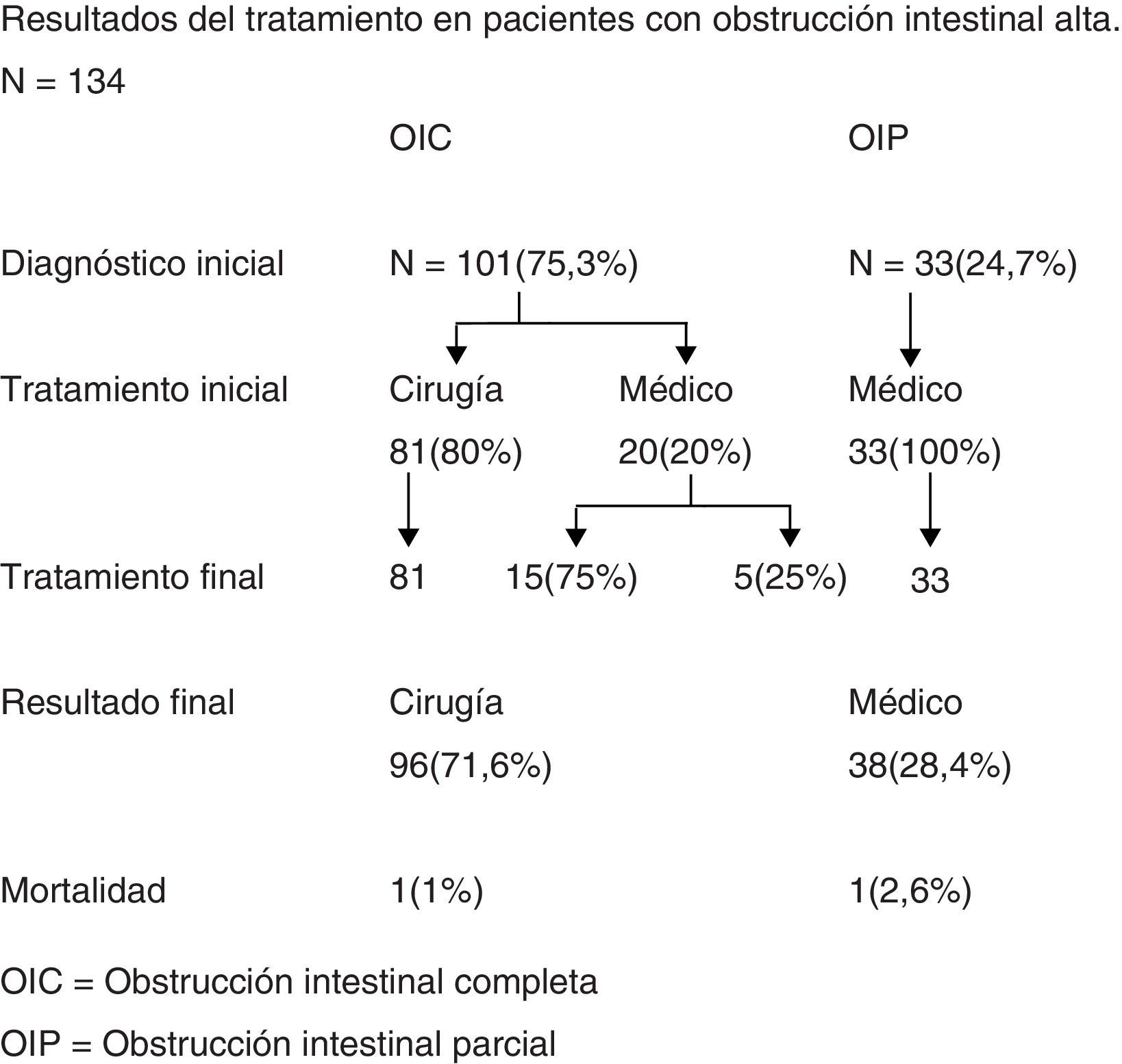
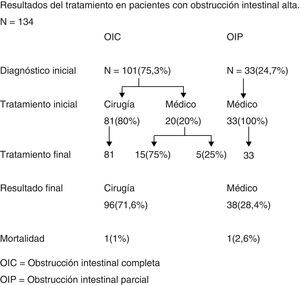
El estudio imagenológico permitió separar a los pacientes en 2 grupos: OIC en 101 pacientes y OIP en 33 pacientes (fig. 1).
Los pacientes con OIP en el 100% de los casos se diagnosticaron mediante la TC. Este grupo se sometió a tratamiento médico exclusivo, que consistió en sonda nasogástrica, balance hidroelectrolítico cuidadoso, control evolutivo permanente con evaluación clínica y de exámenes sanguíneos. Treinta pacientes (90%) tenían antecedentes de cirugía abdominal previa. Hubo un fallecido en este grupo que correspondió a un paciente añoso con un cáncer diseminado en el peritoneo, por lo que en conjunto con el grupo familiar se decidió tratamiento paliativo. El resto de los pacientes evolucionaron sin complicaciones y ninguno requirió cirugía posterior. El grupo de pacientes con el diagnóstico imagenológico de OIC correspondió a 101 casos. De ellos, en 81 pacientes (80%) se decidió cirugía de entrada, basado en la clínica y los resultados de la TC abdominal (tabla 2). La operación se realizó en el 90%, antes de las 24h. En los 20 pacientes restantes, se optó por tratamiento médico inicial, ya que no presentaban un cuadro clínico grave de OI alta. El tratamiento médico consistió en las mismas medidas antes mencionadas. Sin embargo solo en 5 casos de los 20 pacientes (25%) se obtuvo una respuesta clínica adecuada no requiriendo tratamiento quirúrgico durante la hospitalización. En 15 pacientes (75%) se tuvo que realizar cirugía posterior al tratamiento médico inicial, por evidente deterioro clínico manifestado por ausencia completa de expulsión de gases o deposiciones, dolor constante o intensificación del mismo, persistencia de vómitos o un alto débito (>2.000ml/24h) por la sonda nasogástrica. El periodo de observación para definir fracaso del tratamiento médico en estos 20 pacientes fue en promedio de 3,5±2,75 días (2-13 días).
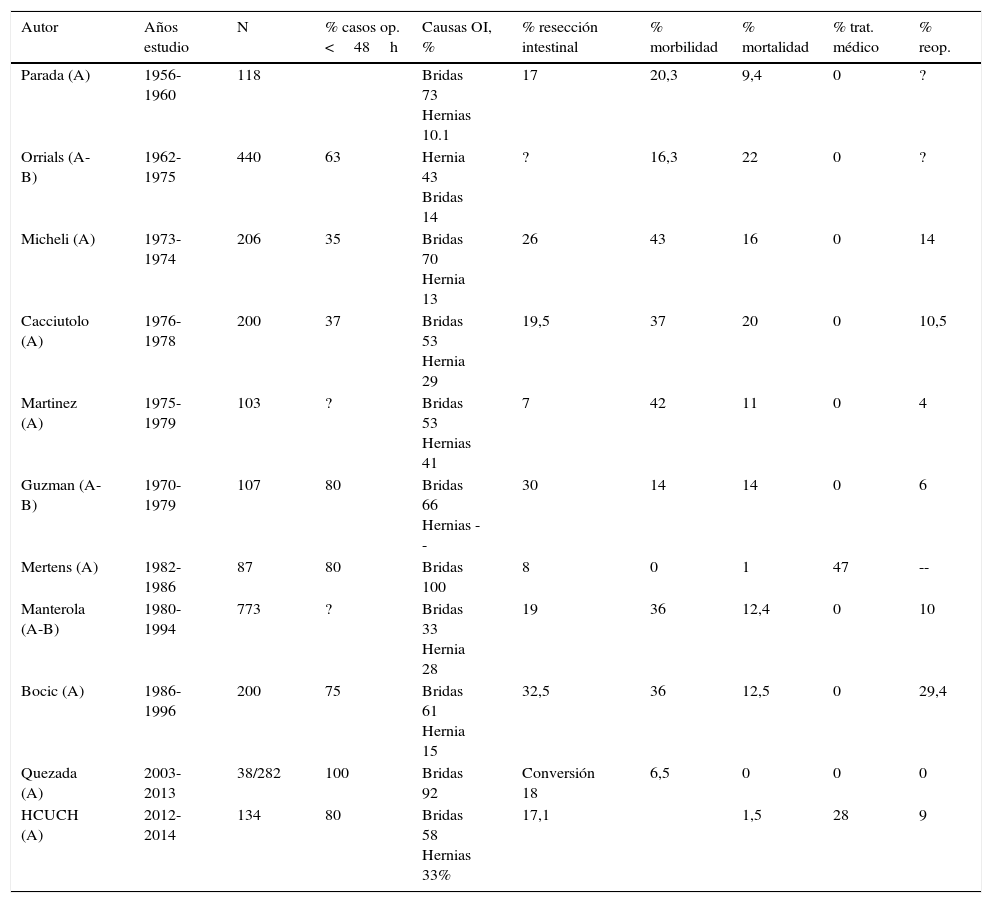
Resumen de los principales hallazgos en pacientes con obstrucción intestinal alta. Experiencia Chilena entre 1956 y 2014
| Autor | Años estudio | N | % casos op. <48h | Causas OI, % | % resección intestinal | % morbilidad | % mortalidad | % trat. médico | % reop. |
|---|---|---|---|---|---|---|---|---|---|
| Parada (A) | 1956-1960 | 118 | Bridas 73 Hernias 10.1 | 17 | 20,3 | 9,4 | 0 | ? | |
| Orrials (A-B) | 1962-1975 | 440 | 63 | Hernia 43 Bridas 14 | ? | 16,3 | 22 | 0 | ? |
| Micheli (A) | 1973-1974 | 206 | 35 | Bridas 70 Hernia 13 | 26 | 43 | 16 | 0 | 14 |
| Cacciutolo (A) | 1976-1978 | 200 | 37 | Bridas 53 Hernia 29 | 19,5 | 37 | 20 | 0 | 10,5 |
| Martinez (A) | 1975-1979 | 103 | ? | Bridas 53 Hernias 41 | 7 | 42 | 11 | 0 | 4 |
| Guzman (A-B) | 1970-1979 | 107 | 80 | Bridas 66 Hernias -- | 30 | 14 | 14 | 0 | 6 |
| Mertens (A) | 1982-1986 | 87 | 80 | Bridas 100 | 8 | 0 | 1 | 47 | -- |
| Manterola (A-B) | 1980-1994 | 773 | ? | Bridas 33 Hernia 28 | 19 | 36 | 12,4 | 0 | 10 |
| Bocic (A) | 1986-1996 | 200 | 75 | Bridas 61 Hernia 15 | 32,5 | 36 | 12,5 | 0 | 29,4 |
| Quezada (A) | 2003-2013 | 38/282 | 100 | Bridas 92 | Conversión 18 | 6,5 | 0 | 0 | 0 |
| HCUCH (A) | 2012-2014 | 134 | 80 | Bridas 58 Hernias 33% | 17,1 | 1,5 | 28 | 9 |
A: alta; B: baja; OI: obstrucción intestinal.
Entre los 96 pacientes con OIC que se sometieron a cirugía, el 88% tenía el antecedente de cirugía abdominal. Sin embargo la laparotomía exploradora con adherenciolisis por bridas se realizó en solo 44 pacientes (46%), mientras que las obstrucciones secundarias a hernias de la pared o internas, ya sea resueltas por laparotomía o laparoscopia se observó en 30 pacientes (31%).
Hubo 23 resecciones intestinales entre los 96 pacientes sometidos a tratamiento quirúrgico (24%). El 100% de estos pacientes correspondió al grupo de OIC, siendo la presencia de bridas la causa principal en el 52%. El porcentaje de pacientes sometidos a una reoperación en el grupo de OIC fue del 9%. Hubo un fallecido (1%) en este grupo por un cuadro séptico postoperatorio. El promedio de días de estancia fue de 5,8 para el grupo con tratamiento médico exclusivo, de 10,7 días para el grupo quirúrgico y de 10,8 para el grupo de tratamiento médico inicial y posterior cirugía.
DiscusiónLos resultados del presente estudio muestran que: 1.o. las bridas y las hernias abdominales constituyen la gran mayoría (92%) de las causas de OI alta; 2.o la TC es el método diagnóstico de elección, ya que permite separar a los pacientes en 2 grupos: OIC u OIP; 3.o con este diagnóstico imagenológico no todos los pacientes son candidatos a tratamiento quirúrgico de inicio; y 4.o la mortalidad operatoria ha bajado significativamente en comparación con las series nacionales en los últimos 50 años. La anamnesis, que es el examen clínico inicial, permite conocer antecedentes de cirugías previas o la presencia de alteraciones gastrointestinales (que orienten a origen neoplásico por ejemplo), o hernias que se pueden descubrir durante el examen físico. Es así como las adherencias, hernias y neoplasias son las 3 causas más frecuentes de OI según la literatura, hecho que además fue corroborado en nuestra revisión6,7. Se estima que cerca del 90% de los pacientes que fueron sujetos a alguna cirugía desarrollará adhesiones y bridas postoperatorias en algún grado, las cuales variarán según el tipo de cirugía y la existencia o no de complicaciones postoperatorias7, lo que puede confirmarse con el alto porcentaje de correlación de este antecedente en nuestra serie.
La presentación clínica habitual de la OI incluye dolor abdominal, náuseas y vómitos. Sin embargo, estos síntomas no son específicos (41%) pero sí sensibles hasta en el 88%, por lo que se ha logrado determinar que otros elementos diagnósticos de imágenes y laboratorio son necesarios para confirmar la OI, como la TC en la que es frecuente observar dilatación patológica de asas, con niveles hidroaéreos, intestino distal colapsado y, a veces, un claro cambio de calibre; además de los exámenes de L-lactato, lactato deshidrogenasa y la creatincinasa6. Estos últimos se elevan ante cualquier situación de isquemia, siendo los niveles de L-lactato los más específicos, reportándose elevados hasta en el 100% de los casos de isquemia6. En nuestra serie los exámenes de mayor utilidad fueron los imagenológicos, principalmente la TC siendo decisiva para realizar el diagnóstico de OIP, lo que permitió un posterior tratamiento conservador.
Al enfrentarse a una OI se debe poner especial énfasis en el efecto sistémico, en la repercusión hidroelectrolítica y el efecto mecánico que genera el aumento de presión en la perfusión intestinal1, por lo que diferenciar la obstrucción mecánica del íleo médico, determinar la etiología de la obstrucción, discriminar si es OIP u OIC, o incluso si está estrangulada o no, son pasos fundamentales en paralelo a la reanimación sistémica adecuada8. Desde el punto de vista quirúrgico, junto con la condición clínica es perentorio discernir si nos enfrentamos a una OIC o a una OIP, dado que el tratamiento médico puede ser una alternativa al tratamiento quirúrgico, de inicio en todos los pacientes. La reposición de volumen de forma generosa con los objetivos hemodinámicos ya conocidos por todos es parte del plan inicial, además de reposo digestivo. Los pacientes con OI se benefician con la instalación de una sonda nasogástrica, sin importar si es de manejo médico o quirúrgico, dado que la descompresión del tracto gastrointestinal mejoraría la evolución, aminorando los síntomas y minimizando el riesgo de aspiración. Recientemente han aparecido alternativas interesantes al uso de la sonda nasogástrica, como el tubo ileal, pero que no son aplicables por el momento hasta validar sus resultados9.
La principal dificultad para el cirujano radica en la determinación de manejo quirúrgico versus manejo médico. El cuadro clínico de dolor constante, taquicardia, hipotensión y fiebre, además de ciertos signos en la TC, como la obstrucción en asa cerrada, neumatosis intestinal y la presencia de gas portal son muy orientadoras de la necesidad de resolución quirúrgica en la gran mayoría de los casos y como parte del enfrentamiento inicial de la OI, minimizando así el riesgo de estrangulación intestinal, teniendo entre sus beneficios adicionales un mayor tiempo «libre de enfermedad» (nuevo episodio de OI) y menor tasa de recurrencia8, aunque los datos obtenidos de nuestra revisión distan mucho de la experiencia internacional, donde se pregona la posibilidad de que hasta el 80% de las OI tienen el potencial de remitir sin necesidad de ser resueltas quirúrgicamente6. Este 80% puede verse ayudado principalmente por el subtipo de paciente en condiciones estables y una historia sugerente de obstrucción parcial5,10,11. Es en este grupo de pacientes de nuestra serie en los que el tratamiento médico se aplicó en el 100% sin presentar mayor morbimortalidad.
Una vez tomada la decisión del tratamiento médico existe el riesgo de no lograr tránsito a pesar del apoyo farmacológico y el resto de medidas mencionadas, siendo el plazo de 48h de observación lo habitualmente aceptado8. En este estudio, el 90% de los pacientes con OIC se operaron antes de las 24h, si bien en 4 casos se esperó hasta 4 días antes de la intervención, sin presentar mortalidad asociada. La revisión de la literatura nacional12–22, mostró que hay 11 publicaciones previas, entre 1962 y 2014, referentes a este tema en particular, 10 de ellas referidas solamente a tratamiento quirúrgico en todos los pacientes con OI; solo un autor se refiere al tratamiento médico de la obstrucción18. La revisión de la literatura chilena respecto a este tema se debe a varios motivos: reconocer y honrar a los autores que previamente publicaron los resultados en circunstancias muy diferentes y difíciles, determinar la evolución de las etiologías de OI a través del tiempo y comparar los resultados de mortalidad operatoria a lo largo de los últimos 50 años. Parada12 et al. describieron que la principal causa de OI alta fueron las bridas. La mortalidad operatoria de esta serie fue relativamente baja (9,4%). Orriols13 describe el tratamiento de 440 pacientes, mezclando OI alta y baja, tratados en un periodo de 15 años. En este estudio las hernias fueron la principal causa de obstrucción intestinal, con una mortalidad global de la serie del 22%. Micheli et al.14, en 200 pacientes describen que las bridas causaron el 70% de las OI con una mortalidad global del 16%. Cacciuttolo et al.15, en 200 pacientes relatan una mortalidad del 20%. Martínez et al.16, en 103 casos encuentran que las bridas causaron el 53% de las OI. Guzman et al.17, en 107 pacientes confirmaron estos hallazgos, describiendo más del 14% de mortalidad operatoria. Otros autores como Manterola et al.19 y Bocic et al.20,21 señalan cifras similares. Solo un artículo, proveniente de la Universidad Católica22, describe, en un grupo seleccionado de 38 pacientes entre 282 atendidos, en los que se realizó tratamiento quirúrgico mediante vía laparoscópica, que en el 92% de los casos la OI era causada por bridas. La tasa de conversión fue del 18%, pero no hubo mortalidad ni reoperación. Solo un autor18, del mismo grupo menciona que entre 80 pacientes con OI alta, se realizó tratamiento médico exclusivo en un 47% con muy buen resultado, mientras que en el presente estudio esta opción de tratamiento se realizó solo en un 28%. Estos reportes, al igual que nuestro estudio muestran que en la actualidad, gracias al uso masivo de las imágenes, se puede plantear una espera prudente, evitando así una laparotomía innecesaria en un grupo de pacientes. Sin embargo, durante estos últimos 50 años no hay cambios en la etiología de la OI alta.
La morbimortalidad asociada a la OI ha disminuido; en la actualidad se referencia una mortalidad entre el 1,5 y 3,8% según diversos artículos2,3, lo que se compara con nuestro estudio.
En conclusión el tratamiento de la OI sigue siendo un desafío, considerando el amplio espectro de presentación clínica y las múltiples variables a considerar para definir o no un tratamiento quirúrgico, por lo que es mandatario diferenciar en un inicio entre OIC y OIP, ya que nos orienta a los distintos tratamientos que podemos ofrecer. Además la masificación en el uso de TC para el diagnóstico de OI la ha posicionado como una herramienta válida en el diagnóstico de la OI. Se debe tomar en cuenta que la causa de la OI orienta en ocasiones a la necesidad o no de realizar cirugía.
En nuestro estudio el tratamiento conservador de la OI alta no presentó mayor mortalidad que el manejo quirúrgico, por lo que puede ser una opción válida teniendo en cuenta que es necesaria una vigilancia estricta para evitar mayor morbimortalidad. De todos modos son necesarios mayores estudios con una metodología adecuada, para inferir conclusiones categóricas.
Las limitaciones del presente estudio son varias: por una parte es una revisión retrospectiva con todos los problemas que esto representa. Por otra, la población de pacientes estudiada es heterogénea. Esto significa que los tratamientos empleados, médicos o quirúrgicos, no son tratamientos equivalentes, por lo que no necesariamente se pueden considerar como similares en la decisión inicial del tratamiento en pacientes con OI alta. La cuidadosa evaluación clínica y de imágenes permitirá plantear en cada paciente cuál alternativa inicial es adecuada.
Conflicto de interesesLos autores no refieren conflicto de intereses.