El objetivo del estudio es comparar las variables nutricionales con la morbimortalidad postoperatoria en cirugía digestiva oncológica.
Material y métodoEstudio de cohorte prospectiva de pacientes sometidos a intervenciones quirúrgicas por neoplasias malignas digestivas en el Hospital Eduardo Pereira entre octubre de 2012 y febrero de 2014. Se creó una base de datos con el software Filemaker Pro. Para el análisis estadístico se utilizó el programa SPSS 15.0. Se utilizó la prueba t de Student o U de Mann Whitney según correspondiera y se consideró significativo un valor de p<0,05.
ResultadosSe estudiaron 182 pacientes con un promedio de edad de 65,7±12,3 años. Un 54,4% (99) de los pacientes fueron de sexo masculino. La neoplasia más frecuente fue el cáncer de colon en el 35,5% (64). Se presentaron complicaciones en 34,1% (62) de los pacientes, los cuales presentaron menor valor del pliegue tricipital (p<0,01). Fallecieron un 6,2% (12), los cuales tenían menor nivel de albuminemia (p<0,01). En los grupos de cirugía esofagogástrica no se encontraron diferencias al comparar la morbimortalidad y las variables nutricionales. En el grupo de cirugía de colon se encontraron diferencias significativas al comparar el índice de masa corporal (p<0,01) con las complicaciones. En el grupo de cirugía pancreática los pacientes que presentaron complicaciones tenían mayor peso (p=0,04), circunferencia braquial (p=0,04) y albuminemia (p=0,04).
DiscusiónEn el presente estudio se hallaron diferencias significativas al comparar algunas variables nutricionales con la morbilidad postoperatoria en cirugía de colon y páncreas.
The aim of the study is to compare the nutritional variables with postoperative morbimortality in oncological digestive surgery.
Material and methodProspective cohort study of patients undergoing surgery for gastrointestinal malignancies in Eduardo Pereira Hospital between october 2012 and february 2014. A database in Filemaker Pro software was created. SPSS 15.0 software was used for statistical analysis. T test or Mann Whitney U was used as appropriate and a value of P<.05 was considered significant.
Results182 patients were studied with an average age of 65.7±12.3 years; 54.4% (99) patients were male, the most common neoplasm was colon cancer in 35.5% (64). Complications occurred in 34.1% (62) patients, which have less value of triceps skinfold (P<.01); 6.2% died (12), which had lower levels of serum albumin (P<.01). In the esophagogastric surgery group no differences were found when comparing the morbimortality and nutritional variables. In the colon surgery group significant differences were found when comparing the body mass index (P<.01) with complications. In the pancreatic surgery group patients who experienced complications had higher weight (P=.04), arm circumference (P=.04) and albumin (P=.04).
DiscussionIn the present study significant differences were found when comparing some nutritional variables with postoperative morbidity in colon and pancreas surgery.
La desnutrición se presenta en al menos un 40-50% de los pacientes hospitalizados1,2 y está asociada con un aumento de la morbimortalidad general3. Específicamente en cirugía gastrointestinal la asociación entre desnutrición preoperatoria y efectos adversos ha sido extensamente estudiada, pues aumenta el riesgo de complicaciones médicas, quirúrgicas y la mortalidad4-6.
Con el fin de determinar el estado nutricional del paciente existen múltiples herramientas, tanto clínicas como de laboratorio, y dentro de estas las más utilizadas son: peso, índice de masa corporal, recuento de linfocitos, albuminemia, pliegue tricipital y circunferencia braquial. Cabe señalar que aún no existe un indicador o índice pronóstico que sea universalmente aceptado4.
La albuminemia es una de las variables con mayor evidencia en estudios previos, pues constituye un determinante de la morbimortalidad en el postoperatorio. Es un examen de laboratorio básico de bajo costo y ampliamente disponible6. Tiene una vida media de 20 días, lo cual permite tener una visión del estado nutricional en el mediano plazo. Sin embargo, hay ciertos factores que se asocian a alteración de los niveles plasmáticos de albúmina sin tener relación con el estado nutricional, destacando aquellos que aumentan el volumen circulante efectivo como la insuficiencia cardíaca, renal o hepática y presencia de respuesta inflamatoria sistémica, como sucede en los pacientes con neoplasias malignas que presentan complicaciones quirúrgicas de urgencia, pues la albúmina constituye una proteína reactiva de fase aguda negativa3,6,7.
La desnutrición y en especial la hipoalbuminemia se asocian a procesos de cicatrización deficientes, disminución en la síntesis de colágeno en heridas quirúrgicas o anastomosis intestinales y disminución de la respuesta inmune. Estos factores determinan la mayor prevalencia de infecciones del sitio operatorio, infecciones a distancia y filtración de anastomosis intestinales, entre otras complicaciones6,8,9.
Recientemente ha surgido una evidencia que ha puesto en duda que el estado nutricional sea un condicionante de la morbimortalidad tras cirugía digestiva, específicamente esofagogástrica, debido al gran avance en las técnicas anestésicas, quirúrgicas y el manejo postoperatorio10.
En la literatura internacional los diversos trabajos que han estudiado la asociación entre las variables nutricionales y la morbimortalidad postoperatoria habitualmente combinan pacientes sometidos a cirugías por patologías benignas y malignas, así como cirugías electivas y de urgencias, lo cual puede alterar las variables nutricionales por factores externos y, por lo tanto, no cuantificar su real importancia3,4,11. En la literatura nacional no existen estudios que analicen estas variables en pacientes adultos, solo existe un estudio en pacientes pediátricos sometidos a cirugía mayor electiva12.
El objetivo general del presente estudio es comparar las variables nutricionales preoperatorias con la morbimortalidad postoperatoria en cirugía digestiva por neoplasias malignas, considerando solo pacientes electivos. Como objetivos específicos se compararon las variables nutricionales entre aquellos que presentaron o no presentaron complicaciones y entre los que sobrevivieron y los que fallecieron.
Material y métodoEstudio de cohorte prospectiva. Se incluyeron en el estudio pacientes sometidos a cirugía electiva por neoplasias malignas del tubo digestivo entre octubre de 2012 y febrero de 2014 en el servicio de cirugía del Hospital Dr. Eduardo Pereira de Valparaíso.
Los criterios de inclusión fueron: pacientes mayores de 15 años con diagnóstico histológico de cáncer que se confirmó con biopsia de la pieza operatoria, cirugías electivas y pacientes que contaban con estudio nutricional completo preoperatorio, sometidos a cirugías digestivas mayores.
Los criterios de exclusión fueron: cirugías por neoplasias benignas, pacientes sometidos a intervenciones quirúrgicas por diagnóstico preoperatorio de cáncer obtenido por técnicas imagenológicas y/o de laboratorio que se descartó con biopsia definitiva, cirugías de urgencia, procedimientos menores como resección local rectal, disección submucosa y otros procedimientos endoscópicos, ausencia de estudio nutricional preoperatorio, pacientes que recibieron asistencia nutricional parenteral o enteral previo a la cirugía, pacientes con insuficiencia renal crónica etapa V en hemodiálisis crónica, insuficiencia cardíaca congestiva, con daño hepático crónico e inmunosuprimidos.
Se creó una base de datos con el programa Filemaker Pro 9.0 para consignar las variables demográficas, la evaluación nutricional preoperatoria, el diagnóstico preoperatorio, la cirugía realizada, las complicaciones postoperatorias y la mortalidad.
Para el análisis se dividieron los pacientes en aquellos que presentaron o no complicaciones, comparando las variables nutricionales entre ambos grupos. Posteriormente se compararon estas variables entre los pacientes que fallecieron y los que sobrevivieron. Por último, se realizaron nuevamente estos análisis pero dividiendo las cirugías según la localización del cáncer.
Para el análisis estadístico se utilizó el software SPSS 15.0, considerando como significativo un valor de p<0,05. Para la descripción de las variables continuas se utilizaron los estadígrafos media, desviación estándar, mediana y rango intercuartil, según correspondiera. La descripción de las variables cualitativas se realizó mediante frecuencias absolutas y porcentajes. Para determinar la distribución de las variables cuantitativas se ocupó el test de Kolmogorov-Smirnov. Se realizó la prueba t de Student si la variable dependiente cuantitativa tuvo distribución paramétrica, y U de Mann Whitney si la variable dependiente cuantitativa presentó distribución no paramétrica.
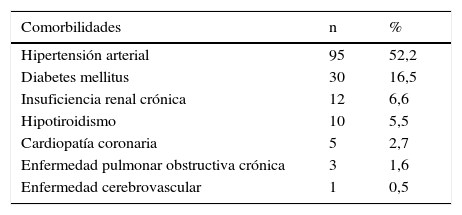
ResultadosCumplieron los criterios de inclusión y exclusión e ingresaron al estudio 182 pacientes. El promedio de edad fue de 65,7±12,3 años. Un 54,4% (99) de los pacientes fueron de sexo masculino. Las comorbilidades más frecuentes fueron hipertensión arterial en 52,2% (95) y diabetes mellitus en 16,5% (30), como se detalla en la tabla 1. La mediana del peso fue de 65kg (57-71), la del índice de masa corporal fue de 24kg/m2 (22,1-27), la del pliegue tricipital de 10,5mm (6-13), y la de la circunferencia braquial de 27cm (25-29). El promedio del hematocrito fue de 36,4±6,3% y el de la hemoglobina de 11,6±2,4g/dl. La mediana de las proteínas totales plasmáticas fue de 6,5g/dl (6-7), la de la albuminemia fue de 3,6g/dl (3,5-3,9) y la del recuento de linfocitos fue de 1.352,6/mm3 (1.285,2-1.759,5).
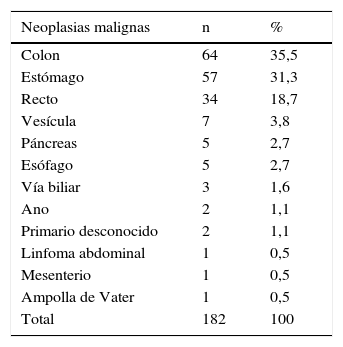
Las neoplasias más frecuentemente operadas fueron cáncer de colon en 35,5% (64), gástrico en 31,3% (57) y recto en 18,7% (34), como se enumera en la tabla 2. Las cirugías más frecuentemente realizadas fueron hemicolectomía derecha en 18,1% (33), gastrectomía total en 18,1% (33), sigmoidectomía en 12,8% (22) y resección anterior de recto en 8,8% (16), como se especifica en la tabla 3.
Cirugías realizadas en los pacientes en estudio
| Operaciones efectuadas | n | % |
|---|---|---|
| Hemicolectomía derecha | 33 | 18,1 |
| Gastrectomía total | 33 | 18,1 |
| Sigmoidectomía | 22 | 12,8 |
| Resección anterior de recto | 16 | 8,8 |
| Operación de Miles | 14 | 7,7 |
| Gastrectomía subtotal | 9 | 4,9 |
| Gastroyeyunoanastomosis en Y de Roux | 7 | 3,8 |
| Laparotomía exploradora | 7 | 3,8 |
| Esofagogastrectomía | 6 | 3,3 |
| Hemicolectomía izquierda | 5 | 2,7 |
| Operación de Whipple | 5 | 2,7 |
| Colostomía | 3 | 1,6 |
| Cuña hepática más linfadenectomía | 3 | 1,6 |
| Yeyunostomía | 3 | 1,6 |
| Colectomía total | 2 | 1,1 |
| Colectomía transversa | 2 | 1,1 |
| Esofagectomía total | 2 | 1,1 |
| Segmentectomía hepática | 2 | 1,1 |
| Laparoscopia exploradora | 2 | 1,1 |
| Colecistoyeyunoanastomosis en Y de Roux | 1 | 0,5 |
| Doble derivación biliodigestiva | 1 | 0,5 |
| Hepatectomía izquierda | 1 | 0,5 |
| Hepaticoyeyunoanastomosis en Y de Roux | 1 | 0,5 |
| Pancreatectomía parcial | 1 | 0,5 |
| Resección intestinal | 1 | 0,5 |
| Total | 182 | 100 |
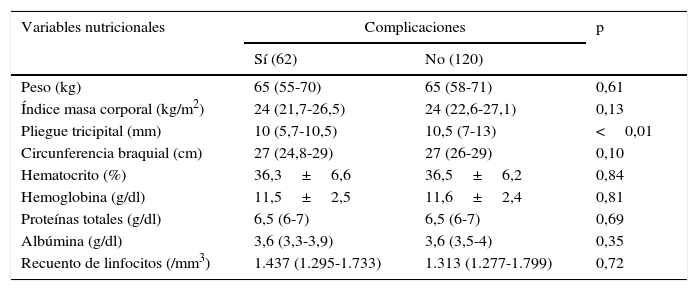
Las complicaciones se presentaron en 34,1% (62) de los pacientes; las más frecuentes fueron colecciones intraabdominales en 11,5% (21), shock séptico en 9,9% (18) y filtración anastomótica en 9,9% (18), como se enumera en la tabla 4. Al comparar el grupo que presentó complicaciones con aquel que no presentó no se encontraron diferencias estadísticamente significativas en las variables peso, índice de masa corporal, proteinemia total, albuminemia, hematocrito, hemoglobina, recuento de linfocitos y circunferencia braquial. Se encontró diferencia significativa al comparar la presencia de complicaciones y el pliegue tricipital (p<0,01). Las variables se detallan en la tabla 5.
Complicaciones presentes en la totalidad de pacientes en estudio
| Complicaciones | n | % |
|---|---|---|
| Colección intraabdominal | 21 | 11,5 |
| Shock séptico | 18 | 9,9 |
| Filtración anastomótica | 18 | 9,9 |
| Intubación orotraqueal no esperada | 11 | 6 |
| Neumonía | 10 | 5,5 |
| Infección del sitio operatorio | 10 | 5,5 |
| Ventilación mecánica mayor de 48h | 10 | 5,5 |
| Insuficiencia renal aguda | 9 | 4,9 |
| Hemoperitoneo | 5 | 2,7 |
| Síndrome diarreico por Clostridium difficile | 4 | 2,2 |
| Infección del tracto urinario | 3 | 1,6 |
| Falla hepática | 3 | 1,6 |
| Hemorragia digestiva alta | 3 | 1,6 |
| Arritmias | 2 | 1,1 |
| Síndrome coronario agudo | 1 | 0,5 |
| Accidente cerebrovascular | 1 | 0,5 |
| Evisceración abierta | 1 | 0,5 |
| Endocarditis | 1 | 0,5 |
| Lesión vesical iatrogénica | 1 | 0,5 |
| Necrosis de colostomía | 1 | 0,5 |
| Neumotórax | 1 | 0,5 |
| Biliperitoneo | 1 | 0,5 |
| Obstrucción intestinal | 1 | 0,5 |
| Fístula biliar externa | 1 | 0,5 |
| Fístula pancreática | 1 | 0,5 |
| Hemorragia digestiva baja | 1 | 0,5 |
Variables nutricionales y presencia de complicaciones
| Variables nutricionales | Complicaciones | p | |
|---|---|---|---|
| Sí (62) | No (120) | ||
| Peso (kg) | 65 (55-70) | 65 (58-71) | 0,61 |
| Índice masa corporal (kg/m2) | 24 (21,7-26,5) | 24 (22,6-27,1) | 0,13 |
| Pliegue tricipital (mm) | 10 (5,7-10,5) | 10,5 (7-13) | <0,01 |
| Circunferencia braquial (cm) | 27 (24,8-29) | 27 (26-29) | 0,10 |
| Hematocrito (%) | 36,3±6,6 | 36,5±6,2 | 0,84 |
| Hemoglobina (g/dl) | 11,5±2,5 | 11,6±2,4 | 0,81 |
| Proteínas totales (g/dl) | 6,5 (6-7) | 6,5 (6-7) | 0,69 |
| Albúmina (g/dl) | 3,6 (3,3-3,9) | 3,6 (3,5-4) | 0,35 |
| Recuento de linfocitos (/mm3) | 1.437 (1.295-1.733) | 1.313 (1.277-1.799) | 0,72 |
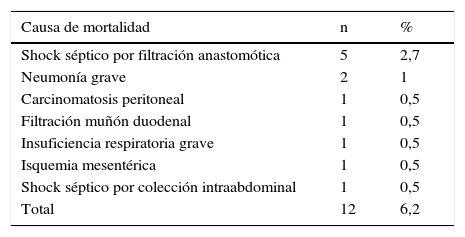
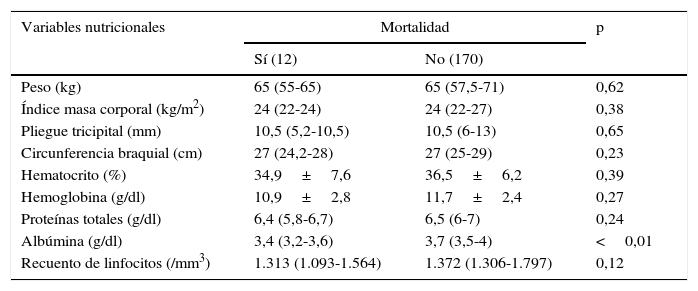
Del total de pacientes en estudio fallecieron 6,2% (12). Las causas más frecuentes fueron shock séptico secundario a dehiscencia anastomótica en 2,7% (5) y neumonía grave en 1% (2), como se detalla en la tabla 6. Al comparar el grupo de pacientes que fallecieron con aquellos que sobrevivieron no se encontraron diferencias estadísticamente significativas en las variables peso, índice de masa corporal, proteinemia total, hematocrito, hemoglobina, recuento de linfocitos, pliegue tricipital y circunferencia braquial. Se encontró diferencia significativa al comparar la mortalidad y la albuminemia (p<0,01), como se manifiesta en la tabla 7.
Causas del fallecimiento en los pacientes en estudio
| Causa de mortalidad | n | % |
|---|---|---|
| Shock séptico por filtración anastomótica | 5 | 2,7 |
| Neumonía grave | 2 | 1 |
| Carcinomatosis peritoneal | 1 | 0,5 |
| Filtración muñón duodenal | 1 | 0,5 |
| Insuficiencia respiratoria grave | 1 | 0,5 |
| Isquemia mesentérica | 1 | 0,5 |
| Shock séptico por colección intraabdominal | 1 | 0,5 |
| Total | 12 | 6,2 |
Variables nutricionales y presencia de fallecimiento
| Variables nutricionales | Mortalidad | p | |
|---|---|---|---|
| Sí (12) | No (170) | ||
| Peso (kg) | 65 (55-65) | 65 (57,5-71) | 0,62 |
| Índice masa corporal (kg/m2) | 24 (22-24) | 24 (22-27) | 0,38 |
| Pliegue tricipital (mm) | 10,5 (5,2-10,5) | 10,5 (6-13) | 0,65 |
| Circunferencia braquial (cm) | 27 (24,2-28) | 27 (25-29) | 0,23 |
| Hematocrito (%) | 34,9±7,6 | 36,5±6,2 | 0,39 |
| Hemoglobina (g/dl) | 10,9±2,8 | 11,7±2,4 | 0,27 |
| Proteínas totales (g/dl) | 6,4 (5,8-6,7) | 6,5 (6-7) | 0,24 |
| Albúmina (g/dl) | 3,4 (3,2-3,6) | 3,7 (3,5-4) | <0,01 |
| Recuento de linfocitos (/mm3) | 1.313 (1.093-1.564) | 1.372 (1.306-1.797) | 0,12 |
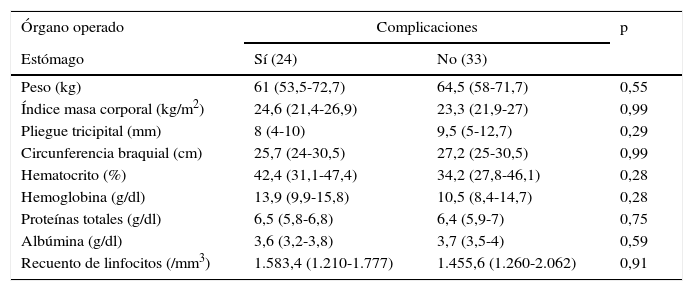
El grupo de cirugía esofagogástrica estaba constituido por 64 pacientes. Se presentaron complicaciones en 42,2% (27) de los pacientes y fallecieron un 14,1% (9) de estos. No se encontraron diferencias al comparar las variables nutricionales estudiadas y la morbimortalidad postoperatoria, como se señala en las tablas 8 y 9.
Variables nutricionales y morbilidad en cirugías esofagogástricas
| Órgano operado | Complicaciones | p | |
|---|---|---|---|
| Estómago | Sí (24) | No (33) | |
| Peso (kg) | 61 (53,5-72,7) | 64,5 (58-71,7) | 0,55 |
| Índice masa corporal (kg/m2) | 24,6 (21,4-26,9) | 23,3 (21,9-27) | 0,99 |
| Pliegue tricipital (mm) | 8 (4-10) | 9,5 (5-12,7) | 0,29 |
| Circunferencia braquial (cm) | 25,7 (24-30,5) | 27,2 (25-30,5) | 0,99 |
| Hematocrito (%) | 42,4 (31,1-47,4) | 34,2 (27,8-46,1) | 0,28 |
| Hemoglobina (g/dl) | 13,9 (9,9-15,8) | 10,5 (8,4-14,7) | 0,28 |
| Proteínas totales (g/dl) | 6,5 (5,8-6,8) | 6,4 (5,9-7) | 0,75 |
| Albúmina (g/dl) | 3,6 (3,2-3,8) | 3,7 (3,5-4) | 0,59 |
| Recuento de linfocitos (/mm3) | 1.583,4 (1.210-1.777) | 1.455,6 (1.260-2.062) | 0,91 |
| Esófago y otros | Sí (3) | No (4) | |
|---|---|---|---|
| Peso (kg) | 54 (53-55) | 61,5 (50-73) | 1 |
| Índice masa corporal (kg/m2) | 22 (20-24) | 22,5 (21-24,1) | 1 |
| Pliegue tricipital (mm) | 8 (1-15) | 5,2 (4-6,5) | 1 |
| Circunferencia braquial (cm) | 24 (23-25) | 25,5 (22-29) | 0,62 |
| Hematocrito (%) | 38,4 (36,8-40) | 40,6 (38-43,2) | 0,85 |
| Hemoglobina (g/dl) | 12,2 (11,4-13) | 13,1 (12-14,2) | 0,62 |
| Proteínas totales (g/dl) | 6,1 (5,8-6,5) | 6,2 (5,7-6,7) | 0,70 |
| Albúmina (g/dl) | 3,8 (3,6-4,1) | 3,4 (3,4-3,5) | 0,85 |
| Recuento de linfocitos (/mm3) | 1.428 (1.085-1.771) | 1.302 (804-1.800) | 1 |
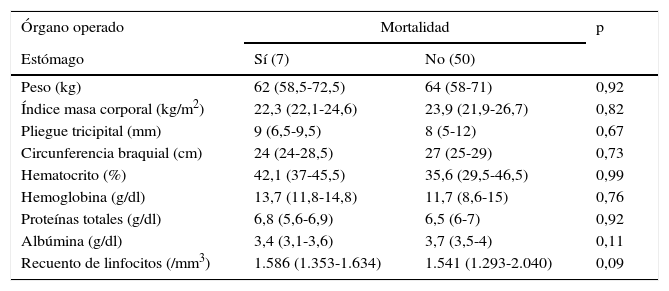
Variables nutricionales y mortalidad en cirugías esofagogástricas
| Órgano operado | Mortalidad | p | |
|---|---|---|---|
| Estómago | Sí (7) | No (50) | |
| Peso (kg) | 62 (58,5-72,5) | 64 (58-71) | 0,92 |
| Índice masa corporal (kg/m2) | 22,3 (22,1-24,6) | 23,9 (21,9-26,7) | 0,82 |
| Pliegue tricipital (mm) | 9 (6,5-9,5) | 8 (5-12) | 0,67 |
| Circunferencia braquial (cm) | 24 (24-28,5) | 27 (25-29) | 0,73 |
| Hematocrito (%) | 42,1 (37-45,5) | 35,6 (29,5-46,5) | 0,99 |
| Hemoglobina (g/dl) | 13,7 (11,8-14,8) | 11,7 (8,6-15) | 0,76 |
| Proteínas totales (g/dl) | 6,8 (5,6-6,9) | 6,5 (6-7) | 0,92 |
| Albúmina (g/dl) | 3,4 (3,1-3,6) | 3,7 (3,5-4) | 0,11 |
| Recuento de linfocitos (/mm3) | 1.586 (1.353-1.634) | 1.541 (1.293-2.040) | 0,09 |
| Esófago y otros | Sí (2) | No (5) | |
|---|---|---|---|
| Peso (kg) | 54 (51,5-64) | 55 (52,5-64) | 0,85 |
| Índice masa corporal (kg/m2) | 22,5 (20,5-24) | 21 (20,5-22,5) | 0,38 |
| Pliegue tricipital (mm) | 5,2 (2,5-10,7) | 4 (2,5-5,2) | 0,38 |
| Circunferencia braquial (cm) | 24 (22,5-27) | 23 (22,5-26) | 0,85 |
| Hematocrito (%) | 39 (37,4-41,6) | 40 (39-41) | 0,57 |
| Hemoglobina (g/dl) | 12,5 (11,7-13,6) | 13 (12,5-13,6) | 0,55 |
| Proteínas totales (g/dl) | 6,1 (5,7-6,6) | 6,5 (6,1-6,6) | 0,53 |
| Albúmina (g/dl) | 3,5 (3,4-3,8) | 3,5 (3,4-3,8) | 0,85 |
| Recuento de linfocitos (/mm3) | 1.428 (944-1.785) | 1.771 (1.287-1.785) | 0,80 |
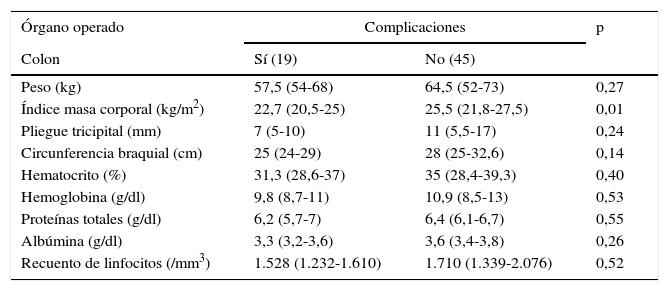
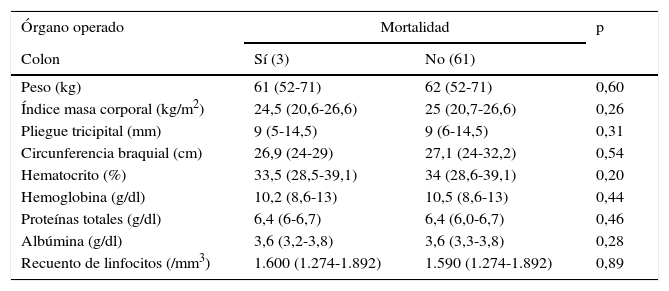
El grupo de cirugía intestinal y colónica estaba constituido por 101 pacientes. Se presentaron complicaciones en 27,7% (28) de ellos y fallecieron un 3% (3). Los pacientes que presentaron complicaciones en cirugía de colon tuvieron un menor índice de masa corporal (p=0,01), como se detalla en las tablas 10 y 11. En cirugía rectal no se encontraron diferencias significativas en las variables nutricionales.
Variables nutricionales y presencia de complicaciones en los pacientes sometidos a cirugías de intestino delgado y colon
| Órgano operado | Complicaciones | p | |
|---|---|---|---|
| Colon | Sí (19) | No (45) | |
| Peso (kg) | 57,5 (54-68) | 64,5 (52-73) | 0,27 |
| Índice masa corporal (kg/m2) | 22,7 (20,5-25) | 25,5 (21,8-27,5) | 0,01 |
| Pliegue tricipital (mm) | 7 (5-10) | 11 (5,5-17) | 0,24 |
| Circunferencia braquial (cm) | 25 (24-29) | 28 (25-32,6) | 0,14 |
| Hematocrito (%) | 31,3 (28,6-37) | 35 (28,4-39,3) | 0,40 |
| Hemoglobina (g/dl) | 9,8 (8,7-11) | 10,9 (8,5-13) | 0,53 |
| Proteínas totales (g/dl) | 6,2 (5,7-7) | 6,4 (6,1-6,7) | 0,55 |
| Albúmina (g/dl) | 3,3 (3,2-3,6) | 3,6 (3,4-3,8) | 0,26 |
| Recuento de linfocitos (/mm3) | 1.528 (1.232-1.610) | 1.710 (1.339-2.076) | 0,52 |
| Recto | Sí (8) | No (26) | |
|---|---|---|---|
| Peso (kg) | 60 (58-61) | 63 (55-69) | 0,51 |
| Índice masa corporal (kg/m2) | 22,5 (22,1-23,9) | 25,1 (21,2-26,7) | 0,77 |
| Pliegue tricipital (mm) | 6 (4-7) | 9 (5-13) | 0,14 |
| Circunferencia braquial (cm) | 28,1 (23-29) | 27,7 (26,5-33) | 0,42 |
| Hematocrito (%) | 37,8 (33,4-38,2) | 37,4 (33,6-41,1) | 0,46 |
| Hemoglobina (g/dl) | 12 (10,4-12,4) | 11,8 (10-13,6) | 0,41 |
| Proteínas totales (g/dl) | 6,9 (6,8-7,3) | 6,4 (6,2-6,8) | 0,20 |
| Albúmina (g/dl) | 3,7 (3,5-3,8) | 3,6 (3,4-3,8) | 0,48 |
| Recuento de linfocitos (/mm3) | 726 (680-1.001) | 1.171 (934-1.638) | 0,47 |
| Otros | Sí (0) | No (3) |
|---|---|---|
| Peso (kg) | 61,5 (46-77) | |
| Índice masa corporal (kg/m2) | 25,5 (20,9-30,2) | |
| Pliegue tricipital (mm) | 11 (5-17) | |
| Circunferencia braquial (cm) | 28 (21-34) | |
| Hematocrito (%) | 37,3 (35,2-39,4) | |
| Hemoglobina (g/dl) | 11,7 (10,9-12,6) | |
| Proteínas totales (g/dl) | 6,6 (6,3-7) | |
| Albúmina (g/dl) | 3,3 (3,1-3,6) | |
| Recuento de linfocitos (/mm3) | 1.097 (960-1.235) |
Variables nutricionales y mortalidad en los pacientes sometidos a cirugías de intestino delgado y colon
| Órgano operado | Mortalidad | p | |
|---|---|---|---|
| Colon | Sí (3) | No (61) | |
| Peso (kg) | 61 (52-71) | 62 (52-71) | 0,60 |
| Índice masa corporal (kg/m2) | 24,5 (20,6-26,6) | 25 (20,7-26,6) | 0,26 |
| Pliegue tricipital (mm) | 9 (5-14,5) | 9 (6-14,5) | 0,31 |
| Circunferencia braquial (cm) | 26,9 (24-29) | 27,1 (24-32,2) | 0,54 |
| Hematocrito (%) | 33,5 (28,5-39,1) | 34 (28,6-39,1) | 0,20 |
| Hemoglobina (g/dl) | 10,2 (8,6-13) | 10,5 (8,6-13) | 0,44 |
| Proteínas totales (g/dl) | 6,4 (6-6,7) | 6,4 (6,0-6,7) | 0,46 |
| Albúmina (g/dl) | 3,6 (3,2-3,8) | 3,6 (3,3-3,8) | 0,28 |
| Recuento de linfocitos (/mm3) | 1.600 (1.274-1.892) | 1.590 (1.274-1.892) | 0,89 |
| Recto | Sí (0) | No (34) |
|---|---|---|
| Peso (kg) | 61 (55,5-68,5) | |
| Índice masa corporal (kg/m2) | 23,9 (21,3-26,3) | |
| Pliegue tricipital (mm) | 9 (5-12) | |
| Circunferencia braquial (cm) | 27,9 (25,7-31,4) | |
| Hematocrito (%) | 37,8 (33,5-40,4) | |
| Hemoglobina (g/dl) | 11,9 (10,1-13,3) | |
| Proteínas totales (g/dl) | 6,5 (6,2-6,9) | |
| Albúmina (g/dl) | 3,7 (3,4-3,7) | |
| Recuento de linfocitos (/mm3) | 1.057 (745-1.606) |
| Otros | Sí (0) | No (3) |
|---|---|---|
| Peso (kg) | 55 (50,5-66) | |
| Índice masa corporal (kg/m2) | 20,9 (19,9-25,5) | |
| Pliegue tricipital (mm) | 5 (3,5-11) | |
| Circunferencia braquial (cm) | 24 (22,5-30) | |
| Hematocrito (%) | 35,2 (33,6-37,3) | |
| Hemoglobina (g/dl) | 10,9 (10,4-11,7) | |
| Proteínas totales (g/dl) | 6,3 (6-6,6) | |
| Albúmina (g/dl) | 3,2 (3,1-3,4) | |
| Recuento de linfocitos (/mm3) | 1.235 (1.097-1.342) |
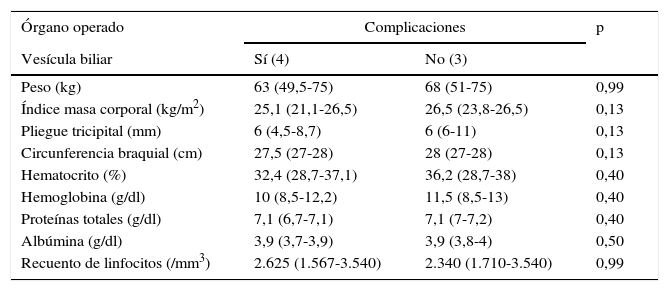
El grupo de cirugía hepatobiliopancreática estaba constituido por 17 pacientes. Se presentaron complicaciones en 41,2% (7) de los pacientes y no se registraron fallecimientos. En el grupo de cirugía pancreática los pacientes que presentaron complicaciones tuvieron mayor peso (p=0,04), circunferencia braquial (p=0,04) y albuminemia (p=0,04), como se expone en la tabla 12.
Variables nutricionales y presencia de complicaciones en los pacientes sometidos a cirugías hepatobiliopancreáticas
| Órgano operado | Complicaciones | p | |
|---|---|---|---|
| Vesícula biliar | Sí (4) | No (3) | |
| Peso (kg) | 63 (49,5-75) | 68 (51-75) | 0,99 |
| Índice masa corporal (kg/m2) | 25,1 (21,1-26,5) | 26,5 (23,8-26,5) | 0,13 |
| Pliegue tricipital (mm) | 6 (4,5-8,7) | 6 (6-11) | 0,13 |
| Circunferencia braquial (cm) | 27,5 (27-28) | 28 (27-28) | 0,13 |
| Hematocrito (%) | 32,4 (28,7-37,1) | 36,2 (28,7-38) | 0,40 |
| Hemoglobina (g/dl) | 10 (8,5-12,2) | 11,5 (8,5-13) | 0,40 |
| Proteínas totales (g/dl) | 7,1 (6,7-7,1) | 7,1 (7-7,2) | 0,40 |
| Albúmina (g/dl) | 3,9 (3,7-3,9) | 3,9 (3,8-4) | 0,50 |
| Recuento de linfocitos (/mm3) | 2.625 (1.567-3.540) | 2.340 (1.710-3.540) | 0,99 |
| Páncreas y otros | Sí (3) | No (7) | |
|---|---|---|---|
| Peso (kg) | 84 (77-85) | 68 (64,5-74) | 0,04 |
| Índice masa corporal (kg/m2) | 28,4 (27,9-29,9) | 27,8 (24,6-29,7) | 0,26 |
| Pliegue tricipital (mm) | 14 (12-15) | 11 (8,2-14,5) | 0,38 |
| Circunferencia braquial (cm) | 31 (30,5-31,5) | 30 (27,5-30,2) | 0,04 |
| Hematocrito (%) | 42,3 (38,8-45,6) | 43,5 (41,5-44,4) | 0,51 |
| Hemoglobina (g/dl) | 13,8 (13-14,4) | 14,6 (14,3-14,6) | 0,83 |
| Proteínas totales (g/dl) | 7,2 (7,1-7,3) | 6,6 (6,3-6,6) | 0,38 |
| Albúmina (g/dl) | 3,8 (3,7-4) | 3,6 (3,4-3,7) | 0,04 |
| Recuento de linfocitos (/mm3) | 1.978 (1.410-2.505) | 2.160 (1.796-2.368) | 0,78 |
En el presente estudio se presentaron complicaciones en un 34,1% de los pacientes y fallecieron un 6,2% del total, lo cual es similar a varios estudios de la literatura internacional4-7. Al considerar la totalidad del grupo en estudio se encontraron diferencias al comparar el valor del pliegue tricipital y las complicaciones postoperatorias. También se encontraron diferencias al comparar la albuminemia y la mortalidad; estos resultados son similares a varios estudios previos3,4,6,7,13-15.
En el grupo de cirugía esofagogástrica no se encontraron diferencias al comparar las variables nutricionales y la morbimortalidad postoperatoria. Esto puede deberse a múltiples causas, dentro de ellas se puede señalar que hay factores tanto o más importantes que los nutricionales, como son una correcta técnica quirúrgica, el adecuado uso de dispositivos modernos en la cirugía y un óptimo manejo intra y postoperatorio. Es importante señalar que existe al menos un estudio que señala que las variables nutricionales actualmente no juegan un rol vital específicamente en la cirugía del cáncer gástrico10. Hubo una elevada mortalidad en pacientes sometidos a cirugía esofagogástrica probablemente debido a la cantidad de pacientes operados, principalmente por patología maligna esofágica, pues como se ha reportado en la literatura existe una relación inversa entre la experiencia del centro quirúrgico y la morbimortalidad en este tipo de cirugía16,17. Se puede establecer que la morbimortalidad en este grupo está determinada principalmente por la experiencia del equipo quirúrgico y no por factores nutricionales.
En el grupo de cirugía de colon se encontraron diferencias al comparar el índice de masa corporal con las complicaciones. Estos resultados son consistentes con estudios previos4,5, pues dentro de los factores nutricionales que pueden influir en la morbimortalidad postoperatoria está el índice de masa corporal, motivo por el cual debe ser analizado en el preoperatorio para determinar el riesgo quirúrgico del paciente y optimizar su nutrición preoperatoria.
En el grupo de cirugía pancreática se aprecia que los pacientes que presentaron complicaciones se caracterizaban por tener más peso (p=0,04), mayor circunferencia braquial (p=0,04) y albuminemia (p=0,04). Hubo una tendencia a presentar mayor índice de masa corporal en el grupo que presentó complicaciones, sin embargo, no alcanzó diferencias estadísticamente significativas. Este fenómeno puede deberse a 2 factores, primero a la escasa cantidad de pacientes analizados en este grupo y segundo al efecto negativo que tienen el sobrepeso y la obesidad sobre los resultados de la cirugía pancreática, pues existe evidencia de que estos pacientes están expuestos a una mayor cantidad de complicaciones postoperatorias18-20.
Es importante señalar que existen varios estudios2-5 en los cuales se analizan las variables estudiadas en el presente trabajo, pero dentro del grupo en estudio se combinan pacientes que presentan patologías benignas y malignas, al igual que pacientes operados de forma electiva y de urgencia. Estos factores pueden alterar las variables nutricionales, de sobremanera la albúmina, debido a alteraciones del volumen circulante efectivo y respuesta inflamatoria sistémica sin estar relacionados con el estado nutricional del paciente, disminuyendo por tanto la validez de los resultados. Debido a esto se decidió excluir a los paciente sometidos a cirugías de urgencia y a aquellos que presentaron un volumen circulante efectivo alterado, como insuficiencia cardíaca e insuficiencia renal crónica etapa V, con el fin de obtener valores más fidedignos de las variables nutricionales con el estado nutricional del paciente.
La importancia del presente artículo radica en que a través del estudio nutricional se pueden definir grupos de alto riesgo quirúrgico a partir de los cuales se puede realizar un tratamiento nutricional intensivo en el preoperatorio que puede disminuir la morbimortalidad de la cirugía a realizar.
Las limitaciones del presente estudio consisten en la no utilización de otras variables nutricionales como disminución del peso preoperatorio o evaluación global subjetiva. La primera de estas variables se introdujo tardíamente en la base de datos, por lo cual sus resultados no estaban disponibles para el análisis. La evaluación global subjetiva es una herramienta muy útil en la evaluación nutricional, pero es un cuestionario extenso y complejo en su aplicación. Otra limitación es presentar una insuficiente cantidad de pacientes en el grupo de cirugía hepatobiliopancreática, lo cual hace poco extrapolable sus resultados a la población general. Intencionadamente no se realizó una comparación entre las variables nutricionales y los pacientes que recibieron o no nutrición intensiva preoperatoria debido a que el grupo que sí recibió, y que fue operado posteriormente, estaba constituido por solo 5 pacientes.
Se puede concluir que en pacientes sometidos a cirugías por patologías gastroesofágicas malignas no se aprecia relación entre las variables nutricionales preoperatorias y la morbimortalidad. En pacientes operados por cáncer de colon el índice de masa corporal se asocia a complicaciones postoperatorias. En cirugía pancreática los pacientes que presentan complicaciones tienen mayor peso, circunferencia braquial y albuminemia.
El paso siguiente consiste en aumentar el tamaño muestral con el fin de realizar trabajos específicos para cada uno de los grupos de pacientes estudiados, para determinar qué factores nutricionales son los más relevantes en cada uno de ellos. Además sería útil analizar las variables nutricionales según la intención de la cirugía: paliativa o curativa, o según el estadio de la neoplasia.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores no refieren conflicto de intereses.