Durante los últimos años múltiples pacientes con diagnóstico de corazón univentricular han sido tratados quirúrgicamente en nuestra institución mediante una anastomosis cavopulmonar total, de acuerdo al protocolo de corrección quirúrgica por etapas.
ObjetivoEvaluar los resultados postoperatorios y la sobrevida de pacientes con síndrome de hipoplasia de corazón izquierdo (SHCI) sometidos a la operación de Fontan en comparación con pacientes con otras formas de corazón univentricular.
Pacientes y métodoCiento dos pacientes fueron sometidos a la operación de Fontan entre abril de 1996 y marzo de 2014, 25 con SHCI (grupo i) y 77 con otras formas de corazón univentricular (grupo ii). Se analizó la sobrevida, variables demográficas, estudio hemodinámico, morbimortalidad quirúrgica, ventilación mecánica, uso de drenajes, estancia postoperatoria, score de isótropos, necesidad de marcapasos y necesidad de revertir el Fontan take down.
ResultadosLa mortalidad perioperatoria fue del 4% (n=1) para el grupo i y del 7,8% (n=6) para el grupo ii (p=0,451). La única diferencia encontrada fue la estancia hospitalaria, siendo de 17 días (6-47) para el grupo i y 12 (5-103) para el grupo ii(p=0,017). El seguimiento promedio fue de 4,24±2,08 años para el grupo i y de 8,7±4,67 para el grupo ii. La sobrevida a 8 años para ambos grupos fue de 88% y de 81% a 10 años para el grupo ii.
ConclusionesLa cirugía de Fontan tuvo una mortalidad similar en pacientes con SHCI en comparación con aquellos con otras formas de corazón univentricular, mientras que el primer grupo tuvo una mayor estancia hospitalaria. La sobrevida a largo plazo fue similar para ambos grupos.
During the last few years, numerous patients with univentricular heart disease have been treated surgically with total cavopulmonary anastomosis according to a staged surgery protocol in our institution.
ObjectiveTo evaluate the perioperative outcomes and survival of patients with hypoplastic left heart syndrome (HLHS) after the Fontan procedure and compare them with other types of univentricular heart disease.
Patients and methodA total of 102 patients underwent a Fontan procedure between April 1996 and March 2014, 25 with HLHS (group I), and 77 patients with other types of univentricular heart disease (group II). Groups survival, demographics, hemodinamic studies, morbimortality, mechanical ventilation, surgical drains, post-operative stay, isotopes score, pacemaker use, and requiriment of Fontan takedown were analyzed.
ResultsIntraoperative mortality was 4% (n=1) for group I, and 7.8% (n=6) for group II (P=.451). A difference was only found in hospital length of stay (LOS), being 17 days (6-47) for group I and 12 days (5-103) for group II (P=.017). Mean follow-up was 4.24±2.08 years for group I, and 8.7±4.67 for group II. Survival rate at 8 years for both groups was 88%, and 81% at 10 years for group II.
ConclusionsThe Fontan procedure had similar mortality, but longer LOS, in patients with HLHS compared to those with another types of single ventricle anatomy. Long term survival was comparable between both groups.
Las malformaciones congénitas del corazón se presentan en alrededor del 1% de los recién nacidos vivos, dentro de las cuales aquellas que corresponden a variantes de corazón univentricular, anatómico o funcional, constituyen una proporción significativa. A principios de la década del 70 se describió y difundió la operación de Fontan, que permitió ofrecer una paliación efectiva y duradera a los pacientes con atresia tricuspídea, una de las formas frecuentes de corazón univentricular1. Posteriormente, el principio quirúrgico inicial fue sufriendo algunas modificaciones con el tiempo, desde una conexión atriopulmonar hasta una anastomosis cavopulmonar total, permitiendo ofrecer un tratamiento quirúrgico a un mayor grupo de subtipos de corazón univentricular2. En las décadas posteriores se incorporaron los conceptos de etapificación, agregando la cirugía de Glenn bidireccional, casi rutinariamente, como una etapa previa al Fontan3, con un cambio de diseño quirúrgico a sistemas más eficientes, como la anastomosis cavopulmonar total con túnel lateral intracardiaco o el tubo extracardiaco4,5 y el uso de fenestración de forma selectiva o rutinaria6. Todas estas variaciones permitieron que la operación de Fontan se consolidara como la vía final común de todo paciente con corazón univentricular.
En las 2 décadas siguientes el síndrome de hipoplasia de corazón izquierdo (SHCI) emergió como una de las formas más frecuentes de corazón univentricular, con una incidencia de 13 por cada 100.000, probablemente debido al desarrollo del diagnóstico antenatal, y mejor manejo cardiovascular en particular y perinatal en general7,8. En 1983 se publicó el primer paciente portador de SHCI sometido exitosamente a operación de Fontan9.
Nuestro grupo publicó, en el año 2002, los resultados en operación de Fontan con técnica de anastomosis cavopulmonar total10; dicha experiencia describió nuestro protocolo de manejo en etapas de pacientes con corazón univentricular que culminaron con una operación de Fontan. Nuestra serie no incluía pacientes con SHCI, ya que esa enfermedad la comenzamos a tratar quirúrgicamente en nuestra institución desde el año 200011. Si bien se han hecho progresos relevantes en el manejo de estos pacientes, podrían constituir un grupo de mayor riesgo para la cirugía de Fontan, por poseer características que les confieren, al menos teóricamente, mayor gravedad. El objetivo del presente estudio fue comparar los resultados inmediatos y alejados en pacientes con y sin SHCI sometidos a operación de Fontan en nuestra institución.
Pacientes y métodoPacientesSe revisó el registro de los pacientes incorporados al protocolo de corazón univentricular y la base de datos del Servicio de Cirugía Cardíaca del Hospital Clínico de la Pontificia Universidad Católica de Chile, identificando a todos los pacientes sometidos a operación de Fontan con técnica de anastomosis cavopulmonar total entre abril 1996 y marzo 2014. Se clasificaron en 2 grupos de acuerdo a la presencia de SHCI (grupo i) o su ausencia (grupo ii). No se excluyó a ningún paciente.
Se revisaron las fichas clínicas, protocolos operatorios, ecografías e informes de sondeos cardíacos pre-Fontan de cada paciente.
Se realizó seguimiento de sobrevida mediante la consulta del Registro civil e identificación de Chile hasta agosto de 2014.
Se analizaron las variables demográficas, datos del estudio hemodinámico preoperatorio, las características quirúrgicas y las características postoperatorias (mortalidad, morbilidad, tiempo de ventilación mecánica, tiempo de uso de drenajes, estancia postoperatoria, supervivencia, score de isótropos [score de Wernowsky]12, procedimientos asociados, necesidad de marcapasos y necesidad de revertir el Fontan o take down).
Técnica quirúrgicaEsta ha sido descrita previamente10: todos los pacientes fueron operados a través de una esternotomía media, con uso de circulación extracorpórea (CEC) e hipotermia moderada. Se emplearon 2 técnicas de anastomosis cavopulmonar total de acuerdo a características anatómicas de cada paciente y preferencias de cada cirujano. La técnica 1 corresponde a la construcción de un túnel lateral intracardiaco a partir de un parche de politetrafluoretileno (PTFE), suturado en la cara lateral de la aurícula derecha de modo de construir un túnel intracardiaco que dirige la sangre desde la vena cava inferior hacia la arteria pulmonar derecha, complementado con una anastomosis de Glenn bidireccional. En estos pacientes se utilizó rutinariamente clipaje aórtico y cardioplejía cristaloide con sangre. La técnica 2 corresponde a la interposición de un tubo de PTFE (de 18mm o 20mm) entre la vena cava inferior (seccionada y separada de la aurícula derecha) y la arteria pulmonar ipsilateral a la vena cava inferior, también complementado con una anastomosis de Glenn bidireccional. Esto se conoce como Fontan extracardiaco. En estos se empleó opcionalmente clipaje aórtico y cardioplejía de acuerdo a las preferencias del cirujano o necesidad de agregar algún procedimiento intracardiaco. En ambas técnicas se asoció, prácticamente de rutina, una fenestración de entre 4 y 5mm. En el caso de la técnica 1 se construyó haciendo una incisión circular en sacabocados en el parche de PTFE; en el caso de la técnica 2 la fenestración se construyó realizando una incisión similar en sacabocados en la cara lateral interna del tubo de PTFE, y otra incisión similar en la cara lateral externa de la aurícula derecha, procediendo a anastomosar ambos orificios en forma latero-lateral. A partir de 2004 todos los pacientes fueron sometidos a ultrafiltración modificada.
EstadísticaSegún distribución en media, desviación estándar o mediana y rango, según corresponda por distribución mediante test de Kolmogorov-Smirnov. Se estableció un valor alfa a priori del 5%. Se utilizaron los test de Chi-cuadrado y «t» de Student para variables categóricas y continuas, respectivamente, para comparar ambos grupos. Se estimó la sobrevida actuarial por método de Kaplan-Meier. El análisis estadístico se realizó con el paquete estadístico SPSS v 20.0.
ResultadosLa serie se compone de 102 pacientes; 25 en el grupo i(con SHCI) y 77 en el grupo ii (sin SHCI). Del total 41 (40,2%) fueron mujeres, con una mediana de peso de 14,3kg12–19 y edad de 3 años1–22 en el momento de la cirugía. Las características de ambos grupos, incluyendo la edad, el peso y las variables hemodinámicas preoperatorias se resumen en la tabla 1, siendo ambos grupos similares en todas sus características.
Variables demográficas y hemodinámicas pre-Fontan
| Grupo I (HCI) n=25 | Grupo II (sin HCI) n=77 | Valor p | |
|---|---|---|---|
| Edad (años) | 3 (2-5) | 3 (1-23) | 0,492 |
| Sexo (femenino) | 36% | 41,6% | 0,622 |
| Peso (kg) | 14,2 (12-19) | 14,5 (9,4-64,7) | 0,957 |
| PAP (mmHg) | 10,83±2,48 | 9,97±2,76 | 0,198 |
| PFDV (mmHg) | 7,42±2,14 | 6,56±2,13 | 0,133 |
| RVP (UW) | 2 (1-3) | 2 (1-4) | 0,361 |
| Nakata (mm2/m2) | 246,42±102,82 | 286±85,04 | 0,105 |
HCI: Hipoplasia de corazón izquierdo; PAP: presión de arteria pulmonar; PFDV: presión de fin de diástole ventrículo único; RVP: resistencia vascular pulmonar; UW: unidades Wood.
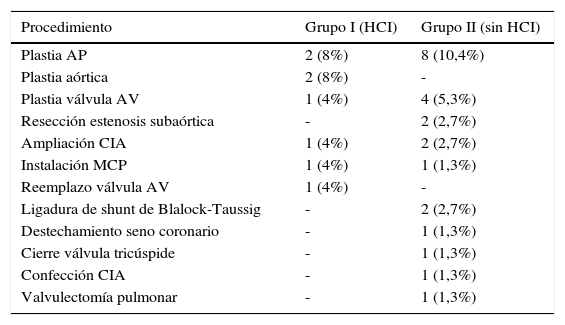
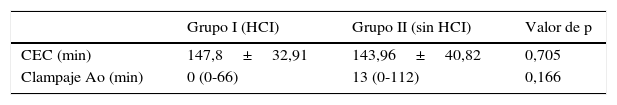
Se realizó Fontan extracardiaco (técnica 2) en un 79,4% del total de pacientes, con un 96% en el grupo i y un 74% en el grupo ii (p=0,021). Se realizaron procedimientos asociados al Fontan en un 32% de los pacientes del grupo i y en un 28,6% de los del grupo ii, siendo lo más frecuente la plastia de arterias pulmonares (tabla 2). Los tiempos de CEC y clipaje aórtico fueron similares para ambos grupos (tabla 3).
Procedimientos asociados realizados en el mismo tiempo quirúrgico que la cirugía de Fontan para ambos grupos
| Procedimiento | Grupo I (HCI) | Grupo II (sin HCI) |
|---|---|---|
| Plastia AP | 2 (8%) | 8 (10,4%) |
| Plastia aórtica | 2 (8%) | - |
| Plastia válvula AV | 1 (4%) | 4 (5,3%) |
| Resección estenosis subaórtica | - | 2 (2,7%) |
| Ampliación CIA | 1 (4%) | 2 (2,7%) |
| Instalación MCP | 1 (4%) | 1 (1,3%) |
| Reemplazo válvula AV | 1 (4%) | - |
| Ligadura de shunt de Blalock-Taussig | - | 2 (2,7%) |
| Destechamiento seno coronario | - | 1 (1,3%) |
| Cierre válvula tricúspide | - | 1 (1,3%) |
| Confección CIA | - | 1 (1,3%) |
| Valvulectomía pulmonar | - | 1 (1,3%) |
AP: arterias pulmonares; AV: auriculoventricular; CIA: comunicación interauricular; HCI: Hipoplasia de corazón izquierdo; MCP: marcapasos.
En el grupo i hubo una muerte perioperatoria (4%) en un paciente que falleció a los 15 días por una hemorragia pulmonar. En el grupo ii fallecieron 6 pacientes (7,8%); un paciente falleció a los 15 días por sepsis secundaria a neumonía, otro a los 11 días por disociación electromecánica, 2 pacientes fallecieron al día siguiente de la cirugía por shock cardiogénico, otro por una trombosis masiva de las arterias pulmonares y otro por un fallo multiorgánico secundario a una endocarditis por hongos. No hubo diferencias significativas en la mortalidad perioperatoria entre ambos grupos (p=0,451).
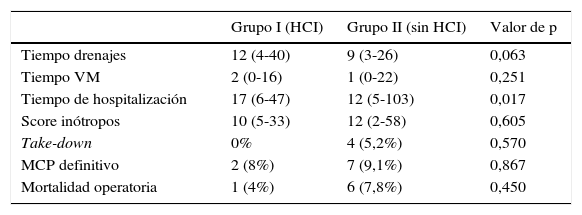
Se compararon los tiempos de drenajes, los tiempos en ventilación mecánica, el tiempo total de hospitalización, el score de inótropos, la necesidad de revertir la cirugía de Fontan y la necesidad de instalación de marcapasos definitivo. Solo se obtuvo diferencia estadísticamente significativa en el total de días de hospitalización, siendo de 17 días (6-47) para el grupo iy de 12 días (5-103) para el grupo ii (p=0,017). Cuatro pacientes, todos sin SHCI, requirieron que se revirtiera la operación de Fontan (take down) (tabla 4): uno de ellos falleció en el postoperatorio, el otro 2 años después luego de ser sometido nuevamente a la operación de Fontan. Los otros 2 pacientes sobrevivieron, uno de ellos requirió una nueva cirugía de Fontan, sin mortalidad asociada.
Variables postoperatorias para ambos grupos
| Grupo I (HCI) | Grupo II (sin HCI) | Valor de p | |
|---|---|---|---|
| Tiempo drenajes | 12 (4-40) | 9 (3-26) | 0,063 |
| Tiempo VM | 2 (0-16) | 1 (0-22) | 0,251 |
| Tiempo de hospitalización | 17 (6-47) | 12 (5-103) | 0,017 |
| Score inótropos | 10 (5-33) | 12 (2-58) | 0,605 |
| Take-down | 0% | 4 (5,2%) | 0,570 |
| MCP definitivo | 2 (8%) | 7 (9,1%) | 0,867 |
| Mortalidad operatoria | 1 (4%) | 6 (7,8%) | 0,450 |
HCI: Hipoplasia de corazón izquierdo; MCP: marcapasos; VM: ventilación mecánica.
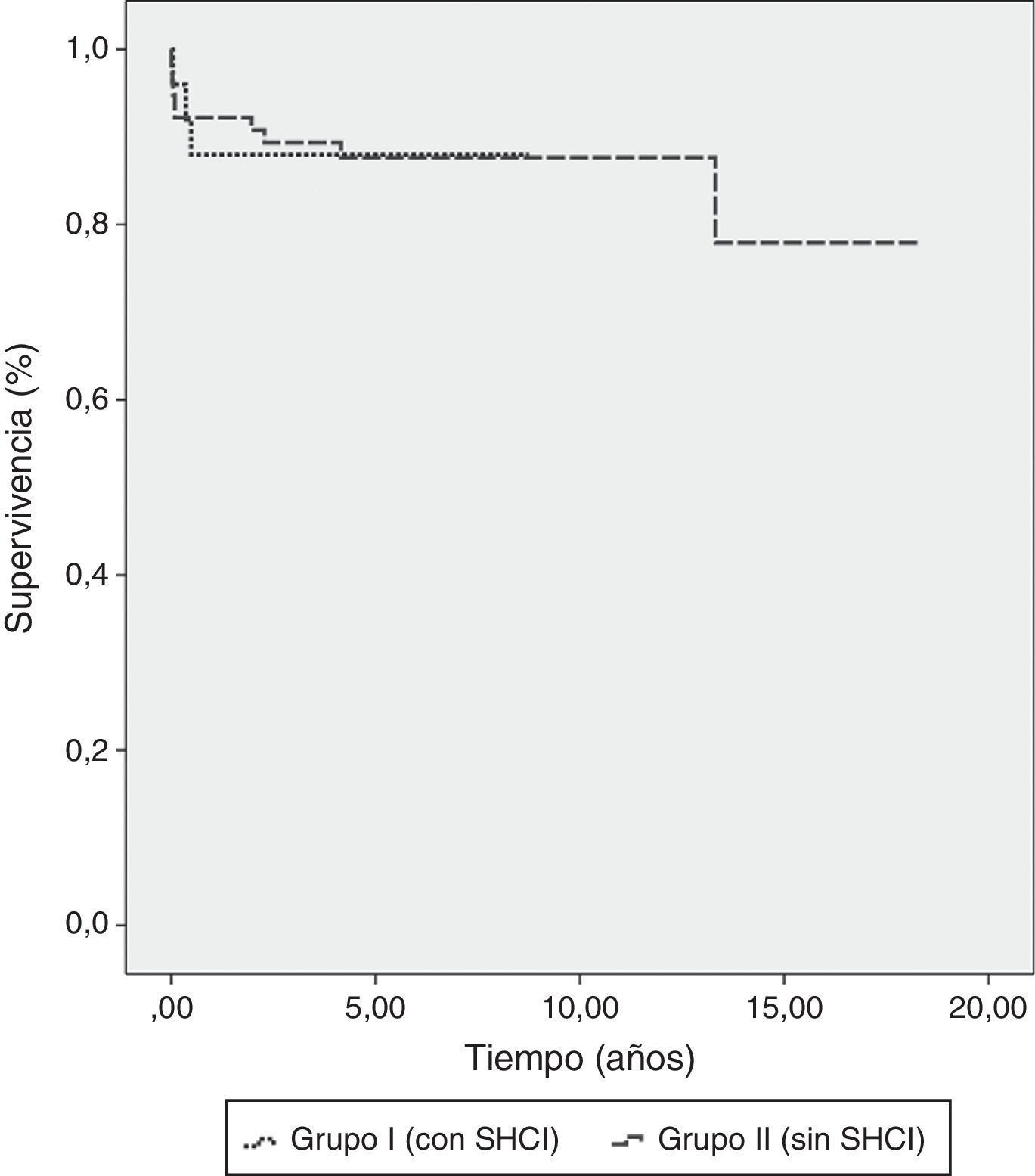
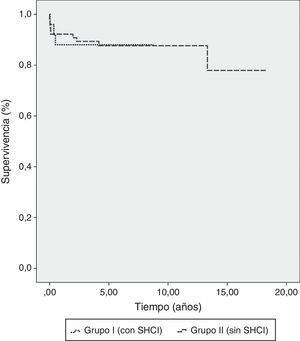
La media de seguimiento fue de 4,24±2,08 años para el grupo i y de 8,7±4,67 para el grupo ii (p<0,001). En el grupo i se produjeron 2 muertes alejadas, una bradicardia refractaria a los 4 meses y un accidente vascular embólico masivo a los 6 meses. En el grupo ii hubo 4 muertes alejadas; un paciente falleció por disociación electromecánica, otro por un cuadro séptico, ambos a los 2 años postoperatorios, otro por un accidente vascular a los 4 años y otro por una insuficiencia cardíaca descompensada a los 14 años. La supervivencia a 5 y 8 años para ambos grupos fue del 88%. La supervivencia a 10 años para el grupo ii fue del 81% (fig. 1).
DiscusiónNuestro primer reporte de resultados en operación de Fontan no incluyó pacientes con el diagnóstico de SHCI10, donde en la presente serie, este grupo representa casi el 25%, lo que coincide con diversos reportes. Así, por ejemplo, en el estudio de seguimiento alejado de pacientes sometidos a operación de Fontan en Australia y Nueva Zelanda, donde la proporción de pacientes portadores de SHCI varió desde un 1% previo en 1990 al 16% después del año 200013. En nuestra experiencia la proporción de pacientes con SHCI sometidos a Fontan ha ido incrementando, sobrepasando el 50% en los últimos años. Por lo tanto, las series modernas incorporan cada vez más y con mayor frecuencia esta variante de corazón univentricular, de mayor gravedad potencial, dado que es frecuente que exista algún grado de distorsión o hipoplasia de las arterias pulmonares centrales como secuela de la cirugía de Norwood, hipertrofia ventricular producto de coartación aórtica recurrente, algún grado variable de disfunción ventricular, asociado o no a insuficiencia tricuspídea o, finalmente, alteraciones del flujo coronario14.
En el presente estudio nos interesó comparar 2 grupos: aquellos con y sin SHCI, enfocándonos en los resultados inmediatos de morbimortalidad y en la mortalidad a mediano plazo. Ambos grupos son comparables, excepto por el sustrato anatómico. Si bien el grupo ii comprende pacientes de los primeros años de la serie (23 de 77 pacientes, entre 1996 y 2001), la mayoría de los pacientes de ambos grupos son contemporáneos. Hay una proporción significativamente mayor de la técnica de Fontan extracardiaco (técnica 2) en el grupo con SHCI, lo cual obedece a una tendencia de nuestro grupo a preferir esta técnica por encima de la del túnel lateral intracardiaco. Al comparar los datos hemodinámicos pre Fontan entre ambos grupos no se aprecian diferencias, lo que valida nuestro protocolo de paliacio¿n neonatal precoz, seguimiento estricto y cirugi¿a de Glenn alrededor de los 6 meses de edad. Esto es un dato relevante para nuestros pacientes con SHCI, los cuales no solo sobreviven a la operacio¿n de Norwood, sino que también llegan al Fontan bien preparados, a juzgar por los resultados hemodinámicos mencionados15. No se observaron diferencias en cuanto a mortalidad operatoria ni en el tipo ni en el número de complicaciones. La mortalidad observada en esta serie es comparable a series internacionales de centros con gran experiencia, con cifras que varían entre el 3% al 11%16–18. En los pacientes con SHCI hubo una tendencia a necesitar por mayor número de días el uso de drenajes pleurales. Se obtuvo diferencia en relación con el tiempo de hospitalización, de 17 días en promedio para nuestro grupo con SHCI, significativamente mayor en comparación con el grupo sin SHCI, duración concordante con lo observado en otras series como aquella de la Universidad de Michigan, que incluye solo pacientes con SHCI, cuya estancia fue de 13 días16.
Existen otros estudios que también han tratado de contestar la pregunta de si el SHCI constituye un factor de riesgo de mortalidad y morbilidad en operación de Fontan. En una serie del Hospital de niños de Filadelfia, el diagnóstico de SHCI no se asoció a mayor mortalidad, pero sí lo hizo en cuanto a necesidad de drenaje pleural por mayor tiempo, en comparación con pacientes sin SHCI19, resultados similares a los mencionados por nuestro equipo. En dicha serie alrededor del 50% de los pacientes eran portadores de SHCI, observándose que el uso de fenestración y de ultrafiltración modificada se asoció a menor tiempo de derrame pleural. En nuestra serie el uso de fenestración fue rutinario, como también el de ultrafiltración modificada a contar del año 2004, por lo que se puede asumir como una variable constante y no es posible saber, con el diseño del estudio, si tienen o no injerencia. Es posible que en nuestra serie el menor tamaño de la muestra no permita obtener una diferencia estadísticamente significativa en cuanto a necesidad de drenaje pleural, pero se aprecia una tendencia en los datos de un uso más prolongado en el grupo con SHCI.
En un estudio similar al nuestro, realizado en el Hospital de la Beneficencia Portuguesa de San Pablo, Brasil, se compararon 2 grupos sometidos a operación de Fontan (54 con SHCI y 22 pacientes sin SHCI), demostrándose mortalidad operatoria similar (3,5% para el grupo sin SHCI y 4,5% para el grupo con SHCI) y mayor tiempo de estancia en la UCI para el grupo con SHCI20.
Otro estudio del registro australiano y neozelandés, que esta vez incluyó solo a 570 pacientes con Fontan extracardiaco, demostró que el diagnóstico de SHCI se asoció a mayor frecuencia de derrames prolongados, mayor tasa de fallas alejadas y mayor tasa de eventos adversos21.
Con respecto a adicionar otros procedimientos en el mismo tiempo quirúrgico que el Fontan, estos fueron principalmente plastias de arterias pulmonares, con porcentajes similares para ambos grupos. Sin embargo, nuestra práctica más habitual es no agregar procedimientos complejos en el momento del Fontan, optando por realizarlos, de ser necesarios, en una nueva intervención, idealmente entre el Glenn y el Fontan.
La sobrevida alejada no presenta diferencias significativas, al menos hasta los 8 años de seguimiento, con idéntica supervivencia del 88% para ambos grupos; solo en el grupo sin SHCI se tiene seguimiento de 10 años por razones de mayor antigüedad de este segmento de la serie. En un estudio sobre resultados a mediano plazo en 332 pacientes sometidos a operación de Fontan en la era actual, la serie del Hospital de niños de Filadelfia obtuvo una probabilidad de estar libre de muerte o necesidad de trasplante cardiaco del 93,9% a 8 años, sin observar diferencias en relación con el diagnóstico anatómico18; el 53% de esa serie correspondió a pacientes con SHCI.
En el estudio del registro nacional australiano y de Nueva Zelanda, que incluyó a todos los pacientes sometidos a cirugía de Fontan de ambos países, la probabilidad de estar libre de fallos post Fontan a 10 años fue del 79% para pacientes con SHCI versus 92% para aquellos con otras morfologías13, siendo, por lo tanto, el diagnóstico de SHCI el predictor principal de fallo inmediato o alejado. Resultados similares obtuvo el grupo del Hospital de niños de Boston a fines de la década de los 90 en una serie de 500 pacientes14.
En un estudio más reciente de la Universidad de Alabama, con 207 pacientes operados entre 1988 y 2011, la sobrevida observada al año y a los 10 y 20 años fue del 95%, 88% y 76%, respectivamente. Esta serie, sin embargo, tiene solo un 9% de pacientes con SHCI, debido a que el enfrentamiento quirúrgico de esa variante anatómica se incorporó durante la última etapa de dicha experiencia. El hecho más llamativo de este estudio es que no se observó aumento del riesgo de muerte o fallo del Fontan después de los 20 años de seguimiento22, a diferencia del estudio clásico de los años 90, que demostró un aumento de dicho riesgo en el seguimiento alejado de pacientes sometidos a lo que, entonces, se denominó un Fontan «perfecto»23. Por lo tanto, la sobrevida de la presente serie es comparable a experiencias extranjeras más modernas de este tipo, pero se evaluará en un futuro si el bajo riesgo de fallo alejado del Fontan, más allá de 20 años, se reproducirá también en nuestra experiencia.
Las limitaciones del presente estudio están dadas por su carácter retrospectivo, lo que dificulta el análisis de riesgo por etapas e indagar más información respecto del seguimiento alejado. Por ello, nos limitamos a investigar la sobrevida. En otros estudios se utiliza el término «libre de muerte o trasplante», por lo que en nuestra serie podría estar subestimada el fallo alejado del Fontan. Sin embargo, debido a que nuestra institución es el centro de derivación para trasplante cardiaco pediátrico en Chile, tenemos información actualizada y, por lo tanto, con razonable certeza podemos descartar que alguno de estos pacientes haya sido trasplantado. Por otra parte, el grupo sin SHCI es heterogéneo, incluyendo, por ejemplo, a pacientes con síndrome de heterotaxia, los que pueden constituir un grupo de mayor riesgo.
ConclusionesEste estudio compara los resultados inmediatos y a mediano plazo de pacientes con y sin SHCI sometidos a operación de Fontan, apreciando un tiempo de hospitalización más prolongado en el grupo con SHCI, pero con similar mortalidad operatoria. La sobrevida hasta los 8 años es también similar entre ambos grupos. Esta serie representa la primera experiencia reportada en nuestro medio de pacientes portadores de SHCI sometidos a operación de Fontan. Se plantea para un futuro evaluar la sobrevida a mediano y largo plazo para ambos grupos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Algunos pacientes de esta serie fueron operados por el Dr. Claudio Arretz V., principalmente en el grupo sin SHCI. Nuestros agradecimientos a quien fue nuestro maestro.