El tratamiento endodóntico-quirúrgico en dientes con quistes inflamatorios radiculares es un desafío clínico debido a su complejidad, y más aún si están en piezas con anomalías de desarrollo dental, como lo es la geminación dentaria. A continuación se presenta un caso clínico en el que se logra la reparación de una lesión apical mediante una necropulpectomía de la pieza geminada y enucleación del quiste adyacente.
The surgical-endodontic treatment of teeth with an inflammatory radicular cyst is a clinical challenge due to its great complexity. Even more so, if they are in teeth with development anomalies such as gemination. The case below shows the repair of an apical lesion by a necro-pulpectomy of the geminated tooth and the enucleation of the adjacent cyst.
El quiste radicular se define como una lesión osteolítica de los maxilares que se origina a partir de un foco inflamatorio procedente del foramen apical como consecuencia de la necrosis pulpar1-3. Este quiste también puede provenir de un granuloma periapical, estimulando la proliferación de los restos epiteliales de Malassez, produciendo finalmente un quiste3,4. Tanto el quiste radicular inflamatorio como el granuloma periapical se originan por la invasión bacteriana al sistema de canales radiculares.
Es el más común de los quistes de los maxilares, reportándose frecuencias de entre el 7 al 54% de las lesiones radiolúcidas periapicales3, y hasta del 80% de todos los quistes odontogénicos1.
Por otro lado, la geminación corresponde a la división de un germen dentario en 2. Se reconoce como una anomalía del desarrollo dental caracterizada por una anchura desmedida de un diente unirradicular5. Un germen se ha dividido sin la ausencia de otra pieza, creando así un diente más grande, bífido, o 2 dientes complemente diferentes unidos por la corona6.
Su etiología no es clara. Se han descrito posibles causas, tales como factores ambientales, traumas, déficit vitamínicos, enfermedades sistémicas, así como una cierta predisposición genética. Si esta última idea fuera cierta, la geminación dentaria respondería a una herencia recesiva autosómica o dominante con muy poca penetración7.
Epidemiológicamente afecta principalmente a la dentición temporal, con una incidencia del 2,5%. Cuando afecta a la dentición permanente, lo hace generalmente en los incisivos superiores8, siendo su prevalencia del 0,2%3, que coincide con un estudio en Jordania6, el cual indica un 0,19-0,22%.
Dentro de las complicaciones que pueden causar una geminación encontramos caries, enfermedad periodontal y alteraciones estéticas9,10. Existen pocos registros que asocien lesiones quísticas inflamatorias con anomalías dentarias.
En el presente caso se describe un tratamiento endodóntico-quirúrgico en un paciente que presenta una geminación en un incisivo lateral superior con un quiste radicular.
Caso clínicoPaciente masculino de 35años de edad que acude al Servicio de Cirugía Maxilofacial de la Clínica Alemana Santiago en septiembre del 2012. Consulta por un aumento de volumen en el paladar de aparición espontánea de hace 3años, que hace un mes comenzó a doler.
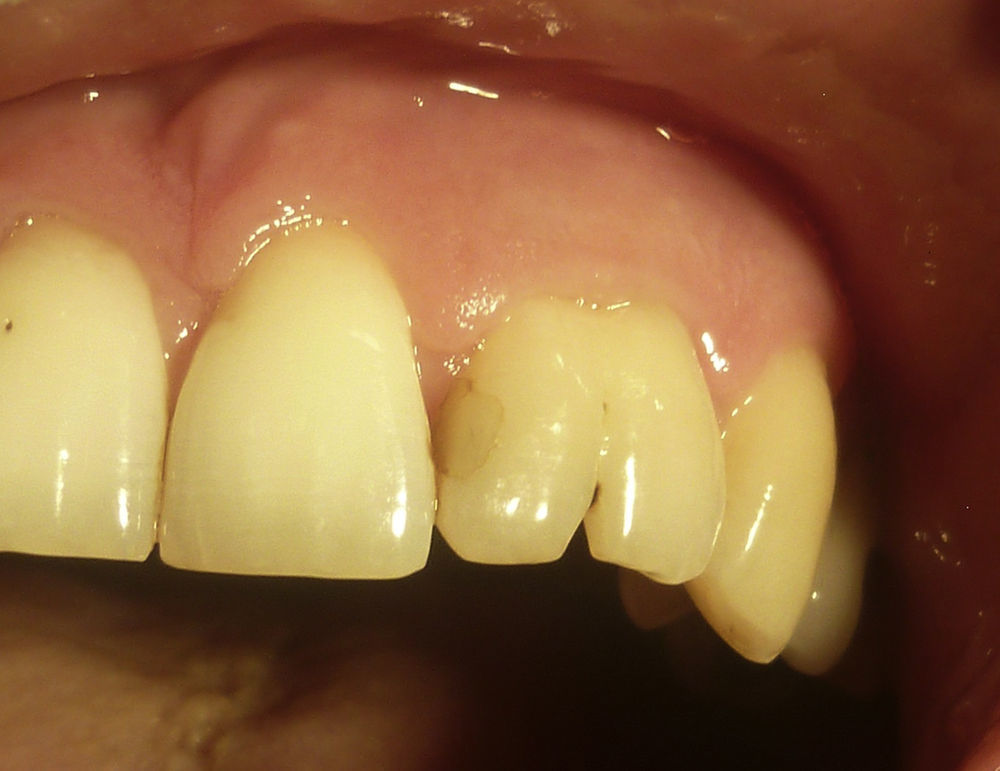
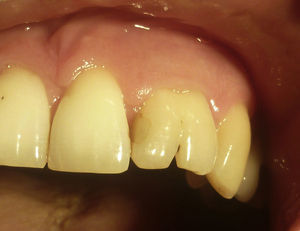
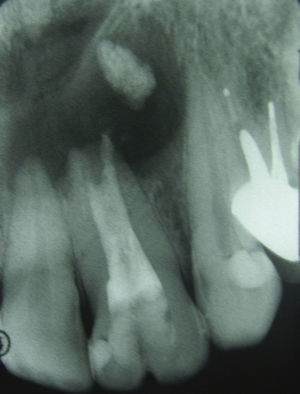
El paciente no presenta patologías de base, ni antecedentes de trauma bucal ni facial. Al examen físico se observa geminación de pieza 2.2, la cual presenta una restauración mesial (fig. 1) y aumento de volumen fluctuante levemente doloroso en el tercio anterior del paladar duro, con leve abombamiento de la tabla ósea vestibular.
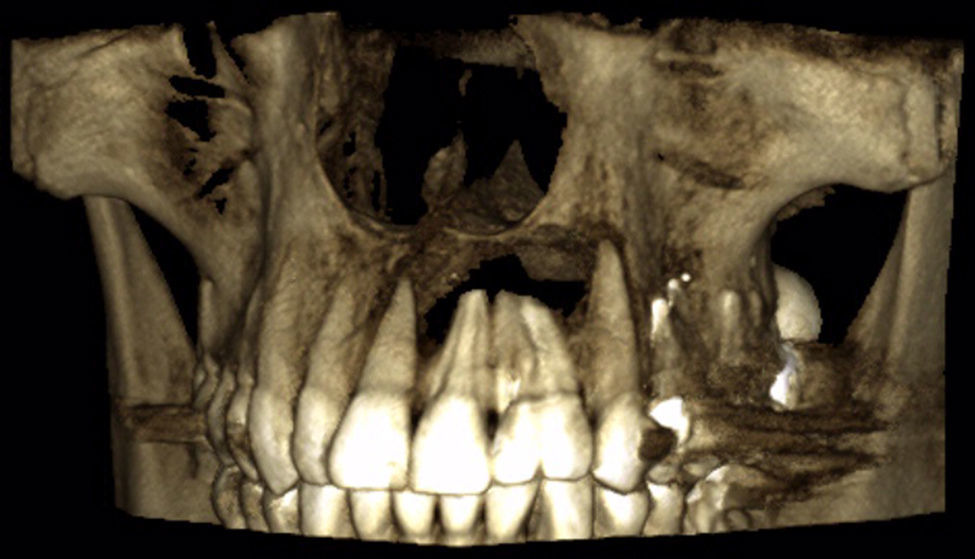
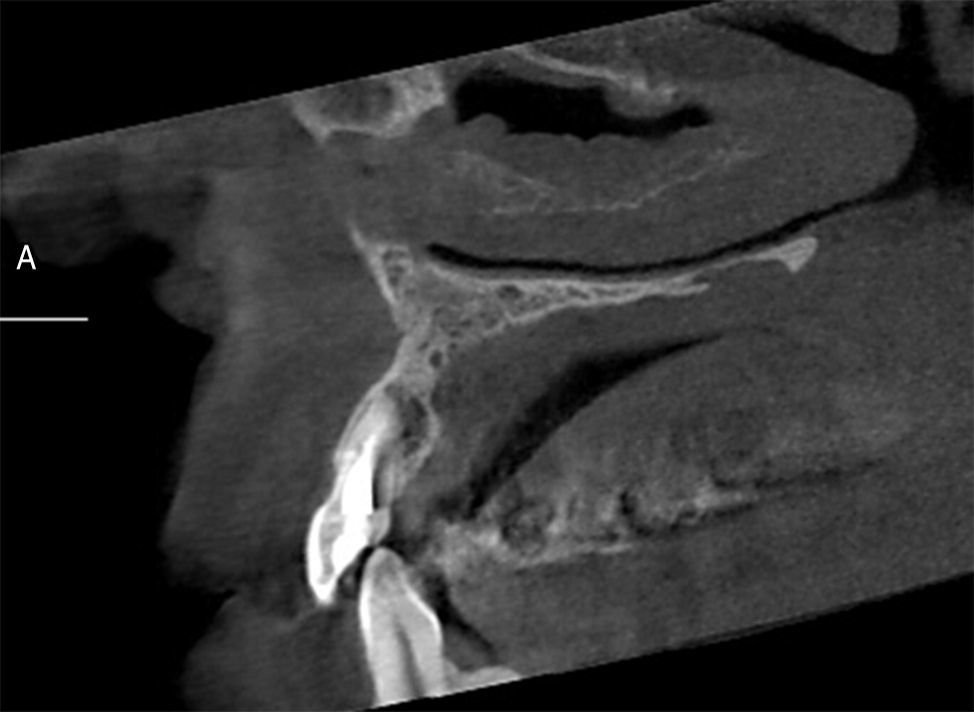
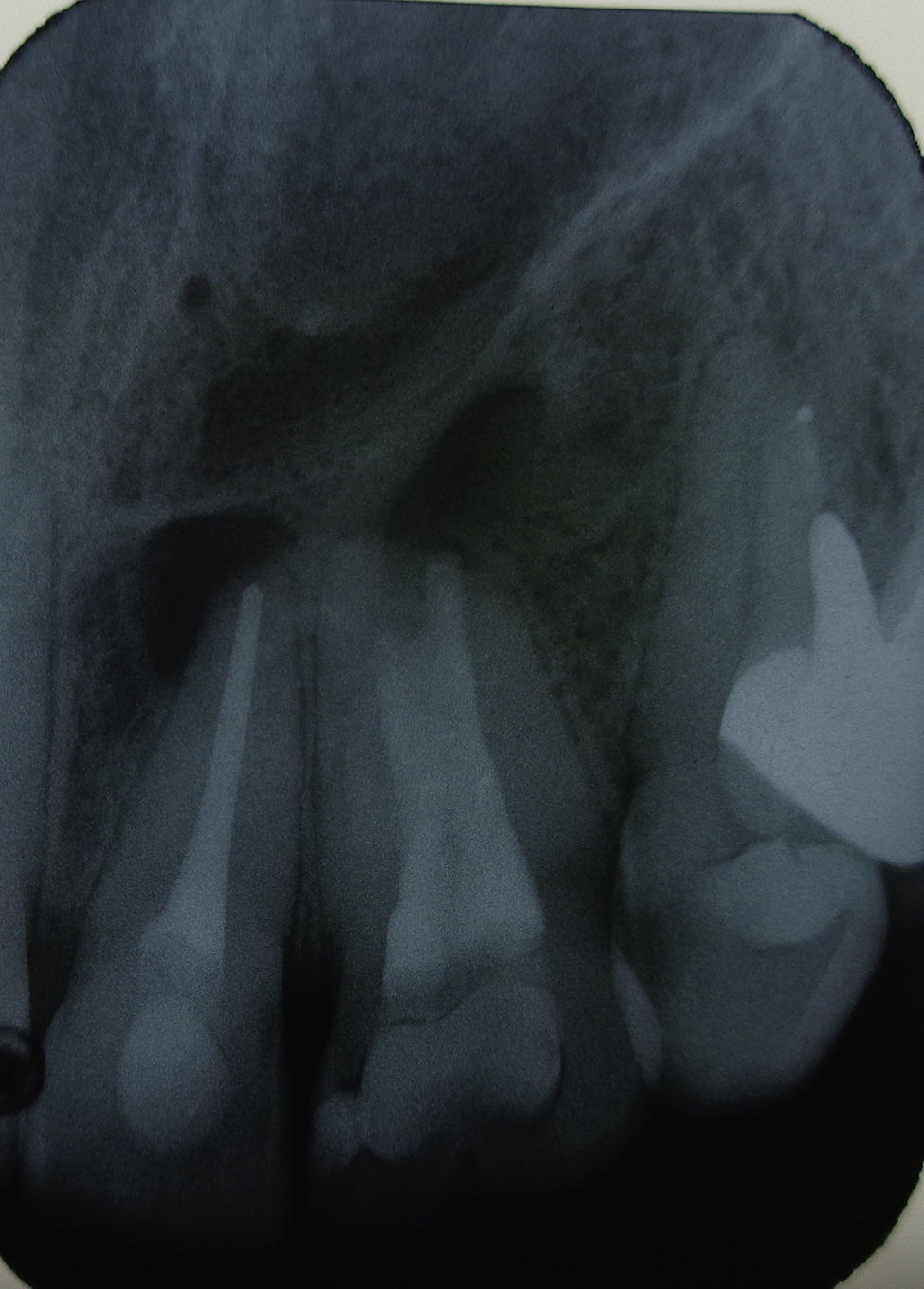
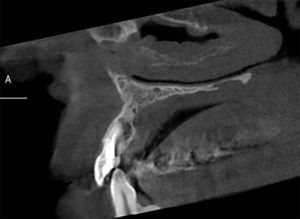
A los tests de sensibilidad, solo es positivo para percusión, y es sensible a la palpación periapical. No hay cambios de color coronario, y los exámenes térmicos y eléctricos son negativos. Se solicitan radiografías convencionales, en las que se observa una imagen radiolúcida extensa de límites netos no corticalizada, en relación a piezas 2.1, 2.2 y 2.3. Se complementa con tomografía computarizada Cone Beam (CBCT) (fig. 2), mostrando una imagen compatible con quiste radicular inflamatorio en pieza 2.2. Sus mediciones son 20mm mesio-distal, 13mm vestíbulo-palatino y 11m céfalo-caudal.
El tratamiento endodóntico se lleva a cabo en 3 sesiones. Se usa amplificación con lupas 4× durante todo el tratamiento. Durante la primera sesión se realiza el acceso (fig. 3) y la preparación químico-mecánica con instrumentación manual debido a la amplitud de la cavidad pulpar, siempre bajo irrigación con hipoclorito de sodio 5,25%, dejando una medicación intracanal de hidróxido de calcio (Ultracal, Ultradent, EE.UU.), el cual permanece por 15 días junto a un doble sellado hermético de cemento temporal (Fermin, Detax Dental, Alemania) y vidrio ionómero (Ketac Molar easy mix. 3M ESPE, Alemania). En la segunda sesión se realiza el sello apical con Mineral Trióxido Agregado (Dentsply/Maillefer, Suiza), el cual permanece 2 días con humedad para el fraguado correspondiente.
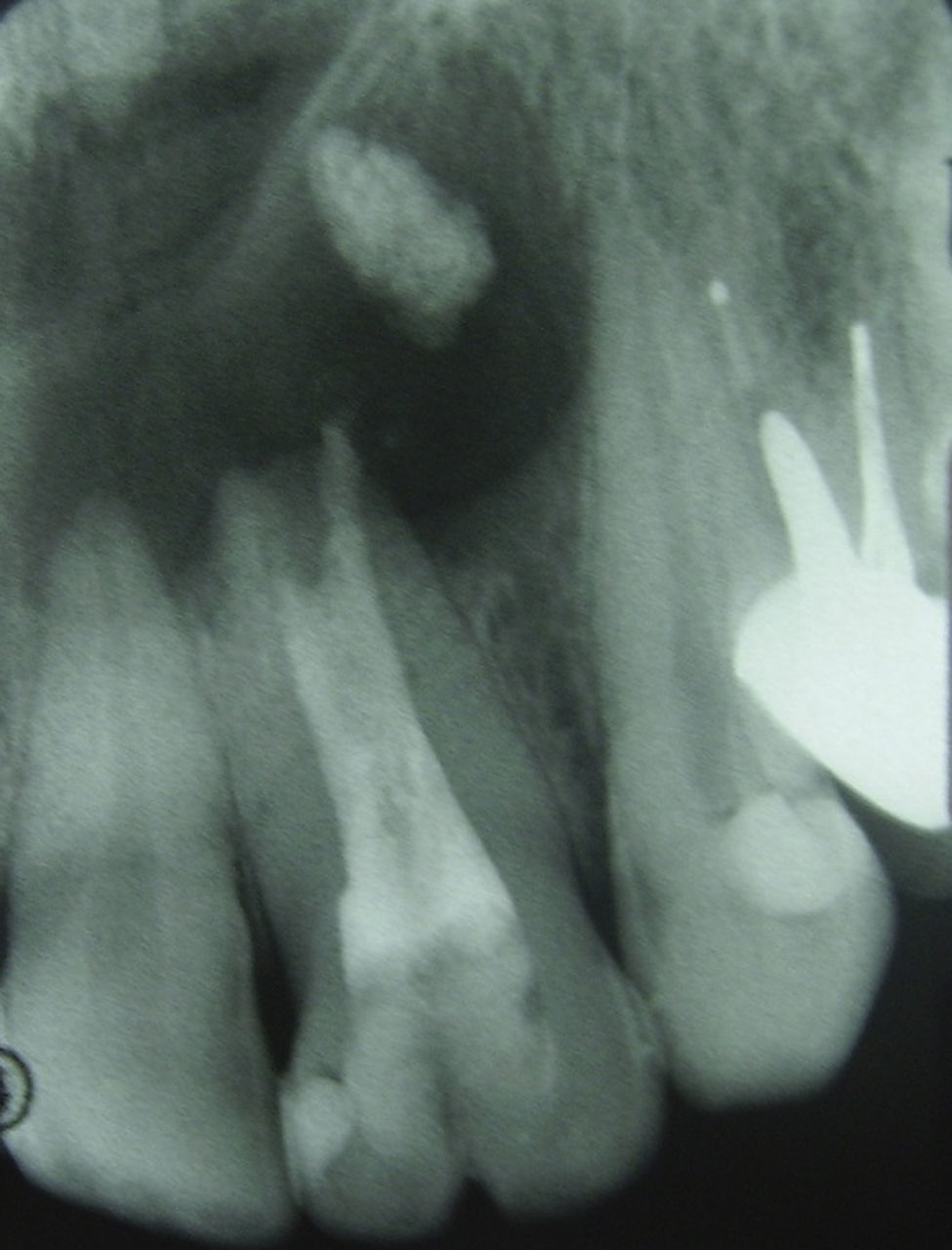
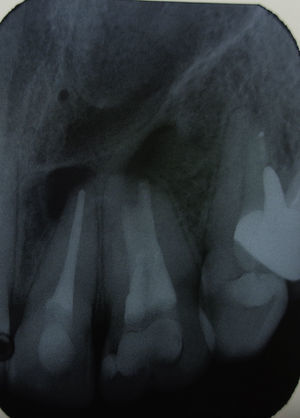
Durante la tercera sesión se elimina la medicación con ultrasonido y se realiza la irrigación final con EDTA 10%, se obtura el canal con gutapercha termoplástica y cemento en base a resina (Top Seal, Densply/Maillefer, Suiza). Finalizado el sellado del canal, se realiza la doble obturación temporal y la toma de radiografía de control (fig. 4).
Previo a la intervención quirúrgica, se realiza la endodoncia preventiva del diente 2.1, que aunque se encontraba vital, su ápice estaba dentro de la cavidad quística.
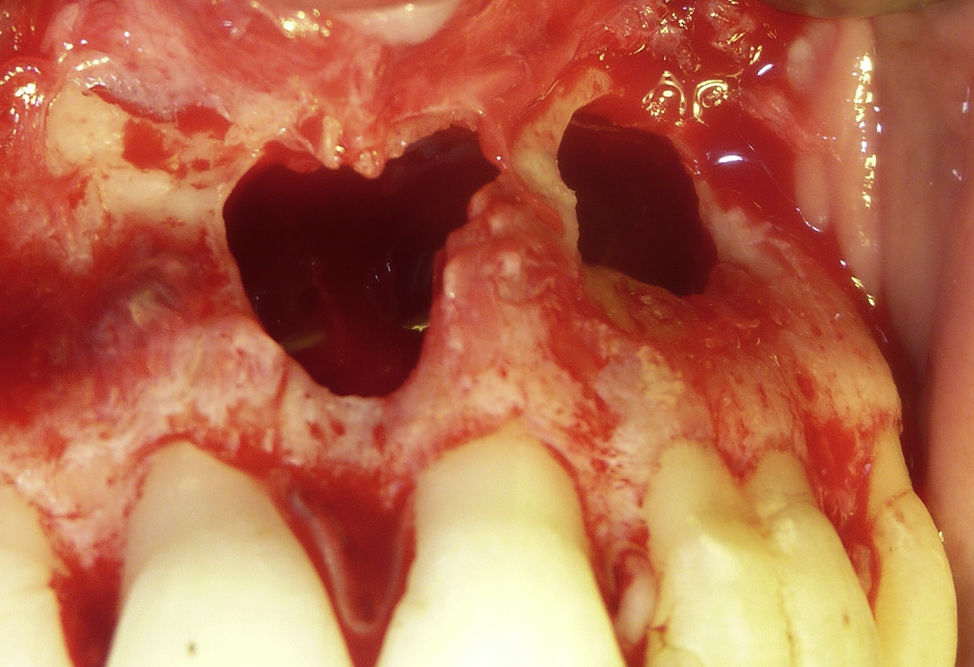
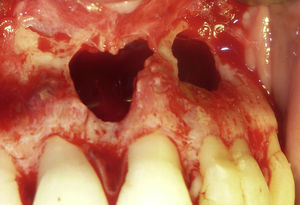
La quistectomía se realiza bajo anestesia general e intubación nasotraqueal derecha más infiltración de anestesia local 2% (lidocaína/epinefrina 1:100.00), técnica infraorbitaria bilateral, 2 tubos en total. Se realiza un abordaje vestibular, mediante un colgajo mucoperióstico de espesor total tipo Newman de canino a canino (piezas 1.3 a 2.3). Posterior al decolamiento, se observa perforación ósea relacionada a dientes 2.1 y 2.2, dejando solo un tabique óseo en zona central. Se produjo vaciamiento espontáneo desde el interior del quiste, el cual presenta un aspecto blanquecino y purulento. Se realiza curetaje manual y mecánico de la cavidad, tomando muestra de la membrana para biopsia. El tratamiento se complementa con curetaje apical de dientes 2.1 y 2.2 e irrigación prolija con suero fisiológico al 0,9%. Destaca la ausencia total de tabla ósea palatina y la fusión de la membrana con la mucosa del paladar (fig. 5). Control de hemostasia con electrobisturí y gelitas con subgalato de bismuto, reposición de colgajo y sutura con vicryl 3/0 (Jhonson&Jhonson, EE.UU.) con puntos discontinuos simples.
El examen histopatológico revela fragmentos de tejido epitelial normotípico, no queratinizado, y tejido conectivo con infiltrado inflamatorio en partes denso, linfocitario, plasmocitario y de granulocitos neutrófilos, con histiocitos espumosos y células gigantes de tipo reacción a cuerpo extraño (cristales de colesterol y material birrefringente). Se observa además proliferación de fibroblastos estrellados y vasos de neoformación. Hallazgos morfológicos compatibles con quiste odontogénico inflamatorio.
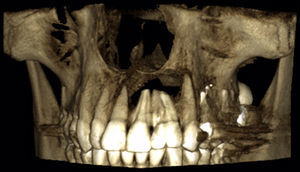
Posteriormente se realizan controles clínicos y radiográficos seriados. A los 20 meses se realiza CBCT, que muestra calcificación progresiva de la cavidad patológica (figs. 6 y 7).
DiscusiónRespecto a la geminación y su asociación al quiste radicular, la literatura es escasa y su relación directa no es posible de determinar. Se cree que son patologías individuales que en nuestro caso resultaron asociarse en un mismo diente. No obstante, se debe tener claro que no es raro observar quistes radiculares inflamatorios, debido a que dentro de los quistes odontogénicos son los más prevalentes.
En un estudio en Singapur se obtuvo el 50,7% de prevalencia11, coincidiendo con un estudio en Chile2, mientras que en un estudio de Birmania y otro en Canadá encontraron que los quistes radiculares constituían el 50 y el 64,9%, respectivamente1,12. Independiente de la diferencia de porcentajes, la mayor parte de los autores coinciden en señalar que la patología periapical más frecuente es el granuloma apical, seguido del quiste radicular13.
Clínicamente, este quiste odontogénico inflamatorio suele ser asintomático, por lo que su detección habitualmente es radiográfica. Presenta un crecimiento lento de larga evolución, de aproximadamente 5mm/año14.
La imagen radiográfica habitual del quiste periapical o radicular muestra un área radiolúcida bien delimitada, corticalizada, en relación con la raíz de un diente con necrosis pulpar, existiendo pérdida de la cortical en la zona apical15. En ocasiones se ve una fina línea de mayor densidad ósea rodeando estas lesiones, lo que indica la reacción ósea ante su lento crecimiento.
Algunos autores diferencian el granuloma del quiste según el tamaño. Indican que una lesión radiolúcida apical, al medir más de 1cm, es compatible con un quiste periapical. Al mismo tiempo, si mide menos de 1cm es un granuloma periapical16. Finalmente, el diagnóstico definitivo se determina solo mediante un estudio histopatológico.
Se ha probado que lesiones de origen odontogénicos reparan en un alto porcentaje con el tratamiento endodóntico cuando se logra una correcta desinfección y sellado, por lo que siempre se debe evaluar correctamente el plan de tratamiento17.
En nuestro caso muestra una lesión de gran tamaño, tanto clínica como radiográficamente, y un comportamiento agresivo, con exteriorización y reabsorción de tablas óseas, próximo a invadir la fosa nasal. En estas circunstancias es perentoria la cirugía, tanto para obtener un diagnóstico mediante biopsia como para eliminar todos los tejidos patológicos. Dentro de las indicaciones de este tratamiento se encuentra la patología perirradicular asociada a un diente con anomalías del desarrollo que impide llevar a cabo un tratamiento endodóntico no quirúrgico y la toma de biopsia18.
La cirugía que se realizó fue la quistectomía con curetaje apical, debido a que la finalidad era la eliminación del tejido quístico y lograr la correcta toma de biopsia. Si bien existía la alternativa de realizar una apicectomía con relleno a retro, se desechó esta opción debido a que, gracias al tratamiento endodóntico, se logró el correcto sellado canalicular y apical.
Respecto al tratamiento endodóntico, hoy en día existe la alternativa de la microscopia que mejora el pronóstico en ciertos casos y que ha impactado significativamente en las probabilidades de éxito19. También el uso de técnicas de microcirugía es superior en tasas de éxito comparadas con las técnicas tradicionales20. En nuestro caso en particular, se utilizó amplificación con lupa 4×, lo cual hizo posible magnificar la visión por parte del endodoncista y una técnica quirúrgica tradicional.
Para el sellado apical se utiliza MTA, material que combina biocompatibilidad, acción bacteriostática y excelentes propiedades de obturación radicular para dientes permanentes jóvenes, infectados o traumatizados21,22. Una vez fraguado el MTA se puede usar cualquier cemento sellador, ya que no hay interacciones químicas significativas y presenta una adecuada resistencia mecánica a las técnicas de condensación23.
Se usa también EDTA junto a ultrasonido para disolver los elementos producidos en la PQM. El uso intercalado de hipoclorito de sodio 5,25% más EDTA 10% permite la correcta eliminación del barro dentinario para que este no interfiera con el MTA. Por otra parte, complementar este tratamiento con ultrasonido favorece que el material de sellado fluya sin que produzca barreras durante su fraguado22,24.
Respecto a la geminación, esta es una anomalía poco frecuente, más aun si presenta un quiste radicular inflamatorio. Pocos reportes relacionan ambas entidades. En la literatura científica se presentó un caso similar, concluyendo que no estaban asociadas, más bien eran entidades totalmente separadas25.
Debe prestarse especial atención a la prevención de caries en dientes geminados, debido a que suelen presentar anomalías estructurales que favorecen la colonización bacteriana y a que el tratamiento endodóntico en estos dientes es de alta complejidad, debido a la amplitud de la cámara y de los canales radiculares.
Cabe destacar, respecto a los exámenes complementarios, que el CBCT hoy en día es la herramienta de elección para evaluar este tipo de casos, debido a que permite evaluar en forma tridimensional la anatomía dentaria, canalicular y ósea20, permitiendo determinar el compromiso de tablas óseas, estructuras vecinas (p.ej., piso nasal) y las dimensiones de las lesiones.
Por todo lo anteriormente expuesto, concluimos, al igual que el resto de la literatura científica, que no existe asociación entre ambas patologías, y que el abordaje de estos casos debe ser multidisciplinario, existiendo numerosas alternativas terapéuticas que deben adaptarse de acuerdo al caso clínico en particular, aunque siempre que exista un quiste radicular de gran tamaño con signos de agresividad, se deberá indicar un tratamiento endodóntico-quirúrgico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.