Los tumores miofibroblásticos son lesiones de presentación infrecuente, especialmente en localizaciones extrapulmonar y genital, con pocos casos descritos en la literatura internacional a nivel ovárico. Su diagnóstico, basado en la histopatología, es un reto para el patólogo, dada la heterogeneidad de su inmunohistoquímica. La mayoría de los casos presentan un comportamiento benigno, sin embargo, algunos subtipos pueden recurrir y/o presentar agresividad local y potencial metastatizante. Se han descrito algunos factores pronósticos de potencial maligno pero que desafortunadamente no han podido predecir en todos los casos el comportamiento biológico de la enfermedad. El pilar del tratamiento continúa siendo la cirugía con la extensión apropiada para proporcionar márgenes quirúrgicos negativos y disminuir el potencial de recidiva.
Myofibroblastic tumors are infrequent, particularly in extrapulmonary and genital sites, with few cases described within the ovaries in the international literature. The diagnosis, based on histopathology is always a challenge for the pathologist, due to the heterogeneity of the immunohistochemistry. Their behaviour is mostly benign, although some subtypes may recur, be locally aggressive, and have potential to metastasise. Prognostic factors for malignant potential have been described, unfortunately without predicting the biological behaviour in all cases. The mainstay of treatment is surgery, taking into account an appropriate extension to provide negative surgical margins, thus decreasing the risk of recurrence.
El tumor miofibroblástico inflamatorio es una lesión neoplásica infrecuente, más comúnmente diagnosticada en niños y adultos jóvenes. Presenta comportamiento benigno en la mayoría de los casos, formando parte de los llamados pseudotumores inflamatorios, inicialmente identificados en el pulmón, posteriormente descritos en múltiples localizaciones anatómicas; siendo excepcional el hallazgo a nivel del tracto genital femenino, aunque comparte características clínicas, imaginológicas, histopatológicas y pronósticas con lesiones presentadas en otras localizaciones extrapulmonares. A continuación se reporta un caso de origen ovárico con curso localmente agresivo, recaída temprana y desenlace fatal.
Presentación de casoPaciente de 31 años, nulípara, sin antecedentes patológicos, que ingresó al Instituto Nacional de Cancerología (INC) tras tres meses de una salpingo-oforectomía izquierda ante masa ovárica de 15cm. La descripción quirúrgica informaba ruptura intraoperatoria del tumor, sin éxito en la extracción completa del mismo y lesión residual ante extensión a nivel de ligamento ancho y uréter. La revisión de 20 bloques de parafina y 38 láminas histológicas en el servicio de Patología del INC reveló: ovario comprometido por tumor fusocelular y mixoide, compatible con tumor miofibroblástico inflamatorio (fig. 1).
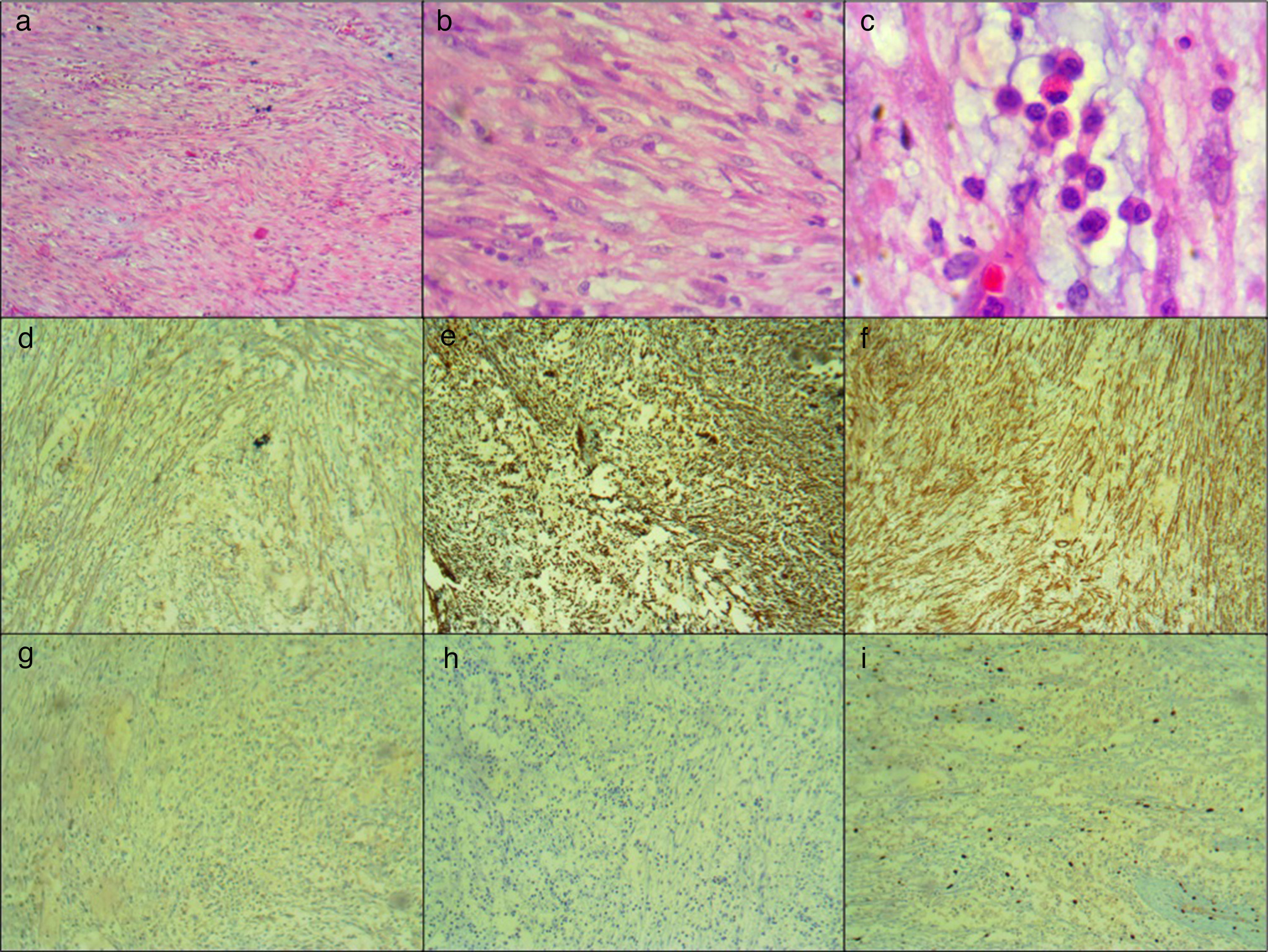
Tumor conformado por células fusiformes dispuestas en fascículos laxos sobre estroma mixoide, severo infiltrado inflamatorio constituido por mastocitos, histiocitos, linfocitos, plasmocitos y polimorfonucleares neutrófilos y eosinófilos, con congestión vascular y focal, extravasación de glóbulos rojos con ocasionales mitosis (a),(b),(c). Inmunohistoquímica positiva para actina de músculo liso (d); vimentina (e); y caldesmon (f); inmunohistoquímica negativa para desmina (g) y ALK (h). También se evidencia negatividad para calretinina, inhibina, S100, receptores de progesterona, CD99, citoqueratina coctel (AE1/AE3), citoqueratina 7, e-cadherina, citoqueratina 20, P63, CD117, CD34 y DOG 1; índice de proliferación (Ki67) del 5% (i).
La paciente consultó por persistencia de sintomatología a pesar de la intervención quirúrgica (plenitud postprandial, náuseas y sensación de masa abdominal). Al examen físico era evidente una masa pélvica de 10cm, de consistencia dura, fija y con compromiso parametrial bilateral que no permitía diferenciar útero ni anexos. Los exámenes de extensión tales como analítica sanguínea, radiografía de tórax, cistoscopia y rectosigmoidoscopia arrojaron resultados dentro de límites normales, así como los marcadores tumorales. Los estudios imaginológicos evidenciaron masa quística compleja de probable origen anexial izquierdo con obstrucción distal del uréter e hidronefrosis secundaria con disminución del parénquima renal, por lo que requirió nefrostomía ipsilateral.
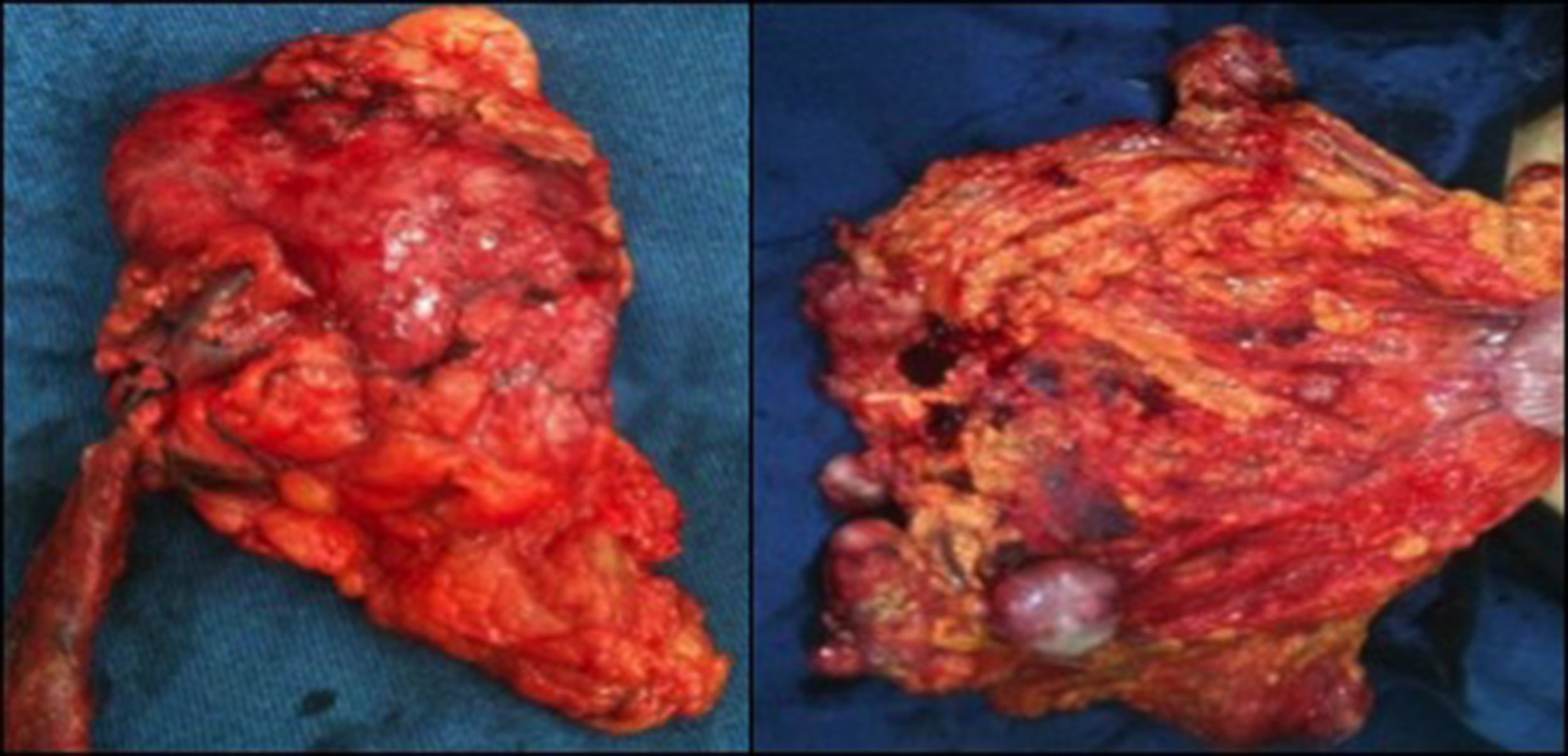
Por lo anterior, se decidió llevar a laparotomía, encontrando implantes peritoneales de tamaño variable (hasta de 6cm) comprometiendo pared abdominal anterior, mesenterio intestinal y epiplón, útero aumentado de tamaño y deformado en su totalidad por múltiples lesiones nodulares de hasta 8 cm, con compromiso de parametrio izquierdo y fuertemente adherido a la cara anterior de recto sigmoide y uréter izquierdo, que secundariamente se encontró dilatado en toda su extensión (fig. 2). Se realizó citorredución completa, incluyendo dentro de los procedimientos: histerectomía abdominal total, salpingo-oferectomía derecha, nefrectomía izquierda, omentectomía total y resección de la totalidad de los implantes tumorales. Los hallazgos microscópicos confirmaron tumor miofibroblástico inflamatorio, con borde de sección ureteral positivo, decidiendo continuar con seguimiento clínico.
La paciente evolucionó sin complicaciones y fue dada de alta al sexto día postoperatorio. Dos meses y medio después, la paciente presentaba masas sólidas en tejido celular subcutáneo a nivel de hipogastrio y en área de cicatriz abdominal, confirmándose a través de imaginología (RMN y TAC abdominopélvicas) recaída tumoral, dado por múltiples siembras tumorales peritoneales, intestinales y en pared abdominal, además de ureterohidronefrosis derecha que requirió colocación de catéter JJ por el servicio de Urología.
La paciente fue programada para cirugía ultraradical, pero cuando se encontraba en ajustes preoperatorios, quince días previos a la fecha quirúrgica, presentó clínica sugestiva de tromboembolismo pulmonar masivo que le ocasionó la muerte.
DiscusiónLos tumores miofibroblásticos constituyen una neoplasia mesenquimal infrecuente. Descrita por primera vez por Brunn en 1939, y a nivel genital por Proppe et al. en 19841,2; se caracterizan por proliferación miofibroblástica acompañado de estroma mixoide variable e infiltración linfocito-plasmática y eosinofílica3,4. Estos hallazgos histológicos sumado a factores de riesgo como estados postoperatorios, infección, trauma, radioterapia o enfermedades autoinmunes han hecho que su origen se proponga como una proliferación reactiva pseudotumoral antes que un origen neoplásico5–8, teoría que no ha podido ser probada. Por otro lado, estudios que han demostrado alteraciones genéticas (translocaciones en brazo corto del cromosoma 2p23-localización del receptor tirosin kinasa conocido como kinasa de linfoma anaplásico –ALK, brazo corto del cromosoma 9 y otros genes de transcripción - TPM3-ALK/TPM4-ALK), soportan un origen verdaderamente neoplásico9–11. En el caso particular descrito no se documentaron antecedentes referidos en la literatura como factores de riesgo para proliferación reactiva pseudotumoral ni se realizaron estudios genéticos en búsqueda de alteraciones genéticas asociadas a etiología neoplásica.
Ocurre principalmente en mujeres y a edades tempranas de la vida (edad media de presentación: 10 años, aunque puede afectar cualquier grupo etario)4. De localización muy variable, con descripciones en toda la extensión anatómica, se ha documentado con mayor frecuencia en el pulmón, mesenterio y epiplón4,12; a nivel genitourinario las estadísticas no superan el 9,5%12, con pocas series y reportes de casos de localización uterina (compromiso miometrial, cervical y endometrial)9–11,13–16 y menos frecuente aún en trompas uterinas y mesoovario17,18, vagina19 y ovarios. Al respecto y con base en una búsqueda bibliográfica de la literatura, el caso que presentamos es el quinto publicado en la literatura científica a nivel mundial, donde todos, excepto uno, se han presentado en mujeres adultas20–23.
Las manifestaciones clínicas son muy variables al estar relacionadas con el sitio de localización de las lesiones, encontrando desde síntomas sistémicos, como fiebre de origen desconocido y pérdida de peso, pasando por anormalidades en los exámenes de laboratorio (anemia, trombocitosis, hiperglobulinemia policlonal, aumento en la velocidad de eritosedimentación, entre otros), hasta síntomas poco específicos, como es el caso particular reportado4,9,24,25.
Respecto a las ayudas diagnósticas, los hallazgos imaginológicos son inespecíficos, aunque pueden ayudar a descartar otras entidades25. El diagnóstico definitivo se realiza por examen histopatológico, cuyas características más relevantes son: 1) Apariencia macroscópica de una masa firme circunscrita o multinodular, blanca o amarillenta que al corte se percibe carnosa o mixoide, pudiendo presentar focos de hemorragia, necrosis y calcificaciones en una minoría de los casos. El diámetro medio de las lesiones extrapulmonares es de 6cm, parámetro que coincide con los hallazgos del caso presentado; sin embargo, se han descrito dentro de un rango variable que oscila entre 1 y 17cm4. 2) A nivel histológico, se definen células fusiformes con fondo mixoide edematoso con abundantes vasos sanguíneos e infiltrado de células plasmáticas, linfocitos y eosinófilos (semejante a un proceso reactivo o patrón de fibromatosis)3,4, observando en ocasiones células poliglonales altamente atípicas, con mitosis variables. 3) Los estudios de inmunohistoquímica son muy heterogéneos según sea el origen3,24, descubriendo con tinciones de vimentina, actina, citoqueratina y en menor grado desmina miofibroblástos, tal como resultaron los reportes del caso en reporte9. Concordante con lo reportado para otras localizaciones, la inmunoreactividad para la kinasa 1 de linfoma anaplásico (ALK), resulta positiva en algunos casos reportados en el tracto genital femenino10. En el caso particular presentado arrojó un resultado negativo.
Finalizando con el tratamiento y pronóstico, los tumores miofibroblásticos tienden a tener comportamiento benigno, siendo la resección quirúrgica completa el tratamiento de elección; se han descrito en la literatura manejos quirúrgicos conservadores como la histeroscopia, el legrado y la anexectomía unilateral (tal es la situación de otros tres de los casos de compromiso ovárico reportados en la literatura) hasta la remoción completa del órgano (histerectomía total con salpingooforectomía bilateral)14,17,20–22,26,27.
Las tasas de curación descritas son mayores al 90% si el tumor es técnicamente resecable y los márgenes quedan libres de lesión3,25,26,28; no obstante, algunas lesiones presentan un comportamiento local agresivo, con riesgo de recurrencia locorregional en aproximadamente el 25% de los casos extrapulmonares, con recaídas hasta 11 años después13. En ninguno de los casos de compromiso ovárico reportados en la literatura se evidenció recurrencia20–23; sin embargo, en el caso aquí descrito llama la atención que hubo recidiva extensa y temprana, indicando una agresividad biológica del tumor pese a que no se identificaron factores histopatológicos de riesgo para potencial maligno descritos en la literatura (presencia de atipia, células similares a células ganglionares, necrosis y alto componente mixoide u otros no evaluados como la expresión de TP53 y aneuploidía). Parece menos probable que el margen ureteral microscópico residual positivo pudiese por si solo explicar esta recaída4,14.
En menos del 5% de los casos se han reportado metástasis a distancia, con mayor frecuencia a nivel pulmonar, cerebral, hepático y óseo, y en el caso particular de lesiones primarias del tracto genitourinario a nivel nodal regional6,13, situación no comprobada en el caso descrito. Para algunos de estos casos se ha reportado manejo con antiinflamatorios, radioterapia o quimioterapia con resultados variables y sin haberse establecido un beneficio claro14,16,20.
De esta manera, el tumor miofibroblástico de origen ovárico tiene un comportamiento benigno en la mayoría de los casos, con curación tras escisión quirúrgica. No obstante, como en otras localizaciones, las recurrencias locales pueden presentarse de acuerdo a la biología tumoral y los márgenes oncológicos residuales tras cirugía, que tal como ocurrió con la paciente del presente reporte de caso no tienen un comportamiento fácil de predecir con base exclusivamente en hallazgos histopatológicos. Teniendo en cuenta lo anterior, se considera prudente enfrentarse al tumor miofibroblástico no como una neoplasia benigna, sino como una neoplasia de potencial maligno incierto, con posibilidad de agresión local, capacidad metastásica y desenlaces fatales.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.