Las infecciones por hongos en dispositivos cardiacos son excepcionales y los casos reportados por Aspergillus son aún más escasos. Su diagnóstico requiere de un alto índice de sospecha, además de la extracción completa del dispositivo con el fin de documentarla. Se describe un caso raro de infección por Aspergillus fumigatus cinco años después de haber sido implantado un cardiodesfibrilador, se hace una revisión de la literatura y se repasan las principales características de la serie más amplia reportada.
Fungal infections of cardiac devices infections are exceptional and the have only been a few reported cases reported for the Aspergillus species. Its diagnosis requires a high index of suspicion including complete removal of the device in order to document it. We describe a rare case of Aspergillus fumigatus infection five years after being implanted, complemented with a review of the literature and reviewing the main features of the largest reported series.
El incremento reciente en el número de implantes de dispositivos cardiacos, ha llevado al reporte de complicaciones asociadas a los mismos. Así pues, las complicaciones tardías reportadas incluyen fractura de electrodos e infecciones1. Entre tanto, la incidencia de infección de dispositivos cardiacos es variable y se estima entre el 0,13 y el 8%. Dichas infecciones generalmente se adquieren durante la hospitalización o al momento de explantar el generador para cambio2. En tal sentido, las infecciones por hongos son excepcionales y en la literatura los casos por Aspergillus spp. no pasan de treinta3. Se describe un caso de infección del cardiodesfibrilador por Aspergillus fumigatus (A. fumigatus) cinco años después de haber sido implantado.
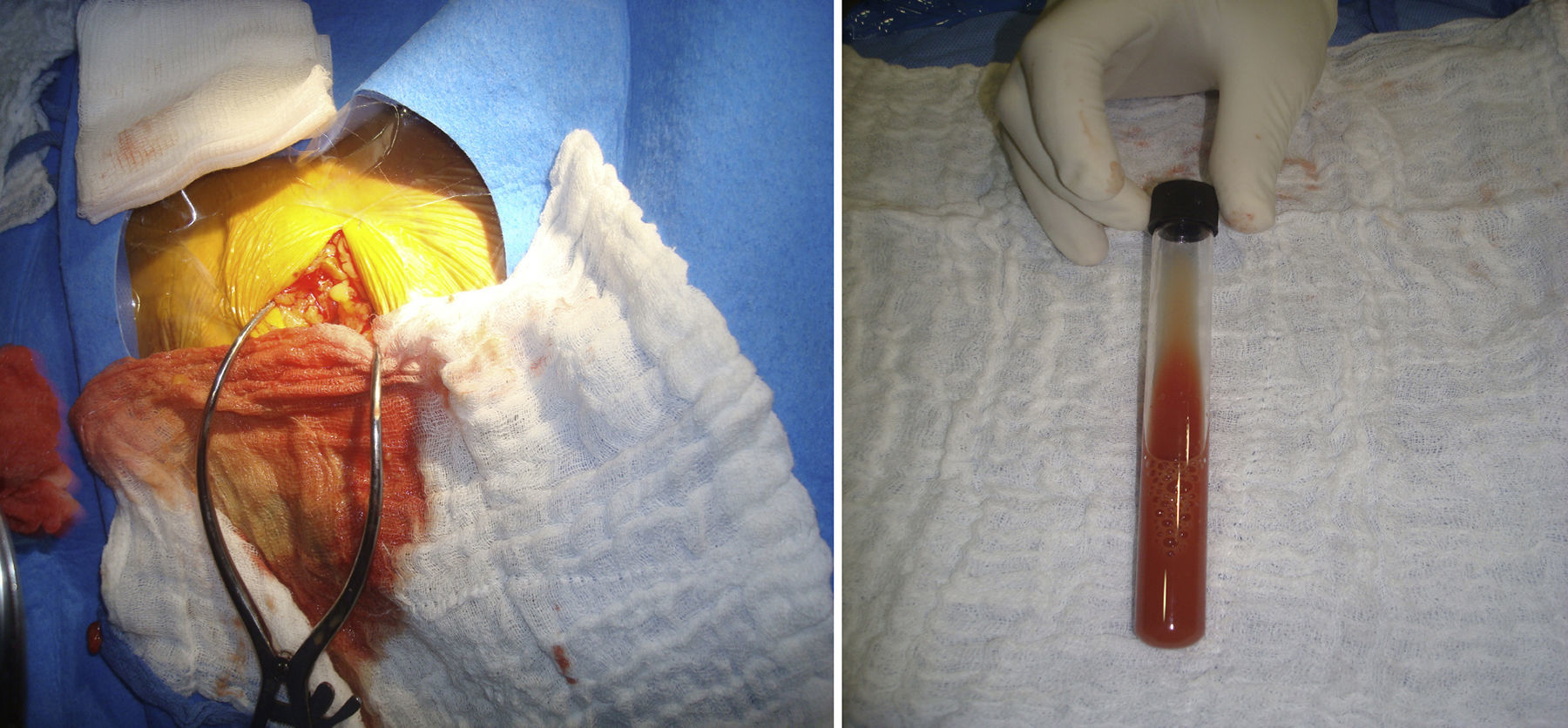
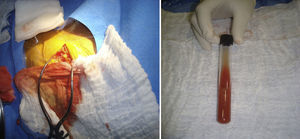
CasoPaciente de género masculino, de 79 años, con antecedente de cardiopatía dilatada idiopática, hipertensión arterial, diabetes mellitus, tabaquismo e implante de cardiodesfibrilador para prevención primaria de muerte súbita en octubre de 2007. Presentó evolución adecuada de la falla cardiaca, con clase funcional NYHA I, sin episodios de taquicardia ventricular ni descargas. Consultó en octubre de 2012 por un mes de evolución, de edema en bolsillo sin calor, rubor ni signos de respuesta inflamatoria sistémica asociados, ni reactantes de fase aguda elevados. El ecocardiograma transesofágico mostró fracción de eyección del 25%, moderada disfunción sistólica del ventrículo derecho y leve dilatación de la aurícula izquierda; se descartaron masas y vegetaciones en las válvulas o asociadas al electrodo. En su tercer día de hospitalización se decidió la exploración de bolsillo, drenando abundante material viscoso, de color marrón, con grumos visibles y de aspecto purulento (fig. 1). Se extrajeron los electrodos de la aurícula y el ventrículo derechos; además del generador. Se inició tratamiento antibiótico con piperacilina/tazobactam y vancomicina. En vista de que los cultivos de electrodos fueron positivos para A. fumigatus, se suspendió el manejo inicial y se empezó a administrar voriconazol por vía intravenosa durante siete días. Se presentó en junta médica de Electrofisiología donde se decidió que por la edad, las comorbilidades, la reciente infección micótica y la relación riesgo/beneficio el paciente no se favorecía del implante de un nuevo dispositivo a corto plazo. Se continuó tratamiento con voriconazol oral durante seis meses y se prosiguió con el manejo farmacológico de la falla cardiaca adicionando amiodarona. Se evaluó en consulta externa en el tercer mes de tratamiento, sin evidencia de nuevos focos infecciosos ni síntomas sugestivos de arritmias; permaneció en clase funcional NYHA I.
DiscusiónEn los últimos años se ha incrementado el uso de dispositivos cardiacos electrónicos debido a la expansión de indicación y al mejoramiento de las funciones. A pesar de las medidas profilácticas durante el implante, la incidencia de infección también se ha incrementado casi al 2%, en cuyo caso los cardiodesfibriladores son los dispositivos que se infectan con mayor frecuencia en comparación con otros como los marcapasos y los cardiorresincronizadores4. La mayoría de las infecciones son causadas por bacterias, más comúnmente por Staphylococcus aureus o Staphylococcus coagulasa negativo. En cuanto a las infecciones por hogos se sabe que su incidencia es muy baja con reportes de menos del 0,1% por año5.
Después de Candida spp., Aspergillus es el segundo hongo más frecuente y entre estos encabezan la lista el A. fumigatus y el Aspergillus flavus. Los casos en los que el germen detectado es Aspergillus, se caracterizan por tener un cuadro clínico agresivo con tasas de mortalidad del 40%3 cuando el diagnóstico es temprano, y hasta del 90% cuando es tardío6. En general, Aspergillus es un germen común en el ambiente, abunda en el aire de construcciones antiguas con escasa ventilación o en edificios que están en demolición. Su grado de patogenicidad depende de encontrar un huésped con algún tipo de inmunosupresión (generalmente neutropenia), antecedente de uso de antibióticos de amplio espectro por tiempo prolongado, uso de esteroides, uso de catéteres intravenosos centrales o padecimiento de enfermedades crónicas (las más importantes son la diabetes y la enfermedad renal). Cabe resaltar que la diabetes fue la principal comorbilidad no cardiaca encontrada en series de pacientes seguidos con infección de marcapasos y alcanzó a ser hasta del 33%7. En general existe un mecanismo por el cual se produce la infección (ej. durante la cirugía); sin embargo, hay reportes, como en este caso, en donde no es posible definirlo puesto que pasaron cinco años después del implante hasta la primera manifestación clínica, que se caracterizó por edema del bolsillo sin sintomatología sistémica y sin un antecedente de exposición ambiental definido. El edema de bolsillo fue un síntoma inespecífico y poco frecuente al compararlo con la serie de Cobo et al. en la que el síntoma predominante fue la fiebre3. En la tabla 1 se reúne la serie más grande reportada hasta ahora de pacientes con infección de dispositivos cardiacos por Aspergillus en la que se incluye el caso que aquí se publica3,8,9. En esta serie se identifica que los pacientes con dispositivos cardiacos electrónicos implantados, que presentan infección por Aspergillus spp. tienen un promedio de edad de 65 años con predominio masculino y con mayor frecuencia de marcapasos, seguido por los desfibriladores implantables. En general, estos pacientes tuvieron un curso no letal de la enfermedad dado que en la mayoría el diagnóstico fue oportuno y se extrajeron todos los componentes del dispositivo. En cuanto al tipo de germen, A. fumigatus sigue siendo el más común.
Resumen de pacientes con marcapasos o desfibrilador implantable e infección por Aspergillus spp. reportados en la literatura. Modificada de Kalokhe et al.9
| Edad/género | Comorbilidad | Dispositivo | Presentación clínica | Diagnóstico | Momento del diagnóstico | Endocarditis | Localización | Especie/ tiempo de aislamiento | Tratamiento | Desenlace |
| 79/M | CMD, HTA, DM | CDI | Edema de bolsillo | Cultivo | Después de cirugía | No | Electrodo A y V | A .fumigatus | Voriconazol (6 meses)/ED | En seguimiento |
| 74/M | HTA, CMD | CDI | Inflamación bolsillo | ETE | Antes de cirugía | Sí | Bolsillo | A. flavus/AM | Voriconazol (6meses)/ED | Curación |
| 71/M | Ninguna | MCP | SVCS, fiebre y dolor torácico | ETE | Autopsia | Sí | VCS, AD y VD | A. fumigatus/PM | Anfo B (7días) | Muerte |
| 62/M | Ninguna | MCP | Fiebre | ETE | Después de cirugía | Sí | Electrodo en AD | A. fumigatus/ AM | Voriconazol (24 semanas)/ED | Curación |
| 74/F | Ninguna | MCP | Fiebre | ETE | Después de cirugía | Sí | Electrodo en VD, pulmón | Aspergillus spp./AM | Anfo B/ED | Muerte |
| 55/M | Enfermedad coronaria | CDI | Fiebre, embolia séptica pulmonar | ETE | Después de cirugía | Sí | Electrodo, VT | A. fumigatus/ AM | Anfo B (4 semanas), itraconazol, voriconazol (recurrencia fiebre)/ ED y cambio VT | Curación |
| 66/F | HTA | MCP | Dolor torácico y disnea | ETT | Antes de cirugía | Sí | Electrodo | Aspergillus spp./AM | Anfo B (3 semanas) más itraconazol 40 semanas / ED | Curación |
| 30/M | Ninguna | MCP | Falla cardiaca | ETT | Después de cirugía | Sí | Electrodo en AD | Aspergillus spp./AM | Anfo B (6 semanas)/ED | Curación |
| 59/M | Ninguna | MCP | Fiebre, dolor torácico | ETE | Después de cirugía | Sí | Electrodo | A. fumigatus/ AM | Anfo B, cambio VT. ED | Murió 2 meses después por peritonitis |
| 67/F | HTA, DM | MCP | Fiebre, inflamación del bolsillo | Punción bolsillo | Antes de cirugía | No | Bolsillo | A. fumigatus/ AM | Anfo B (8 días) más itraconazol (6semanas)/ ED | Curación |
| 73/F | Desconocidos | MCP | Falla cardiaca, fiebre | Desconocido | Después de cirugía | Sí | Vegetación en electrodos | A. niger/AM | ED | Muerte |
| 74/M | EPOC, DM | MCP | Inflamación de bolsillo | Punción de bolsillo | Antes de cirugía | No | Bolsillo | A. fumigatus/ AM | Anfo B (16 días) más itraconazol (6semanas)/ ED | Curación |
| 70/M | Ninguno | CDI | Fiebre, tos, disnea y pérdida de peso | Derrame pericárdico en TC | Después de cirugía | No | Pulmón, pericardio | A. fumigatus/AM | Anfo B (1 g) más itraconazol (2meses)/ED | Curación |
| 60/M | Antiobióticos | MCP | Fiebre | ETT | Después de cirugía | Sí | Electrodo en VD | A. flavus/AM | Flucytosina (10 días) | Curación |
| 65/F | Ninguno | MCP | Fiebre | Necropsia | Necropsia | Sí | Diseminada | Aspergillus spp./PM | Ninguno | Muerte |
| 80/F | DM | MCP | Fiebre | Necropsia | Necropsia | Sí | Electrodo en VD, VT y pulmones | A. flavus/PM | Ningnuo | Muerte |
| 65/M | DM, CMD, enfermedad coronaria | MCP | Fiebre | ETE | Después de cirugía | Sí | Electrodo en VD y VT | A. fumigatus/ AM | Anfo B | Curación |
A: auricular; AD: aurícula derecha; AM: antemortem; Anfo B: anfotericina B; CDI: cardiodesfibrilador implantable; CMD: miocardiopatía dilatada; CR: caso reportado; DM: diabetes mellitus; ED: extracción del dispositivo; EPOC: enfermedad pulmonar obstructiva crónica; ETE: ecocardiograma transesofágico; ETT: ecocardiograma transtorácico; HTA: hipertensión arterial; MCP: marcapasos; PM: postmórtem; SVCS: síndrome de vena cava superior; TC: tomografía computarizada; V: ventricular; VCS: vena cava superior; VD: ventrículo derecho; VT: válvula tricúspide.
Respecto al enfoque diagnóstico, este dependerá de una alta sospecha clínica pues sus manifestaciones son inespecíficas, por lo que se hace necesario el uso de recursos adicionales como hemocultivos, pruebas serológicas, reactantes de fase aguda e imágenes diagnósticas, tanto invasivas como no invasivas. Cabe resaltar que el rendimiento diagnóstico de cada una de estas pruebas para la infección por Aspergillus spp. es bajo; por ejemplo, la identificación de Aspergillus spp. en sangre alcanza solo el 11%10, de ahí que se recomiende el cultivo de tejido capsular ante la sospecha de infección principalmente micótica. El uso de pruebas serológicas, como el antígeno galactomanano, no es tan frecuente debido a que en muchos casos el diagnóstico es inesperado, dado solo por el cultivo de los tejidos. Se resalta, además, que a la fecha hay datos escasos de su rendimiento en el diagnóstico de endocarditis por Aspergillus spp. Otro método diagnóstico es la ecocardiografía transesofágica11, que de acuerdo con lo evaluado en la serie de pacientes, no fue útil para documentar la infección.
El tratamiento óptimo se basa en la extracción del dispositivo y en el desbridamiento agresivo de tejido, sumado al uso de antifúngicos a largo plazo. La extracción del dispositivo y sus componentes tiene implicaciones pronósticas. Los antifúngicos disponibles son la anfotericina B deoxicolato, la fluticasona, el itraconazol y el voriconazol. Este último es el medicamento de elección y el que ostenta mayor relación de supervivencia; además posee un perfil de efectos adversos menor (nefrotoxicidad, trastornos electrolíticos y reacciones a la infusión intravenosa) en comparación con el uso de anfotericina B. La anfotericina liposomal es la segunda opción, la cual tiene igual eficacia y menos nefrotoxocidad que la anfotericina B. Existe amplia discusión y aún no ha sido establecido el tiempo ideal de tratamiento. Al parecer un tratamiento a largo plazo, entre 12 y 24 semanas, es el ideal, aunado a la extracción del dispositivo independientemente del riesgo que esta conlleve puesto que es difícil la erradicación completa sin este procedimiento10. En el paciente del caso la extracción de los componentes del desfibrilador fue total con capsulectomía anterior, posterior y lavado más desbridamiento del bolsillo, seguido de terapia farmacológica con voriconazol, extendida durante seis meses según las recomendaciones del grupo de Infectología.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.