La artrodesis tibioastragalocalcánea es una técnica de rescate en aquellos casos donde exista una grave lesión del retropié y tobillo, donde exista una afectación articular tibioastragalina y subastragalina, que no pueda ser controlada con métodos conservadores o con una artrodesis tibioastragalina aislada.
Materiales y métodosSe describe la modificación de la técnica quirúgica del abordaje posterior de tobillo para la artrodesis tibioastragalocalcánea con clavo intramedular retrógrado.
ResultadosPor ser una modificación de una técnica quirúrgica no se presentan resultados.
DiscusiónLa vía de acceso posterior permite tener una muy buena visualización de las superficies articulares tibioastragalina y subastragalina, acceder a ambos maleolos si es preciso su osteotomía, corregir deformidades existentes, solucionar síndromes canaliculares previos y el uso de injerto óseo.
Tibioastragalocalcaneal arthrodesis is a salvage procedure in cases where there is serious injury to the hind foot and ankle with a tibiotalar and subtalar joint involvement, which cannot be controlled with conservative methods or isolated tibiotalar arthrodesis.
Materials and methodsWe describe a modification of the traditional surgical technique of posterior approach for tibio-talo-calcaneal with retrograde intramedullary nail.
ResultsBeing a modification of a surgical technique results are not presented.
DiscussionThe posterior approach of the ankle and hind foot allows a very good view of the tibiotalar and subtalar joint surfaces, access to both malleoli if their osteotomy is necessary, correct existing deformities, and solve previous canal syndromes, as well as the use of bone graft.
La artrodesis tibioastragalocalcánea (TAC) es una técnica de rescate para casos con grave lesión del retropié y el tobillo que ocasione dolor, deformidad e inestabilidad de la marcha y afección articular tibioastragalina y subastragalina que no se pueda controlar con métodos conservadores o una artrodesis tibioastragalina aislada, como una alternativa razonable a la amputación de la extremidad1–7. Estas artrodesis no están exentas de complicaciones; las más frecuentes comprenden falta de unión, mala unión, infección y complicaciones relacionadas con los tejidos blandos3,6–8.
En la mayoría de las circunstancias, esta alteración articular suele estar ocasionada por secuelas de fracturas del pilón tibial, el astrágalo o el calcáneo, que pueden ir asociadas a diferentes grados de pérdida ósea, necrosis ósea u osteopenia que podrían dificultar la consolidación de una artrodesis. Pero pueden producirse también en otras patologías, como artropatías neuropáticas de Charcot, necrosis avasculares extensas del astrágalo, enfermedades reumáticas inflamatorias, deformidades por secuelas de enfermedades neurológicas centrales o periféricas, fracasos de artrodesis previas o de prótesis de tobillo con afección subastragalina, y con menor frecuencia en procesos artrósicos primarios.
El tratamiento de la artrosis de tobillo es un tópico controvertido en la cirugía ortopédica, pero la artrodesis continúa siendo el patrón de referencia9,10. En caso de estar afectadas simultáneamente las articulaciones tibioastragalina y subastragalina, parece aún más clara la necesidad de realizar el tratamiento quirúrgico mediante una artrodesis TAC, aunque algunos autores11 la limitan a casos en que haya deformidad importante y realizan en los demás pacientes una prótesis de tobillo asociada a una artrodesis subastragalina.
En 1908, Lexer12 hizo referencia por primera vez a la artrodesis TAC utilizando como método de estabilización una varilla de hueso hervido de cadáver introducida a través del calcáneo hasta la tibia. Desde entonces, muchos han sido los trabajos que han utilizado y han comparado distintos procedimientos de estabilización y de osteosíntesis, aunque parece ser que la artrodesis TAC con un clavo intramedular colocado de manera retrógrada es la que ofrece mayor estabilidad primaria, y se consiguen unas tasas de fusión más altas13,14. Algunos autores refieren que el encerrojado distal del clavo realizado de posterior a anterior confiere mayor estabilidad al sistema debido a que proporcionan un mejor agarre óseo y se neutralizan las fuerzas sagitales que actúan en la zona de artrodesis15–17.
Uno de los principales problemas que se plantean en el momento de la cirugía es la vía de acceso para la realización de la artrodesis. Muchos de estos pacientes tienen antecedentes de fracturas que han requerido intervenciones previas realizadas por accesos anteriores, mediales, laterales o combinados. Algunas de estas heridas pueden haber presentado complicaciones infecciosas o de cicatrización, e incluso haber requerido la realización de injertos libres o colgajos cutáneos. Todo ello puede limitar la utilización de las posibles vías de acceso, pero en prácticamente todos los casos la vía posterior no ha sido utilizada previamente, con lo que puede ser la única alternativa para la realización de la artrodesis.
La utilización de injerto óseo también ha sido descrita en la artrodesis TAC con la finalidad de aumentar la tasa de fusión. Se ha empleado el maléolo peroneal fijado mediante tornillos a la cara lateral de tibia, astrágalo y calcáneo5,6. Staples18 describió la colocación de un injerto estructurado de cresta iliaca posterior en un lecho realizado en la cara posterior de tibia, astrágalo y calcáneo, y fijado a la tibia mediante un tornillo de esponjosa con la finalidad de realizar un puente óseo que ayude a la consolidación de la artrodesis. Otros autores utilizan una técnica similar, pero colocan en este surco posterior un injerto óseo triturado obtenido de los restos óseos resecados y de la cresta iliaca1,3.
Siguiendo varios de estos principios, nosotros realizamos la artrodesis TAC mediante una vía de acceso posterior.
Técnica quirúrgicaLa cirugía se efectúa con anestesia general o regional intrarraquídea o peridural. Se posiciona al paciente en decúbito prono, de forma que los pies sobresalgan de la mesa quirúrgica. El torniquete neumático se coloca en el muslo y se efectúa la exanguinación mediante una venda de Esmarch. El entallado de toda la extremidad a intervenir debe realizarse de manera que se pueda visualizar la rodilla, para facilitar el correcto posicionamiento de la artrodesis durante la cirugía.
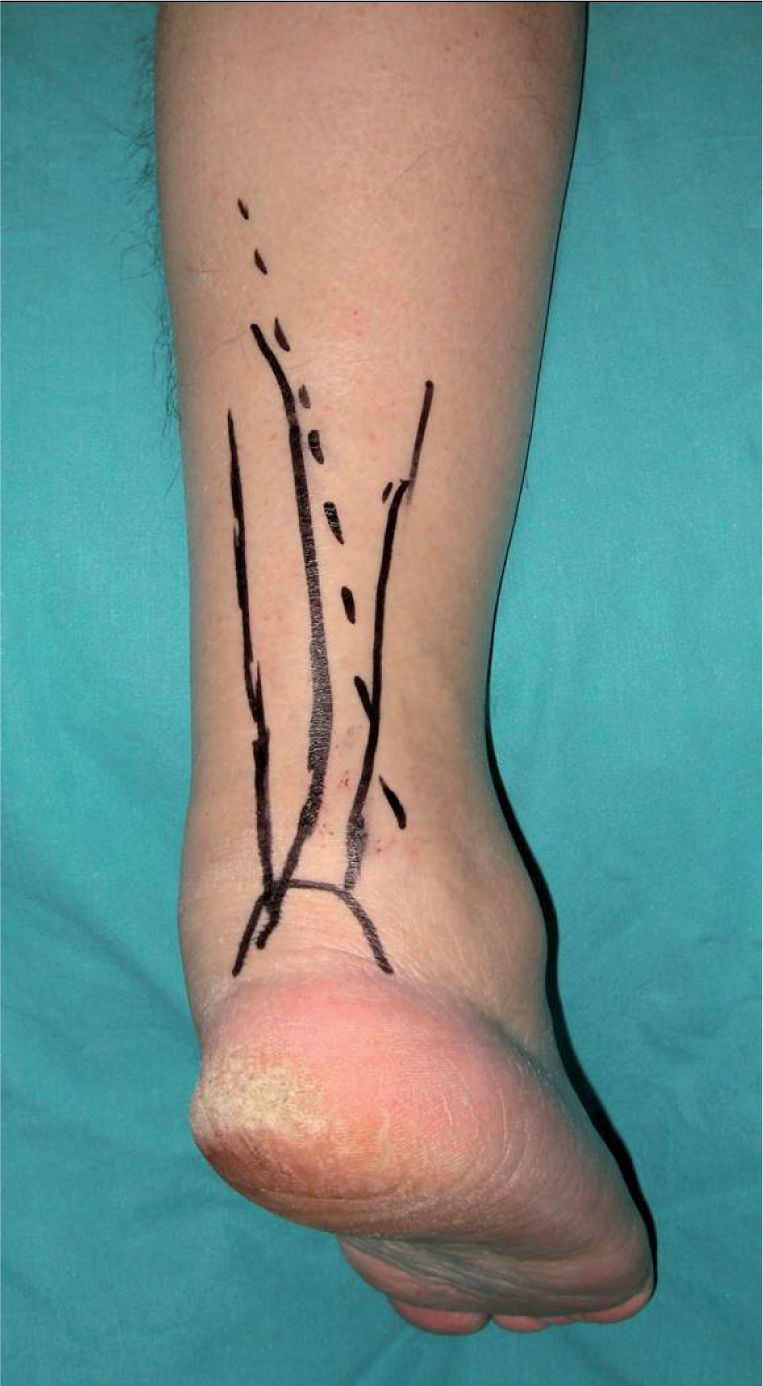
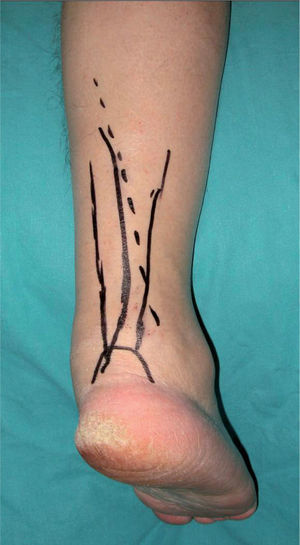
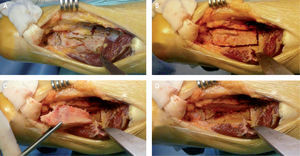
Se realiza una incisión arqueada en la línea media de la cara posterior del tobillo, de aproximadamente 15cm de longitud, de forma que el borde cóncavo sea medial, lo que disminuye el riesgo de una posible lesión del nervio sural que discurre paralelo a la incisión (mientras que si el borde cóncavo fuera lateral, la incisión sería perpendicular al nervio), y además facilita la posterior movilización de las partes blandas hacia el lado medial (fig. 1).
Manipulando suavemente la piel y el tejido subcutáneo, se localiza el paratendón y se realiza su apertura, de manera que se obtiene un colgajo total de piel, tejido celular subcutáneo y paratendón que limita los riesgos de causar lesiones vasculares cutáneas.
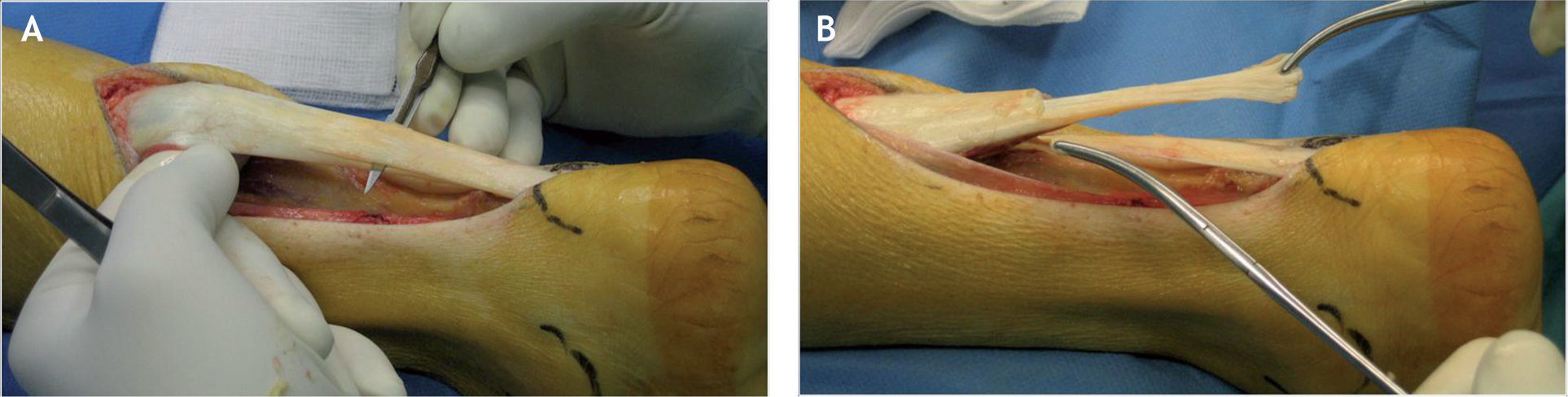
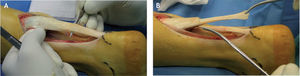
Se expone el tendón de Aquiles y se secciona en el plano coronal, en su tercio distal. La porción anterior del tendón se secciona en la parte más distal y la porción posterior, en la parte más proximal del corte coronal, con lo que se obtienen dos colgajos tendinosos largos (fig. 2). El colgajo proximal del tendón se protege introduciéndolo entre el vientre muscular del tríceps sural y la fascia profunda, mientras que el colgajo distal se mantiene cubierto con gasas húmedas, y se sutura a la piel lateral del tobillo para evitar su interposición en el campo quirúrgico durante el resto de la intervención.
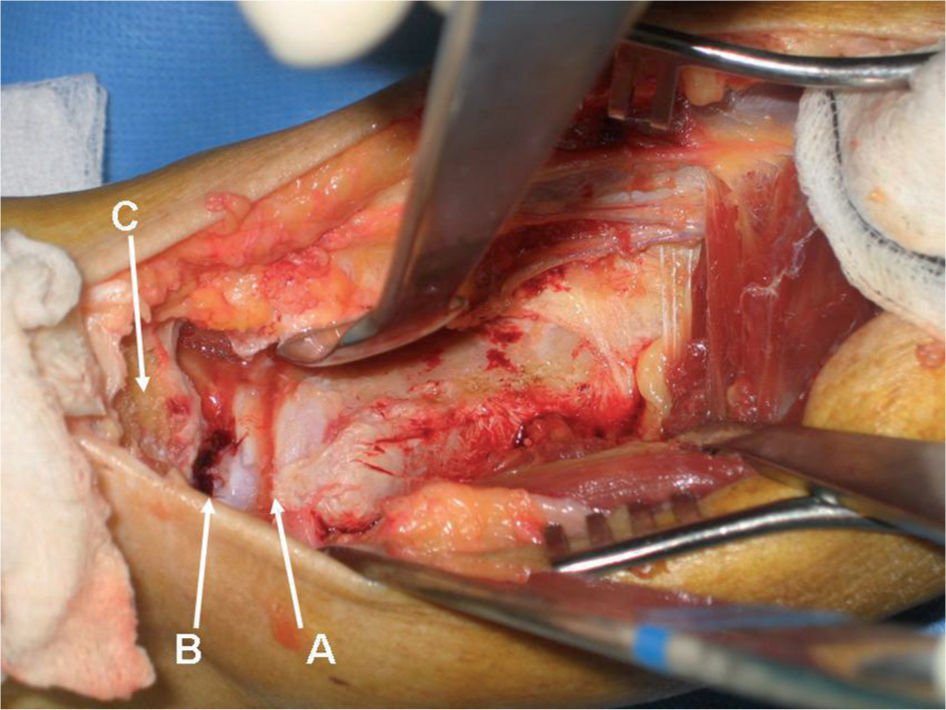
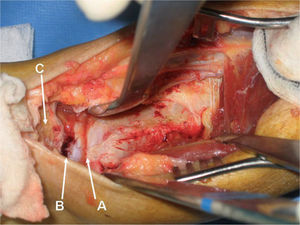
Se continúa la disección localizando la fascia profunda del compartimento tibial posterior, que se secciona longitudinalmente en su línea media, con lo que se expone el vientre muscular y el tendón del flexor hallucis longus (FHL), el cual se libera de su inserción en la cara posterior de la membrana interósea y cortical posterior de la tibia. Se rechaza medialmente mediante unos elevadores óseos, con lo que se protege el paquete vasculonervioso tibial posterior. Se efectúa una resección de las cápsulas articulares posteriores, con lo que se expone la porción distal y posterior de la tibia, la parte posterior de la articulación tibioastragalina, la apófisis posterior del astrágalo o tubérculo de Stieda, la articulación subastragalina posterior y la tuberosidad posterosuperior del calcáneo (fig. 3).
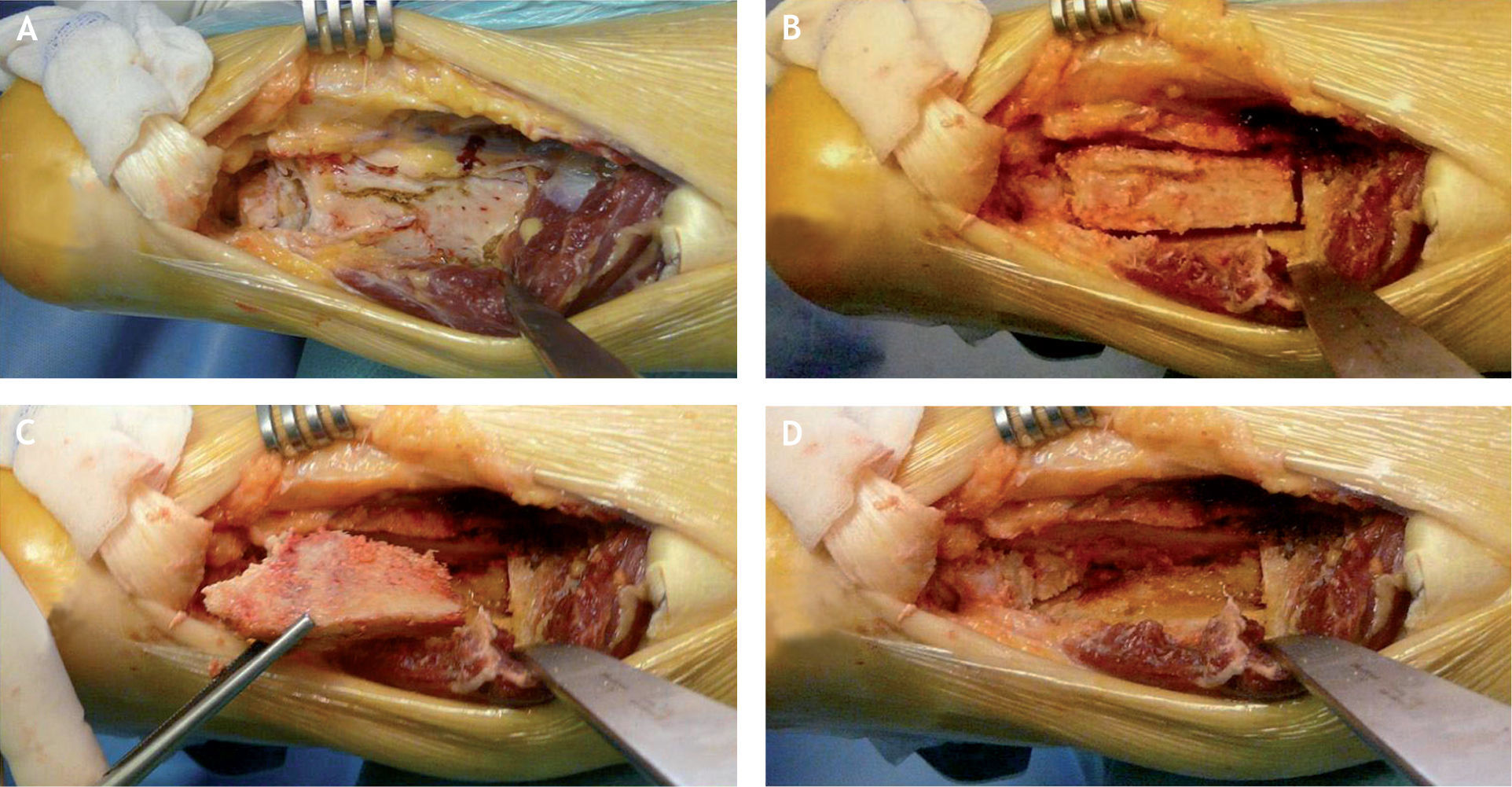
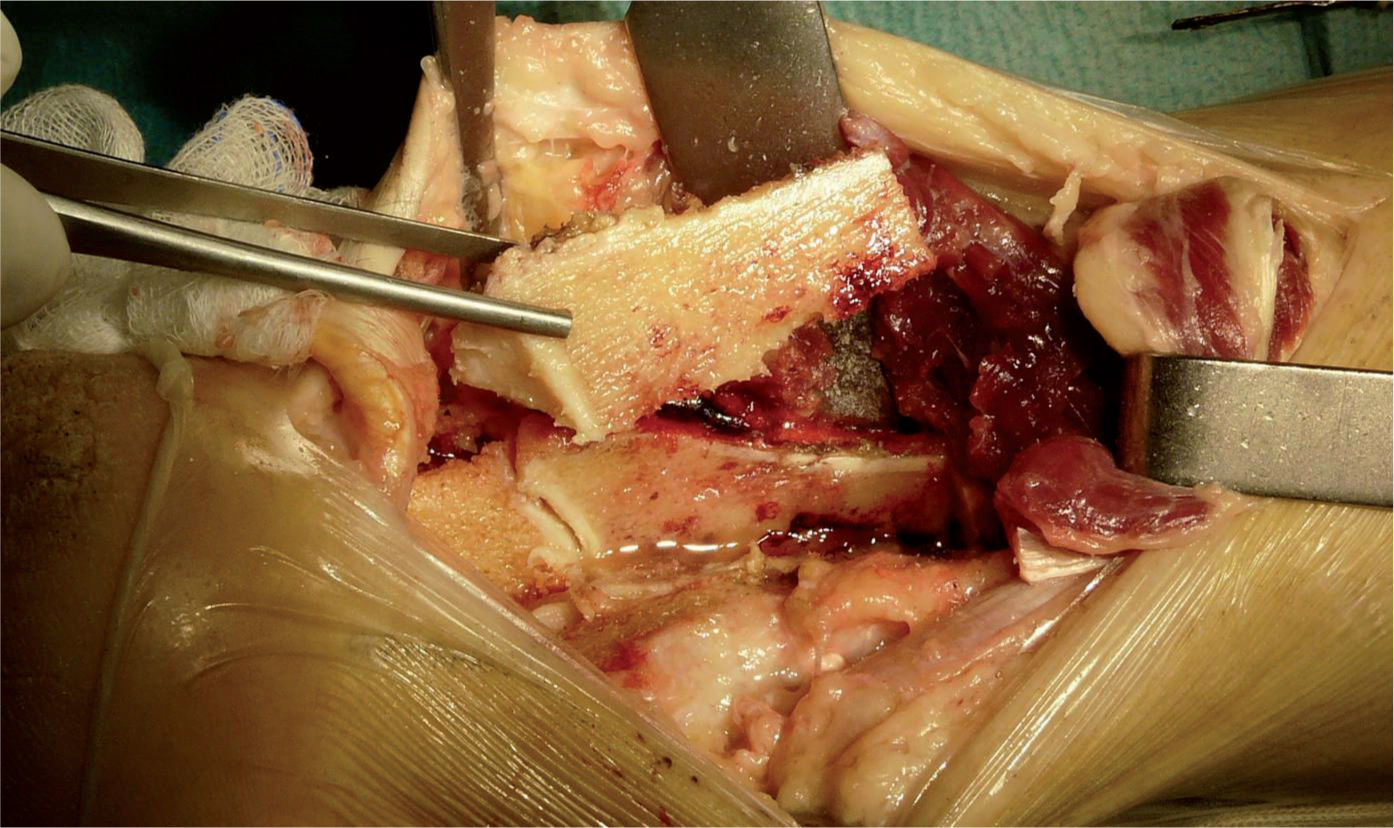
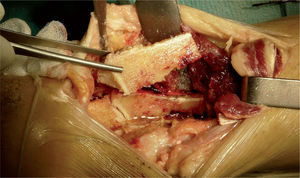
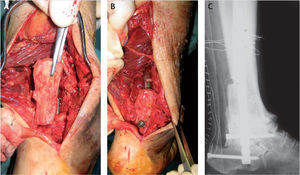
Se realiza una resección triangular de unos 7cm de la cortical posterior y distal de la tibia, hasta llegar a la articulación tibioastragalina (fig. 4), y se guarda esta cuña ósea para utilizarla posteriormente como autoinjerto, por lo que se debe tener extremada precaución en evitar una fractura de las corticales laterales de la tibia distal (fig. 5).
Extracción de la cortical posterior de la tibia. A: visión posterior de la tibia, astrágalo y calcáneo. B: osteotomía en cuña de la cortical posterior de la tibia mediante sierra y escoplos. C: retirada de la cuña ósea para su posterior utilización. D: visión de la cúpula astragalina una vez retirada la cuña ósea.
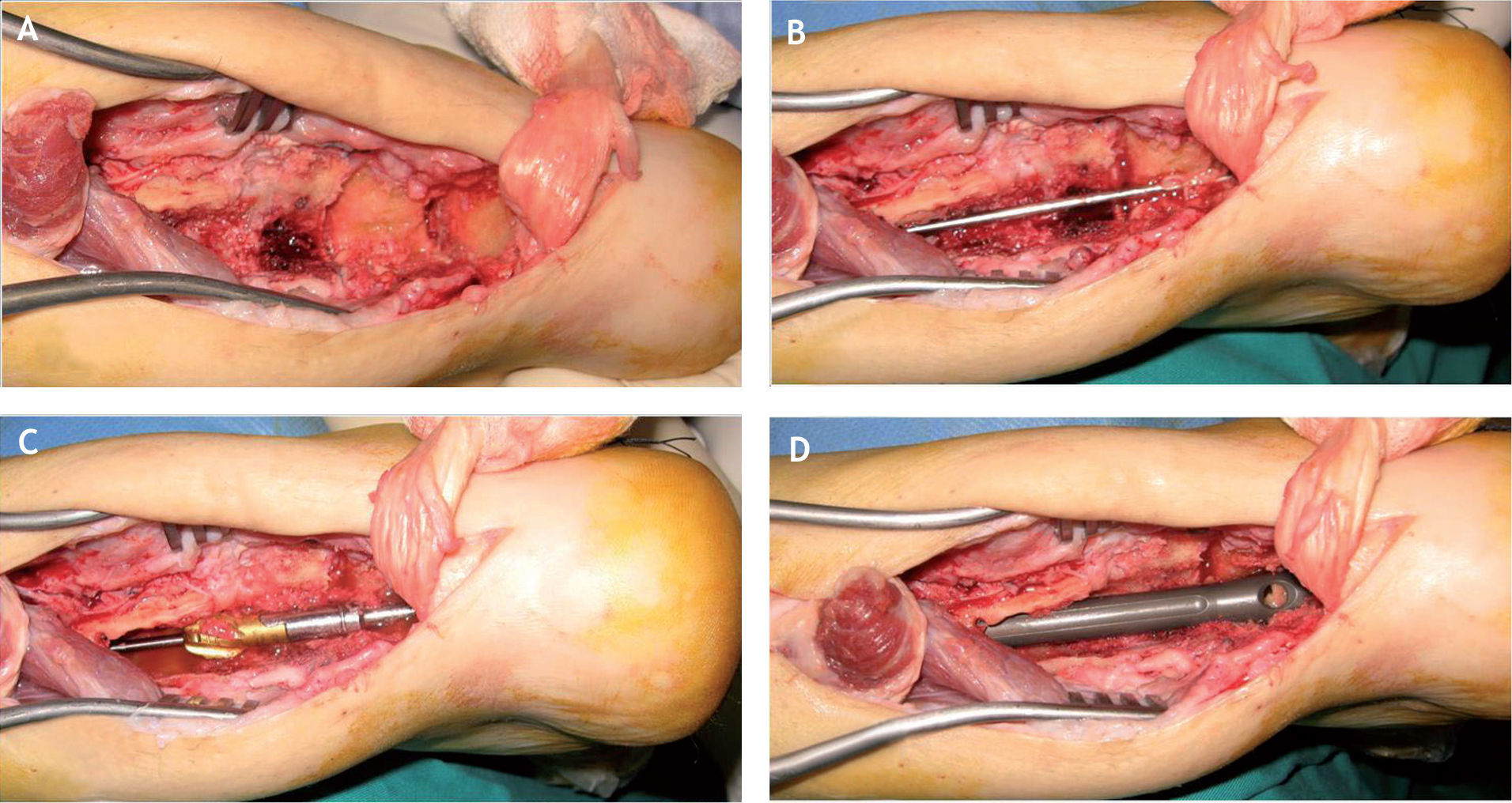
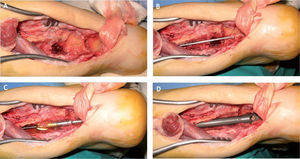
Después se prolonga distalmente esta resección realizando una osteotomía en cuña de la apófisis posterior del astrágalo, que se extiende anteriormente de forma que se puede llegar hasta la cortical anterior de la tibia por arriba y al seno del tarso por abajo. Es importante vigilar que las paredes lateral y medial del astrágalo queden intactas (fig. 6A).
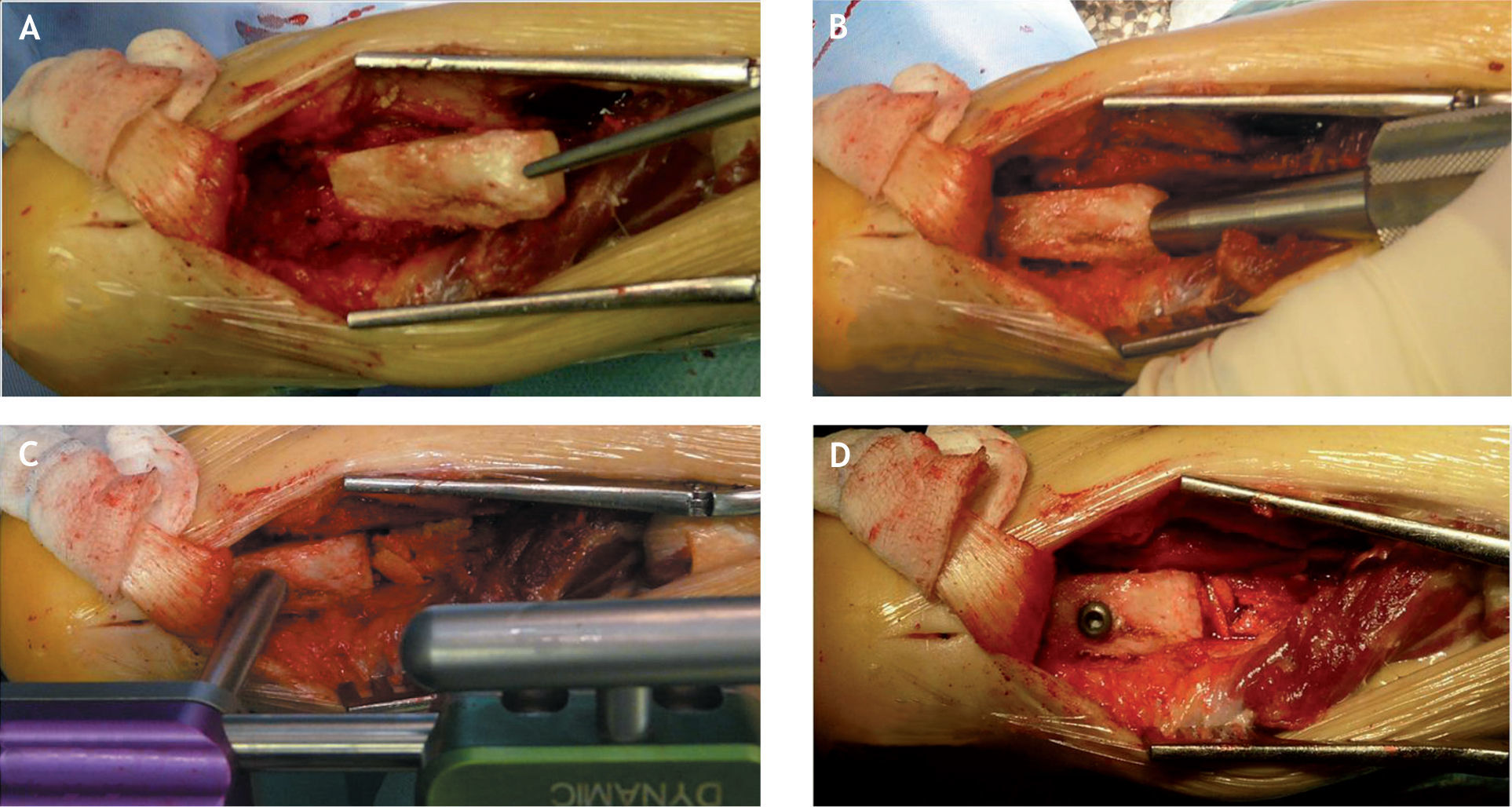
Procedimiento para la introducción del clavo retrógrado. A: visualización del campo después de la resección de la tibia, tubérculo de Stieda del astrágalo y de la parte superior de la tuberosidad posterior del calcáneo. B: visión con la aguja guía introducida plantarmente. C: control del fresado intramedular. D: visión directa de la introducción del clavo endomedular.
Se efectúa la resección de la cortical superior de la tuberosidad del calcáneo y se labra un lecho de 1-2cm de profundidad, donde reposará el autoinjerto de la cortical posterior de la tibia al final del procedimiento.
Se prepara la zona de la artrodesis resecando los cartílagos de las articulaciones tibioastragalina y subastragalina posterior. En este momento es cuando se pueden efectuar los cortes suplementarios necesarios para realizar las correcciones de mal alineamiento, ya sea en la superficie tibial o en el astrágalo. También puede ser necesario efectuar una osteotomía del peroné con la resección de una parte del mismo para poder conseguir la correcta alineación del tobillo y el retropié, la cual se realiza por la misma vía de acceso quirúrgico. En algunos casos puede ser útil la osteotomía del maléolo tibial para conseguir un correcto centrado del astrágalo sobre la tibia que facilite la introducción del clavo retrógrado. Nosotros preferimos evitar la resección de los maléolos con la finalidad de tener una mayor superficie de contacto óseo y permitir que sigan actuando como poleas de reflexión de los tendones peroneos, tibial posterior y flexores de los dedos.
En ese momento debemos ser capaces de colocar el pie en la posición óptima para realizar la artrodesis, que es de una flexión dorsal neutra (o discreta dorsiflexión), un valgo de unos 5° y una rotación externa similar a la del tobillo contralateral, que suele ser de unos 5-10°, lo que se puede controlar intraoperatoriamente mediante un eje que va desde el centro de la rótula hasta el primer espacio interdigital.
Con el pie en la posición adecuada, se localiza el punto de entrada plantar del clavo mediante la ayuda de un intensificador de imágenes y se realiza una pequeña incisión longitudinal plantar de unos 2cm de longitud, que debe ser discretamente lateral con el fin de evitar lesionar las estructuras plantares. Se introduce la guía del clavo para artrodesis desde el talón, atravesando el calcáneo y el astrágalo hasta llegar a la tibia, debiéndose comprobar su correcto posicionamiento en el canal medular de la tibia mediante el intensificador de imágenes, ya que cualquier modificación posterior va a ocasionar una pérdida de la posición de la artrodesis (fig. 6B).
Se realiza el fresado progresivo del canal medular, empezando por una fresa de 8mm y llegando hasta un diámetro de 1mm superior al diámetro del clavo que se va a implantar (fig. 6C). Los 7cm distales deben fresarse hasta un diámetro de 13mm debido a que el clavo endomedular presenta un diámetro de 12mm en su parte más distal.
Se introduce el clavo de artrodesis de manera convencional, según la técnica quirúrgica. El paso del clavo se puede controlar a través de la ventana posterior del astrágalo y la tibia (fig. 6D), y al final hay que realizar un control con el intensificador de imágenes para corroborar su correcto posicionamiento, que debe ser tal que el agujero más proximal de los agujeros distales para la introducción de los tornillos de bloqueo se encuentre a nivel de la apófisis posterior del astrágalo o en la parte superior de la tuberosidad posterior del calcáneo.
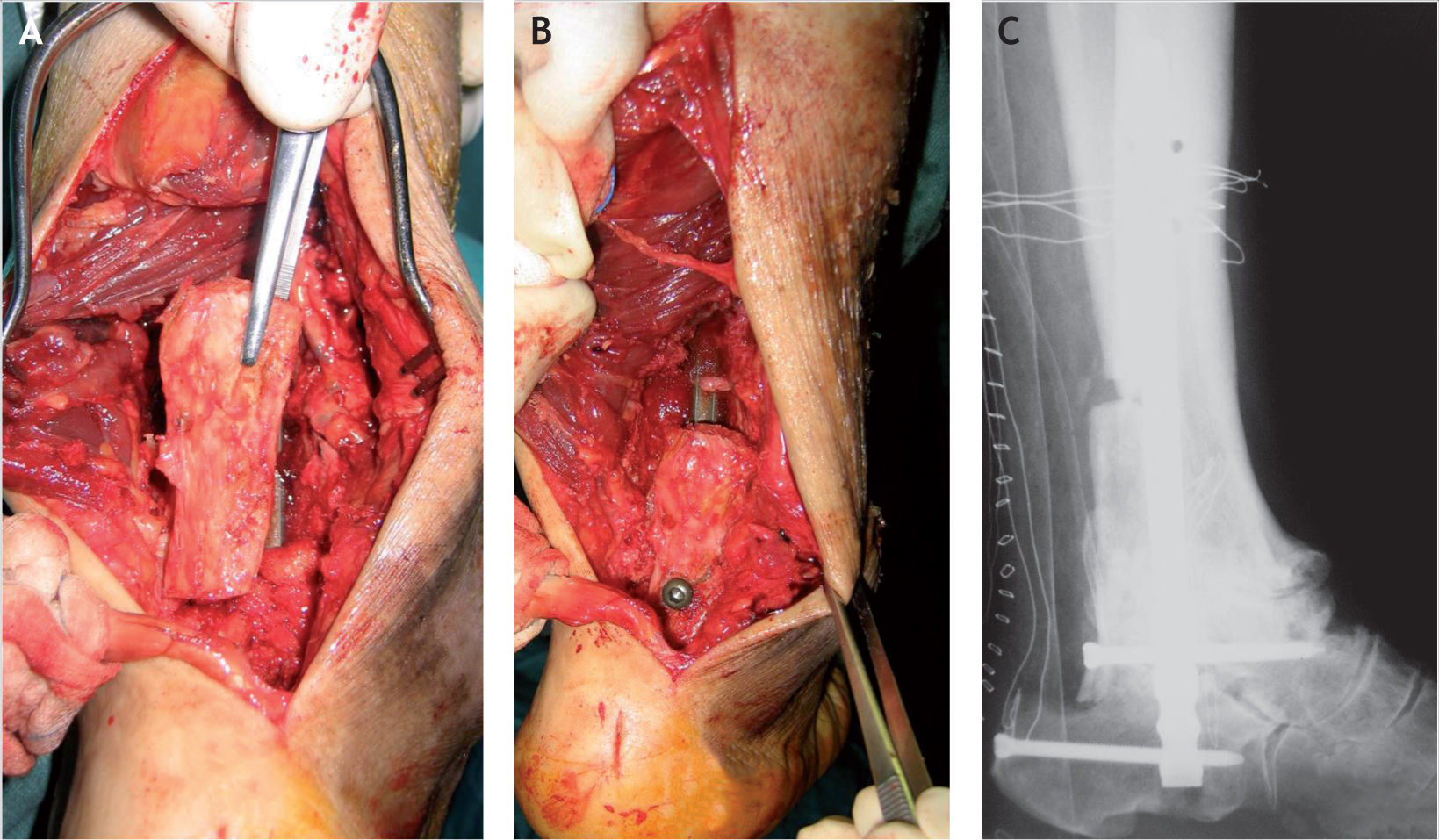
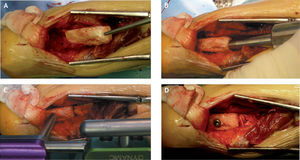
Se realiza la introducción del tornillo de bloqueo más distal en el calcáneo en dirección posteroanterior de unos 7mm de diámetro, debiendo vigilar que no penetre en la articulación calcaneocuboidea. En este momento se coloca el injerto óseo esponjoso entre las superficies articulares a artrodesar y también el injerto autólogo de la cortical posterior de la tibia, que se gira 180° respecto a su posición inicial, de forma que la parte cortical más proximal se introduce en el lecho labrado en la tuberosidad del calcáneo y el resto impacta a lo largo del astrágalo y la tibia (figs. 7A y B). Este injerto se fija adicionalmente mediante el tornillo de bloqueo más proximal de los distales, que también se introduce de posterior a anterior hasta llegar a la cabeza del astrágalo (figs. 7C y D), vigilando que no penetre en la articulación astragaloescafoidea.
Técnica para la colocación del injerto óseo tibiocalcáneo. A: cortical posterior de la tibia girada 180° respecto a su posición inicial. B: impactación a la tuberosidad posterior del calcáneo. C: preparación para su fijación con un tornillo posteroanterior del clavo retrógrado. D: visión una vez terminada la intervención.
Este injerto estructurado colocado dorsalmente entre calcáneo, astrágalo y tibia proporciona mayor estabilidad a la artrodesis y permite que se consiga una artrodesis extraarticular suplementaria a la artrodesis intraarticular (fig. 8).
Luego se realiza la compresión manual de la zona de artrodesis y el bloqueo proximal del clavo utilizando dos tornillos corticales de 5mm de diámetro, introducidos de medial a lateral. Gracias a la utilización de este injerto estructurado dorsal, no se precisa compresión suplementaria, lo cual disminuye el acortamiento de la extremidad y la posterior dismetría.
El vientre muscular del FHL se lleva a su posición inicial colocándolo sobre el injerto óseo para proporcionar cubrimiento y aporte vascular a la zona de artrodesis. El tendón de Aquiles se sutura sin tensión mediante una sutura continua con material reabsorbible. El paratendón debe suturarse evitando en lo posible separarlo del tejido subcutáneo. El cierre del tejido celular subcutáneo y la piel se hace de manera convencional.
Debe dejarse un drenaje aspirativo durante unas 24-48h, para evitar que se formen hematomas que puedan comprometer la vascularización de la zona u originar exudados hemáticos a través de la herida. Se aplica vendaje compresivo estéril y luego una férula dorsal; no se permite la carga de la extremidad durante unas 2 semanas, hasta la correcta cicatrización de la herida.
Los puntos de sutura se retiran a las 3 semanas, momento en que se realiza un control radiológico y se permite la deambulación con una bota Walker. A las 6 semanas, se permite la deambulación con carga total asistida con bastones utilizando un zapato deportivo, que se irá sustituyendo progresivamente por un zapato convencional según la tolerancia del paciente.
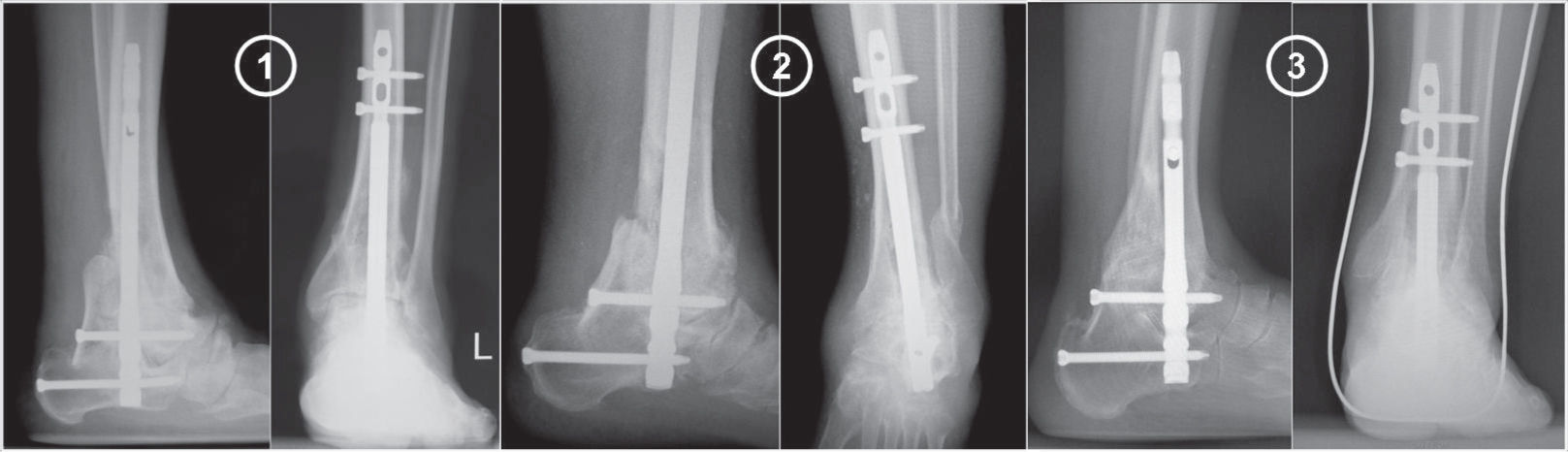
Nosotros creemos que la vía de acceso posterior es de gran utilidad en la realización de una artrodesis TAC, pues permite colocar un injerto estructurado de la cortical posterior de la tibia y, junto con la utilización del clavo intramedular retrógrado con el bloqueo distal mediante tornillos posteroanteriores, nos proporciona unas tasas elevadas de fusión (fig. 9).
DiscusiónLa vía de acceso posterior permite tener una muy buena visualización de las superficies articulares tibioastragalina y subastragalina, acceder a ambos maléolos si es precisa su osteotomía, corregir deformidades existentes, solucionar síndromes canaliculares previos y el uso de injerto óseo15. El injerto empleado se obtiene de la cortical posterior de la tibia y se utiliza como autoinjerto estructural; se fija a la cara posterior de la tibia y el astrágalo mediante uno de los tornillos distales posteroanteriores de bloqueo que presenta el clavo intramedular retrógrado que usamos como método de estabilización, lo que mejora su impactación a la zona de artrodesis, con lo que se consigue una artrodesis extraarticular mediante una resección articular mínima que evita la existencia ulterior de un acortamiento importante de la extremidad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.