Los estudios de medicina nuclear han sido omitidos en el abordaje diagnóstico de prótesis dolorosa con sospecha de infección por heterogeneidad de la evidencia y costo efectividad. Existen pacientes con baja probabilidad de infección y gammagrafía ósea de tres fases positiva, el objetivo del estudio fue evaluar el desenlace diagnóstico y terapéutico de estos pacientes.
Materiales y métodosEstudio observacional serie de casos. Se seleccionaron pacientes con antecedente de RTR, dolor protésico posoperatorio y/o rigidez, baja probabilidad de infección, PCR y VSG negativa y gammagrafía ósea de 3 fases positiva. Se evaluó dolor pre y posoperatorio, la escala de Oxford para rodilla y la necesidad de cirugía de revisión.
ResultadosSe estudiaron 20 pacientes, promedio de seguimiento 42,1 meses. No se identificó infección o aflojamiento al final del seguimiento en ninguno de los casos. Al 25% se realizó revisión protésica secundario a (artrofibrosis, síndrome patelofemoral y dolor), este subgrupo tuvo una puntuación promedio de Oxford de 23.8 y EVA 7 al final del seguimiento, en los pacientes no reintervenidos la puntuación promedio de Oxford y EVA fue de 29 y 5 respectivamente. En el 70% de los pacientes no se estableció la causa del dolor protésico.
DiscusiónEl diagnóstico etiológico de una prótesis fallida es un reto. En pacientes con baja probabilidad de infección y gammagrafía ósea de tres fases positiva la infección como factor casual es poco probable. Pocos estudios describen el resultado de la gammagrafía ósea en pacientes con baja probabilidad de infección.
Nivel de evidencia: IV estudio
Nuclear medicine studies have been omitted in the diagnostic approach of painful bone replacements with suspicion of infection due to heterogeneity of evidence and cost effectiveness. There are patients with low probability of infection and positive three-stage bone scintigraphy, and the objective of the study was to evaluate the diagnostic and therapeutic outcome of these patients.
MethodsA retrospective case series study was carried out on Patients with a history of total Knee Replacement (TLR), postoperative prosthetic pain and / or stiffness, low probability of infection, and negative CRP-ESR results, and positive 3-phase bone scintigraphy were selected. Pre- and post-operative pain was included. The Oxford knee scale and the need for revision surgery were evaluated.
ResultsA total of 20 patients were studied, with a mean follow-up of 42.1 months. There were no cases of infection or loosening identified at the end of follow-up. Twenty-five percent of the patients underwent prosthetic revision secondary to, arthrofibrosis, patellofemoral syndrome, and pain). An Oxford Knee Score of 23.8 and an average VAS of 7 was found, whereas the non-intervention group were 29 and 5, respectively. In 70% of patients, no aetiological diagnosis was established.
DiscussionThe aetiological diagnosis of a failed prosthesis is a challenge. In patients with low probability of infection and positive three-stage bone scintigraphy infection as an aetiological factor is unlikely. Few studies describe the outcome of bone scintigraphy in patients with low probability of infection.
Evidence Level: IV
La artroplastia de rodilla es uno de los procedimientos con mayor éxito hoy en día, con tasas de supervivencia que exceden el 90% a largo plazo. 1 A pesar de este logro, el dolor crónico posoperatorio es un fenómeno que puede ocurrir y contribuir a una marcada insatisfacción del paciente.
Existe alrededor de un 25% de pacientes que pueden persistir con dolor, siendo de difícil diagnóstico y manejo 2, Las causas del dolor y prótesis fallida más frecuentes son: aflojamiento aséptico (31.2%), inestabilidad (18.7%), infección (16.2%), desgaste del polietileno (10%), artrofibrosis (6.9%) y mal alineamiento (6.6%). 3 Si bien la incidencia de infección en la cirugía primaria es del 1 al 2% 4 la posibilidad de una infección subclínica no puede ser menospreciada y este cuadro requiere un diagnóstico y tratamiento temprano.
El enfoque y análisis diagnóstico de pacientes con prótesis dolorosa incluye una historia clínica y examen físico completo, reactantes de fase aguda (PCR y VSG), estudios radiológicos simples, Tomografía Axial Computarizada (TAC), Resonancia Magnética (RMN) y estudios de medicina nuclear, entre otros. Estos últimos, han venido siendo omitidos en el abordaje diagnóstico inicial de pacientes con prótesis dolorosa y sospecha de infección debido a la heterogeneidad de la evidencia y razones de costo efectividad 5. El valor diagnóstico de estos exámenes depende del tipo de estudio que se realice, pero categóricamente han demostrado ser estudios de alta sensibilidad y baja especificidad (S=100% - E=50%) 6. Scher et al 7 reportó que la gammagrafía ósea con leucocitos marcados tiene una sensibilidad del 77%, especificidad del 86%, VPP 54% y VPN 95%, por otra parte, al combinar la Gammagrafía de Leucocitos Marcados con estudios de Medula ósea Palestro et al 8 identificó que la precisión del examen supera el 95%, así mismo reportó un incremento en la especificidad (98%) y sensibilidad (96%), para diagnóstico de infección protésica. 9.
En la práctica clínica se pueden encontrar pacientes con baja probabilidad de infección 10 y gammagrafía ósea de tres fases con Tc 99m positiva, cuyo valor diagnóstico está afectado por múltiples variables (remodelación ósea, trauma reciente, momento de realización del estudio, interpretación del estudio) dificultando el enfoque diagnóstico y terapéutico.
En el paciente con dolor protésico de rodilla, baja probabilidad de infección y gammagrafía ósea positiva es de crucial importancia analizar las posibles causas (aflojamiento vs infección), los elementos clínicos y paraclínicos concomitantes, así como el tiempo de evolución del cuadro doloroso con relación al tiempo de cirugía, con el objetivo de darle un valor racional a este hallazgo gamagráfico, pues este está dando un signo de alerta de una alteración de la homeostasis ósea.
El objetivo del presente estudio fue describir el desenlace diagnóstico y terapéutico de pacientes con artroplastia de rodilla dolorosa con baja probabilidad de infección y gammagrafía ósea de tres fases (Tc-99m) positiva.
Materiales y métodosSe realizó un estudio observacional tipo serie de casos en el Hospital Militar Central de Bogotá. Los criterios de inclusión fueron: pacientes quienes se les realizó artroplastia total de rodilla entre enero de 2010 a diciembre de 2014, con dolor o rigidez posoperatoria (definida como pérdida de arcos de movimientos entre -15° de extensión y 75° de flexión) 11 con un seguimiento mínimo de 12 meses, bajo riesgo de infección definido según los criterios de la AAOS (American Academy Of Orthopaedic Surgeons) y pacientes con gammagrafía ósea de tres fases con TC99m positiva. Se excluyeron pacientes con datos incompletos en la historia clínica.
Se tuvo acceso a la historia clínica de los pacientes para la obtención de datos pertinentes al estudio después de obtener los permisos correspondientes del comité de ética médica de la institución, con lo que se cumplió con lo establecido en la Resolución 8430 de 1993 del Ministerio de Salud de la Republica de Colombia respecto a las normas técnicas y administrativas para la investigación en salud.
Se recolectó información relacionada con datos demográficos, antecedentes patológicos, cirugías previas, características del dolor preoperatorio y postoperatorio a un año de la artroplastia primaria y al final del seguimiento, la intensidad fue evaluada con la escala análoga visual del dolor (EVA) y se registró tiempo de inicio, localización, momento (apoyo, reposo) y tipo de dolor. Se registró información paraclínica como hemograma, reactantes de fase aguda Proteína C Reactiva (PCR) y Velocidad de Sedimentación Globular (VSG) tomados durante el primer año posoperatorio, teniendo en cuenta los valores de corte para considerarlos negativos (menor de 30mmHg para VSG y menor de 1mg/dl para PCR) 12. Los resultados de las radiografías simples y de la TAC se obtuvieron de la lectura realizada por parte del grupo de radiología del Hospital Militar Central y registrada en la historia clínica. Los estudios de medicina nuclear incluyeron Gammagrafía ósea de tres fases que se realizó con MDP Tc 99m, la gammagrafía con leucocitos marcados se realizó con HMPAO -TC99m glóbulos blancos marcados y el estudio de medula ósea con coloide – Tc 99m. La interpretación de las imágenes de medicina nuclear se realizó de forma cualitativa según los protocolos del Servicio de Medicina Nuclear de la institución. La gammagrafía ósea de tres fases se consideró positiva por la presencia de hipercaptación focal o difusa en el área de la prótesis en las imágenes tardías, el estudio de leucocitos marcados se consideró anormal en la presencia de captación por fuera de la biodistribución normal con incremento de la intensidad. La conjunción entre el estudio de leucocitos marcados y médula ósea se consideró positivo para infección cuando hubo hipercaptación en el estudio de leucocitos marcados sin correspondencia de actividad en la médula ósea (Imagen Incongruente) y fue negativa cuando hubo correspondencia en las áreas de hipercaptación (Imagen congruente).
La evaluación funcional posoperatoria se realizó mediante la aplicación de la escala de Oxford para rodilla validada al español 13, cuyo objetivo es valorar la calidad de vida a partir de la percepción del paciente. La escala de Oxford consta de 12 preguntas cada una con una puntuación de 0 a 4 según la respuesta escogida, el puntaje global puede ser de 0 o 48 (siendo 48 el mejor desenlace funcional) y se interpreta de la siguiente manera: 0 a 19: Pobre, 20 a 29: Moderado, 30 a 39: Bueno y 40 a 48: Excelente.
Métodos estadísticosLas variables cualitativas se presentan como frecuencias absolutas y relativas. Las variables cuantitativas se reportan como promedios con su respectiva desviación estándar. El análisis estadístico se realizó con Statacorp 13.0.
ResultadosLa muestra se obtuvo de un total de 350 RTR realizadas en el periodo de 2010 a 2014, de los cuales a través de la base de datos del servicio de medicina nuclear del HMC y la evaluación retrospectiva de sus historias clínicas, se identificaron 20 pacientes que cumplieron con los criterios de inclusión los cuales fueron: Dolor o rigidez posoperatoria, bajo riesgo de infección, VSG y PCR negativos, seguimiento mínimo de 12 meses. El promedio de seguimiento fue de 42 meses. Las características de toda la población se describen en la tabla 1.
Características de los sujetos incluidos
| Característica | Hombres | Mujeres | Total |
|---|---|---|---|
| n=4 | n=16 | ||
| Edad* | 66 (8,7) | 67,3 (7,9) | 67 (7,8) |
| Fecha de cirugía** | |||
| 2010 | - | 3 (18,7%) | 3 (15%) |
| 2011 | - | 3 (18,7%) | 3 (15%) |
| 2012 | - | 1 (6,2%) | 1 (5%) |
| 2013 | 3 (75%) | 8 (50%) | 11 (55%) |
| 2014 | 1 (25%) | 1 (6,2%) | 2 (10%) |
| IMC* | 24,8 (4,1) | 26,4 (4,1) | 26,1 (4,1) |
| Lateralidad | |||
| Derecha | 1 (25%) | 3 (18,7%) | 4 (20%) |
| Izquierda | 3 (75%) | 13 (81,2%) | 16 (80%) |
| Cirugía previa | 1 (25%) | - | 1 (5,3%) |
| Clasificación funcional (ASA) | |||
| I | 2 (50%) | - | 2 (10%) |
| II | 1 (25%) | 10 (62,5%) | 11 (55%) |
| III | 1 (25%) | 6 (37,5%) | 7 (35%) |
| Antecedentes | |||
| Hipertensión | 2 (50%) | 14 (87,5%) | 16 (80%) |
| Enfermedad cardiaca | 2 (50%) | 2 (12,5%) | 4 (20%) |
| EPOC | 1 (25%) | 1 (6,2%) | 2 (10%) |
| Falla cardiaca | - | 1 (6,2%) | 1 (5%) |
| TVP | 1 (25%) | 1 (6,2%) | 2 (10%) |
| TP | - | - | - |
| Oncológico | - | 1 (6,2%) | 1 (5%) |
| Tabaquismo | - | - | - |
Respecto a la información clínica de los pacientes, se observó que el dolor pre operatorio según el EVA fue severo en ambos géneros, especialmente en los hombres. Un año posterior al procedimiento y al final del seguimiento, la intensidad disminuyó respecto al estado previo a la cirugía, no obstante, el dolor continuó siendo moderado. En relación con el inicio del dolor en el periodo postoperatorio, se evidenció que en la mayoría de los pacientes se presentó dentro del primer año. (tabla 2). El 75% de los pacientes reportaron presencia de dolor al apoyo, 25% en reposo.
Intensidad y localización del dolor
| Dolor | Hombres n=4 | Mujeres n=16 | Total |
|---|---|---|---|
| Intensidad | |||
| Pre-operatorio* | 8,5 (0,5) | 8,3 (1,0) | 8,4 (0,9) |
| 1 año postoperatorio* | 4,5 (1,3) | 6,3 (1,7) | 6,0 (1,7) |
| Fin de seguimiento* | 3,7 (2,0) | 6,4 (1,9) | 5,9 (2,2) |
| Localización | |||
| Anterior | 1 (25%) | 1 (6,2%) | 2 (10%) |
| Lateral | 1 (25%) | 2 (12,5%) | 3 (15%) |
| Medial | 1 (25%) | 6 (37,5%) | 7 (35%) |
| Posterior | - | - | - |
| Inicio | |||
| <3 meses | 1 (25%%) | 5 (31,2%) | 6 (30%) |
| 3-<6 meses | 3 (75%) | 1 (6,2%) | 4 (20%) |
| 6-<12 meses | - | 5 (25%) | 5 (25%) |
| >12 meses | 5 (25%) | 5 (25%) | |
Al examen físico, el 95% de los pacientes no presentaron inestabilidad. En el paciente restante (5%) no fue posible establecer la presencia de estos hallazgos por historia clínica. El 15% de los pacientes presentaron rigidez al momento de la consulta. El promedio de la escala de Oxford en toda la población fue 27,7 y muy similar por género (Hombres 27,5 DE 12,0 vs. 28,8 DE 13,6).
En resumen, en el 75% de los pacientes, el dolor inició durante el primer año posoperatorio, predominantemente con el apoyo, se registró al final del seguimiento un EVA en promedio de 6/10 y un Oxford de 27 interpretado (regular) al final del seguimiento.
Estudios de laboratorioEl estudio paraclínico evidenció un promedio de leucocitos de 8.303 cel. /mm3 (DE 2.186 cel /mm3) con neutrófilos entre 46 y 89%. Sólo dos pacientes presentaron conteos absolutos mayores a diez mil (11.000 y 15.200 cel /mm3). Los valores de los reactantes de fase aguda (PCR Y VSG) fueron negativos en todos los pacientes durante el primer año de seguimiento.
En cinco pacientes (25%) se realizó estudio de líquido articular mediante artrocentesis (tabla 3) cuyo resultado fue negativo para infección, sin embargo, en uno de ellos no se pudo obtener muestra suficiente para el análisis bacteriológico.
Paraclínicos en pacientes llevados a artrocentesis
| Paciente | Sangre | Artrocentesis | ||||
|---|---|---|---|---|---|---|
| Leucocitos | PCR | VSG (mm/h) | Gram | Leucocitos | Neutrófilos | |
| 1 | 5.400 | 0.3 | 17 | Negativo | - | - |
| 2 | 8.200 | 0,3 | 28 | Negativo | 25 | 25% |
| 3 | 7.700 | 0,8 | 25 | Negativo | 200 | 15% |
| 4 | - | 0,8 | 29 | Negativo | - | - |
PCR: proteína C reactiva, VSG: Velocidad de Sedimentación Globular
En todos los casos, las radiografías anteroposteriores y laterales de rodilla tomadas entre los 6 y 72 meses postoperatorios fueron normales, no se documentó osteólisis o subsidencia de los componentes protésicos. En 6 pacientes (30%) se realizó tomografía axial computarizada la cual se reportó como normal en todos los casos.
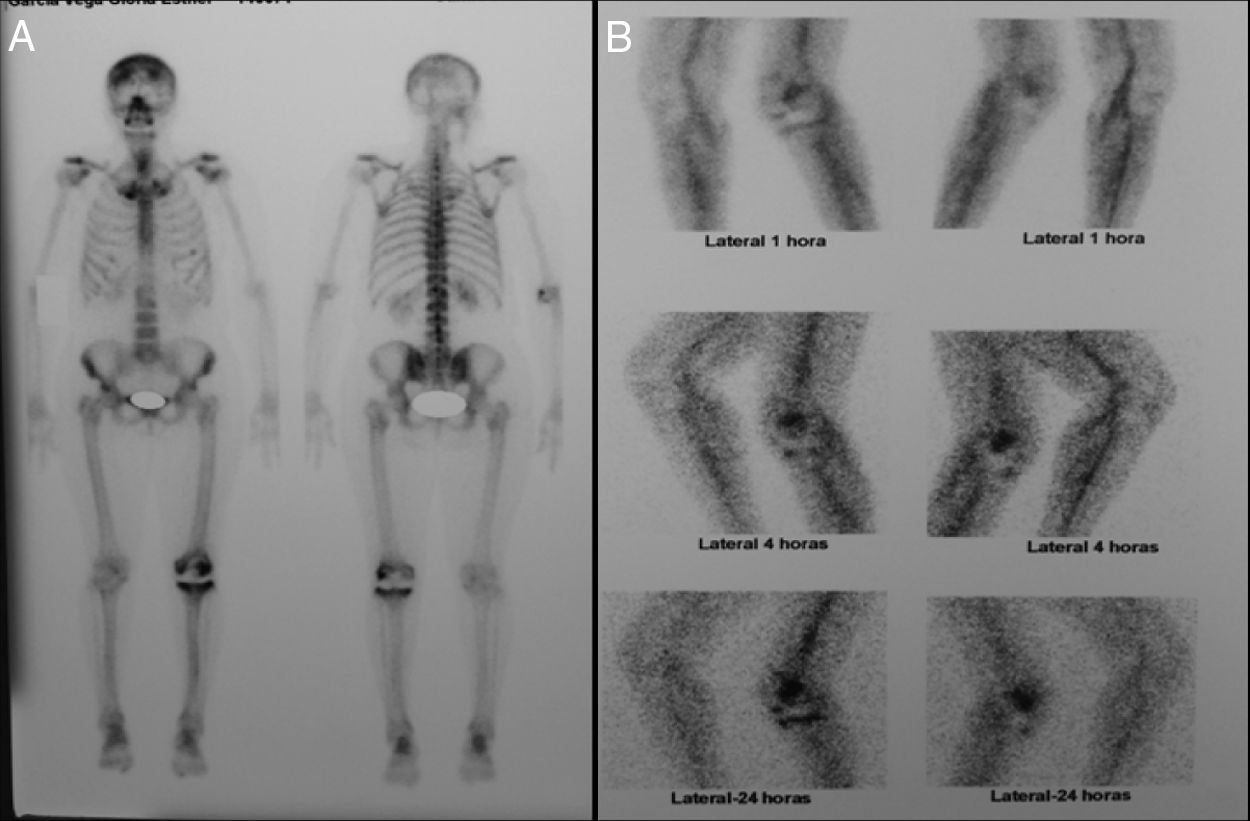
El estudio por medicina nuclear se detalla en la tabla 4. El promedio de realización del primer examen de gammagrafía ósea de 3 fases con Tc 99m posterior a la artroplastia fue de 24.7 meses. En 7 pacientes se realizó un segundo estudio de gammagrafía ósea de 3 fases con Tc 99m con un promedio de 17 meses entre el primer y el segundo examen, en el 28% de estos casos hubo un cambio en la impresión diagnóstica de aflojamiento protésico a cambios por remodelación. En dos casos la gammagrafía de leucocitos marcados en combinación con médula ósea se reportó como incongruente (compatible infección), sin embargo, los cultivos intraoperatorios de dichos pacientes fueron negativos.
Resultado de las gammagrafías óseas
| Resultado | Ósea tres fases | Leucocitos | Médula ósea | ||
|---|---|---|---|---|---|
| 1 n=20 | 2 n=7 | 3 n=2 | n=9 | n=6 | |
| Resultado | |||||
| Aflojamiento | 15 (75%) | 4 (57,1%) | 1 (50%) | ||
| Remodelación | 5 (25%) | 3 (42,8%) | 1 (50%) | ||
| Resultado | |||||
| Positiva | 6 (66,7%) | ||||
| Resultado | |||||
| Incongruente | 2 (33,3%) | ||||
| Tiempo* (meses) | 24,7 (19,3) | 17,1 (8,5) | 25 (1,4) | 18,8 (14,5) | 17,1 (17,3) |
Promedio (Desviación estándar). El tiempo para la primera gammagrafía ósea de tres fases, hace referencia a los meses entre la cirugía primaria y el examen. Para las gammagrafías óseas de tres fases 2 y 3, el tiempo hace referencia a los meses transcurridos entre el primer examen y segundo y primer examen y tercero, respectivamente.
Se realizó cirugía de revisión a cinco pacientes, entre 9 y 63 meses posteriores a la cirugía primaria, se descartó infección mediante cultivos de tejido y hueso negativos tomados de manera intraoperatoria. (tabla 5). No siempre se completaron todos los estudios gammagráficos antes de ser sometidos a una segunda intervención. Con respecto al dolor después de la cirugía de revisión, en tres pacientes continuó con una intensidad severa (10/10).
Gammagrafías previas y hallazgos quirúrgicos
| Gammagrafía | Cirugía de revisión | |||||||
|---|---|---|---|---|---|---|---|---|
| Paciente | Ósea de tres fases | Leucocitos marcados | Médula ósea | Diagnóstico pre quirúrgico | Cultivo | Diagnóstico final seguimiento | ||
| 1 | 2 | 3 | ||||||
| 1 | A | - | - | Positiva | Incongruente | Infección | Negativo | Artrofibrosis |
| 2 | A | A | - | Negativa | - | Síndrome patelofemoral | Negativo | Sin diagnóstico |
| 3 | A | - | - | Positiva | Incongruente | Infección | Negativo | Sin diagnóstico |
| 4 | A | - | - | - | - | Rigidez | Negativo | Artrofibrosis |
| 5 | A | - | - | Negativa | Congruente | Dolor | Negativo | Sin diagnóstico |
A: Aflojamiento
Los pacientes a quienes se les realizó cirugía de revisión presentaron con mayor frecuencia un Oxford más bajo en comparación con aquellos pacientes sin cirugía de revisión. (tabla 6). La intensidad del dolor fue en promedio más elevado al final del seguimiento para los sometidos a cirugía de revisión. (fig. 1).
Características del dolor en pacientes con y sin cirugía de revisión
| Dolor | Cirugía de revisión n=5 | Sin cirugía de revisión n=15 |
|---|---|---|
| Momento | ||
| Apoyo | 4 (80%) | 11 (73,3%) |
| Reposo | 1 (20%) | 2 (13,3%) |
| Localización | ||
| Anterior | 2 (40%) | - |
| Lateral | 2 (40%) | 1 (6,7%) |
| Medial | 2 (40%) | 5 (33,3%) |
| Posterior | - | - |
| Oxford Knee Score | 23,8 (13,4) | 29 (11,6) |
*Promedio (Desviación estándar). Intensidad del dolor es medida a través de la Escala Visual Análoga. El promedio de la intensidad del dolor 1 año postoperatorio hace referencia a la medición de éste síntoma doce meses posteriores a la cirugía primaria.
En el 70% de los pacientes del total de la muestra no se identificó un diagnóstico etiológico al final del seguimiento que explicara el dolor, en el 30% restante las posibles causas de dolor fueron: artrofibrosis 10%, canal lumbar estrecho 5%, inestabilidad medial 5%, dolor neuropático 5% y presunta infección 5%.
De los 5 pacientes que fueron llevados a revisión protésica dos casos (40%) presentaron una evolución clínica aceptable, con mejoría de los síntomas preoperatorios, el diagnóstico fue artrofibrosis al final del seguimiento, en uno de estos casos el diagnóstico pre quirúrgico que sugirió los estudios gammagráficos fue rigidez secundaria a posible infección, que se descartó por cultivos intraoperatorios negativos. Los otros 3 pacientes (60%) persistieron con dolor, con incremento en la intensidad y sin un diagnóstico claro que explicase dichos síntomas.
En ningún caso con baja probabilidad de infección, reactantes de fase aguda negativos y estudio de gammagrafía ósea de tres fases con Tc 99m positivo, Gammagrafía con Leucocitos marcados y medula ósea incongruente, se logró demostrar una causa infecciosa o aflojamiento como factor etiológico.
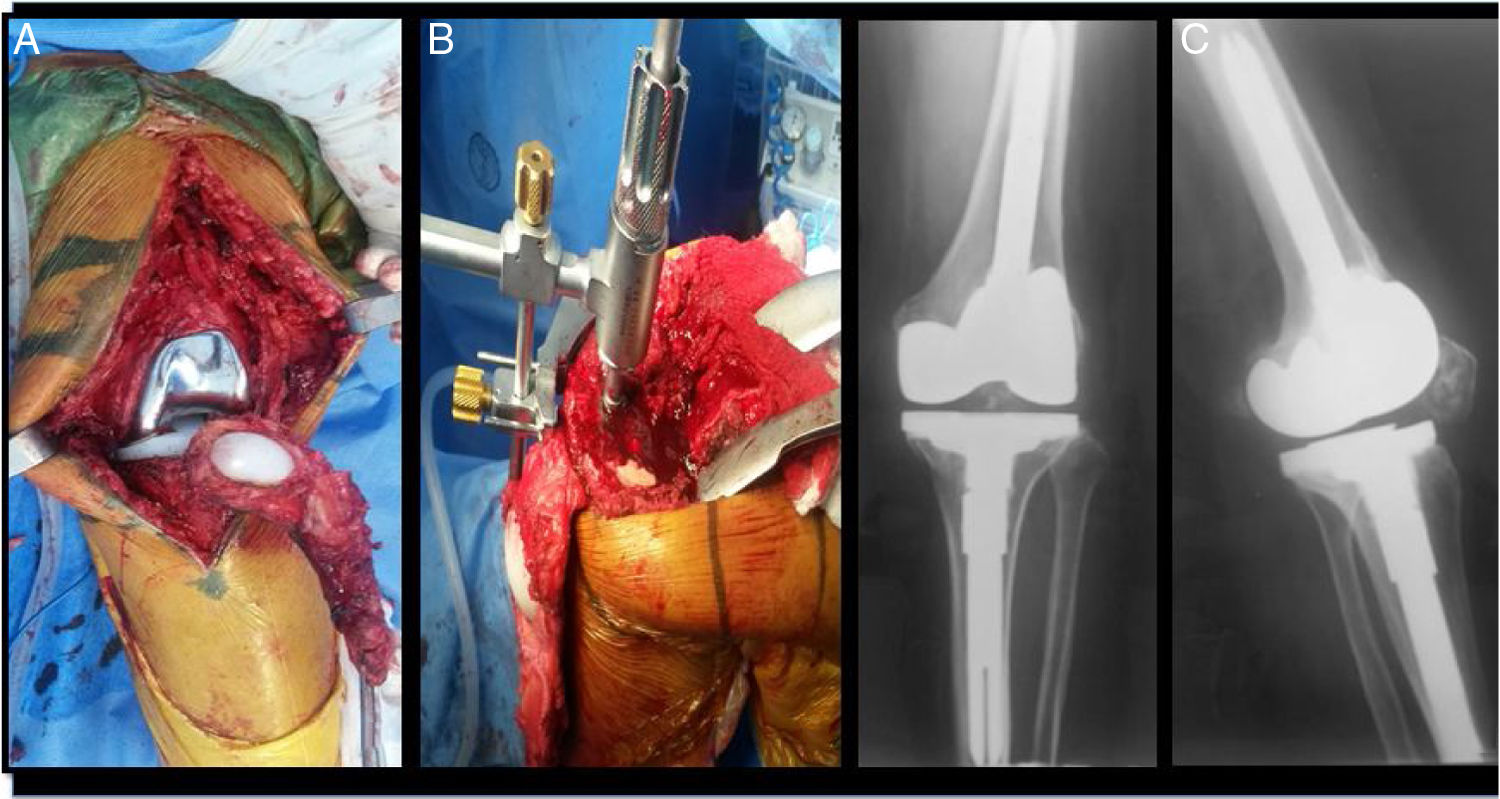
Se presenta un caso clínico representativo de RTR doloroso, con rigidez, PCR Y VSG normales y Gammagrafía ósea de tres fases y Leucocitos marcados positiva. Con sospecha pre quirúrgica de infección. Se realizó cirugía de revisión de artroplastia con cuadriceplastia, resultados histológicos y microbiológicos negativos. Se logró una mejoría del arco de movilidad y mejoría parcial del dolor a 4/10. (figs. 2, 3 y 4).
Cirugía de Revisión. A: Abordaje V-Y prótesis primaria, B: Revisión Protésica, Biopsia por congelación negativa, cultivos negativos, sin aflojamiento, C: Radiografía Pop Tardío. EVA Pre: 10/ EVA Pop: 4/10, Flexión Pre: 70̊/ Flexión Pop: 90̊, Extensión Pre: -10̊/Extensión Pop: 0̊. OXFORD: 40.
En síntesis, en los pacientes que resultaron positivos para aflojamiento o infección por tener una gammagrafía ósea positiva se registró que: el intervalo entre cirugía y la realización de la gammagrafía ósea fue menor de 24 meses en el 60%, lo que disminuye la sensibilidad del examen dado que en el RTR se puede esperar una hipercaptación fisiológica en los primeros 2 años.
No se logró demostrar aflojamiento o infección al final del seguimiento en el total de la muestra.
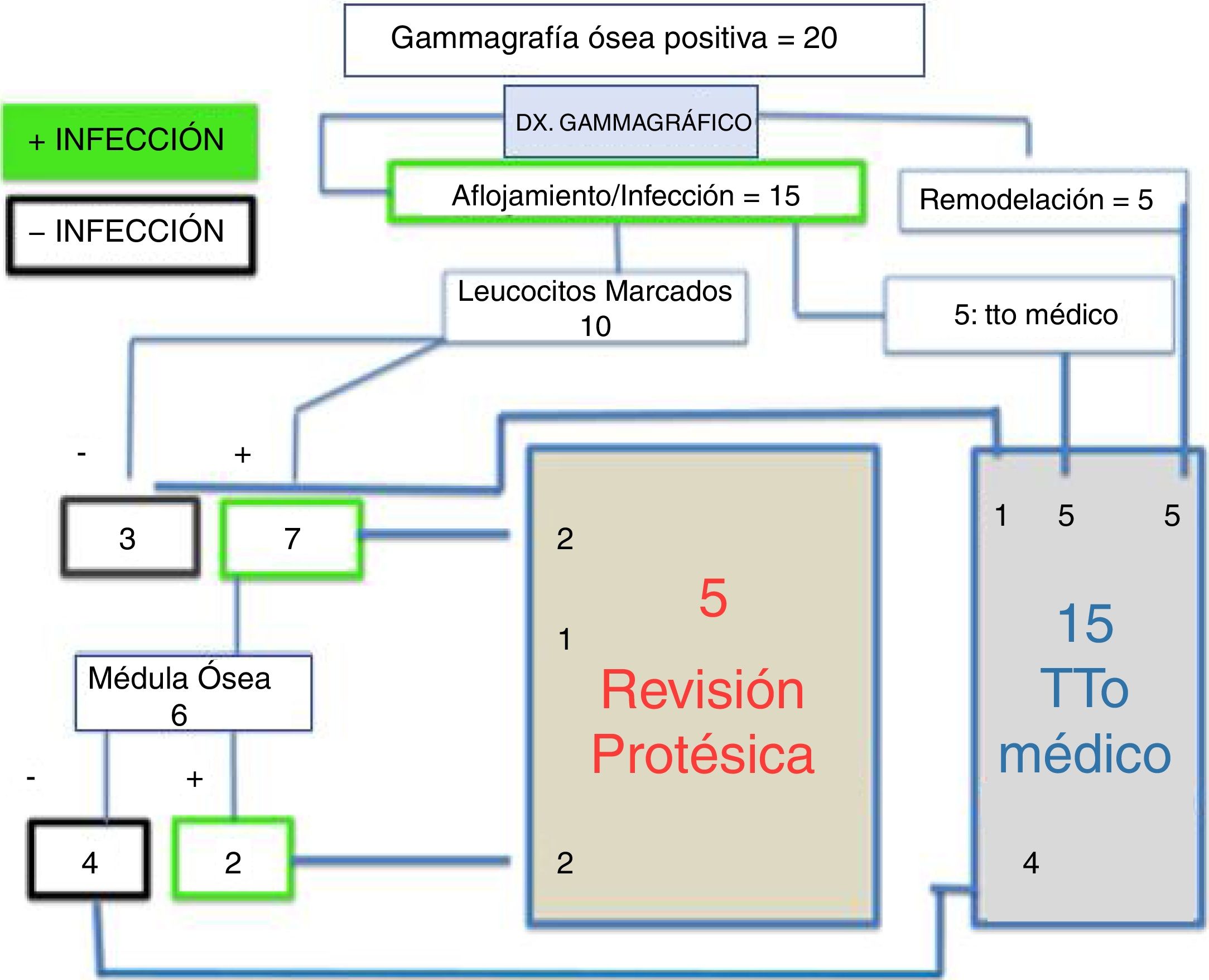
El 33% tenían estudios incompletos de medicina nuclear, 33% recibieron manejo médico y a 33% se les realizo cirugía de revisión en los cuales la medicina nuclear definió el tratamiento en 80%. En ambos grupos tanto en el de manejo medico como en el de revisión persiste el dolor y presentan un regular desenlace funcional, sin embargo, en el grupo de revisión hubo un aumento en la intensidad del dolor con respecto a la cirugía primaria. En el 70% de los pacientes del total de la muestra no se identificó una causa específica del dolor. En el siguiente diagrama se esquematiza los tipos de estudios de medicina nuclear realizados, su resultado y el desenlace terapéutico. (fig. 5).
DiscusiónEl diagnóstico clínico, paraclínico e imagenológico del dolor peri protésico de rodilla es un reto, siendo cada paciente único y la identificación de la causa es de crucial importancia. El proceso diagnóstico se fundamenta en una revisión sistemática de la historia clínica y examen físico completo, pruebas serológicas, estudios microbiológicos e imágenes diagnósticas.
La infección como causa de dolor protésico siempre debe tener prioridad en ser descartada pues la infección subclínica o no identificada al momento de una revisión puede ser responsable de una infección recurrente 14. En algunos casos, los signos clásicos de infección a menudo no están presentes, el patrón de oro diagnóstico preoperatorio no existe, ninguna prueba aislada tanto serológica como imagenológica tienen un 100% de sensibilidad o especificidad, siendo el aislamiento de microorganismos la principal herramienta diagnóstica pero aun así pueden ocurrir falsos positivos o negativos. Según lo reportado por Austin 15 y los consensos internacionales de diagnóstico y manejo de infección peri protésica la primera estrategia diagnóstica que permite descartar un proceso infeccioso son las pruebas serológicas (VSG Y PCR), siendo una herramienta altamente sensible (96%), costo efectivo y se correlaciona con una baja probabilidad de infección. En la práctica clínica, no es infrecuente encontrar pacientes con artroplastia total de rodilla dolorosa con baja probabilidad de infección VSG y PCR negativa y gammagrafía ósea de tres fases positiva sugiriendo la infección o aflojamiento aséptico como un factor causal. En los resultados obtenidos, en ningún paciente con baja probabilidad de infección a pesar de los estudios de gammagrafía ósea positiva, incluyendo dos pacientes con gammagrafía con Leucocitos marcados y médula ósea incongruente tipificados como positivos para infección preoperatoriamente, se logró identificar una causa infecciosa como factor etiológico.
La medicina nuclear juega un papel importante en aquellos pacientes en quienes los datos clínicos y paraclínicos no son concluyentes o en quienes durante el periodo de seguimiento se observan alteraciones clínicas o paraclínicas que representan signos de alarma, en estas situaciones hay que considerar la utilización de otras modalidades de estudios gammagráficos disponibles. Según lo reportado por Smith 16, la gammagrafía ósea tiene una alta sensibilidad y poca especificidad y un alto valor predictivo negativo (VPN), lo suficientemente confiable que permite descartar un proceso infeccioso o aflojamiento en el marco de un resultado negativo. Palestro y Roumanas 17, reportaron que la utilización de gammagrafía ósea con leucocitos marcados y médula ósea aumenta la precisión diagnóstica de infección. Otros autores han confirmado estos hallazgos, como Segura et al, 18 quienes reportaron que la utilización de esta combinación de estudios tiene especificidades del 98% y sensibilidades del 93%. Estos procedimientos exigen una adecuada técnica en el protocolo de preparación de los radio trazadores, equipos de medicina nuclear de alta tecnología para una adecuada calidad de las imágenes y experticia en la interpretación de estos estudios, factores que pueden explicar los falsos positivos y negativos 19.
Recientemente, se ha establecido una modalidad de diagnóstico imagenológico “hibrida” denominada SPECT/CT, la cual combina la gammagrafía ósea en tres dimensiones junto con estudios de tomografía simple con reconstrucción, de gran utilidad en pacientes con dolor protésico de causa no clara. Sus beneficios diagnósticos radican en la conjunción de la información biológica, estructural y mecánica que ofrecen 20. Con los avances tecnológicos, la medicina nuclear jugará un papel cada vez más protagónico no sólo en el diagnóstico de dolor protésico inexplicado si no en el abordaje diagnóstico de infección, entendiéndolo como un examen funcional que habla de una alteración en la homeostasis ósea.
En el presente estudio hubo pacientes que persistieron con captación del radio trazador y al realizar estudios seriados periódicos la intensidad de ésta disminuyó en función del tiempo (promedio 36 meses de seguimiento) este hallazgo no se correlacionó con procesos patológicos como infección o aflojamiento. Autores como Hoffman 21 y Rosenthall 22 han demostrado como la captación del radio trazador en pacientes con RTR asintomáticos puede prolongarse incluso por encima de los 2 años con cambios en la intensidad de la captación, este es un hallazgo que debe interpretarse con cautela, según el patrón de distribución focal o difusa y la intensidad de la captación, la cual depende del período de realización en relación con el tiempo de la cirugía. Consideramos que una potencial indicación de realizar los estudios combinados de medicina nuclear (Gammagrafía Ósea de Leucocitos Marcados+Medula Ósea) en RTR doloroso es: pacientes con sospecha de infección con VSG, PCR y cito químico de líquido articular no conclusivos.
La cirugía de revisión en el marco del dolor peri protésico sin una clara etiología que explique los síntomas no debe realizarse, debido a que se expondrá al paciente a riesgos peri y posoperatorios y a un resultado funcional malo con incremento en la intensidad del dolor 23. Aún con una presunta etiología, las cirugías de revisión presentan un peor desenlace funcional que las cirugías primarias, Friedman et al 24 reportó una serie de casos de 10 años de seguimiento post revisión, identificando que el 30% de pacientes persisten con ayuda de soporte externo y 24% con restricción del arco de movilidad. En el presente estudio se demostró que en promedio el subgrupo de pacientes a quienes se les realizó cirugía de revisión después de un promedio de 16 meses de seguimiento tuvo una puntuación de Oxford comparativamente peor que el subgrupo de pacientes quienes no fueron intervenidos, así como un incremento en la intensidad del dolor.
El diagnóstico causal del 40% de los pacientes que fueron llevados a revisión fue rigidez sin haberse aclarado su etiología de manera pre quirúrgica, en estos dos casos se descartó infección con cultivos intraoperatorios y se consideró la artrofibrosis como posible causa. Haidukewych et al 25 reportaron en 15 pacientes a quienes se les realizó cirugía de revisión por rigidez, que el 66% estuvieron satisfechos con los resultados, con un incremento en la puntuación funcional y mejoría del dolor en el Knee Society Score. En el presente estudio los pacientes que fueron llevados a cirugía de revisión por rigidez no presentaron recidiva o pérdida de la función recuperada, demostrando una mejoría funcional pero no logrando aún un nivel óptimo de satisfacción en concordancia con lo escrito por otros autores.
En este estudio se observó que la evolución del dolor peri protésico de rodilla sin una causa identificada, sigue contribuyendo a una marcada insatisfacción de los pacientes, la literatura registra cerca de un 10% a un 20% de insatisfacción después de una artroplastia de rodilla. 26
Con relación al enfoque diagnóstico de los pacientes con dolor protésico de rodilla una vez revisada la literatura hay innumerables algoritmos, se sugiere consultar el algoritmo establecido por Hirshmann 27 y las guías de diagnóstico de infección peri protésica de la Academia Americana de Cirujanos Ortopédicos (AAOS).
Las limitaciones del estudio radican en el tamaño de la muestra, no todos los pacientes tienen la totalidad de estudios complementarios que pudiesen explicar los síntomas referidos (Radiografías en estrés, Gammagrafías, TAC, etc).
Los anteriores hallazgos pueden contribuir en el futuro a estimular la producción científica nacional, en cuanto al valor de los estudios de medicina nuclear en el abordaje diagnóstico de dolor protésico.
El diagnóstico etiológico de una prótesis dolorosa sigue siendo un reto. En pacientes con baja probabilidad de infección y gammagrafía ósea de tres fases positiva, la infección como factor casual es poco probable, sin embargo, ha de reconsiderarse el papel de la gammagrafía ósea e interpretarla como un examen funcional que sugiere algún proceso que altera la homeostasis ósea y en el caso de usarla bajo la sospecha de infección protésica siempre debe ser la combinación de leucocitos marcados y medula ósea. Se recomienda realizar una aproximación sistemática del dolor protésico incluyendo historia clínica, imágenes diagnósticas, exámenes de laboratorio y en caso de no encontrar un factor causal se debe realizar valoraciones clínicas y paraclínicas periódicas y seguimiento hasta que se determine la causa28. La cirugía de revisión no debe realizarse si la etiología no se ha identificado.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses
Ninguno de los autores presenta algún conflicto de interés.