La hemofilia A y B son enfermedades genéticas de transmisión asociada al sexo, en las cuales hay una deficiencia de los factores VIII y IX de la coagulación, respectivamente. Su incidencia es de, aproximadamente, 1/10.000 hombres nacidos para la hemofilia A y 1/30.000 para la hemofilia B. Esta deficiencia de factores genera sangrados y hematomas que en su mayoría se reabsorben espontáneamente. Sin embargo, por causas desconocidas, algunos hematomas se encapsulan y muestran un comportamiento agresivo de crecimiento y destrucción local1. El pseudotumor (PT) hemofílico es una complicación rara que se presenta con igual incidencia en los pacientes con hemofilia A que con hemofilia B, definida como una masa hemorrágica encapsulada con actividad metabólica en su interior y crecimiento progresivo2. En algunos casos hay una fuerte relación con episodios traumáticos3. La mayoría de los casos son asintomáticos durante un tiempo prolongado, pero con el crecimiento, la compresión extrínseca sobre otras estructuras y la actividad metabólica dentro y fuera del tumor se vuelven dolorosos dependiendo del sitio anatómico que comprometan. Desafortunadamente no existe un protocolo establecido para el manejo de esta complicación. Nosotros reportamos un caso de un pseudotumor hemofílico gigante en muslo tratado con embolización arterial selectiva anterior al procedimiento quirúrgico de resección.
Hemophilia A and B are transmitted genetic diseases associated with sex, where the factors VIII and IX are deficient respectively. Its incidence is approximately 1 in 10,000 males born for hemophilia A and 1 in 30,000 for hemophilia B. This deficiency generates bleeding and hematomas that mostly reabsorbed spontaneously. But for unknown reasons, some hematomas are encapsulated and has aggressive growth behavior and local destruction. The hemophilic pseudotumor (PT) is a rare complication that occurs in patients with hemophilia A and B, it is defined as a hemorrhagic encapsulated mass with metabolic activity inside and progressive growth. In some cases, there is a strong relationship with traumatic events. The majority of cases are asymptomatic for long periods, but with the growth, extrinsic compression of other structures and metabolic activity of the tumor inside and outside are painful depending on anatomical site commit. Unfortunately, there is no established protocol for the management of this complication. We report a case of a giant hemophilic pseudotumor thigh treated with selective arterial embolization prior to surgical resection procedure.
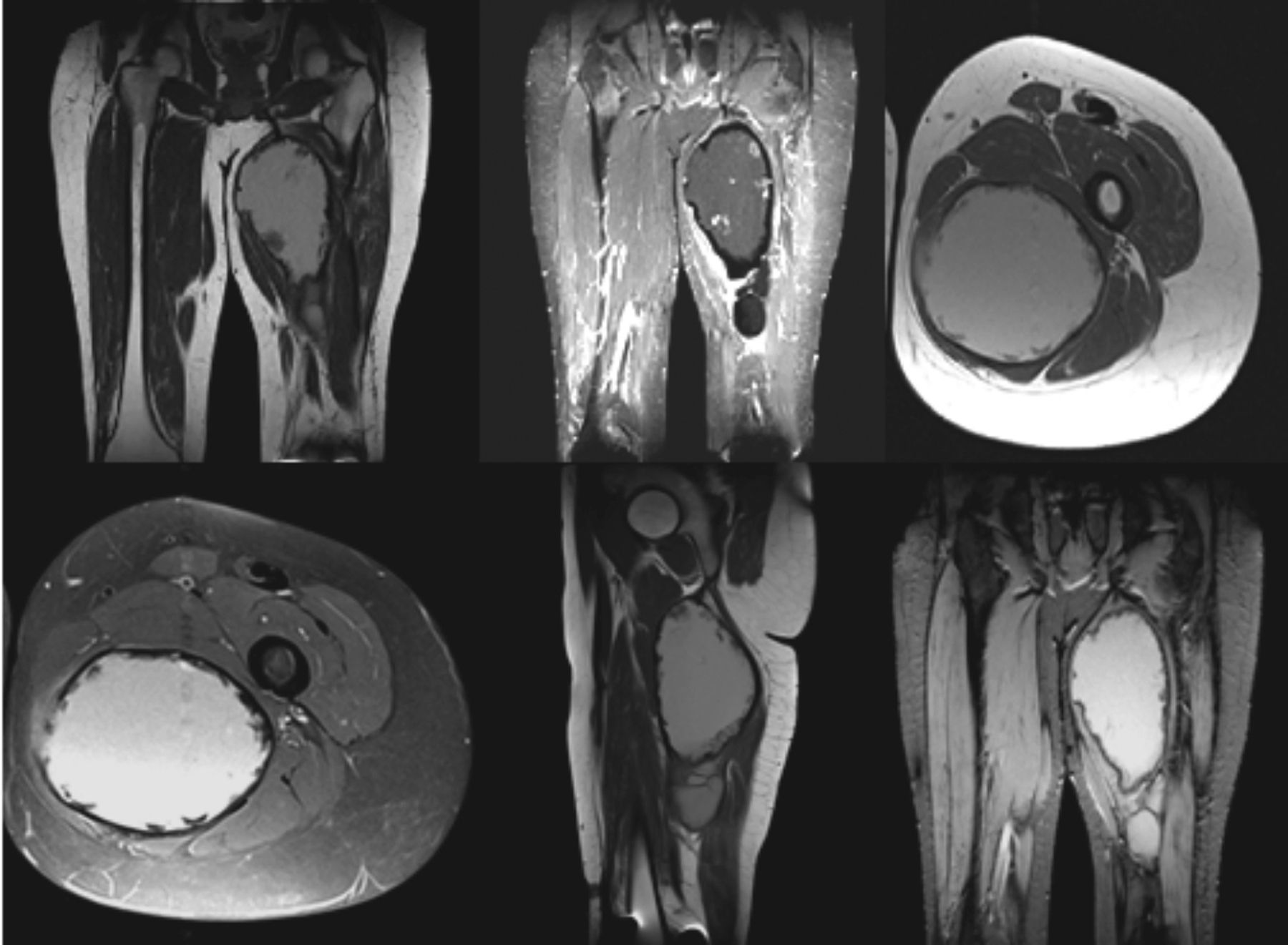
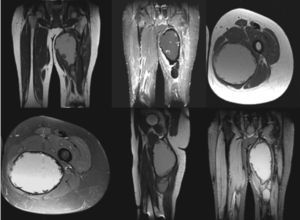
Paciente masculino de 30 años con antecedente de hemofilia A grave con cuadro clínico de 4 años de evolución que se caracteriza por la aparición de una masa en la cara interna del muslo izquierdo de crecimiento moderado y con dolor ocasional. Las radiografías simples muestran una masa de tejidos blandos sin compromiso óseo. Se toma resonancia magnética (RM; fig. 1), que reporta la existencia de una masa multilobulada de características hemorrágicas organizadas en el compartimiento posterior interno del muslo de 20×11×8 cm, que desplaza el grupo muscular de los aductores; la lesión no compromete el hueso ni las estructuras neurovasculares. El caso se presenta en junta médica multidisciplinaria, donde se decide realizar tratamiento quirúrgico de resección del pseudotumor, previa embolización selectiva realizada por cirugía vascular, y manejo intrahospitalario con factor VIII según el protocolo de la institución para cirugía de nivel III (categoría especial) en paciente hemofílico.
El paciente ingresa 14 días antes del procedimiento quirúrgico para la aplicación del factor VIII en infusión continua y se obtienen niveles del factor VIII al 100%, los cuales se mantienen hasta 5 días postoperatorios. Posteriormente, los niveles se mantienen al 50% hasta completar las 2 semanas, tiempo que coincide con el alta hospitalaria del paciente y mantenimiento profiláctico secundario de por vida.
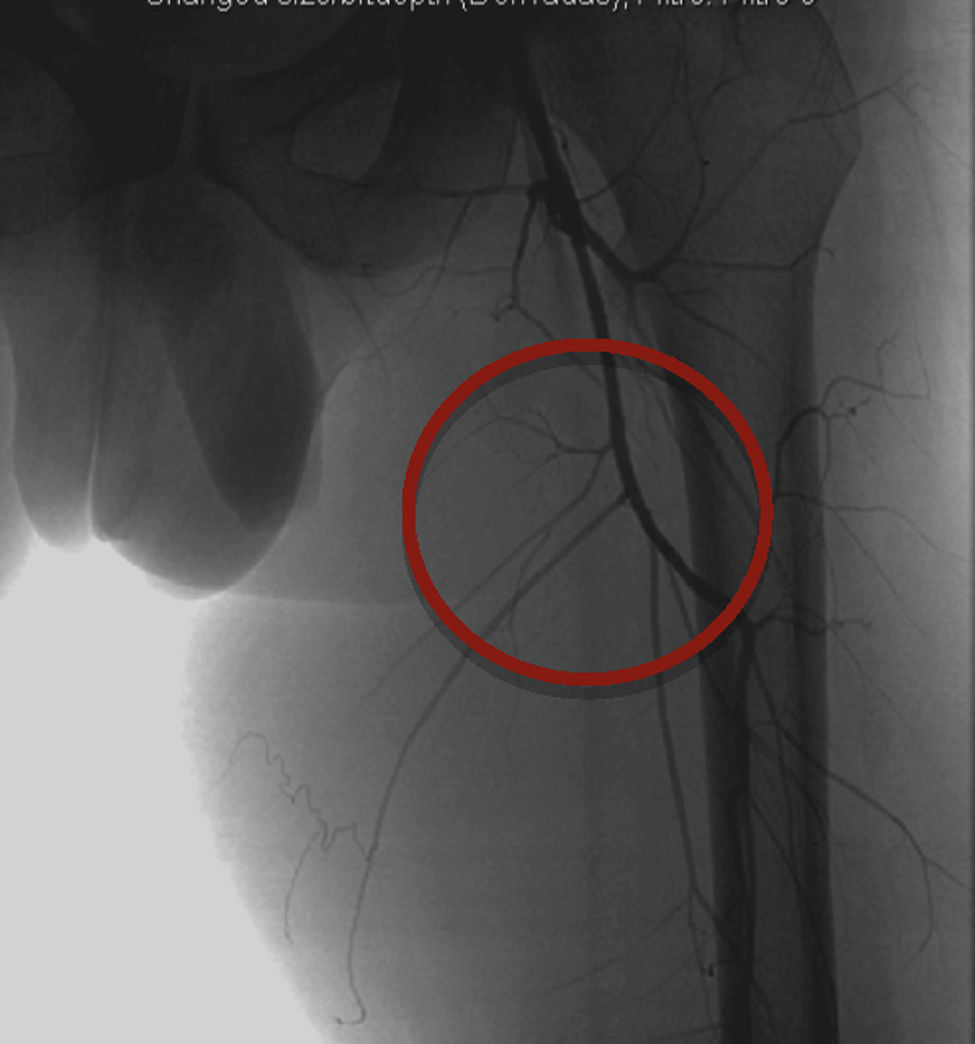
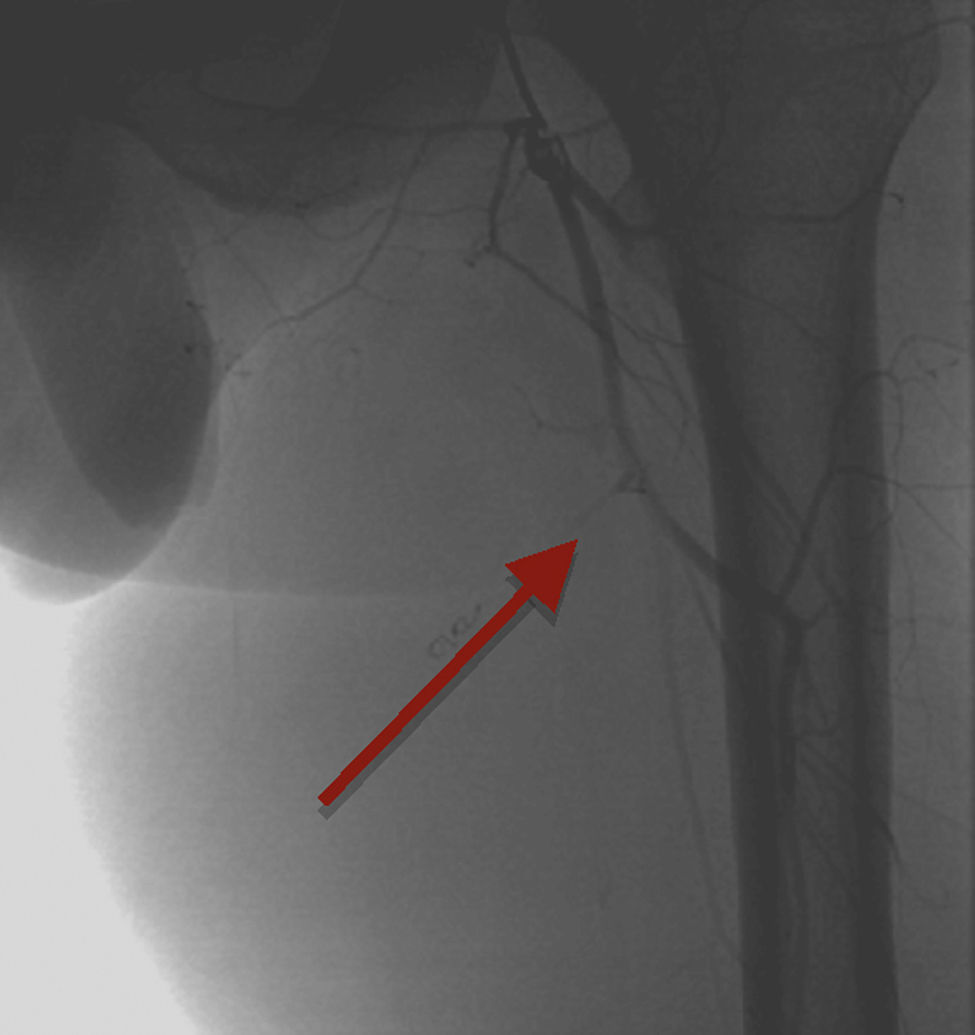
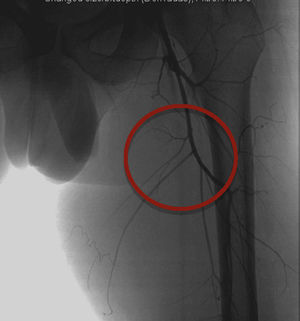
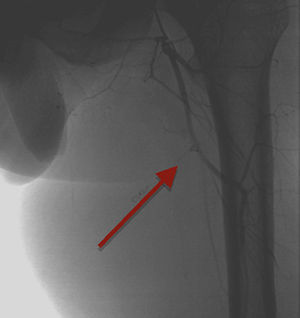
Se le lleva a cateterismo el día 10 del inicio del factor VIII y se realiza arteriografía selectiva de la extremidad inferior izquierda mediante punción femoral derecha. Se estudian las arterias femoral profunda y femoral superficial, y se encuentran 3 arterias nutricias del PT dependientes de la arteria femoral profunda (fig. 2). Se cateterizan selectivamente y se embolizan con micropartículas Contour de 500-710 micras. La arteria nutricia principal se emboliza con resortes (coils) de gianturco n.° 4 de 2 y 3 mm. Se realiza arteriografía de control donde se observa una disminución importante de la circulación del PT (fig. 3).
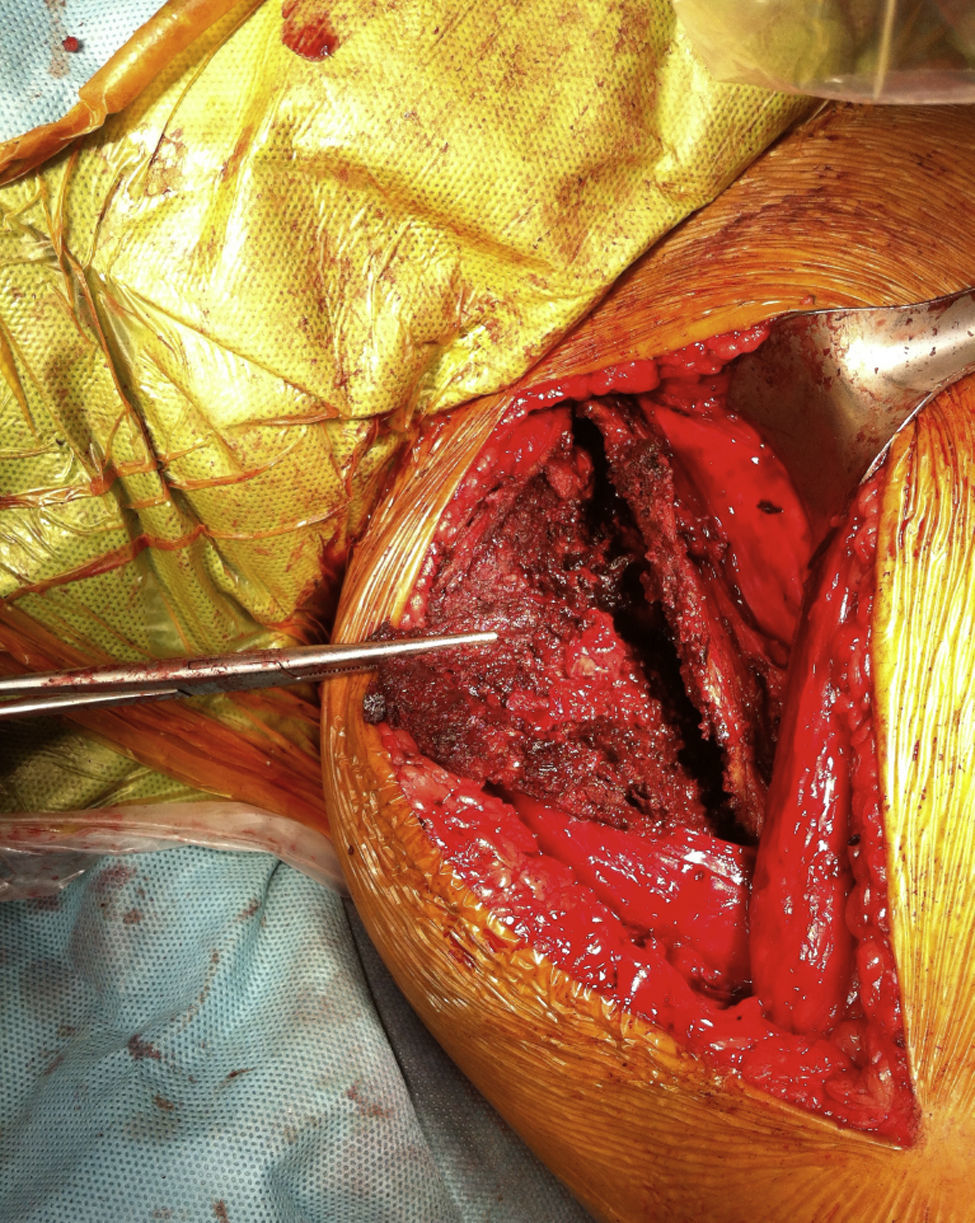
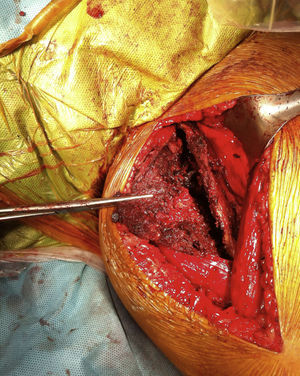
Después de 3 días de la embolización realizamos procedimiento quirúrgico, previa profilaxis antibiótica de amplio espectro. Se realiza abordaje por la cara interna del muslo izquierdo, se diseca por planos hasta identificar los aductores, los cuales se encontraban rechazados hacia anterior por el pseudotumor. Se identifica la cápsula que se incide longitudinalmente (fig. 4), se extrae el contenido hemorrágico y posteriormente se reseca la cápsula en su totalidad. Se realiza hemostasia y cubrimiento de los tejidos con un sellador de fibrina (Tissucol®-Baxter), con cierre por planos y colocación de tubo de drenaje Hemovac durante 24 horas.
Durante el postoperatorio se mantuvo con el factor VIII en perfusión continua y antibiótico intravenoso durante 15 días. Se continuó con dosis profilácticas de factor VIII, 5000 UI 3 veces por semana, hasta completar los 6 meses.
La evolución durante los 6 meses del postoperatorio ha sido satisfactoria y no ha presentado recidivas o infección.
DiscusiónEl pseudotumor hemofílico es una entidad rara que se presenta en el 1-2% de los pacientes con hemofilia, por deficiencia del factor VIII (A) o deficiencia del factor IX (B), y con mayor frecuencia en la segunda o tercera década de la vida2.
Se describió inicialmente por Starken en 1918 como una masa de contenido hemorrágico encapsulada con tendencia al crecimiento2,4. No se conoce con exactitud la patogénesis de esta entidad; se han enumerado teorías traumáticas o sangrados espontáneos a nivel subperióstico que se extienden hacia los tejidos blandos o hacia el hueso.
Existen dos patrones de pseudotumores de acuerdo con su ubicación anatómica:
- 1.
Pseudotumores proximales, los cuales se forman en la pelvis y en el muslo en personas adultas. Se originan generalmente en tejidos blandos y luego progresan hasta erosionar el hueso desde la cortical. Se cree que son producidos por microtraumas que generan sangrado en las fibras musculares, que conllevan la formación de hematomas. Tienen un comportamiento agresivo y de crecimiento lento con múltiples lóbulos en su interior. No responden adecuadamente al tratamiento conservador.
- 2.
Pseudotumores distales, los cuales se presentan en niños o adolescentes, y son secundarios, en la mayoría de los casos, a traumatismo, son de crecimiento rápido, pero responden adecuadamente al tratamiento conservador3,5.
Estos PT se clasifican en tres tipos según Arnold: el tipo A tiene su origen en tejidos blandos y no implica compromiso óseo, el tipo B tiene un origen subperióstico y el tipo C es de origen óseo6.
La patología del pseudotumor revela la existencia de gran cantidad de células rojas en diferentes grados de lisis. La pared del quiste muestra varias capas de tejido fibroso cubiertas de tejido muscular en varias direcciones. La cápsula muestra tres zonas principales: una interna muy fina, que contiene gran cantidad de hemosiderina; una capa externa a ésta, donde está la parte principal de la pared del quiste con gran contenido de tejido fibroso denso, y la capa más externa, que es más reticular y contiene abundantes fibras de elastina y grandes vasos1.
Las localizaciones más frecuentes son la pelvis y el muslo, y en menor frecuencia, manos, pies y tobillos2,3,6,7. Los pacientes generalmente permanecen asintomáticos durante muchos años. Los síntomas están asociados con la existencia de una masa no dolorosa, con manifestaciones neurológicas por compresión nerviosa, la existencia de fístulas hacia piel o signos de sobreinfección. En algunos casos, dolor secundario a fracturas patológicas3,6.
El diagnóstico es clínico con la existencia de la masa. Las ayudas radiológicas son importantes para determinar la extensión del PT. La radiografía simple pone de manifiesto un aumento de los tejidos blandos con existencia de calcificaciones u osificaciones, erosiones en las corticales de los huesos adyacentes, quistes intraóseos o fracturas. La ecografía es útil para evaluar la extensión de la lesión en tejidos blandos; su gran inconveniente es que depende del operador8. La tomografía computarizada (TC) y la RM son de gran ayuda para determinar el tamaño de la lesión, la localización, la existencia de destrucción ósea y la relación anatómica con estructuras neurovasculares y articulares. En esta última se observan tanto en T1 como en T2 hemorragias en varios estados de evolución y la cápsula fibrosa aparece hipointensa2,9.
La angiografía se utiliza para identificar las ramas nutricias del PT y su cercanía con estructuras vasculares mayores. Esto es de suma importancia en el planeamiento prequirúrgico y en algunos casos de PT mayores, y en la embolización previa, con el fin de obstruir las ramas nutricias y disminuir el sangrado intraoperatorio y postoperatorio9,10.
No se recomienda realizar biopsia previa para el diagnóstico ya que aumentaría el riesgo de nuevo sangrado y aumento de la lesión3,6.
En la bibliografía no existe un protocolo estandarizado para el tratamiento de los pseudotumores. Se han descrito desde el tratamiento conservador hasta el tratamiento quirúrgico de resección o las amputaciones, que afortunadamente, con la implementación de la reposición del factor, su indicación ha disminuido de forma significativa2,3,6. Caviglia et al.1 describieron el uso de terapia de sustitución previa a dosis de 50-100 UI/kg de peso por 6 semanas, que demuestra, en algunos casos de pseudotumores menos agresivos y menores de 10 cm, reducir el volumen de la masa hasta el 50%. Si esta reducción se logra, se ordena un nuevo ciclo de 6 semanas. Esto podría ser la clave del manejo conservador definitivo de algunos pacientes1,3. En nuestra experiencia, la utilización de reemplazo de factor a dosis completa durante las 2 semanas previas a la cirugía ha mostrado una disminución significativa del tamaño del PT, lo que hace más fácil el tratamiento quirúrgico.
La radioterapia es otra opción terapéutica no quirúrgica que se usa como coadyuvante de cirugía o tratamiento único. No se conoce con precisión su mecanismo de acción. La teoría más aceptada explica los resultados benéficos al daño de los vasos sanguíneos nutricios por un proceso de inflamación que altera la permeabilidad de los capilares, produce vasoconstricción y aumento de la actividad fibroblástica que conlleva una fibrosis. No se han establecido dosis para el tratamiento de los PT. Sin embargo, hay reportes con dosis bajas de 2 Gy hasta de 25 Gy con resultados similares3,11,12. Clínicamente, los pacientes en un tiempo corto observan disminución de los síntomas. Sin embargo, sólo a partir de la 4.a semana se observan cambios en la estructura del pseudotumor y no se alcanza la resolución completa hasta la 12.a semana3.
Este tipo de terapia ha reportado tasas de falla hasta el 25%, considerada falla como progresión de la lesión, no mejoría de los síntomas o recurrencias. Esto está directamente relacionado con tres factores: la falta de uso del factor de reposición, un tamaño mayor de 10 cm o la localización en la pelvis y/o fémur3.
La embolización arterial es un procedimiento que se usa como adyuvante previo a la cirugía de resección, principalmente en los pacientes en que la cirugía implique un riesgo mayor de sangrado que pueda comprometer la vida del paciente2,3,13,14. Se utilizan como agentes para la embolización el alcohol polivinílico, los balones permanentes, los resortes de acero (coils), polímeros acrílicos o butilcianoacrilato. Esta embolización se realiza para ocluir el vaso principal nutriente de la cápsula con el fin de disminuir el tamaño de la lesión y el riesgo de sangrado intraoperatorio. La bibliografía reporta embolizaciones principalmente de pseudotumores de la zona pélvica con buenos resultados y un mínimo de complicaciones10.
La escogencia del tratamiento quirúrgico depende de varios factores que incluyen el tamaño de la lesión, el sitio anatómico y si el contenido es sólido o líquido. Si el tumor es pequeño y de consistencia líquida, la aspiración percutánea dirigida por ecografía es una opción1. Para PT mayores de 10 cm, con consistencias mixtas o de predominio sólido, de crecimiento rápido o en aquellos que tengan fracturas asociadas o lesiones vasculonerviosas secundarias, la cirugía abierta es la indicación absoluta3. Consiste en la resección completa de la masa y especialmente de la cápsula, que es la zona de la cual se nutre el PT. Además de una hemostasia exhaustiva, se deben aplicar sellantes de fibrina para evitar sangrados residuales que puedan reproducir el pseudotumor2,12. Cuando hay compromiso óseo, la utilización de aloinjertos para llenar las cavidades está indicada. No se deben utilizar autoinjertos en pacientes hemofílicos por el gran riesgo de producción de sangrados o un nuevo PT en el sitio donante.
Como conclusión, los pseudotumores hemofílicos, al ser una entidad poco frecuente en la población con hemofilia, continúan siendo un reto para el grupo interdisciplinario ya que no existe un protocolo definido para su tratamiento. Cada caso debe ser tratado en forma particular dependiendo del tamaño, localización, compromiso óseo o neurovascular y existencia de inhibidores, entre otros. Consideramos que el tratamiento reportado en este caso (arteriografía y embolización arterial previas a la resección del PT) es una excelente opción terapéutica, con un resultado favorable y con una disminución de complicaciones, como sangrado postoperatorio y recidiva de la lesión.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.