Es una creencia establecida que los reemplazos de cadera en jóvenes están asociados con menor morbilidad por su edad. Este estudio aborda esta cuestión y compara la prevalencia de eventos adversos entre dos cohortes de pacientes a los cuales se les ha realizado reemplazo de cadera en el Instituto de Ortopedia Infantil Roosevelt (IOIR), en menores de 45 años y mayores de 60 años.
Materiales y métodosEstudio de corte transversal, se comparan pacientes menores de 45 años (adultos jóvenes) con mayores de 60 años (adultos convencionales), llevados a reemplazo total de cadera en el IOIR entre 2007 y 2014.
ResultadosSe analizaron múltiples variables según protocolos de seguridad clínica. Se encontró mayor duración del procedimiento (p<0,001) y mayor promedio de sangrado intraoperatorio (p=0,002) en pacientes jóvenes. La complicación más prevalente fue discrepancia de longitud (p=0,029), igualmente en jóvenes.
DiscusiónLa artrosis temprana del joven es secundaria a patologías graves, se acompaña de deformidades, rigideces, discrepancias y cicatrices previas, lo que implica mayor complejidad para el cirujano y el empleo de mayores recursos para el sistema de salud.
Nivel de evidencia clínicaNivel III.
It has been considered that hip replacement in young adults is associated with lower morbidity due to their age. This study addresses this question by comparing the prevalence of adverse events between two cohorts of patients under 45 years and over 60 years old, who underwent hip replacement surgery at the Instituto de Ortopedia Infantil Roosevelt (IOIR).
Materials and methodsA cross-sectional study was performed; two cohorts were established and compared for the purpose of the study: patients younger than 45 years (young adults) and patients over 60 years (conventional adults). Patients in both cohorts underwent to a total hip replacement in the IOIR between 2007 and 2014.
ResultsMultiple variables were analyzed according to clinical safety protocols. Among these, duration of the procedure was found to be longer (p<0.001) and average intraoperative bleeding to be higher (p=0.002) in young patients. The most prevalent complication was length discrepancy (p=0.029), also in young adults.
DiscussionYoung early hip osteoarthritis is secondary to several severe pathologies, and is always related to deformities, rigidity, discrepancies and previous scars at the hip and surrounding soft tissue structures. Accordingly, young patient's hip arthroplasty implies greater difficulty for the surgeon and increased resources for the health system.
Level of evidenceIII.
Los programas de seguridad clínica cada vez son más relevantes y estrictos en las instituciones acreditadas en Colombia. El Instituto de Ortopedia Infantil Roosevelt (IOIR) ha ido desarrollando un programa de reemplazos articulares en adolescentes y adultos jóvenes como parte de los procesos de la Unidad de Cirugía Especializada en Adolescentes y Adultos jóvenes (UCA).
La artrosis de cadera presenta diferentes causas según la edad del paciente. En pacientes mayores de 65 años se presenta con mayor frecuencia la artrosis primaria, la cual es de tipo degenerativo y lleva al paciente a presentar dolor articular progresivo que produce limitación funcional en grado variable1. En los pacientes jóvenes (menores de 40 años), la artrosis primaria es rara y más aún en adolescentes. En este grupo de pacientes priman las alteraciones secundarias a complejos traumatismos o los grados más graves de patologías de la infancia que derivan en múltiples procedimientos correctivos y luego en degeneración articular. Se aceptan como factores de riesgo para el desarrollo de artrosis secundaria: displasia de cadera, pinzamiento femoroacetabular, necrosis avascular, artritis juvenil, artritis séptica previa, deslizamiento epifisiario capital femoral, fracturas de cadera o acetábulo, y enfermedad de Perthes2–8.
Hacia mediados de los años sesenta del siglo pasado, el reemplazo total de cadera (RTC) estaba indicado para pacientes mayores con bajo nivel de actividad física y con dolor de cadera intratable. No se usaba en pacientes jóvenes debido al temor de falla de los componentes protésicos y se reportaban resultados catastróficos9,10. El tratamiento quirúrgico era artrodesis de la cadera, lo cual producía mejoría del dolor, pero limitaba la función del paciente11. Las metas principales del RTC son control del dolor y mejora de la función y la calidad de vida del paciente12–15. La incidencia de complicaciones ha disminuido con el desarrollo de nuevas técnicas quirúrgicas y la mortalidad asociada es baja (0,79%), la mayoría de las cuales son secundarias a enfermedad cardíaca y patología tromboembólica, aproximadamente el 90%16–19. Se realiza con mayor frecuencia en hombres, en una proporción de 2:1 (el 65% en pacientes mayores de 65 años), aunque la realización en menores de 50 años se ha ido incrementando.
En pacientes jóvenes, las enfermedades sistémicas llevan a mala calidad ósea, existen defectos acetabulares o femorales de enfermedades congénitas, artrosis postraumática, rigideces posquirúrgicas, osteonecrosis, deformidades graves, discrepancia de longitud, oblicuidad pélvica, además de la incidencia creciente de obesidad. A pesar del tratamiento médico-quirúrgico, muchos de estos pacientes presentan progresión hacia la discapacidad, por lo que el RTC se convierte en una alternativa de tratamiento rentable ya que disminuye la necesidad de tratamientos crónicos y presenta buena respuesta clínica, asociada con una elevada tasa de supervivencia de los implantes utilizados20–23. Sin embargo, debido a las condiciones mencionadas, los RTC realizados en pacientes jóvenes son aparentemente de mayor complejidad y más exigentes para el cirujano y para el sistema de salud ya que con frecuencia requieren osteotomías, reconstrucciones óseas, liberaciones extensas y otros procedimientos asociados que exigen, además, prótesis especiales (modulares, cabezas grandes, cerámica o polietilenos de última generación), tornillos, placas, anillos, metal trabecular, injertos óseos, etc. Presentan mayor incidencia de deformidad residual, como la discrepancia longitudinal de los miembros inferiores24. La supervivencia de los implantes depende de la adecuada selección de los pacientes y la técnica quirúrgica, sobre todo en los pacientes más jóvenes25–27.
El objetivo del estudio es determinar las diferencias y complejidades existentes en un programa de reemplazos articulares en adultos jóvenes y compararlos con los de un programa igual, pero para adultos mayores de 60 años.
Materiales y métodosPara determinar las diferencias y complejidades existentes en un programa de reemplazos articulares en adultos jóvenes y compararlos con los de un programa igual, pero para adultos mayores de 60 años, se evaluaron dos grupos de pacientes operados entre los años 2007 y 2014 en el IOIR. Se diseñó un estudio de corte transversal, comparativo. Se examinó la estadística institucional de cirugía entre enero de 2007 y marzo de 2014, y se incluyeron pacientes, a los cuales se les realizó reemplazo total de cadera en el IOIR. Se excluyeron los pacientes a quienes se les realizó revisión de reemplazo total de cadera y los pacientes con edad comprendida entre 46 y 59 años. Se clasificaron los reemplazos de cadera en dos grupos, el primero integrado por pacientes menores de 45 años y el segundo por pacientes mayores de 65 años, para su posterior comparación.
El trabajo fue aprobado por el comité de ética institucional, con lo que así se cumplía con lo establecido en la Resolución 8430 de 1993 del Ministerio de Salud de la República de Colombia respecto a las normas técnicas y científicas para la investigación en Colombia.
Se definieron los siguientes eventos adversos:
- •
Patología infecciosa de sitio operatorio: infección confirmada con cultivo del sitio operatorio positivo para cualquier germen.
- •
Patología infecciosa periférica: existencia de foco infeccioso de tejidos blandos no asociado con sitio operatorio.
- •
Lesión neurológica o vascular: lesión del sitio operatorio que requiere intervención o rehabilitación.
- •
Lesión de tejidos blandos: lesiones asociadas con el sitio operatorio (hematomas, seromas, flictenas o dehiscencia de la herida) que requirieron tratamiento local, pero no indicaron uso de antibiótico.
- •
Luxación: pérdida de la relación de los componentes articulares con indicación de reducción cerrada o abierta.
- •
Discrepancia de longitud: diferencia de longitud entre los miembros luego del procedimiento.
- •
Patología cardiopulmonar: alteración de origen cardíaco o pulmonar, presentada durante la estancia hospitalaria que produjo inestabilidad hemodinámica e hizo necesaria una intervención en unidad de cuidados intensivos. Entre los diagnósticos posibles se encuentran: choque cardiogénico, edema pulmonar, isquemia o infarto del miocardio, tromboembolia pulmonar o arritmias.
- •
Patología vascular periférica: episodios de trombosis venosa profunda confirmada por Doppler venoso que requirió tratamiento.
- •
Síndrome posflebítico: hallazgo durante el seguimiento postoperatorio de dolor en región posterior de las piernas, cambios tróficos de la piel, dermatitis ocre o claudicación.
- •
Patología gástrica: existencia durante la estancia hospitalaria de epigastralgia, melenas o hematemesis, que requirieron estudio y confirmación diagnóstica con endoscopia de vías digestivas.
- •
Patología renal: oliguria (gasto urinario<0,5ml/kg/h) en las primeras 24 horas de postoperatorio, que requiere intervención con diurético o inotrópicos para mejorar la perfusión renal o tratamiento en unidad de cuidados intensivos.
- •
Reacción a medicamentos: existencia de náuseas, vómitos, delirium, retención urinaria, exantema cutáneo, entre otras, secundarios a la aplicación de un medicamento durante la estancia hospitalaria sin antecedente en la historia clínica.
- •
Reacción a trasfusión de componentes sanguíneos: presencia de exantema cutáneo, fiebre, diaforesis, temblor, hematuria, dolor torácico durante la trasfusión de componentes sanguíneos y que indica la suspensión de esta y tratamiento inmediato.
- •
Caída: suceso inesperado en el cual el individuo va a caer en el piso durante la estancia hospitalaria28.
Para las variables de naturaleza cuantitativa se obtuvieron medidas de tendencia central y medidas de dispersión; para las de naturaleza cualitativa se obtuvieron proporciones. Se evaluaron diferencias estadísticas entre los grupos usando las pruebas de la t de Student y de la chi cuadrada de Pearson, según la naturaleza de las variables. Se reporta un índice de confianza del 95%.
Los análisis se realizaron utilizando el software estadístico IBM SPSS Statistics®, versión 21.
ResultadosDurante el período analizado se realizaron 195 reemplazos articulares de cadera, de los cuales 120 reemplazos cumplían los criterios de selección.
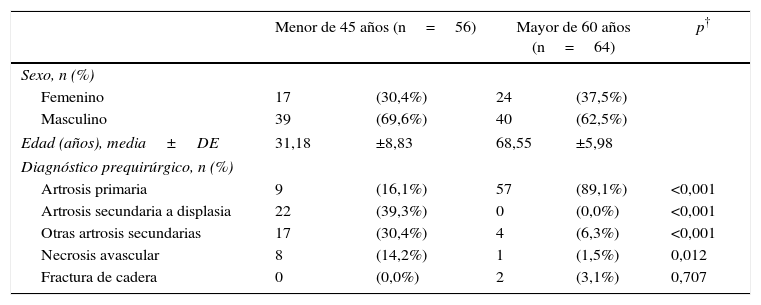
En el primer grupo, formado por los pacientes menores de 45 años, se encontró el 46% de los reemplazos (n=56), con una media de edad de 31 años y el 69,6% de sexo masculino.
En el segundo grupo, formado por los pacientes mayores de 65 años, ingresó el 54% de los reemplazos (n=64), con una media de edad de 68 años y un predominio de pacientes del sexo masculino del 62,5%. La tabla 1 muestra el perfil general de la muestra y los diagnósticos preoperatorios.
Características de la muestra
| Menor de 45 años (n=56) | Mayor de 60 años (n=64) | p† | |||
|---|---|---|---|---|---|
| Sexo, n (%) | |||||
| Femenino | 17 | (30,4%) | 24 | (37,5%) | |
| Masculino | 39 | (69,6%) | 40 | (62,5%) | |
| Edad (años), media±DE | 31,18 | ±8,83 | 68,55 | ±5,98 | |
| Diagnóstico prequirúrgico, n (%) | |||||
| Artrosis primaria | 9 | (16,1%) | 57 | (89,1%) | <0,001 |
| Artrosis secundaria a displasia | 22 | (39,3%) | 0 | (0,0%) | <0,001 |
| Otras artrosis secundarias | 17 | (30,4%) | 4 | (6,3%) | <0,001 |
| Necrosis avascular | 8 | (14,2%) | 1 | (1,5%) | 0,012 |
| Fractura de cadera | 0 | (0,0%) | 2 | (3,1%) | 0,707 |
DE: desviación estándar.
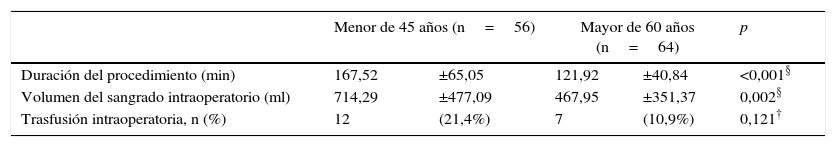
De las variables evaluadas, la duración de la cirugía mostró diferencia estadísticamente significativa. En el primer grupo, el promedio de duración del procedimiento fue 167,52 (± 65,05) minutos, mientras que en el segundo grupo el promedio de duración fue 121,92 (± 40,84) minutos (p<,001). De igual manera se evaluó el volumen de sangrado intraoperatorio y en el primer grupo se obtuvo un promedio de sangrado de 714,29 (± 477,09) ml y en el segundo, un promedio de sangrado de 467,95 (± 351,37) ml (p=0,002). En la tabla 2 se muestra la información sobre el procedimiento quirúrgico.
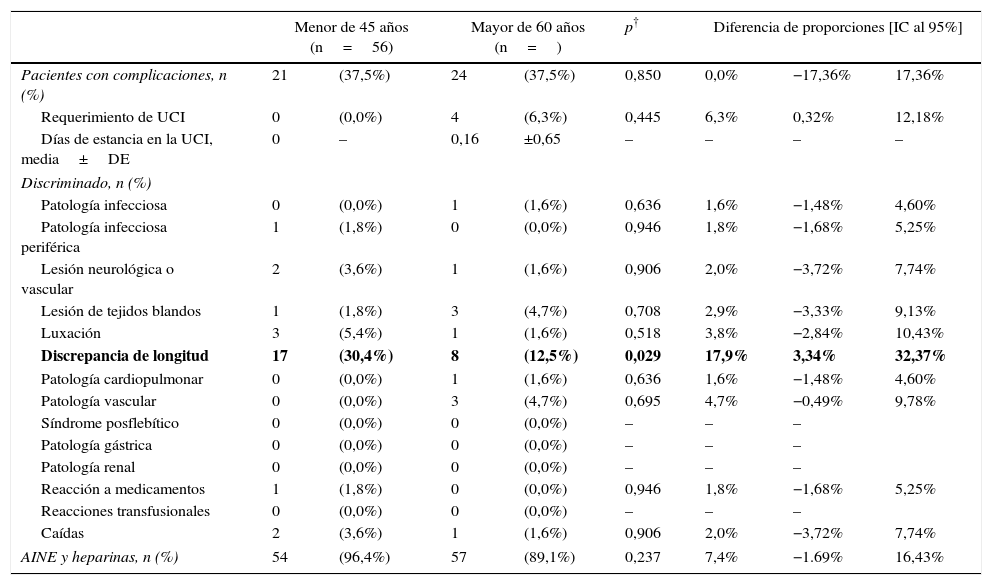
De los 120 pacientes, el 62% no presentó ningún evento adverso definido por el estudio (n=75). El 38% restante presentó al menos uno. En la tabla 3 se muestra discriminada la distribución de eventos adversos. Acerca de los eventos adversos, en nuestro estudio se presentaron discrepancias de longitud en 17 (30,4%) de 56 en los pacientes menores de 45 años y en 8 (12,5%) de 64 para los pacientes mayores de 60 años; se obtuvo una diferencia de proporciones del 17,9%, la cual es estadísticamente significativa (p=0,029).
Complicaciones
| Menor de 45 años (n=56) | Mayor de 60 años (n=) | p† | Diferencia de proporciones [IC al 95%] | |||||
|---|---|---|---|---|---|---|---|---|
| Pacientes con complicaciones, n (%) | 21 | (37,5%) | 24 | (37,5%) | 0,850 | 0,0% | −17,36% | 17,36% |
| Requerimiento de UCI | 0 | (0,0%) | 4 | (6,3%) | 0,445 | 6,3% | 0,32% | 12,18% |
| Días de estancia en la UCI, media±DE | 0 | – | 0,16 | ±0,65 | – | – | – | – |
| Discriminado, n (%) | ||||||||
| Patología infecciosa | 0 | (0,0%) | 1 | (1,6%) | 0,636 | 1,6% | −1,48% | 4,60% |
| Patología infecciosa periférica | 1 | (1,8%) | 0 | (0,0%) | 0,946 | 1,8% | −1,68% | 5,25% |
| Lesión neurológica o vascular | 2 | (3,6%) | 1 | (1,6%) | 0,906 | 2,0% | −3,72% | 7,74% |
| Lesión de tejidos blandos | 1 | (1,8%) | 3 | (4,7%) | 0,708 | 2,9% | −3,33% | 9,13% |
| Luxación | 3 | (5,4%) | 1 | (1,6%) | 0,518 | 3,8% | −2,84% | 10,43% |
| Discrepancia de longitud | 17 | (30,4%) | 8 | (12,5%) | 0,029 | 17,9% | 3,34% | 32,37% |
| Patología cardiopulmonar | 0 | (0,0%) | 1 | (1,6%) | 0,636 | 1,6% | −1,48% | 4,60% |
| Patología vascular | 0 | (0,0%) | 3 | (4,7%) | 0,695 | 4,7% | −0,49% | 9,78% |
| Síndrome posflebítico | 0 | (0,0%) | 0 | (0,0%) | – | – | – | |
| Patología gástrica | 0 | (0,0%) | 0 | (0,0%) | – | – | – | |
| Patología renal | 0 | (0,0%) | 0 | (0,0%) | – | – | – | |
| Reacción a medicamentos | 1 | (1,8%) | 0 | (0,0%) | 0,946 | 1,8% | −1,68% | 5,25% |
| Reacciones transfusionales | 0 | (0,0%) | 0 | (0,0%) | – | – | – | |
| Caídas | 2 | (3,6%) | 1 | (1,6%) | 0,906 | 2,0% | −3,72% | 7,74% |
| AINE y heparinas, n (%) | 54 | (96,4%) | 57 | (89,1%) | 0,237 | 7,4% | −1.69% | 16,43% |
AINE: antiinflamatorios no esteroideos; DE: desviación estándar; UCI: Unidad de Cuidados Intensivos.
La distribución de sexo en ambas poblaciones es similar. Sin embargo, el diagnóstico predominante en los menores son las artrosis secundarias, principalmente a displasia, enfermedades de la infancia, traumatismo y necrosis avascular; el diagnóstico principal de los mayores es artrosis primaria. Esto está de acuerdo con lo reportado en la bibliografía.
Las artrosis secundarias implican mayor complejidad para el cirujano puesto que los pacientes presentan mayores deformidades óseas, rigidez articular, acortamiento, procedimientos quirúrgicos anteriores, inestabilidad por deficiencia muscular, capsular u ósea. Este es el escenario al enfrentarse a una artrosis en un paciente joven, incluso ocasionalmente hay también osteopenia. Esto explica las diferencias estadísticas significativas en la duración del procedimiento, el sangrado y la discrepancia residual. Sin embargo, los pacientes refieren mejoría porque pasan de discrepancias graves y gran limitación funcional a discrepancias leves y funcionales, corregidas con plantillas o realces.
Respecto a la comparación de los resultados de un programa especializado en reemplazos articulares en el país, se encontró como punto de referencia un estudio realizado en la Fundación Santa Fe de Bogotá por Pachón et al. Se reportan hallazgos similares a los reportados en la bibliografía mundial, con predominio de RTC en pacientes masculinos, mayores de 60 años, con artrosis primaria como causa principal que lleva al procedimiento.
Este ejercicio nos da información acerca de los procesos desarrollados en la UCA y nos permite determinar las diferencias y complejidades de un programa de reemplazos articulares en jóvenes en Colombia y así fortalecer el programa de Cirugía de Cadera del Adolescente y Adulto Joven del IOIR de Bogotá.
La comparación con otro programa de seguridad clínica nacional y la bibliografía internacional, respecto a eventos adversos definidos, no demostró diferencias estadísticamente significativas. Ello demuestra que los programas de seguridad de reemplazos de cadera en el IOIR funcionan tanto para pacientes mayores como para pacientes jóvenes, a pesar de su mayor complejidad.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNinguno de los autores presenta ningún conflicto de intereses relacionado con este artículo.
En este trabajo se garantizó el respeto de los derechos de los pacientes en cada fase del seguimiento de conformidad con la Declaración de Helsinki y de su revisión vigente.