El reimplante es la obra maestra del cirujano de mano, donde incluye la técnica microquirúrgica para la anastomosis de arteria, vena y reparación del nervio, la osteosíntesis de los huesos y el manejo de tejidos blandos como los tendones y la piel
Indicaciones absolutas, amputación del pulgar, el pulgar es quizás el elemento más importante de la mano, dado que le da funcionalidad a la extremidad, sin importar la movilidad final ni la sensibilidad debe reimplantarse el pulgar. No se debe intentar el reimplante en lesiones aplastantes de los dedos, amputación en más de un nivel, presencia de lesiones que amenacen la vida del paciente, enfermedades graves del paciente, isquemia prolongada, amputaciones en paciente con alteraciones psiquiátricas.
Clasificación según Tamai es la mas utilizada. Se explica además como se debe transportar la parte amputada. La técnica microquirúrgica es lo mas importante para el desenlace. La rehabilitación física y posibles complicaciones.
Nivel de EvidenciaIV
Reimplantation is the masterpiece of the hand surgeon, which includes the microsurgical technique for artery anastomosis, vein and nerve repair, osteosynthesis of the bones and the management of soft tissues such as tendons and skin.
Absolute indications, Amputation of the thumb: the thumb is perhaps the most important element of the hand because it gives functionality to the limb, regardless of the final mobility or sensitivity it should be reimplanted. Reimplantation should not be attempted in crushing lesions of the fingers. Crush injury of the fingers may have multilevel amputation and microcirculation injury that may not be susceptible of repair. Amputation at more than one level, the presence of life-threatening injuries, serious illnesses of the patient, prolonged ischemia, amputations in a patient with psychiatric disorders.
Tamai Classification is the most used. We explain the correct way to transport the amputated part. The microsurgical technique is the most important in order to avoid complications. We also explain the physical therapy and complications.
Evidence LevelIV
El reimplante es la obra maestra del cirujano de mano, donde incluye la técnica microquirúrgica para la anastomosis de arteria, vena y reparación del nervio, la osteosíntesis de los huesos y el manejo de tejidos blandos como los tendones y la piel. De la técnica microquirúrgica depende en mayoría los desenlaces del procedimiento. El primer reimplante de una extremidad fue realizado por el Dr. Ronald Malt en el hospital General de Massachussetts in 1962 (Brazo de un niño de 12 años) y la primera arteria digital reparada fue realizada por el Dr. Harold Kleinert en 19651. El reimplante es el procedimiento por el cual una parte amputada es reinsertada nuevamente en su origen2, la revascularización es la reparación de una parte parcialmente amputada y que además necesita la reparación vascular para prevenir la necrosis. Las tazas de sobrevida o el éxito del reimplante en la literatura varían desde 57% al 92%, siendo mayor en los países Asiáticos que en la literatura demostrada en Norte América3.
Indicaciones quirúrgicasA continuación se describen las indicaciones absolutas y relativas, pero hay que prestar especial atención al tipo de trauma, un corte limpio, tipo guillotina ha demostrado tener mejores desenlaces comparado con lesiones de tipo aplastante y multinivel, el tiempo de isquemia; se ha designado isquemia caliente hasta 6 horas, e isquemia fría hasta 12 horas, aunque hay literatura que soporta la evidencia que puede realizarse un reimplante en isquemia fría hasta 94 horas. Hasta la forma de transportar la parte amputada influye también en los desenlaces. La edad no es una contraindicación para realizar un reimplante4,5.
AbsolutasAmputación del pulgar, el pulgar es quizás el elemento más importante de la mano, dado que le da funcionalidad a la extremidad, sin importar la movilidad final ni la sensibilidad debe reimplantarse el pulgar. El objetivo final es mantener la longitud, cobertura adecuada de tejidos blandos y conservar la sensibilidad6. Es importante además la opinión del paciente, si acepta o no el procedimiento quirúrgico. figuras 1-6
Reimplante de múltiples dedos amputados, si hay amputación del pulgar y de los otros dedos, el pulgar debe reimplantarse en primera instancia y segundo debe ser el meñique, así la pinza y el agarre serán restablecidas7. Amputaciones a nivel de la palma de la mano, amputación distal a la inserción del flexor digital superficial (FDS), los desenlaces comparados con el reimplante proximal al FDS son peores en cuanto a la funcionalidad y arco de movilidad8. Amputación proximal al FDS su arco de movilidad final es de 35°; distal a la inserción del FDS, arco de movilidad de la articulación interfalángica proximal es hasta de 80°9. Cualquier amputación en un niño5. Aunque las complicaciones posteriores al reimplante en un niño se deben principalmente a falla técnica del reparo dado el diminuto calibre de los vasos.
RelativasAvulsiones por anillo. Amputaciones distales o de punta del dedo10. Existiendo sobrevida hasta del 86% y con complicaciones ya conocidas como: Deformidad de la uña y atrofia del pulpejo. Contaminación extrema y según en mecanismo del trauma: Lesiones por aplastamiento, multinivel no se recomienda su reimplante11.
ContraindicacionesNo se debe intentar el reimplante en lesiones aplastantes de los dedos, amputación en más de un nivel, presencia de lesiones que amenacen la vida del paciente, enfermedades graves del paciente, isquemia prolongada, amputaciones en paciente con alteraciones psiquiátricas. No se recomienda en paciente alcohólicos, con alteración vascular periférica, ni anemia carencial12. Isquemia prolongada, isquemia mayor a 6 horas. Al existir isquemia prolongada, hay disminución de la actividad Adenosin Trifosfato (ATP), resulta en aumento de radicales libres lo que dispara la producción de mediadores de inflamación causando al final edema celular y lesión celular13. No se debe observar ningún hallazgo de lesión arterial en la parte amputada, por ejemplo, lesión tipo línea roja, este hallazgo significa lesión de la microvasculatura por avulsión de los capilares de la arteria digital, el signo de la banda elástica, la cual se explica por la lesión de las capas vasculares después de una lesión por avulsión.
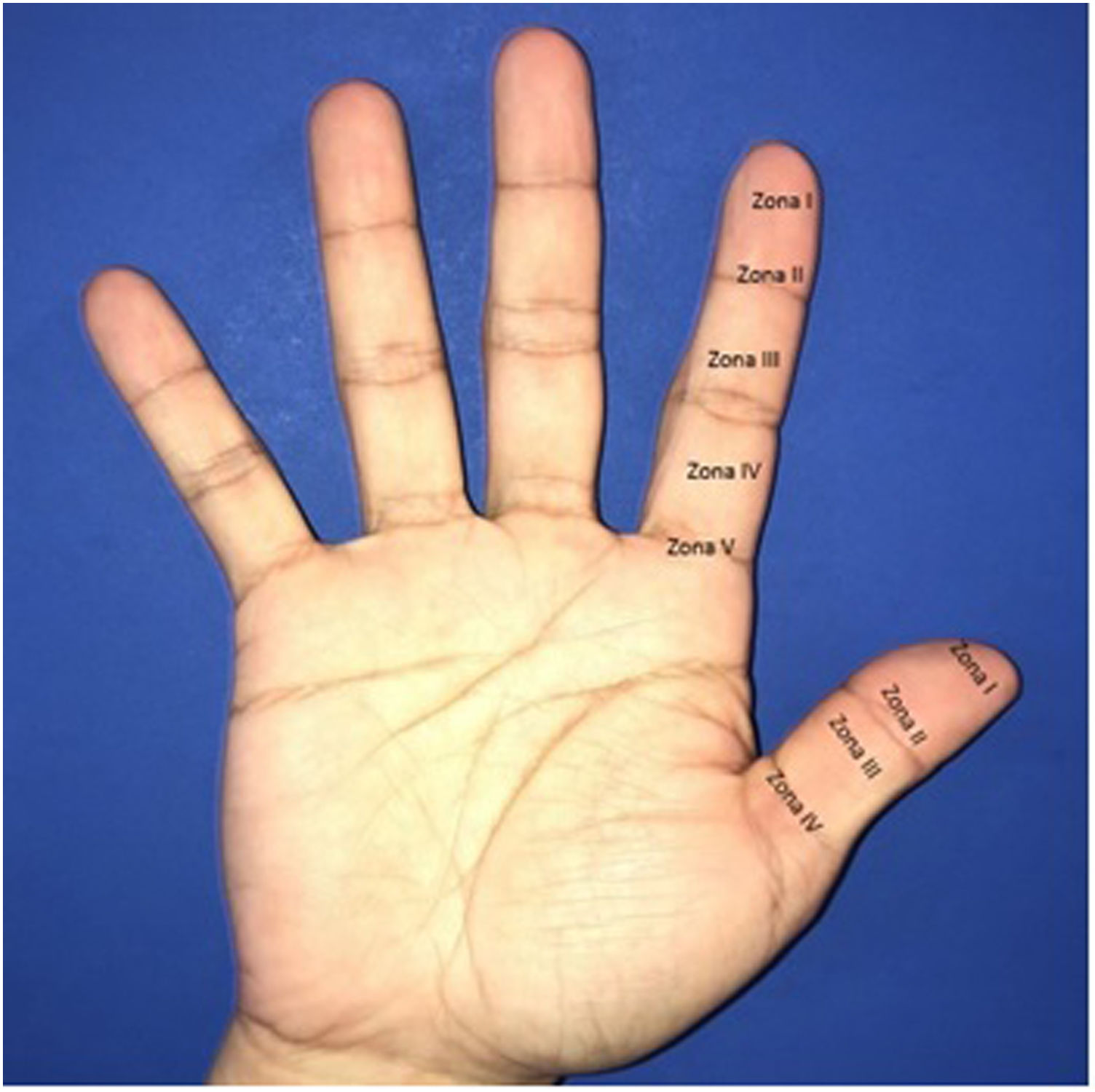
ClasificaciónSe utiliza la clasificación de Tamai, la cual es una clasificación topográfica de la zona amputada:
- •
Zona I: Distal a la inserción del FDP
- •
Zona II: Articulación interfalángica distal a la inserción del FDP
- •
Zona III: Base de la falange intermedia hasta la articulación interfalángica distal
- •
Zona IV: Base de la falange proximal hasta la inserción de FDS
- •
Zona V: Articulación metacarpofalángica y proximal a ésta.
Amputaciones a nivel V, en el pulgar, es muy difícil la reparación dada la anatomía de los nervios y de la arteria digital, a nivel de la base de la falange proximal o de la articulación metacarpofalángica, en los otros dedos, puede ser causa para no reimplantar. En la Zona IV, en esta zona como es proximal al FDS, los desenlaces no son buenos, dado por rigidez y contractura. Zona III, Como es distal al FDS, la función del dedo puede estar preservada, Zona II a nivel de la articulación interfalángica distal y la matriz ungueal, el reimplante puede ser posible. Zona I, es la zona con mayores problemas cosméticos, posibles complicaciones como lesión de la placa ungueal y atrofia del pulpejo son frecuentes. Además de no ser posible el reimplante en la Zona I el cirujano debe estar familiarizado con los colgajos locales de la mano para proporcionarle adecuada cobertura a la punta del dedo.
Transporte de la parte amputadaLa mejor forma para transportar la parte amputada es envuelta en una gasa, puede estar o no húmeda, dentro de un recipiente plástico y ésta a su vez dentro de otro recipiente con hielo. Se recomienda no poner la parte amputada directamente en hielo, esto puede quemar el tejido o producirle vasoespasmo que no revierte.
Consideraciones prequirúgicasEl acto quirúrgico debe realizarse en un centro especializado, que cuente con salas de cirugías apropiadas, microscopio y material quirúrgico microvascular. Debe existir además una Unidad de Cuidados Intensivos para el manejo postoperatorio si lo requiere el paciente. Se debe iniciar manejo antibiótico y profilaxis antitetánica. Radiografía de la mano y de la parte amputada. Preferiblemente dos equipos quirúrgicos, uno para preparar la parte amputada y el otro para preparar la zona de la herida. El paciente debe ser preparado para un acto quirúrgico prolongado. Colocación de sonda Foley, proteger la prominencias óseas, medidas antiembólicas, medidas para prevenir la coagulopatía. Posibilidad de anestesia general o bloqueo axilar o infraclavicular. El bloqueo neural limita el espasmo arterial. Se recomienda el uso de Torniquete neumático a la altura del brazo.
Técnica quirúrgicaEn la zona amputada y la zona de la herida, la incisión para la exploración quirúrgica debe realizarse siguiendo la línea medio lateral del dedo. La estructura neurovascular debe ser liberada del tejido circundante y limpiar la íntima. Debe realizarse además la fijación ósea, con el acortamiento aproximadamente de 5 a 10 milímetros de hueso, esto con el fin que las estructuras neurovasculares reparadas no estén bajo tensión y permitir así la adecuada cicatrización. La fijación ósea debe realizarse rápida y efectivamente, diferentes métodos pueden utilizarse desde clavos de Kirschner, hasta placas y tornillos endomedulares. Recomendamos utilizar la técnica de clavos de Kirschner bloqueados, uno de los beneficios es iniciar en menos de 48 horas y activamente la movilidad del dedo afectado14. Posteriormente a la fijación ósea, debe realizarse la reparación del tendón extensor, mediante la técnica preferida por el cirujano, igualmente el tendón flexor. Puede realizarse únicamente el reparo del tendón flexor digital profundo o del profundo y del superficial. Después de la reparación tendinosa, debe realizarse la reparación arterial, debe regularizarse los bordes según la técnica de Ackland. Recomendamos además utilizar la solución Tsai. La cual fue descrita por el Dr Tsai, Instituto Kleinert, Louisville, Kentucky. Se compone de 150 centímetros cúbicos (cc) de Lactato de Ringer más 3000 Unidades Internacionales (U) de Heparina y 30 cc de lidocaína al 1% sin epinefrina. Evita la formación de coágulos, permite la vasodilatación de los bordes de la arteria y mantiene el campo quirúrgico hidratado. Si hay defecto de longitud de la arteria, se puede realizar injerto de vena entre las arterias. Es importante retirar el torniquete previo a la anastomosis arterial y venosa. La reparación arterial se realiza previo a la reparación venosa, ya que los radicales libres que se han producido por el revascularización pueden ser eliminados por el retorno venoso del segmento distal15. La solución de Tsai, también se utiliza durante la reparación venosa. Se recomienda el reparo venoso en relación de dos venas por una arteria. Se observa estado del reparo, se continúa con el reparo nervioso con puntos sencillos del Epineuro preferiblemente con sutura no absorbible 9-0. Posteriormente se continúa con la reparación venosa. La falla del reimplante está asociada en mayor medida a la congestión venosa16. Así pues, que debe realizarse el mayor esfuerzo para reparar al menos dos venas. Puede al finalizar el reimplante liberarse el canal de Guyón, así permite mejorar el flujo arterial.
Secuencia de reparación
- 1.
Identificar las estructuras.
- 2.
Desbridamiento.
- 3.
Acortamiento óseo y fijación.
- 4.
Repara el tendón extensor.
- 5.
Reparar tendón flexor.
- 6.
Anastomosis de la arteria (Depende del tiempo de anoxia, puede requerir ser reparada después de la fijación ósea)
- 7.
Liberación del canal de Guyon
- 8.
Reparar los nervios.
- 9.
Anastomosis de la vena
- 10.
Sutura de piel
Bajo torniquete se deben realizar los pasos del 1 al 5
Avulsiones por anilloLas avulsiones por anillo suponen mayor técnica y destreza microquirúrgica, en este tipo de lesiones solo esta afectado en la mayoría de las veces tejido blando y las estructuras neurovasculares. Por tal motivo, su reparación depende en mayor medida de la correcta anastomosis de las estructuras.
La clasificación mas utilizada es la de Urbaniak17, Clase I: Circulación adecuada, manejo de tejidos blandos es suficiente, Clase II: Circulación inadecuada, requiere reparación vascular, Clase III: Avulsión completa o Amputación completa, aunque la reparación puede ser viable, la función final esta limitada. Posteriormente Kay18 realizó la modificación a la Clasificacion de Urbaniak, I. Circulación adecuada con o sin lesión esquelética, II. Circulación inadecuada no lesión esquelética, IIa. Circulación arterial inadecuada, IIv. Circulación venosa inadecuada. III. Circulación inadecuada fractura o lesión articular, IIIa. Circulación arterial inadecuada, IIIv. Circulación venosa inadecuada. IV. Amputación completa. Finalmente Adani19 agregó a la subclasificación IVd: Amputación distal a la inserción del FDS, IVp: Amputación proximal a la inserción del FDS, IVi: Avulsión completa sin lesión tendinosa.
Para el reparo, es importante realizar la anastomosis de 1 arteria y 2 venas, se puede utilizar además injerto cutáneovenoso, utilizar la arteria radial o cubital del dedo vecino si hay lesión proximal de la arteria digital y fijación con clavos de kirschner19. Es importante tener en mente siempre que se realice este reparo la necesidad de realizar injerto de vena para reparar las estructuras vasculares.
Los desenlaces según el tipo de lesión en la clasificación de Urbaniak, Clase I, por definición no requiere revascularización, requiere manejo de tejidos blandos, realizando curación y cambio de vendajes sin requerir intervenciones adicionales y completa función del dedo afectado, con un arco de movilidad final de 225° y arco de movilidad de la articulación interfalángica proximal de 94.4°. Clase II, en la cual requiere manejo microquirúrgico de una arteria y dos venas, requiere injerto de vena en la mayoría de los casos en la anastomosis arterial, los desenlaces son buenos, con un arco de movilidad final de 208° y de la articulación interfalángica proximal de 88.3°, discriminación de dos puntos de 5 a 10 milímetros (mm), teniendo una taza de amputación hasta de 5.9%. Clase III, El tratamiento inicial es la amputación, si se decide realizar el reimplante puede utilizarse injertos vascularizados, injerto de vena. Arco de movilidad hasta de 168.2° y sensibilidad con discriminación de dos puntos 10.5mm, hay datos que asocian la sobrevida después del reimplante hasta un 88%20. En la clasificación IV, los desenlaces se asocian con arco de movilidad 185°, discriminación de dos puntos varía de 9 hasta 15mm21. Un hallazgo importante es la ausencia de dolor en cerca del 90% de los pacientes posterior al reimplante22.
Complicaciones posteriores a la reparación también son comunes, cerca de un 30%, son frecuentes las contracturas en flexión, intolerancia al frío, malunión, deformidad en botonera, infección por hongos, osteomielitis, artrosis postraumática. Complicaciones después de la amputación en un 15% hipersensibilidad, neuroma, efecto de cuadriga.
Medidas PostoperatoriasDebe mantenerse la extremidad elevada para permitir el retorno venoso así evitar la congestión venosa. Ambiente cálido para evitar el vasoespasmo, la habitación debe estar con una temperatura mayor de 30°C Las primeras 48 horas son las más críticas, es aquí donde se observa la mayor incidencia de trombosis. Se debe mantener al paciente en ayuno por 24 horas por si es necesaria la reintervención. Además se recomienda una dieta regular que no incluya cafeína ni chocolate, se ha demostrado que la ingesta de estos alimentos produce vasoconstricción23. Al igual, debe evitar fumar, ya que el tabaquismo puede aumentar el riesgo de complicaciones. El paciente debe tener una analgesia adecuada y manejo antibiótico profiláctico. El vendaje debe ser evaluado diariamente, evitando así algún tipo de torniquete que pueda aumentar el riesgo de congestión venosa. Se debe realizar la medición de la temperatura del dedo reimplantado frecuentemente, la temperatura debe estar alrededor de 32°C, si hay descenso de más de 2°C debe informarse rápidamente al cirujano.
AnticoagulaciónAun no existe un protocolo establecido sobre cual es el mejor tratamiento de anticoagulación durante el reimplante24. El 90% de la trombosis arterial ocurre en el primer día postoperatorio, mientras que la trombosis venosa ocurre después del primer día en un 42%25. Existe diferentes medicamentos que pueden ser utilizados como agentes anticoagulantes, entre ellos: La Heparina, es el anticoagulante mas utilizado. Presenta unas complicaciones muy frecuentes tales como: Aumento del sangrado de la zona reparada, crea hematomas alrededor de la reparación y produce trombocitopenia, otra desventaja es que es dosis dependiente y es muy impredecible. Heparinas de Bajo Peso Molecular, la mas utilizada, la Dalteparina, se puede utilizar Enoxaparina a razón de 2 miligramos (mg)/Kilogramo (Kg) de peso, presentando menor riesgo de sangrado y efectos secundarios que la Heparina. Dextran, se utiliza a razón de 25 mililitros (mL) por hora (hr) en infusión previamente 50mL en bolo, se continúa 5-7 días postoperatorio, sintetizado del Leuconostoc mesenteroides streptococcus, es el agente con mayores efectos adversos como la anafilaxia, edema pulmonar, edema cerebral y falla renal. La aspirina, Una dosis 3mg/kg es la dosis recomendada para el bloqueo de la ciclooxigenasa, pero se acepta 325mg vía oral desde el primer día postoperatorio hasta el 7 día postoperatorio26.
Otras RecomendacionesEl uso de sanguijuelas puede estar indicada durante la congestión venosa posterior a la reparación microquirúrgica, la congestión venosa es una causa de la falla del reimplante o de la revascularización. El uso de sanguijuelas es útil porque mejora el retorno venoso hasta que se establezca la angiogénesis. La forma en la cual actúa la sanguijuela es la succión permanente de la sangre y además secreta Hirudina sustancia que inhibe la trombina mejorando el retorno venoso por persistencia del sangrado en la zona de inclusión de la sanguijuela. Consideración especial con la sanguijuela, puede producir infección iatrogénica por Aeromonas (A. hydrophila) y su profilaxis debe realizarse con Ciprofloxacina o Trimetropim sulfametoxazol27. Ocasionalmente requiere transfusiones sanguíneas. Otra recomendación es retirar la placa ungueal, permitir el sangrado activo por el lecho y realizar una herida tipo boca de pescado en la punta del dedo disminuye la congestión venosa y permite el flujo sanguíneo.
Hay estudios que demuestran que se puede realizar el reimplante durante 12 horas posteriores a la lesión. No hay diferencia en la sobrevida entre el reimplante realizado inmediatamente o aquel en el que se espera doce horas para realizar el procedimiento quirúrgico. Cuando hay necesidad de reimplantar múltiples dedos amputados, mantener los demás dedos en cadena de frío e iniciar reimplante uno por uno28,29.
Tabaquismo, se continúa con la hipótesis que el tabaquismo aumenta el riesgo de trombosis y probablemente aumentaba el riesgo de complicaciones, en el año 2000, Chang30 realizó un estudió en el cual comprobó que no había relación de las complicaciones asociadas al tabaquismo, este estudio fue realizado en colgajo miocutáneo del recto abdominal para la reconstrucción mamaria. He31 en su cohorte de 102 pacientes, no encontró relación con el tabaquismo y el riesgo de falla después del reimplante, como tampoco esta asociado a la Diabetes Mellitus o a la Hipertensión Arterial. En el trabajo realizado por Waikakul se encontró pobre desenlace entre los paciente fumadores, de un total de 72 fumadores, 28 tuvieron falla del reimplante (38%), y de los no fumadores 480, 16 tuvieron falla del reimplante (3.3%).
RehabilitaciónSe recomienda utilizar férula en posición de seguridad posterior a la intervención quirúrgica, férula palmar, extensión de la muñeca 30 grados, flexión de la articulación metacarpofalángica a 60 grados y extensión de las articulaciones interfalángicas. Se debe iniciar prontamente los rangos de movilidad de los dedos no afectados. A la octava semana postoperatoria, se debe iniciar los arcos de movilidad pasivos y activos, movilidad fina, escribir, utilizar objetos pequeños. Se recomienda rehabilitación activa después de la décima semana. Es de vital importancia la movilidad pasiva inmediatamente posterior al reimplante siempre y cuando no afecte la osteosíntesis. Al finalizar el protocolo de rehabilitación es muy frecuente que exista limitación para la flexión de la articulación interfalángica distal. En tal motivo se recomienda la artrodesis de esta articulación32,33.
Desenlaces finalesLa sobrevida de los dedos reimplantados varía hasta un 90%, la discriminación de dos puntos, depende al final del tipo de lesión. Si es por aplastamiento recobran discriminación de 15mm, si es por corte fino o guillotina, hasta 8mm. Los pulgares recobran sensibilidad hasta un 61% y los dedos de la mano hasta un 54%. El arco de movilidad final de los dedos puede llegar hasta 129°. En el cuestionario de funcionalidad (The Disabilities of the Arm, Shoulder and Hand (DASH) score) reimplante de pulgar 10, dedo único 11.2, múltiples dedos 16.134,35.
ComplicacionesExisten complicaciones inmediatas al reimplante. Infecciones, sangrado activo, anemia secundario al sangrado que pueden desarrollar los pacientes en la zona de la anastomosis, por tal motivo debe realizarse conteo de hemoglobina y de hematocrito. La tromobosis venosa es la causa mas frecuente de falla en el reimplante. Por tal motivo, debe identificarse lo más pronto posible. Los signos que se acompañan con la disminución del flujo o de la tromobosis son: Pérdida de la señal del Doppler, disminución del llenado capilar, disminución mayor de 2°C en una hora comparada con el dedo control, mas de una hora con temperatura menor de 30°C. Puede utilizarse la pulsooximetría para identificar variaciones que hagan sospechar oclusión.
Existen además complicaciones asociadas con la zona de la amputación. Zona I Amputación distal: Distal a la inserción del FDP, las complicaciones mas frecuentes son la atrofia del pulpejo, demora en el proceso de cicatrización secundario a menor aporte sanguíneo, deformidad de la uña secundario a falta de soporte óseo. Zona I amputación proximal: Entre el FDP y el FDS, las complicaciones mas frecuentes son: Maluniones, neuromas y deformidad en lumbrical plus. Zona II: Amputación entre la articulación metacarpofalángica y proximal a la inserción del FDS, efecto de cuadriga, formación de neuromas, puede existir insuficiencia arterial a este nivel y finalmente las adherencias tendinosas36. Los procedimientos secundarios mas frecuentes se han descrito entre, Z plastia para liberación de contractura, tenolisis, y mal uniones37. Transcurrido 3-6 meses se puede realizar una nueva intervención quirúrgica para realizar tenolisis, liberación de adherencias y de las contracturas articulares. Intolerancia al frío es otra complicación muy frecuente posterior al reimplante
Para aquellos dedos que no sobreviven, se puede recomendar cirugía de reconstrucción. Transferencia del dedo índice al pulgar, aumento del primer espacio interóseo así darle función al primer metacarpiano, transferencia dedo del pie al dedo de la mano o al pulgar siguiendo los principios de Litter y Morrison para el pulgar: Un pulgar móvil, con sensibilidad, que puede oponerse, estable y adecuada longitud38. Inclusive colgajos libres osteofasciocutáneos39.
Finalmente y como recomendación de los autores, la cirugía microvascular puede mejorarse día a día mediante práctica en modelos animales no vivos40.
Fuentes de FinanciaciónRecursos propios de los autores.
Conflicto de interésNo presenta conflicto de interés.