El dolor lumbar inespecífico mecánico (DLIM) es la principal causa de incapacidad laboral y el mayor generador de costos directos e indirectos en la atención de cualquier sistema de salud. No existe ninguna prueba clínica para diagnosticar el DLIM. En el año 2004 se diseñó una prueba para el diagnóstico clínico del DLIM.
Materiales y métodosSe realizó un estudio prospectivo de cohortes con 183 pacientes que tuvieran dolor lumbar no radicular y presentaran una prueba de extensión en bípedo de los isquiotibiales (PEBI) positiva desde 2004 hasta 2014. El 100% de los pacientes incluidos en la cohorte fueron rehabilitados mediante el protocolo de McKenzie modificado por los autores hasta que el dolor desapareció o el paciente se estancó en la mejoría de su rehabilitación. Adicionalmente se midieron la existencia de factores anatómicos relacionados con el dolor mediante imágenes diagnósticas.
ResultadosEn el momento del ingreso, todos los pacientes presentaban una PEBI positiva. Todos contaban con imágenes diagnósticas, con un dolor medido en escala visual análoga (EVA) con una media de 7,7 (rango: 2-10/10), la media de tiempo de seguimiento fueron 2,24 meses (rango: 1-6 meses), con una media de sesiones de terapia física de 20,94 (rango: 10-60) y se logró una negativización de la PEBI en el 100% de los pacientes con una p=0,05 y una mejoría del dolor medida en EVA al egreso con una media de 0,84 (rango: 0-3/10; p=0,05).
DiscusiónLa PEBI es una prueba útil para el diagnóstico del DLIM, con un valor predictivo positivo del 100%.
Nivel de evidencia clínicaNivel II.
Mechanical origin low back pain (MLBP) is the leading cause of work disability and the largest generator of direct and indirect care costs of any health system. There is no medical test to diagnose MLBP, although a test was designed in 2004 for the clinical diagnosis of MLBP.
Materials and methodsA prospective cohort study was conducted on 183 patients with non-radicular back pain and had a positive Hamstring Biped Extension Test (HBET) from 2004 to 2014. All (100%) of the patients included in the cohort were rehabilitated using the McKenzie protocol until the pain disappeared, or the patients were unable to improve their rehabilitation process. Additionally, the presence of related anatomical pain generating factors was assessed using various diagnostic imaging tests (MRI, scintigraphy, etc.).
ResultsAll patients had a positive HBET when they were included in the cohort. All had diagnostic imaging performed. The pain measured on a visual analogue scale (VAS) had a mean of 7.7 (range 2-10/10). There was a mean follow-up time of 2.24 months (range 1-6 months), with a mean of 20.94 (range 10-60) physiotherapy sessions. A negative result was obtained for the HBET in 100% of patients (P=.05). There was a mean improvement of 0.84 (range 0-3/10, P=.05) on the VAS pain measurement at discharge.
DiscussionThe HBET is a useful clinical test for the diagnosis of MLBP, with a positive predictive value of 100%. Low back pain was not associated with diagnostic image tests findings in our cohort in the presence of a positive HBET.
Evidence levelII.
El dolor lumbar es una patología frecuente, con una prevalencia reportada en la población general del 75 al 84% y se estima que afecta a 632 millones de personas en todo el mundo. Representa la principal causa de incapacidad laboral y el mayor generador de costos en cualquier sistema de salud. En Estados Unidos, los costos directos se estiman entre 20.000 y 98.000 millones de dólares y los costos indirectos hasta 200.000 millones de dólares1,2.
No existe ningún sistema de clasificación diagnóstica universalmente aceptado, pero se resaltan dos grupos: dolor lumbar específico y dolor lumbar inespecífico mecánico (DLIM), basados en la capacidad del médico para diferenciar la causa anatopatológica de base. El DLIM corresponde al 85% de todos los dolores lumbares, se localiza entre la duodécima costilla y el pliegue glúteo, y es reportado como una sensación de rigidez o tensión aunque es imposible identificar la causa anatomapatológica específica del dolor, como contractura muscular, malignidad, infección, fractura, trastornos inflamatorios, etc. Depende de la capacidad clínica del examinador descartar causas específicas del dolor, lo cual solo es posible en menos del 15% de los casos3,4.
Los exámenes imagenológicos en el diagnóstico del DLIM, especialmente la resonancia magnética5,6, presentan una pobre correlación clínico-imagenológica, debido a la existencia de múltiples hallazgos con una pobre correlación con los síntomas descritos por el paciente y los signos hallados en la exploración física de este. Se demuestra una pobre eficacia diagnóstica para diferenciar entre una causa mecánica y otro tipo de causa, ya sea esta facetaria, discal o radicular, por lo que su uso es extensivo, una forma de defensa médica frente a las actuaciones médico-legales por encima de una verdadera herramienta diagnóstica de la causa del DLIM.
Existen múltiples pruebas clínicas para el diagnóstico del DLIM, pero todas han demostrado baja sensibilidad y especificidad7. En el año 2004, los dos autores senior del estudio (Herrera y Reina) diseñaron una prueba diagnóstica, denominada prueba de extensión en bípedo de los isquiotibiales (PEBI), un signo simple, rápido y reproducible que puede realizar cualquier profesional involucrado en el manejo del dolor lumbar. El objetivo del estudio es la validación de la PEBI como signo clínico para establecer un diagnóstico diferencial entre DLIM (de origen primordialmente muscular) y dolor lumbar específico.
Materiales y métodosPara determinar la aplicación clínica de la PEBI en el diagnóstico del DLIM se creó una cohorte prospectiva enmascarada, en la cual se evaluó a 183 pacientes con diagnóstico clínico de DLIM. Estos fueron atendidos por los autores entre octubre de 2004 y septiembre de 2014 en la ciudad de Bogotá (Colombia). En el momento del ingreso, todos los pacientes presentaban una PEBI (+) positiva, estudios diagnósticos imagenológicos de columna lumbar (radiografía, resonancia magnética y gammagrafía ósea de tres fases o una combinación de las tres) y fueron rehabilitados según el protocolo de McKenzie modificado por los autores con seguimiento hasta la desaparición del dolor o el estancamiento de la mejoría8.
La PEBI se realizó con los pacientes con la posición anatómica en bípedo. Se elevó el miembro inferior derecho sobre una superficie de apoyo de 30cm, con flexión de cadera de 30° y extensión de rodilla completa y tobillo en dorsiflexión máxima tolerada. La posición se mantuvo durante un minuto y se cambió la extremidad, siempre teniendo en cuenta que la rotación de la cadera debe ser neutra en las dos extremidades para que se produzca un bloqueo de la basculación de la pelvis sobre la cadera que se encuentra en extensión. La prueba se realizó en ambas extremidades y posteriormente se le solicitó al paciente que caminara un trayecto de 10m. Si el dolor mejoraba o desaparecía, el signo se consideraba positivo (figs. 1–3).
En los pacientes en quienes la PEBI fue positiva se estableció un diagnóstico de DLIM y se los incluyó en la cohorte para manejo con fisioterapia mediante protocolo de McKenzie modificado por los autores con el fin de corregir exclusivamente los síntomas musculares como origen del dolor, sin tener en cuenta los hallazgos encontrados en los exámenes paraclínicos.
El protocolo de rehabilitación de McKenzie modificado por los autores fue el siguiente:
- •
Terapia sedativa con ultrasonido de baja penetrancia, contraste y masoterapia.
- •
Ejercicios en extensión de lumbares bajos.
- •
Fortalecimiento de abdominales.
- •
Estiramientos de isquiotibiales en bípedo.
Se evaluaron la edad, el sexo, la existencia de PEBI en el momento del ingreso y al terminar el tratamiento, así como el dolor mediante EVA en el momento del ingreso y al finalizar el tratamiento. También se valoró la existencia de retracciones de isquiotibiales o no, y la paresia de abdominales. Adicionalmente, en las imágenes diagnósticas se evaluaron el reporte de discopatía lumbar, la artrosis facetaria o la existencia de ambas patologías.
El tamaño de la muestra fue medido para una población homogénea, con una probabilidad de error de tipo 1 de 0,05 y un poder de beta del 95% para disminuir la posibilidad de error de tipo 2 para una muestra calculada de 183 individuos de estudio.
Para el análisis estadístico se utilizó el programa PSPP, con medición de frecuencias, medias, medianas y desviaciones estándar. Para el análisis descriptivo y para las pruebas analíticas se utilizaron las pruebas de la t de Student y la regresión lineal para las variables de distribución normal, y la prueba de la χ2 para las variables de distribución no normal, con una significancia estadística del 95% (p=0,5) y el poder del 90% (¿=0,1). El análisis estadístico fue enmascarado.
El estudio fue considerado de bajo riesgo para los pacientes y aprobado por el Comité de Ética de la Fundación CIMB con lo que así se cumplía con las normas técnicas y administrativas para la investigación en salud incluidas en la resolución 008430 de 1993 del Ministerio de Salud de la República de Colombia (Artículo 17).
ResultadosTodos los pacientes terminaron el estudio (n=183) con una media de edad de 34,81 años y desviación estándar (DE) de 16,27 (rango: 18-96). No se realizó estratificación de edades ya que, al realizar regresión lineal entre la edad y EVA de egreso, se encontró que no existía correlación como se observa en la tabla 1.
Correlación entre edad y valor de la escala visual análoga de egreso
| Resumen del modelo | |||
|---|---|---|---|
| R | R cuadrada | R cuadrada ajustada | Error estándar del estimador |
| 0,20 | 0,04 | 0,04 | 15,97 |
| ANOV | |||||
|---|---|---|---|---|---|
| Suma de cuadrados | df | Cuadrado medio | F | Sign. | |
| Regresión | 2.015,15 | 1 | 2.015,15 | 7,90 | 0,005 |
| Residual | 46.167,16 | 181 | 255,07 | ||
| Total | 48.182,31 | 182 | |||
| oeficientes | |||||
|---|---|---|---|---|---|
| Coeficientes no estandarizados | Coeficientes estandarizados | ||||
| B | Error estándar | Beta | T | Sign. | |
| (Constante) | 38,04 | 1,65 | 0,00 | 23,09 | 0,000 |
| EVA al egreso | −3,86 | 1,37 | −0,20 | −2,81 | 0,005 |
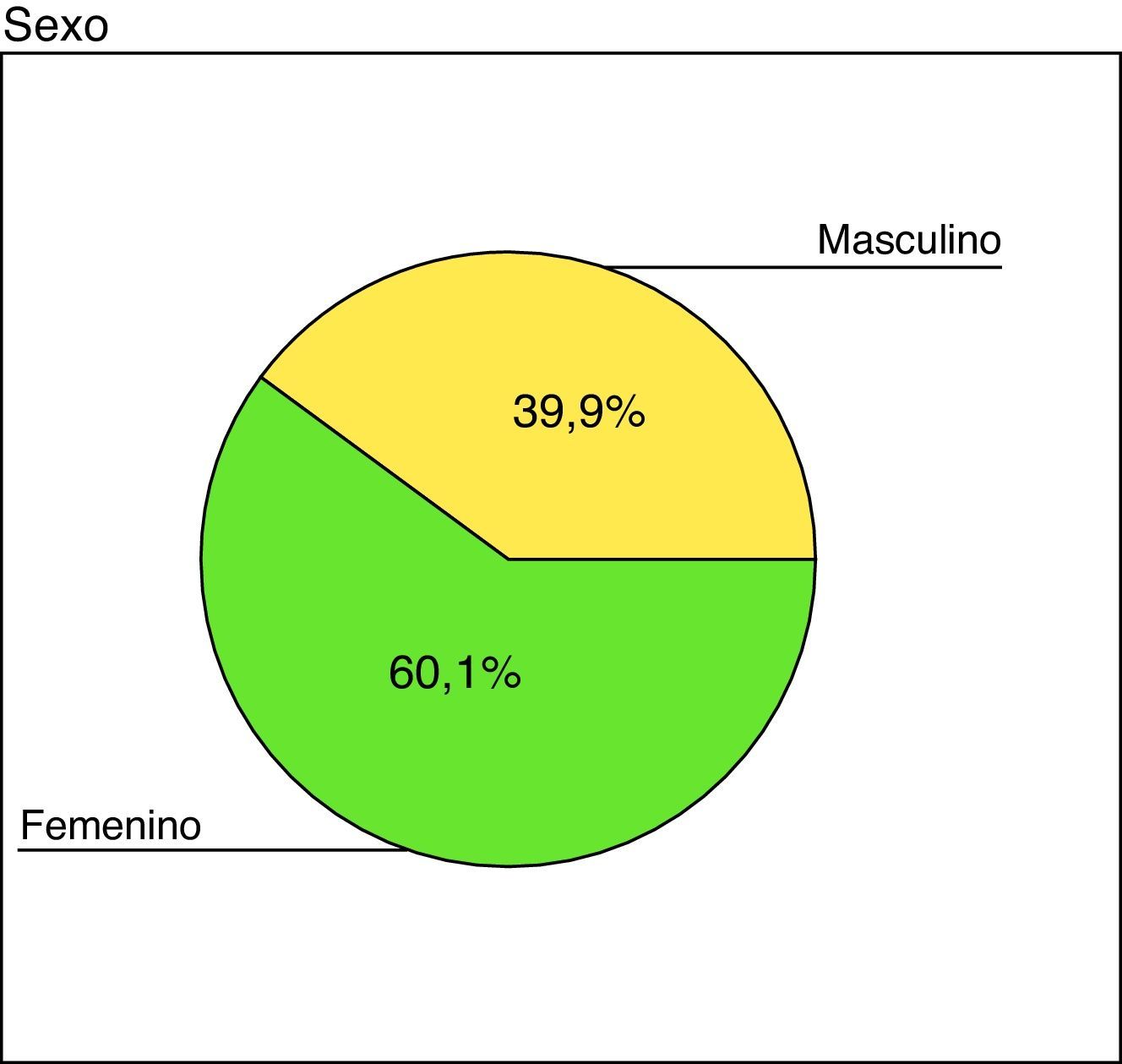
Se estudió a 73 hombres (39,89%) y 110 mujeres (60,11%). La distribución por sexo se puede observar en la figura 4.
Todos los pacientes presentaron una PEBI positiva al inicio del tratamiento. El 100% de los pacientes presentó retracción de isquiotibiales en el momento del ingreso; 117 pacientes (63,93%) presentaron paresia de abdominales y 66 tuvieron ausencia de esta (36,07%). La EVA al ingreso reportó una media de 7,7, DE de1,5 (rango: 2-10).
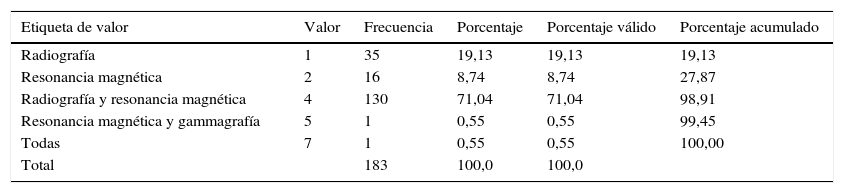
A todos los pacientes se les solicitaron imágenes diagnósticas al inicio del tratamiento con la distribución que se observa en la tabla 2. 113 pacientes (61,75%) reportaron imágenes dentro de límites normales; 8 pacientes (4,37%), artrosis facetaria; 45 pacientes (24,59%), discopatía lumbar, y 17 pacientes (9,29%) presentaron simultáneamente artrosis facetaria y discopatía lumbar.
Distribución de imágenes diagnósticas
| Etiqueta de valor | Valor | Frecuencia | Porcentaje | Porcentaje válido | Porcentaje acumulado |
|---|---|---|---|---|---|
| Radiografía | 1 | 35 | 19,13 | 19,13 | 19,13 |
| Resonancia magnética | 2 | 16 | 8,74 | 8,74 | 27,87 |
| Radiografía y resonancia magnética | 4 | 130 | 71,04 | 71,04 | 98,91 |
| Resonancia magnética y gammagrafía | 5 | 1 | 0,55 | 0,55 | 99,45 |
| Todas | 7 | 1 | 0,55 | 0,55 | 100,00 |
| Total | 183 | 100,0 | 100,0 | ||
Los pacientes recibieron una media de 20,94 sesiones y DE de 11,92 (rango: 10-60 sesiones), para un seguimiento con una media de 2,24 meses y DE de 1,41 (rango: 1-6 meses).
Al final de la rehabilitación, todos los pacientes presentaron una negativización de la PEBI (p<0,5), con una disminución del dolor medido en EVA a una media de 0,84 (DE: 0,86; rango: 0-2). Al realizar el análisis de la correlación de las imágenes diagnósticas y el resultado de la intervención mediante la evaluación del dolor, no se encontró correlación, como se observa en la tabla 3.
Regresión lineal entre imágenes diagnósticas y dolor al terminar el tratamiento
| Resumen del modelo | |||
|---|---|---|---|
| R | R cuadrada | R cuadrada ajustada | Error estándar del estimador |
| 0,03 | 0,00 | 0,00 | 1,10 |
| ANOVA | |||||
|---|---|---|---|---|---|
| Suma de cuadrados | Df | Cuadrado medio | F | Sign. | |
| Regresión | 0,23 | 1 | 0,23 | 0,19 | 0,664 |
| residual | 219,45 | 181 | 1,21 | ||
| Total | 219,68 | 182 | |||
| Coeficientes | |||||
|---|---|---|---|---|---|
| Coeficientes no estandarizados | Coeficientes estandarizados | ||||
| B | Error estándar | Beta | T | Sign. | |
| (Constante) | 1,85 | 0,11 | 0,00 | 16,28 | 0,000 |
| EVA al egreso | −0,04 | 0,09 | −0,03 | −0,44 | 0,664 |
El DLIM es una entidad que afecta a los pacientes adultos sin distinción de edad o preferencia por sexo. Se considera que esta patología es benigna y sus síntomas tienden a mejorar a las 6 semanas9, lo cual está acorde con nuestro modelo de intervención, con una mejoría del 100% de los pacientes a los 2,24 meses (10 semanas) después de iniciado el tratamiento.
Savage en 199710 confirmó la existencia de imágenes diagnósticas consideradas anormales en el 53% de los pacientes con existencia de dolor lumbar. Al correlacionarse con nuestro estudio, encontramos que las imágenes diagnósticas fueron normales en el 61,75% de los pacientes con la existencia de hallazgos patológicos únicamente en el 38,25% de los pacientes con dolor lumbar. Al no encontrar correlación entre el resultado funcional del paciente y los hallazgos en las imágenes diagnósticas, tras confirmarlo por Nakipoğlu en 2008, fue imposible demostrar que las alteraciones radiológicas en la columna lumbar fueran un factor pronóstico importante del resultado terapéutico y del comportamiento biomecánico de la columna lumbar. Esto nos hace inferir la existencia de hallazgos «anormales», los cuales son compensados biomecánicamente por el paciente, lo que le permite una funcionalidad «normal» y una posible transferencia de cargas de forma descendente desde la columna lumbar. Se deben realizar estudios biomecánicos sobre el efecto de los músculos poliarticulares en la columna lumbar y la posible transferencia de carga a distal y proximal, como se ha descrito en estudios de otros segmentos anatómicos como el pie y el tobillo11.
Las imágenes diagnósticas no presentaron correlación estadística con la causa del dolor y, a pesar de encontrar hallazgos sugestivos de componente discal y facetario, los pacientes mejoraron al realizar protocolo de rehabilitación de McKenzie modificando por los autores, en un período corto de tiempo (2,245 meses), lo cual demostró la existencia de un componente de trasferencia de cargas, alterado por un desequilibrio muscular, el cual mejora los síntomas al ser corregido12.
McGregor13 reportó la disminución de los arcos de movimiento en la columna lumbar asociados con la disminución de la velocidad de los movimientos de esta, como causante del DLIM, posiblemente secundario al miedo o al dolor del paciente; aunque no se midió el miedo y la velocidad en esta investigación, consideramos que, al mejorar el dolor y rehabilitarse las retracciones de isquiotibiales, el paciente mejora la funcionalidad y la capacidad de realizar sus actividades previas al desencadenamiento del dolor; se requieren estudios sobre tiempos de retorno a la funcionalidad previa al dolor desde los ámbitos laboral, funcional y lúdico para confirmar esta afirmación.
Se considera que la PEBI es un signo clínico que permite el diagnóstico del DLIM, el cual está causado principalmente por la sobrecarga muscular que produce la retracción de isquiotibiales y la consecuente basculación repetitiva de la pelvis durante la marcha en la musculatura lumbar, la cual se fatiga y se contractura, y causa dolor. Encontramos un valor predictivo positivo del 100% de la PEBI para establecer el diagnóstico de DLIM, independientemente de los hallazgos de las imágenes diagnósticas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEl presente estudió se financió por recursos propios de los investigadores y de la Fundación CIMB (Colombia).
Conflicto de interésLos autores no presentan conflicto de interés de ningún tipo durante la realización de este estudio
A la fundación CIMB (Colombia).