Las alteraciones de las líneas de Gilula en la radiología simple, proyección posteroanterior de muñeca, permiten diagnosticar precozmente las luxaciones perilunares. Nuestro objetivo es evaluar la variabilidad intraobservador e interobservador de las líneas de Gilula en las luxaciones perilunares y la concordancia entre diferentes perfiles de los traumatólogos participantes.
Materiales y métodosSeis observadores evaluaron dos veces 30 radiografías posteroanteriores del carpo, 15 con diagnóstico confirmado de luxación perilunar y 15 sin lesiones. Estos observadores eran residentes, cirujanos ortopédicos no especializados en patología de mano y cirujanos de mano. Debían clasificarlas en sanas o patológicas atendiendo solamente a las líneas de Gilula. Se calculó la variabilidad intraobservador e interobservador mediante el coeficiente Kappa.
ResultadosLa concordancia intraobservador fue muy buena (0,867-1,000) en residentes y en cirujanos de mano, y moderada o buena (0,553-0,795) en cirujanos ortopédicos no especialistas en cirugía de mano.
La concordancia interobservador fue muy buena (0,875) entre cirujanos de mano, y buena entre los adjuntos no especialistas en mano (0,679) y los residentes (0,751).
La concordancia interobservador fue mayor entre residentes y cirujanos de mano (Kappa 0,875, concordancia muy buena) que entre residentes y adjuntos de otras subespecialidades (Kappa 0,702, concordancia buena).
ConclusiónLa observación de las líneas de Gilula es un buen método diagnóstico en caso de sospecha de luxación perilunar, con una buena concordancia intra e interobservador tanto en traumatólogos residentes o no, sean o no especialistas en cirugía de la mano.
Alteration of Gilula's lines in the posteroanterior (PA) radiology of the wrist is a sign of perilunate dislocation. Our objective is to evaluate the intraobserver and interobserver variability of the Gilula lines in perilunate dislocations and the agreement between general orthopaedic surgeons, hand surgeons and residents of orthopaedic surgery, who participated in the study.
Materials and methodsSix observers evaluated 30 PA carpal X-rays, including 15 with a diagnosis of perilunate dislocation and 15 without carpal lesions. These observers were the residents of orthopaedic surgery; orthopaedic surgeons not specialised in hand pathology and hand surgeons. All had to classify the X-rays as normal or pathological attending only to Gilula's lines. We calculated the intraobserver and interobserver variability using the Kappa coefficient.
In this study, we have discussed indistinctively of concordance, agreement and variability as synonyms.
ResultsIntraobserver concordance was very good (0.867–1.000) in residents and in hand surgeons, and moderate or good (0.553–0.795) in general orthopaedic surgeons.
Interobserver concordance was very good (0.875) among hand surgeons, while it was good among general orthopaedic surgeons (0.679) and residents (0.751).
Interobserver concordance was greater among residents and hand surgeons (Kappa 0.875, very good agreement) than among residents and general orthopaedic surgeons (Kappa 0.702, good agreement).
ConclusionThe observation of Gilula lines is a good diagnostic method in case of suspicion of perilunate dislocation, with good intraobserver and interobserver agreement both in traumatologists in training and those who are already trained, whether or not they are specialists in hand surgery.
La luxación perilunar es una lesión grave e incapacitante que necesita de una reducción y estabilización urgente para prevenir complicaciones tardías (rigidez de muñeca, inestabilidad crónica, artrosis)1,2. Esta lesión no se diagnostica hasta en un 25% de los casos, considerándose crónica cuando ha permanecido sin reducir durante más de 6 semanas2.
El diagnóstico de la lesión es clínico y radiológico, siendo muy importante el reconocimiento de los tres arcos o líneas de Gilula en la proyección posteroanterior (PA) de muñeca, que estarían alterados en las luxaciones perilunares3.
El objetivo de este estudio es evaluar la concordancia interobservador e intraobservador de la evaluación de los tres arcos de Gilula en la proyección PA de la radiografía simple de muñeca para el diagnóstico de luxación perilunar. Como objetivo secundario, se pretende valorar si existen diferencias de variabilidad entre la observación de la radiografía simple del carpo por residentes, traumatólogos generales o cirujanos de mano para el diagnóstico de la luxación perilunar.
Materiales y métodosSe seleccionó una muestra de 15 radiografías simples de muñeca, proyección PA, con diagnóstico de luxación perilunar en cualquiera de los estadios de Mayfield1. Estas radiografías fueron seleccionadas entre los 23 pacientes mayores de 18 años diagnosticados de forma aguda entre mayo de 2008 y abril de 2017 en base a la calidad de la proyección radiográfica. Todos los pacientes seleccionados eran hombres de una edad media de 41 años (rango 20-68 años). Diez muñecas eran izquierdas y 5 eran derechas.
A estas imágenes se añadieron 15 radiografías de muñeca en proyección PA sin patología en el carpo, procedentes de pacientes vistos en consultas externas de Cirugía Ortopédica y Traumatología durante el mes de agosto de 2017 y a los que se les había realizado un estudio de radiología simple del carpo por otros motivos. Todos los pacientes seleccionados eran hombres para poder hacerlos comparables con los pacientes del otro grupo, y tenían una edad media de 49 años (rango 19-86 años). Seis muñecas eran izquierdas y 9 derechas.
Un total de 6 observadores evaluaron las imágenes: 2 residentes de Cirugía Ortopédica y Traumatología (de 2° y 4° años de formación), 2 cirujanos ortopédicos dedicados a la Cirugía de la Mano y 2 cirujanos ortopédicos dedicados a otras subespecialidades diferentes a la Cirugía de la Mano.
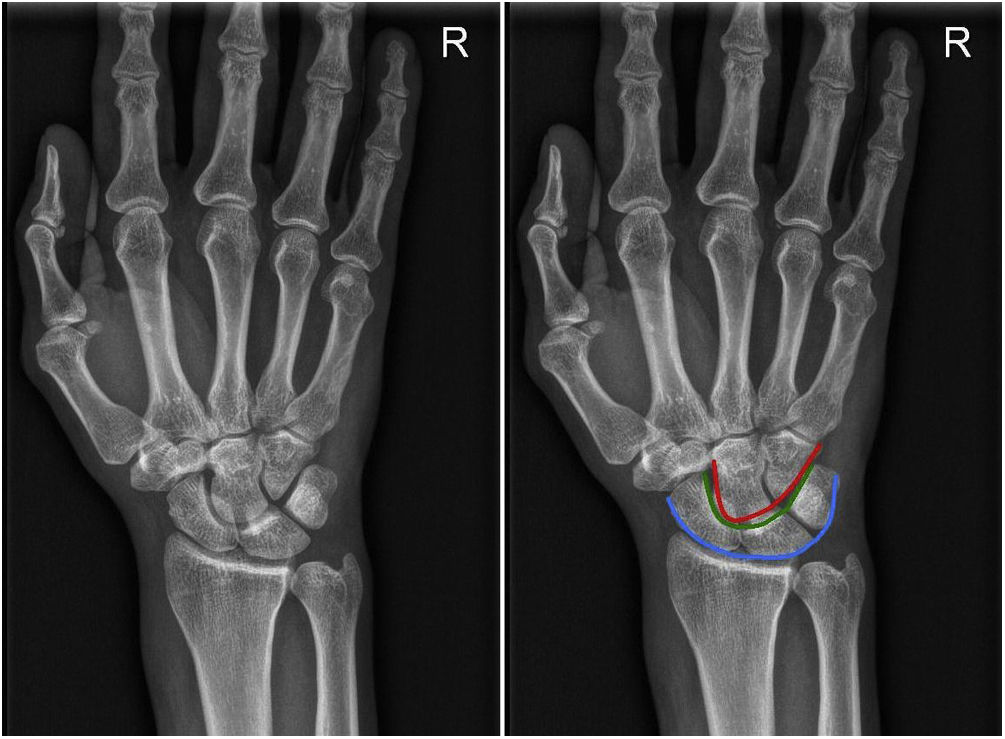
Las imágenes fueron enviadas a los observadores mediante correo electrónico en una presentación PowerPoint (Microsoft Office 2010; Microsoft, Redmond, Washington) en el que, tras una breve explicación de los arcos de Gilula que incluía una imagen demostrativa (fig. 1), se presentaban las 30 imágenes, patológicas y normales, mezcladas aleatoriamente (fig. 2). Los observadores sólo tenían que decir si la imagen mostrada era normal o patológica, o lo que es lo mismo, si las líneas de Gilula estaban conservadas o no, en un formulario creado para tal efecto, asignándoles los valores 0 o 1 respectivamente.
Proyección PA de muñeca con las tres líneas o arcos de Gilula dibujadas. El primer arco recorre la superficie articular proximal convexa de escafoides, semilunar y piramidal; el segundo arco recorre la superficie articular distal cóncava de los mismos huesos; el tercer arco recorre la superficie articular proximal convexa de los huesos grande y ganchoso.
Pasados 7 días, se entregó a los observadores una nueva presentación PowerPoint con las mismas 30 imágenes nuevamente aleatorizadas, con un nuevo formulario en el que tenían que responder nuevamente si las líneas de Gilula estaban o no conservadas asignando los mismos valores.
Análisis estadísticoDada la ausencia de estudios previos similares, se decidió tratar el estudio como piloto, fijando arbitrariamente la muestra en 30 pacientes.
Se calculó la variabilidad intraobservador e interobservador mediante el coeficiente Kappa, al tratarse éste de una medida más robusta que el cálculo del porcentaje de concordancia al tener en cuenta el acuerdo que ocurre por azar. La ecuación para el cálculo del coeficiente Kappa es: K =Pra−Pre1−Pre, siendo Pr(a) el acuerdo observado relativo entre los observadores, y Pr(e) la probabilidad hipotética de acuerdo por azar. Si los evaluadores están completamente de acuerdo, K = 1. En el lado opuesto, si el acuerdo entre observadores no es distinto al que se daría por azar, K = 0. Su valor se interpretó y subdividió en intervalos en base a la fuerza de la concordancia según propusieron Landis y Koch4: concordancia pobre (0,00-0,20), concordancia débil (0,21-0,40), concordancia moderada (0,41-0,60), concordancia buena (0,61-0,80) y concordancia muy buena (0,81-1,00).
El cálculo de la variabilidad intraobservador se realizó por separado para cada uno de los observadores.
Para realizar el cálculo de la variabilidad interobservador, se dividieron los observadores en 3 grupos: residentes, cirujanos ortopédicos no expertos en mano y cirujanos de mano. Se realizó una media de los resultados de los 2 tests realizados a cada uno de los observadores de cada grupo, y se compararon entre ellos.
En cuanto al objetivo secundario, que pretendía buscar diferencias entre grupos, se realizó una media de los resultados de los tests realizados a cada uno de los grupos (cuatro tests entre los dos residentes, cuatro tests entre los dos adjuntos no especialistas en Cirugía de la Mano y cuatro testes entre los dos cirujanos de mano).
Todos los análisis se realizaron utilizando el software SPSS versión 24.0 (IBM, Armonk, Nueva York), tomando como significativo un valor de p <0,05.
ResultadosTodos los resultados del presente estudio obtuvieron significación estadística con un valor de p <0,01.
Variabilidad intraobservadorEl cálculo de la variabilidad intraobservador, entendiéndola como la concordancia entre la primera lectura de las imágenes y la segunda lectura de imágenes, y medida mediante coeficiente Kappa y porcentaje de concordancia, arrojó los resultados que se muestran en la tabla 1.
Variabilidad intraobservador
| Observador | Kappa | % concordancia |
|---|---|---|
| RE1 | 0,867 | 93,3 |
| RE2 | 1,000 | 100,0 |
| AD1 | 0,795 | 90,0 |
| AD2 | 0,553 | 76,6 |
| MA1 | 1,000 | 100,0 |
| MA2 | 0,867 | 93,4 |
RE1: Residente de 4° año de formación; RE2: Residente de 2° año de formación; AD1: Cirujano ortopédico no especialista en mano n°1; AD2: Cirujano ortopédico no especialista en mano n°2; MA1: Cirujano de Mano n°1; MA2: Cirujano de Mano n°2.
Podemos observar que los porcentajes de concordancia entre la primera y segunda lectura son en todos los casos mayores del 76,6%, siendo éste un porcentaje discordante con el resto de resultados, donde se puede observar una concordancia entre el 90 y el 100%.
Si atendemos al coeficiente Kappa, podemos ver que la concordancia intraobservador es entre buena y muy buena en 5 de los 6 observadores según la clasificación ya mostrada de Landis y Koch4.
Los más altos coeficientes Kappa y porcentajes de concordancia han sido obtenidos por residentes y por cirujanos de mano, con concordancias muy buenas en todos los casos. En cuanto a los cirujanos ortopédicos no especialistas en mano, la concordancia obtenida ha sido entre moderada y muy buena.
Variabilidad interobservadorEl cálculo de la variabilidad interobservador, entendiéndola como la concordancia entre las diferentes lecturas de las imágenes por los miembros de cada grupo, y medida mediante coeficiente Kappa y porcentaje de concordancia, arrojó los resultados que se muestran en la tabla 2.
Podemos observar que los porcentajes de concordancia en cada uno de los grupos es mayor del 76%. Si atendemos al coeficiente Kappa, podemos ver que la concordancia interobservador es entre buena y muy buena en los tres grupos según Landis y Koch4.
Los más altos coeficientes Kappa y porcentajes de concordancia han sido obtenidos de nuevo por residentes y por cirujanos de mano, con concordancias muy buenas en todos los casos, destacando sobretodo los cirujanos de mano con una concordancia del 93,4%. En cuanto a los cirujanos ortopédicos no especialistas en mano, la concordancia obtenida entre sus resultados ha sido buena.
Comparación entre grupos de la variabilidad interobservadorEl cálculo de la comparación entre grupos de la variabilidad interobservador, arrojó los resultados que se muestran en la tabla 3.
Se puede observar que los porcentajes de concordancia entre grupos es en todos los casos muy buena según Landis y Koch4, siendo el porcentaje de concordancia mayor del 83,4%.
Si observamos detalladamente la tabla, y como cabía esperar por los resultados anteriores, la concordancia es mayor entre residentes y cirujanos de mano que entre cualquier otra combinación de grupos.
DiscusiónLas luxaciones perilunares son lesiones relativamente infrecuentes, representando aproximadamente el 3-10% de todas las lesiones del carpo5–10.
Es imperativo un correcto diagnóstico y tratamiento de estas lesiones de forma aguda, dado que en su forma crónica las luxaciones perilunares tienen difícil tratamiento y un pronóstico infausto2,6,7,10–13. Consideramos como crónica aquella luxación perilunar diagnosticada más allá de las 6 semanas tras la lesión2,8,13. Cuando son diagnosticadas más allá de los 3 meses, la reducción abierta y fijación interna de la luxación se torna muy difícil y la escisión del semilunar, la carpectomía proximal o la artrodesis de muñeca son técnicas habitualmente empleadas5,6,8,12,14.
Existe un porcentaje elevado de diagnóstico tardío en este tipo de lesiones, de hasta un 16-25% de los casos2,6,8,10,11,13,15–18, realizándose tratamiento quirúrgico en la primera semana sólo en el 61% de los casos12. El diagnóstico inicial suele ser de esguince de muñeca7. El infradiagnóstico de esta lesión puede ser debido a la baja frecuencia de las luxaciones perilunares como ya se ha mencionado, pero también al hecho de producirse habitualmente en un contexto de accidente de alta energía, con múltiples traumatismos que pueden ocultar la lesión entre otras amenazantes para la vida del paciente6,10.
Una radiografía simple de muñeca de buena calidad en proyecciones PA y perfil es obligatoria para un adecuado diagnóstico16. Su correcta interpretación, y la identificación en la proyección PA de los 3 arcos de Gilula formados por las superficies articulares proximal y distal de la hilera proximal del carpo (arcos I y II, respectivamente) y de los márgenes corticales proximales de los huesos grande y ganchoso (arco III), ha sido considerada tradicionalmente como trascendental en el diagnóstico de este tipo de luxación3,7,10,13,19,20.
En el presente estudio queríamos saber qué fiabilidad tiene la visualización de los arcos de Gilula en la proyección PA de la radiología de la muñeca, al no haber sido este ítem estudiado desde su descripción en 1979. Para eso, se diseñó un estudio que midiera la concordancia intraobservador e interobservador tal y como se ha mostrado en el apartado Material y Método.
Como cabía esperar, las mayores concordancias intraobservador (tabla 1) se han encontrado en cirujanos de mano, siendo las de los dos observadores muy buenas según Landis y Koch4, posiblemente debido a que están más habituados a observar radiografías de carpo. Sorprende, sin embargo, que los resultados sean muy similares a los de los residentes, los cuales han tenido concordancias intraobservador también muy buenas, pero diferentes de los de los cirujanos ortopédicos no especialistas en mano, cuyas concordancias han sido entre moderada y buena.
Algo similar ocurre en cuanto analizamos la variabilidad interobservador (tabla 2). La concordancia de los cirujanos de mano es del 93,4%, con un índice Kappa de 0,875, es decir una concordancia muy buena. La concordancia interobservador de los residentes y de los cirujanos ortopédicos no especialistas en mano es buena según su índice Kappa, del 86,6% y 76% respectivamente si nos referimos al porcentaje de concordancia. La explicación a esta diferencia entre cirujanos de mano y los otros dos grupos podría ser debida, tal y como se ha explicado anteriormente, a la mayor experiencia en la observación de radiografías del carpo de los observadores de este grupo.
Se considera una causa de diagnóstico tardío de las luxaciones del carpo la poca experiencia del personal que se encarga de la interpretación de las radiografías, habitualmente médicos de urgencias no familiarizados con la anatomía del carpo, traumatólogos no especialistas en la mano o médicos especialistas en formación10,12.
Según el estudio que hemos diseñado, la variabilidad intraobservador de los residentes en la observación de las radiografías de pacientes con luxaciones perilunares es equiparable a la de sus compañeros adjuntos, sean o no especialistas en Cirugía de la Mano, siendo la concordancia muy buena en los dos casos (Kappa 0,867 y 1,000), con un porcentaje de concordancia de entre el 93,3 y el 100% en sus respuestas. Esto además nos muestra la ausencia de diferencias entre el residente de 2° y el de 4° años.
En cuanto a la variabilidad interobservador, observamos que el grupo de los dos residentes obtiene concordancias buenas (Kappa 0,751; 86,6%), comparables con las del grupo de adjuntos no especialistas de mano.
Si comparamos la variabilidad interobservador de los residentes con los adjuntos de mano, podemos ver una concordancia buena con los adjuntos de otras subespecialidades (83,4%; Kappa 0,702) y muy buena del 93,4% (Kappa 0,875), comparable a la que tienen los dos grupos de adjuntos (90,0%; Kappa 0,813) (tabla 3).
El estudio tiene una serie de limitaciones que hemos intentado solventar. Primero, la baja prevalencia de la luxación perilunar nos ha obligado a buscar pacientes de un periodo de 9 años para encontrar tan sólo 15 pacientes que tuviesen radiografías adecuadas para la observación de las líneas de Gilula. El número de radiografías que se enseñó a cada observador fue pequeño, el hecho de que no hubiese estudios previos nos obligó a escoger un total de 30 radiografías de forma arbitraria, considerando este número como suficientemente alto para dar cierta validez al estudio y lo suficientemente bajo para ser agradable para los observadores voluntarios. Además, el número de observadores por cada grupo es bajo. Por tanto, y teniendo como base el presente, probablemente sería necesario un nuevo estudio que tuviese un mayor número de casos y de observadores
Con los resultados del presente estudio, se puede concluir que la observación de las líneas de Gilula es un buen método diagnóstico en caso de sospecha de luxación perilunar, con una buena concordancia intra e interobservador tanto en traumatólogos en formación como aquellos que ya estén formados, sean o no especialistas en cirugía de la mano.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses