El objetivo de este estudio es determinar la frecuencia de alteraciones conductuales (AC) en un grupo de pacientes con diagnóstico de trastorno neurocognoscitivo (TN) valorado por clínica de memoria en un centro de evaluación en Bogotá, Colombia, durante el año 2015.
Material y métodosEstudio observacional descriptivo y de corte retrospectivo de 507 pacientes con diagnóstico de trastorno neurocognoscitivo (según criterios del DSM-5), valorados en un centro de referencia en Bogotá en 2015.
ResultadosLa media de edad de los sujetos con trastorno neurocognoscitivo leve en el momento del diagnóstico era 71,04 años y la de aquellos con trastorno neurocognoscitivo mayor, 75,32 años (p <0,001). El 62,72% de la muestra son mujeres. La etiología más frecuente del trastorno neurocognoscitivo fue la enfermedad de Alzheimer probable, seguida por la degeneración lobar frontotemporal, variante conductual, y el trastorno neurocognoscitivo debido a múltiples etiologías. Las AC se presentan con mayor frecuencia en TN debido a degeneración frontotemporal variante conductual (100%), enfermedad de Alzheimer (77,29%) y vascular (76,19%). Las AC más prevalentes en el grupo evaluado fueron la apatía (50,75%), la irritabilidad (48,45%), la agresividad (16,6%) y la labilidad emocional (14,76%).
ConclusionesLas AC son prevalentes en pacientes con diagnóstico de trastorno neurocognoscitivo mayor. Según la etiología del trastorno neurocognoscitivo mayor, las AC son más prevalentes en la degeneración frontotemporal variante conductual. Apatía, irritabilidad, labilidad emocional y agresividad son las AC más comunes en toda la muestra.
The main aim of this study is to determine the prevalence of behavioural disturbances (BD) in a group of patients with diagnosis of neurocognitive disorders assessed by a memory clinic in a referral assessment centre in Bogotá, Colombia, in 2015.
Material and methodsThis is an observational, retrospective descriptive study of 507 patients with a diagnosis of neurocognitive disorder (according to DSM-5 criteria) evaluated in a referral centre in Bogotá, Colombia, in 2015.
ResultsAmong the group of patients assessed, analyses reveal mean age for minor neurocognitive disorders of 71.04 years, and 75.32 years for major neurocognitive disorder (P <0.001). A total of 62.72% of the sample were female. The most prevalent aetiology of the neurocognitive disorders was Alzheimer's disease, followed by behavioural variant frontotemporal dementia and neurocognitive disorders due to multiple aetiologies. BD occur more frequently in neurocognitive disorder due to behavioural variant frontotemporal dementia (100%), Alzheimer's disease (77.29%) and vascular disease (76.19%). The most prevalent BD in the group assessed were apathy (50.75%), irritability (48.45%), aggression (16.6%), and emotional lability (14.76%).
ConclusionsBD are highly prevalent in patients with diagnosis of major neurocognitive disorder. BD are more prevalent in behavioural variant frontotemporal dementia than any other group. Apathy, irritability, emotional lability and aggression are the BD that occur with greater prevalence in our sample. We discuss the importance of BD in the clinical progression of neurocognitive disorders.
En 2015 el trastorno neurocognoscitivo mayor (TNM) afectaba a 47 millones de personas en el mundo, y el 60% de ellas vivían en países de bajos y medianos ingresos1. Se estima que en 2030 más de 75 millones de personas tendrán alguna manifestación de TNM y se cree que esta cifra se habrá triplicado en 20501. En general, el trastorno neurocognoscitivo (TN) se divide en leve (TNL) o mayor (TNM); este ha reemplazado el término «demencia» usado en décadas anteriores debido a los nuevos criterios y categorías diagnósticas propuestas por la Asociación Americana de Psiquiatría en la quinta edición de su manual diagnóstico y estadístico de los trastornos mentales (DSM-5)2.
Además de las manifestaciones cognoscitivas y funcionales características de los TN, existen las alteraciones conductuales (AC), las cuales también tienen un impacto en la funcionalidad de los pacientes y pueden aparecer en cualquier momento de la enfermedad con un patrón de agrupación muy variable3. Las AC se definen como un grupo heterogéneo de síntomas que afectan a diversos dominios del funcionamiento psíquico del sujeto, como la esfera afectiva, el pensamiento y la conducta, entre otros4. Las AC son comunes en los pacientes con diagnóstico de TN, tanto si se trata de un TNL o un TNM5-7.
Las AC impactan de forma negativa en el paciente y sus cuidadores, mucho más que los síntomas propios del deterioro cognoscitivo5. Las AC se asocian con conductas de riesgo8, mayor porcentaje de institucionalización, más hospitalizaciones en unidades de salud mental9 y mayor utilización y costo de los servicios de salud10.
A pesar de la importancia de las AC en el seguimiento y el curso de los TN, los diferentes estudios que han explorado su prevalencia reportan datos disímiles y poco concluyentes en las diferentes muestras analizadas5-7. Algunos estudios exponen que las AC pueden encontrarse en cualquier tipo de TN y cualquier estadio de la enfermedad11,12. Los estudios muestran amplias diferencias al describir las prevalencias de AC en los TN. De estos, algunos han señalado que el 59% de los pacientes con TNL pueden presentar AC13; otros, que un 50-80% de los pacientes con TN tienen AC durante el curso de su enfermedad11. Aunque estos reportes proporcionan información importante sobre la presencia de las AC en los TN, su prevalencia en los distintos tipos de TN —incluidos TNL y TNM— está por definirse. Independiente de la prevalencia, el impacto de las AC en la calidad de vida y el cuidado de las personas con TN las hace un tema muy importante en el estudio de la población con esa afección.
El objetivo del presente estudio es determinar la frecuencia y el tipo de AC en un grupo de pacientes con diagnóstico de TN, diferenciando entre TNL y TNM, valorados en el centro de memoria y cognición Intellectus del Hospital Universitario San Ignacio durante 2015.
Material y métodosDiseñoEstudio observacional descriptivo de corte retrospectivo.
PoblaciónSe revisaron 859 historias clínicas, y se encontraron 507 pacientes con diagnóstico de TN (TNM y TNL), evaluados en el centro de memoria y cognición Intellectus del Hospital Universitario San Ignacio de Bogotá, Colombia, entre el 1 de enero y el 31 de diciembre de 2015. La valoración se realizó de manera interdisciplinaria como se describe a continuación.
Evaluación del grupo de casos en la clínica de memoriaSe trata de una valoración estandarizada de tipo interdisciplinario entre geriatría, psiquiatría, neurología y neuropsicología. En la consulta de geriatría, se realiza una evaluación completa de la situación basal del paciente que incluye multimorbilidad, funcionalidad y situación social. En psiquiatría, se realiza una entrevista semiestructurada para determinar la presencia de AC según la clasificación de la Asociación Internacional de Psicogeriatría (IPA)4 y el DSM-52. Además, durante la entrevista se descarta que las AC sean atribuibles a un trastorno mental independiente. El servicio de neurología profundiza en la historia clínica y los factores de riesgo de enfermedad cerebrovascular, evalúa la presencia de otras enfermedades del sistema nervioso y realiza el examen neurológico. El servicio de neuropsicología se encarga de la aplicación de una batería neuropsicológica completa, que incluye exploración de los diferentes dominios cognoscitivos como memoria, funciones ejecutivas, atención, función visuoconstruccional, lenguaje y cognición social. Tras las valoraciones mencionadas, se realiza una junta interdisciplinaria de toma de decisiones para llegar a un diagnóstico y recomendaciones por consenso.
Desarrollo del estudioSe tomaron todas las historias clínicas de pacientes valorados en el centro de memoria y cognición Intellectus del Hospital Universitario San Ignacio durante el periodo mencionado. Se incluyó a pacientes que tuvieran diagnóstico de TN según los criterios del DSM-5, que divide los TN en mayores y leves según el deterioro que el déficit cognoscitivo genere en la funcionalidad. El manual incluye como parte del diagnóstico la presencia de alteración del comportamiento, que depende de si el trastorno cognoscitivo se acompaña de una AC clínicamente significativa2. Se excluyó a los pacientes con alguna enfermedad mental crónica concomitante con el diagnóstico de trastorno neurocognoscitivo y a los pacientes con trastornos relacionados con consumo de sustancias psicoactivas.
InstrumentosSe midió la funcionalidad en las actividades básicas de la vida diaria con la escala de Barthel, creada inicialmente para evaluar la capacidad de autocuidado de las personas con alteraciones neuromusculares y ahora se utiliza como escala para cribar dependencia en las actividades básicas de la vida diaria. Esta escala es de fácil aplicación, además de ser útil para el seguimiento longitudinal de los pacientes14.
Como medida general de la cognición, se utilizó el test Mini Mental State Examination (MMSE), prueba que ha mostrado una alta sensibilidad en el rastreo del funcionamiento cognoscitivo en general y está ampliamente respaldada para el seguimiento inicial de alteraciones de dominios como la memoria, el lenguaje, la función ejecutiva y la capacidad visuoconstruccional de las personas con TN15,16.
Se cribó depresión mediante la escala de Yesavage, la cual tiene una alta confiabilidad y validez tanto interna como externa en la detección de depresión en adultos mayores17. Asimismo, como se trata de pacientes con diagnóstico de TN, se aplicó la escala de depresión en demencia de Cornell, instrumento que consta de 19 ítems, se aplica tanto a los pacientes como a sus cuidadores y tiene alta sensibilidad, validez interna y confiabilidad interobservador18.
La batería estandarizada de neuropsicología consta de pruebas específicas para cada uno de los dominios cognoscitivos; para el lenguaje se utilizan pruebas de fluidez fonológica y semántica, denominación y comprensión verbal compleja. La atención se evalúa por medio de la prueba de dígito símbolo. El dominio visual construccional se observa con la figura de Rey; las funciones ejecutivas, a través de la interpretación de refranes, series grafomotoras y la prueba de cribado INECO, y la memoria, con la prueba de Grober.
Análisis estadísticoInicialmente, se utilizó un análisis univariable con el fin de explorar valores extremos y la distribución de la muestra, lo cual permitió ajustar y categorizar las variables. Las variables categóricas se expresan en frecuencias y porcentajes, mientras que las medias±desviación estándar se utilizan para presentar las variables continuas. Después se analizaron los datos con modelos bivariables para determinar la asociación entre variables dependientes e independientes; se emplearon pruebas de la χ2 para las variables categóricas y pruebas de la t de Student para las variables continuas. Se estableció el nivel de significación estadística en p <0,05. Los datos se analizaron con el programa STATA (versión 12) para iOS.
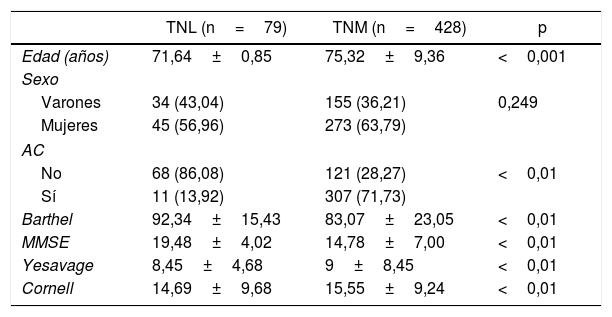
ResultadosSe revisaron en total 859 historias clínicas de pacientes valorados por clínica de memoria durante 2015; una vez aplicados los criterios de inclusión y exclusión, se obtuvieron en total 507 historias clínicas con presencia de TNL y TNM (tabla 1).
Descripción de la población (n=507)
| TNL (n=79) | TNM (n=428) | p | |
|---|---|---|---|
| Edad (años) | 71,64±0,85 | 75,32±9,36 | <0,001 |
| Sexo | |||
| Varones | 34 (43,04) | 155 (36,21) | 0,249 |
| Mujeres | 45 (56,96) | 273 (63,79) | |
| AC | |||
| No | 68 (86,08) | 121 (28,27) | <0,01 |
| Sí | 11 (13,92) | 307 (71,73) | |
| Barthel | 92,34±15,43 | 83,07±23,05 | <0,01 |
| MMSE | 19,48±4,02 | 14,78±7,00 | <0,01 |
| Yesavage | 8,45±4,68 | 9±8,45 | <0,01 |
| Cornell | 14,69±9,68 | 15,55±9,24 | <0,01 |
AC: alteraciones de la conducta; MMSE: Mini-mental State Examination; TNL: trastorno neurocognoscitivo leve; TNM: trastorno neurocognoscitivo mayor.
Los valores expresan n (%) o media±desviación estándar.
La media de edad de las personas con TNL al momento del diagnóstico era 71,04 años y la de aquellos con TNM, 75,32 años (p <0,001). Es mayor el número de mujeres con diagnóstico de TN que el de varones (318 mujeres y 189 varones), diferencia que persiste cuando se estratifica por gravedad (TNL frente a TNM); sin embargo, la diferencia no fue estadísticamente significativa (p=0,249).
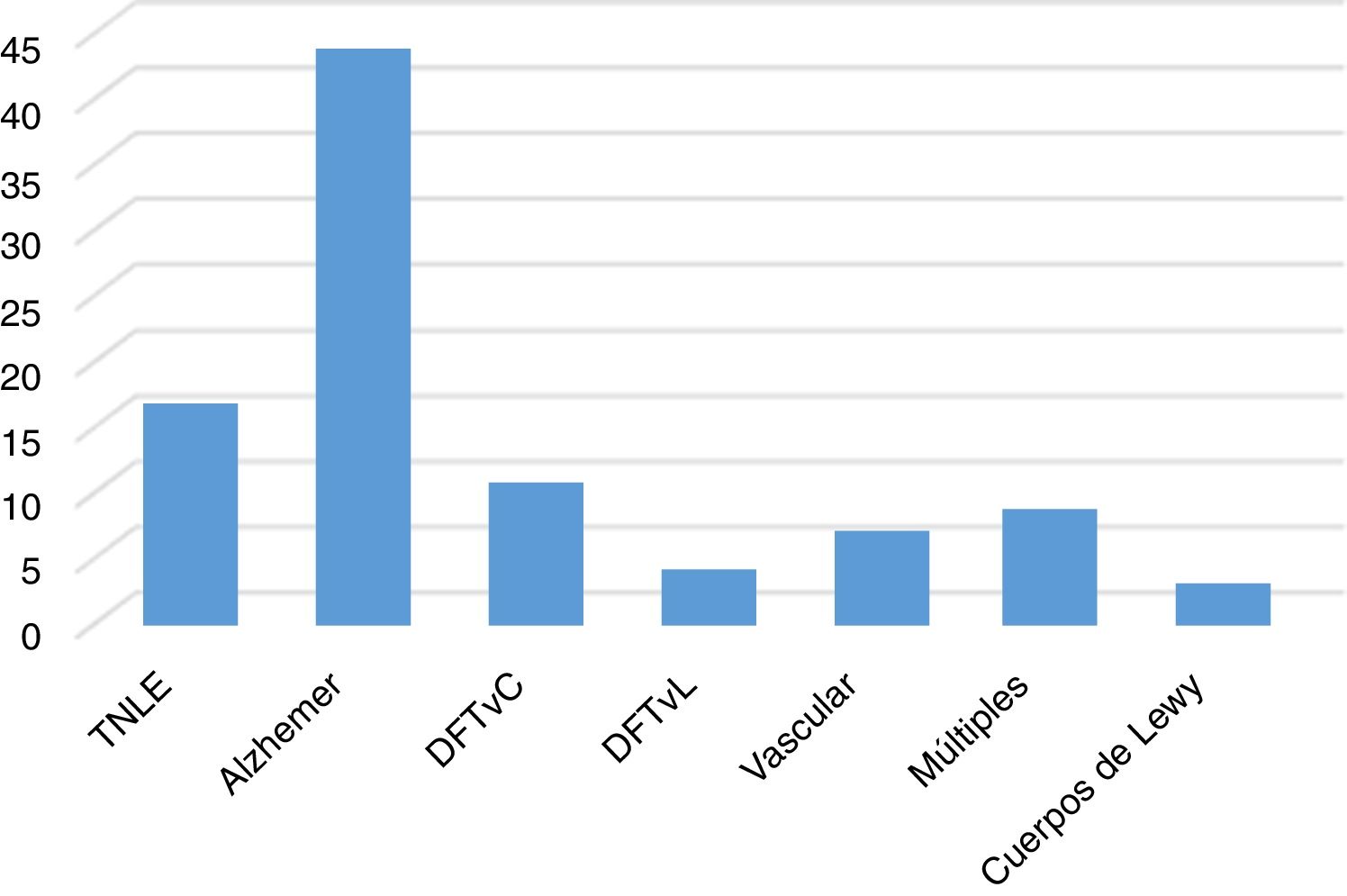
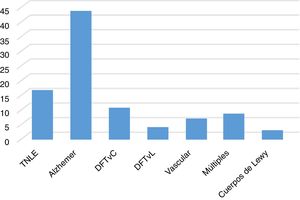
Al evaluar la etiología del TN, la enfermedad de Alzheimer es la más frecuente, seguida por la degeneración lobar frontotemporal variante conductual (DFTvC), y finalmente por los trastornos debidos a múltiples etiologías y los de etiología vascular (fig. 1).
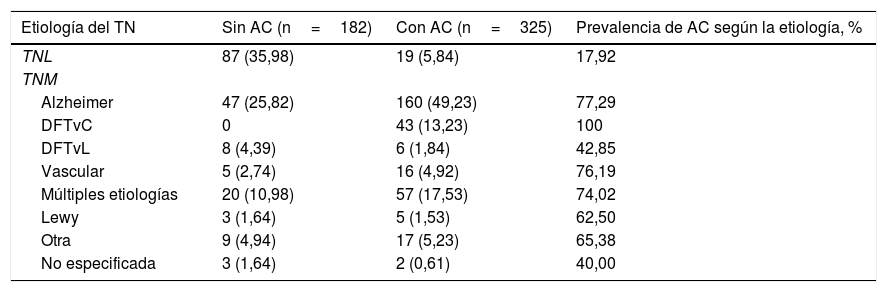
Los análisis mostraron que hay mayor frecuencia de AC en los pacientes con TNM que con TNL (tabla 1). Cuando se analiza el grupo con TNM, la frecuencia más alta de AC corresponde a la DFTvC, seguida de la enfermedad de Alzheimer, las vasculares y las de múltiples etiologías (tabla 2).
Prevalencia de alteraciones de la conducta por etiología del trastorno neurocognoscitivo
| Etiología del TN | Sin AC (n=182) | Con AC (n=325) | Prevalencia de AC según la etiología, % |
|---|---|---|---|
| TNL | 87 (35,98) | 19 (5,84) | 17,92 |
| TNM | |||
| Alzheimer | 47 (25,82) | 160 (49,23) | 77,29 |
| DFTvC | 0 | 43 (13,23) | 100 |
| DFTvL | 8 (4,39) | 6 (1,84) | 42,85 |
| Vascular | 5 (2,74) | 16 (4,92) | 76,19 |
| Múltiples etiologías | 20 (10,98) | 57 (17,53) | 74,02 |
| Lewy | 3 (1,64) | 5 (1,53) | 62,50 |
| Otra | 9 (4,94) | 17 (5,23) | 65,38 |
| No especificada | 3 (1,64) | 2 (0,61) | 40,00 |
AC: alteraciones de la conducta; DFTvC: degeneración frontotemporal variante conductual; DFTVL: degeneración frontotemporal variante lingüística; TNL: trastorno neurocognoscitivo leve; TNM: trastorno neurocognoscitivo mayor.
Salvo otra indicación, los valores expresan n (%).
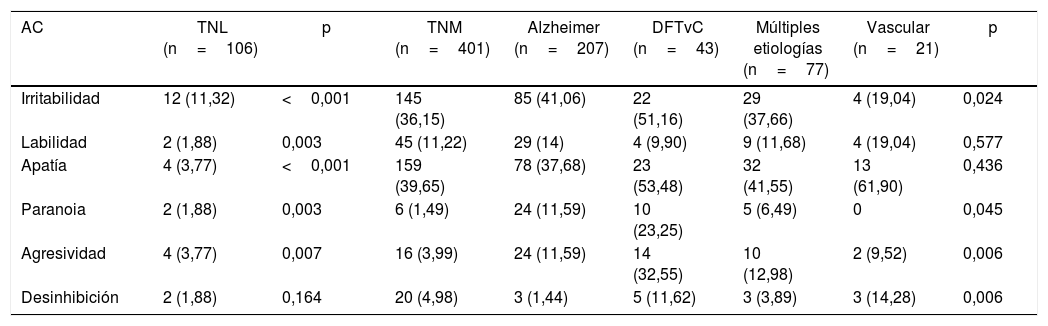
Apatía, irritabilidad, agresividad y labilidad emocional son las AC más frecuentes, pero existen diferencias según la gravedad. Los sujetos con TNL presentaron más irritabilidad, apatía y agresividad; aquellos con TNM, más apatía, irritabilidad y labilidad emocional. Cuando se analizaron las AC en sujetos con TNM por etiología, en la enfermedad de Alzheimer se observaron las siguientes en orden de frecuencia: irritabilidad, apatía, labilidad emocional, paranoia y agresividad; y en la DFTvC, apatía, irritabilidad y agresividad. En los sujetos con TNM de etiología vascular, apatía, irritabilidad y labilidad emocional son las más comunes; y en el TN debido a múltiples etiologías, lo son apatía, irritabilidad y agresividad (tabla 3).
Prevalencia de alteraciones de la conducta más frecuentes por etiología del trastorno neurocognoscitivo
| AC | TNL (n=106) | p | TNM (n=401) | Alzheimer (n=207) | DFTvC (n=43) | Múltiples etiologías (n=77) | Vascular (n=21) | p |
|---|---|---|---|---|---|---|---|---|
| Irritabilidad | 12 (11,32) | <0,001 | 145 (36,15) | 85 (41,06) | 22 (51,16) | 29 (37,66) | 4 (19,04) | 0,024 |
| Labilidad | 2 (1,88) | 0,003 | 45 (11,22) | 29 (14) | 4 (9,90) | 9 (11,68) | 4 (19,04) | 0,577 |
| Apatía | 4 (3,77) | <0,001 | 159 (39,65) | 78 (37,68) | 23 (53,48) | 32 (41,55) | 13 (61,90) | 0,436 |
| Paranoia | 2 (1,88) | 0,003 | 6 (1,49) | 24 (11,59) | 10 (23,25) | 5 (6,49) | 0 | 0,045 |
| Agresividad | 4 (3,77) | 0,007 | 16 (3,99) | 24 (11,59) | 14 (32,55) | 10 (12,98) | 2 (9,52) | 0,006 |
| Desinhibición | 2 (1,88) | 0,164 | 20 (4,98) | 3 (1,44) | 5 (11,62) | 3 (3,89) | 3 (14,28) | 0,006 |
AC: alteraciones de la conducta; DFTvC: degeneración frontotemporal variante conductual; TNL: trastorno neurocognoscitivo leve; TNM: trastorno neurocognoscitivo mayor.
Los valores expresan n (%).
En este estudio se ha explorado la presencia de AC en pacientes diagnosticados de TN (TNL y TNM) en 2015 en un centro especializado en cognición en Bogotá, y se ha hallado que las AC más frecuentes son apatía, irritabilidad, agresividad y labilidad afectiva, mientras que alucinaciones, psicosis y tristeza son las menos observadas.
Se ha encontrado una alta frecuencia de AC en las diferentes etiologías del TN, lo que puede explicarse por la evaluación sistemática de dichas alteraciones por el grupo interdisciplinario.
En nuestro centro, la mayor frecuencia de AC se presenta en los sujetos con DFTvC, seguidos por aquellos con enfermedad de Alzheimer, luego con etiología vascular y por último aquellos con trastornos debidos a múltiples etiologías.
Asimismo se observa hasta un 13,92% de AC en TNL, lo que indica que estas son importantes independientemente de la gravedad y la etiología del TN. Al comparar con estudios previos, se encuentran prevalencias similares12.
Investigaciones anteriores acerca de la prevalencia de AC en pacientes con diagnóstico de TNM reportaron depresión/disforia, apatía, delirio y ansiedad/agresión como las más frecuentes en la población19; otros estudios en pacientes institucionalizados con diagnóstico de TNM muestran una prevalencia de AC hasta del 92%20, y las que más se presentan son apatía, irritabilidad, comportamiento motor aberrante y agitación/agresividad21. En nuestro estudio, en general la prevalencia de AC es similar que en publicaciones previas, pero difiere de estas en que la labilidad emocional es más prevalente en nuestra población.
Al comparar la prevalencia de AC en estudios que solo han determinado la presencia o ausencia de demencia, se han reportado apatía, irritabilidad, persecución y depresión; en otros también son prevalentes la actividad motora aberrante y la agresividad22,23.
Por otra parte, artículos que han considerado las AC según la etiología del TN señalan una prevalencia en la enfermedad de Alzheimer entre el 66 y el 100%; las más reportadas son apatía, irritabilidad y depresión24. Otros han hallado hasta un 39% de AC, particularmente agresividad, alteración en la actividad y psicosis12. En el presente estudio, en general, la frecuencia de AC en TNM debido a enfermedad de Alzheimer es similar y solo difiere en que la labilidad emocional es también frecuente en la población estudiada.
Un estudio con 60 pacientes, divididos entre los que tenían demencia multiinfarto y los que tenían enfermedad vascular isquémica subcortical, mostró una prevalencia de AC del 95%, entre estas apatía, alteración en la conducta alimentaria e irritabilidad25, resultados que no difieren de los nuestros, que muestran que las AC en TN de etiología vascular son más del 50% y corresponden a apatía, irritabilidad y labilidad emocional, aunque las alteraciones de la conducta alimentaria no aparecen.
La presencia de AC en pacientes con diagnóstico de TNM contribuye a la institucionalización temprana, deterioro de la calidad de vida tanto del paciente como de su cuidador, sobrecarga de este y aumento de la discapacidad4 y los costos que conlleva el cuidado de pacientes con demencia26.
Parece que las AC tienen un papel diagnóstico y de seguimiento para los pacientes con TN. Un grupo de investigaciones previas ha indicado que las AC en pacientes cognoscitivamente normales pueden predecir el deterioro cognoscitivo27,28. De esta manera, se ha llegado a proponer los criterios de trastorno conductual leve como una forma de identificar cambios incipientes tempranos asociados con las enfermedades neurodegenerativas de cualquier etiología29.
Las AC en los TN parecen estar en el núcleo de un grupo de perturbaciones neuropsiquiátricas que incluyen los cambios en procesos cognoscitivos, afectivos y de la interacción social29. Algunas de las AC, además, parecieran surgir del deterioro en los procesos descritos. En este sentido, por ejemplo, la desinhibición de la conducta podría estar relacionada con cambios en el control inhibitorio y otras funciones ejecutivas, considerando los procesos de regulación emocional. De igual manera se podría describir los cambios afectivos, cognoscitivos y sociales en síntomas como la apatía y la irritabilidad29. La interacción de estas alteraciones, cognoscitivas, afectivas y sociales, sumadas a las AC se asocian con modificaciones en el curso de los TNM.
Por lo anterior, y al considerar que las AC se asocian con los desenlaces adversos descritos4,26, el estudio de estas alteraciones en los TN abre la oportunidad de investigar de qué manera un mejor control de la conducta puede tener un impacto en la respuesta al tratamiento, el seguimiento y el pronóstico de la enfermedad.
Nuevos estudios deberían evaluar la presencia de AC utilizando otros instrumentos estandarizados. También es necesario explorar qué factores demográficos y cognoscitivos se asocian con cambios en la prevalencia de AC en los distintos tipos de TN. Por último, estudios posteriores deberán analizar en qué medida un mayor control de las AC podría modificar el curso progresivo de la enfermedad.
Entre las limitaciones del presente estudio, se encuentra la metodología transversal, que impide inferir causalidad, y el sitio de realización, un centro especializado de referencia nacional para el diagnóstico y el tratamiento de pacientes con sospecha de TN, lo que impide evaluar la prevalencia de las AC en la población general. Otra limitación es el modo en que se evaluó la presencia de las AC, ya que no se utilizó una escala, sino el consenso clínico. Sin embargo, algunas publicaciones exponen que una de las fuentes de información de la presencia de AC es la observación directa por el equipo médico4,30.
ConclusionesEste estudio ha buscado determinar la frecuencia de AC en un grupo de pacientes con diagnóstico de TN en la población objetivo. Después de evaluar los reportes de las valoraciones interdisciplinarias por clínica de memoria, puede afirmarse que las AC son una manifestación frecuente en los pacientes con TN en general, y resultan prevalentes en TNL y en las distintas etiologías del TNM según otros estudios.
Si bien las AC aparecen primordialmente en el TNM, también se presentan en el TNL, lo cual es relevante dado que se ha llegado a proponer las AC como una forma de identificar cambios tempranos asociados con las enfermedades neurodegenerativas. La identificación de AC en nuestra población tiene implicaciones valiosas en el desarrollo y la implementación de estrategias de tratamiento específicas para disminuir su impacto en el paciente, el cuidador y el sistema de salud.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.