El lupus eritematoso sistémico (LES) es una enfermedad autoinmune que afecta múltiples órganos; el compromiso renal se encuentra en el 50% de los pacientes y es variable de acuerdo con el grupo racial y étnico. Se estima que el 10% de los pacientes con nefritis lúpica (NL) desarrollan enfermedad renal terminal (ERT) y, una vez que se da la progresión, el 80% de los pacientes negativizan los marcadores de actividad.
Sin embargo, aunque es inusual, la reactivación de la enfermedad puede presentarse en compromiso renal avanzado y es importante diagnosticarla oportunamente para definir la causa, tratarla y evitar complicaciones.
Presentamos el caso clínico de una paciente de 45 años, con ERT en diálisis peritoneal, que se encontraba en remisión de la enfermedad y posteriormente desarrolló actividad lúpica.
Systemic lupus erythematosus (SLE) is an autoimmune disease that affects multiple organs, and renal involvement is found in 50% of patients and is variable according to racial and ethnic group. It is estimated that 10% of patients with lupus nephritis (NL) develop end-stage renal disease (ERT), and once progression occurs, 80% of patients are negative for activity markers.
However, although it is rare, the reactivation of the disease can occur in advanced renal involvement, and it is important to diagnose it in a timely manner to define the cause and treat it, avoiding complications.
The clinical case is presented of a 45-year-old patient, with ERT on peritoneal dialysis, who was in remission of the disease and subsequently developed lupus activity.
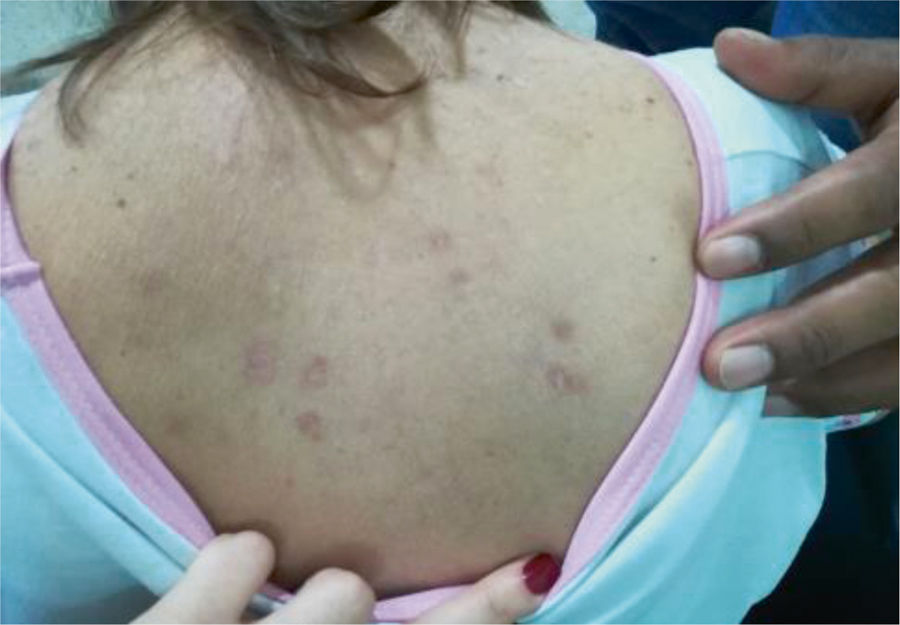
Se presenta el caso de una paciente femenina de 45 años, ama de casa, con antecedente de lupus eritematoso sistémico (LES) hace más de 20 años sin manejo inmunosupresor previo, con nefritis lúpica (NL) clase IV que progresó a enfermedad renal terminal (ERT) y desde hace 8 años estaba en diálisis peritoneal; adicionalmente, hipertensión arterial, hipotiroidismo, fumadora activa (índice paquete/año de 30), hiperparatiroidismo secundario y enfermedad coronaria no revascularizable con insuficiencia mitral moderada de origen isquémico. Consultó a la institución por cuadro clínico de 2 días de evolución consistente en rectorragia franca, placas descamativas en el cuerpo (fig. 1), mareo y disnea.
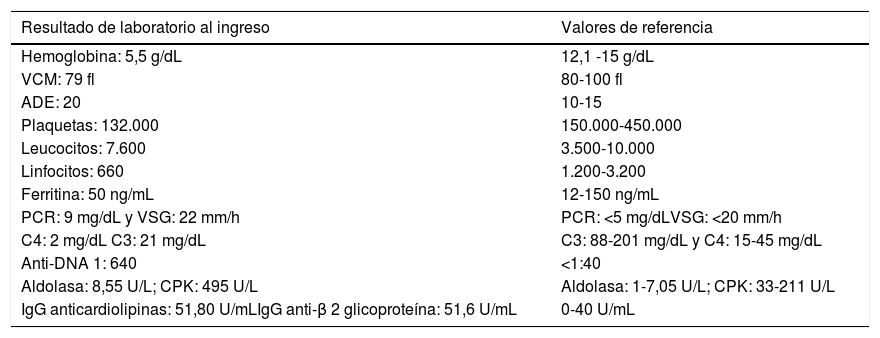
Se tomaron exámenes en los que se documentó anemia severa microcítica hipocrómica heterogénea, trombocitopenia y ferropenia, por lo que requirió transfusión de glóbulos rojos (tabla 1). Se le realizó colonoscopia, la cual reportó colitis con úlceras redondeadas en botón de camisa, sugestivas de amebiasis; sin embargo, por las lesiones cutáneas relatadas se sospechó de infección por citomegalovirus (CMV) u otro oportunista; por tal motivo, recibió empíricamente manejo con metronidazol por 7 días y ganciclovir, este último se suspendió a los cuatro días dado que las coloraciones especiales de biopsia de colon y la carga viral en suero fueron negativas para CMV. Se descartaron otras infecciones oportunistas tipo histoplasma con antigenuria y biopsia colónica. Adicionalmente, no se documentó hemolisis y déficit de vitaminas que explicaran las alteraciones hematológicas.
Exámenes más relevantes del caso
| Resultado de laboratorio al ingreso | Valores de referencia |
|---|---|
| Hemoglobina: 5,5 g/dL | 12,1 -15 g/dL |
| VCM: 79 fl | 80-100 fl |
| ADE: 20 | 10-15 |
| Plaquetas: 132.000 | 150.000-450.000 |
| Leucocitos: 7.600 | 3.500-10.000 |
| Linfocitos: 660 | 1.200-3.200 |
| Ferritina: 50 ng/mL | 12-150 ng/mL |
| PCR: 9 mg/dL y VSG: 22 mm/h | PCR: <5 mg/dLVSG: <20 mm/h |
| C4: 2 mg/dL C3: 21 mg/dL | C3: 88-201 mg/dL y C4: 15-45 mg/dL |
| Anti-DNA 1: 640 | <1:40 |
| Aldolasa: 8,55 U/L; CPK: 495 U/L | Aldolasa: 1-7,05 U/L; CPK: 33-211 U/L |
| IgG anticardiolipinas: 51,80 U/mLIgG anti-β 2 glicoproteína: 51,6 U/mL | 0-40 U/mL |
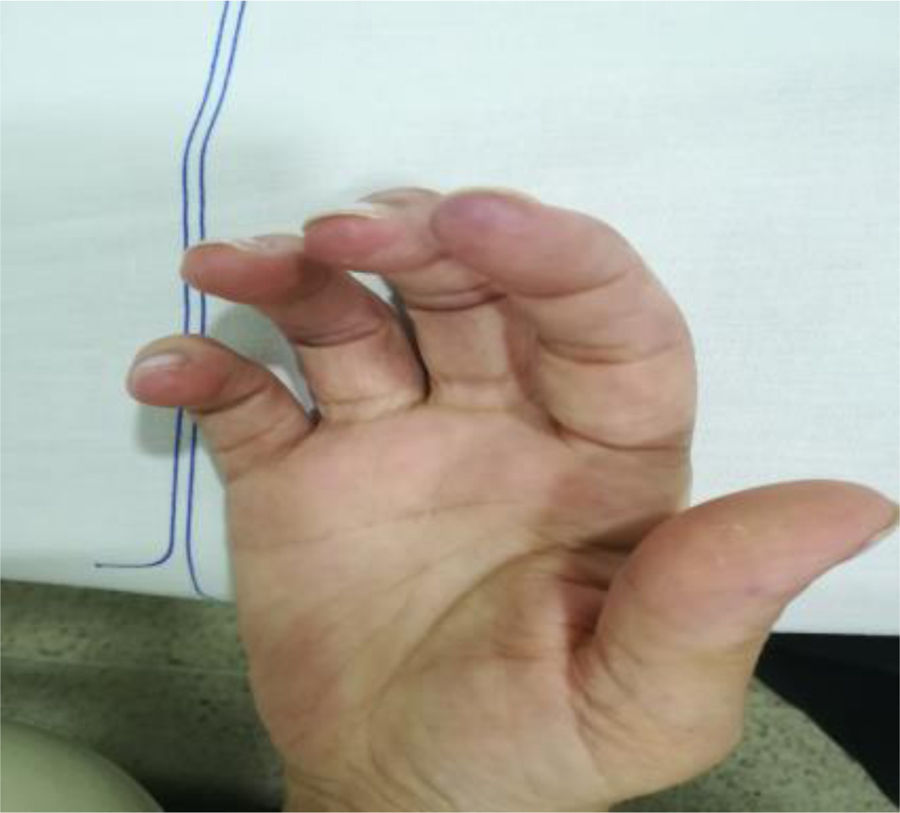
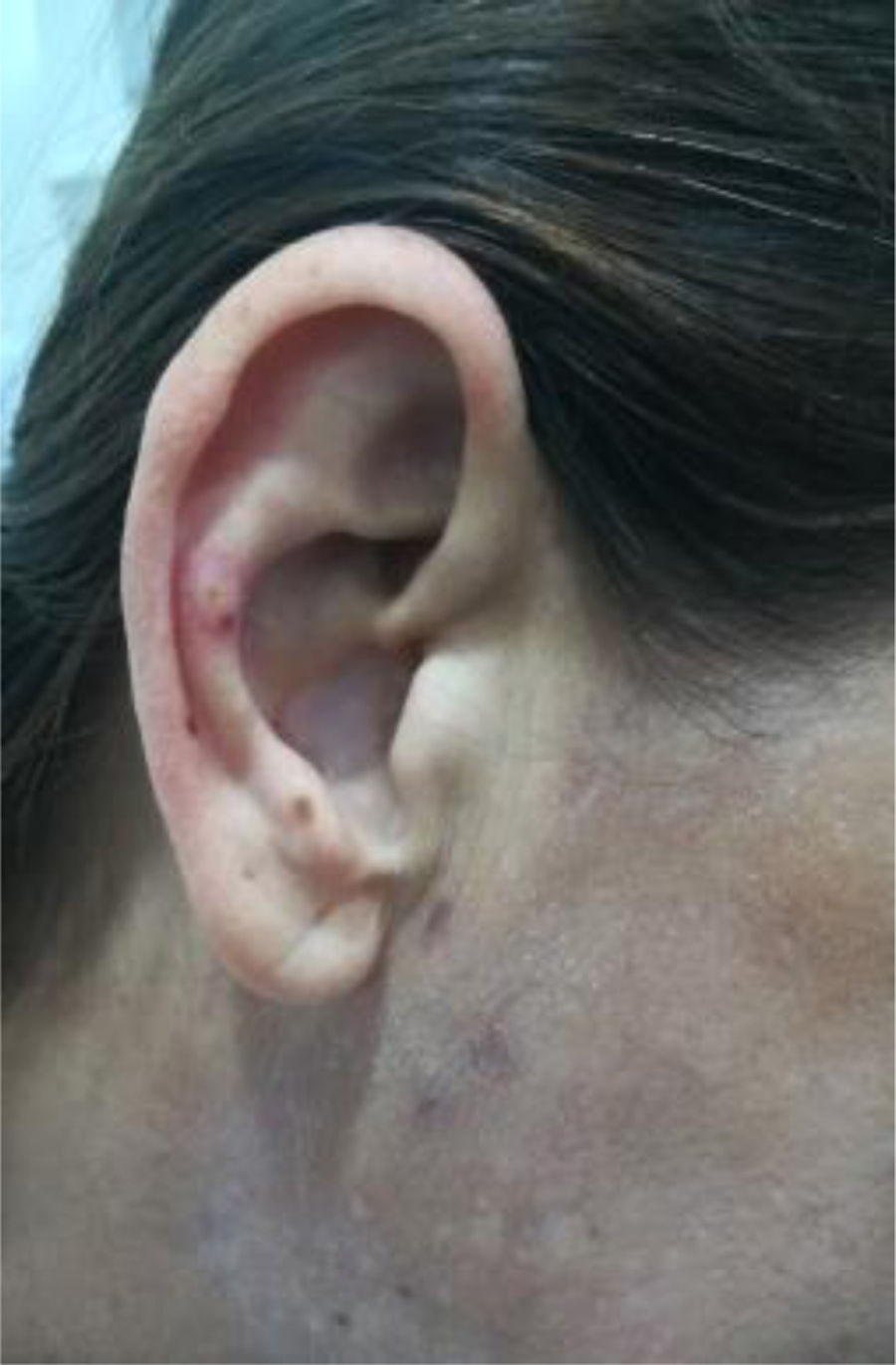
En los días posteriores al tratamiento de la infección, hubo progresión del cuadro clínico consistente en artralgias, mialgias, úlceras orales no dolorosas, serositis pleural, lesiones tipo perniosis lúpica (fig. 2), lupus discoide en pabellón auricular (fig. 3), úlceras en extremidades inferiores y fenómeno de Raynaud.
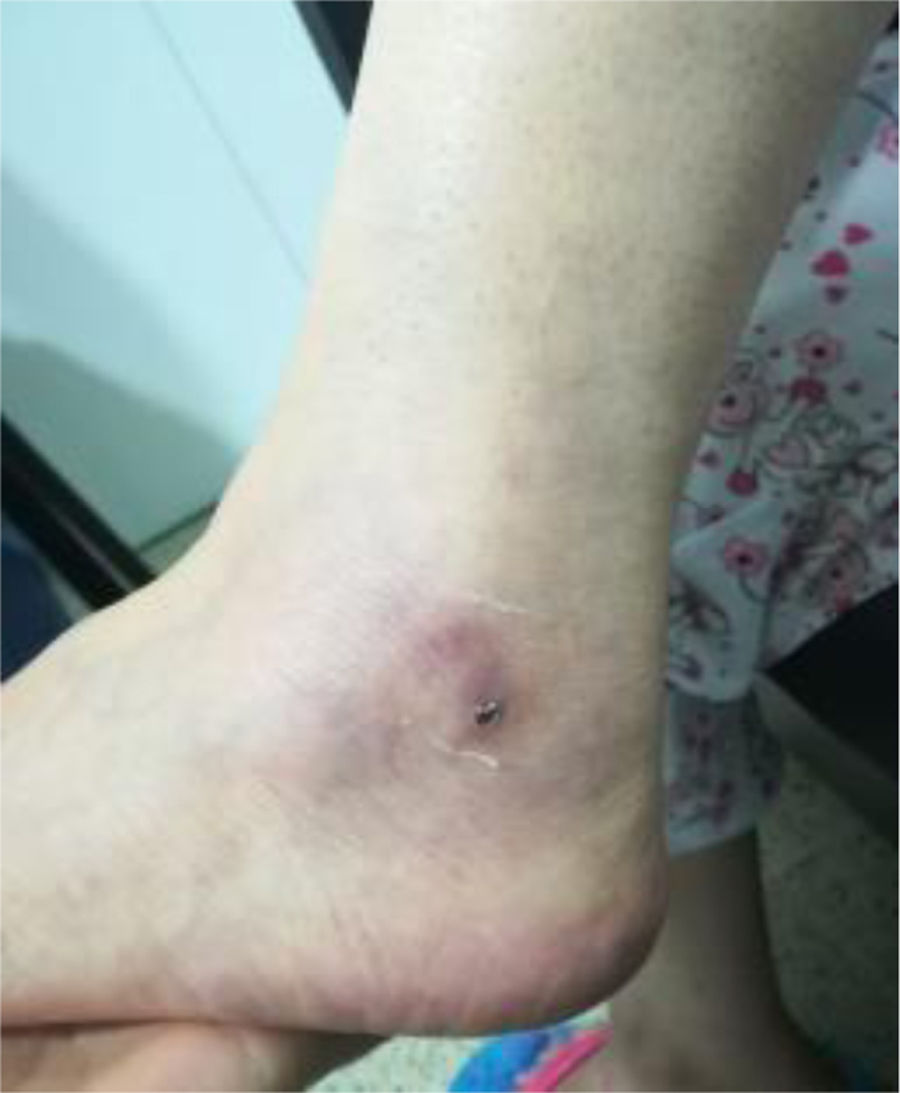
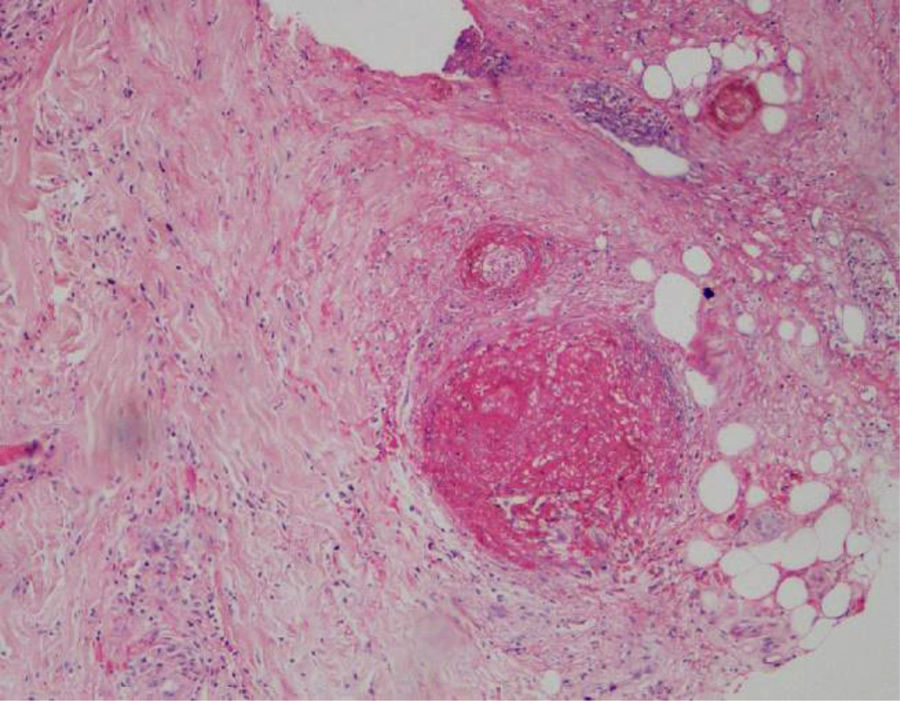
Se realizó biopsia de úlcera de tobillo izquierdo en la que se documentó vasculopatía trombótica (figs. 4 y 5).
Bajo este contexto clínico y paraclínico, se sospechó de reactivación lúpica y se solicitaron los estudios respectivos (tabla 1), los cuales pusieron en evidencia hipocomplementemia, anti-DNA positivo, miositis por aldolasa y CPK elevadas, y marcadores de síndrome antifosfolípido positivos (anticoagulante lúpico, IgG anticardiolipinas e IgG antiB2 glicoproteína, positivos).
Se concluyó que la paciente cursó con una reactivación grave, debido al Systemic Lupus Erythematosus Disease Activity Index (SLEDAI) de 24 y probable síndrome antifosfolípido secundario (por la presencia de anticuerpos antifosfolípidos positivos y manifestaciones no criterio como la vasculopatía trombótica), para lo cual se inició manejo con prednisolona, inicialmente a dosis de 10 mg y se escaló hasta 30 mg al día asociando azatioprina 100 mg/día, nifedipina para manejo de Raynaud y ácido acetilsalicílico 100 mg para el manejo de SAF, con mejoría clínica y de los síntomas, una vez instaurado el manejo.
DiscusiónEl LES es una enfermedad inflamatoria crónica, autoinmune, que afecta principalmente a mujeres y tiene un curso variable, con múltiples manifestaciones clínicas y serológicas1.
El compromiso renal es clínicamente evidente en el 60-80% de los pacientes con LES y es una causa importante de morbimortalidad. Hasta el 10% de los pacientes con NL desarrollan ERT, la cual conlleva mayor mortalidad, en comparación con los pacientes que no la tienen2-14.
Fries et al. fueron los primeros en describir el fenómeno de «burn-out» de la actividad del LES en la NL en fase terminal5. Estos autores compararon los datos de 13 pacientes antes y después de que empezaron diálisis; inicialmente, 92% tenían anti-DNA positivo y el 100% hipocomplementemia; después de haber iniciado diálisis, el 85% tenía negativo el anti-DNA y dicha población requirió menos dosis de esteroide. De esta cohorte solo un paciente (8%) siguió presentando síntomas de actividad2,5. Estudios posteriores reportaron que la actividad lúpica clínica y serológica se negativiza hasta en un 80% de los pacientes una vez se progresa a ERT2. No obstante, hay datos divergentes en la literatura, dado que hubo algunos pacientes con ERT que continuaron con algo de actividad lúpica.
Franccine et al. encontraron en una cohorte brasileña que hasta un 39% de los pacientes con ERT continuaron con actividad y las características que más estuvieron asociadas con este desenlace fueron: edad joven al momento del diagnóstico, ser de género femenino y que tuvieran más de 5 años de haberse iniciado la terapia de reemplazo renal15. Otros autores como Krane et al. encontraron que ser mujer joven, de raza negra y estrato socioeconómico bajo, estaba asociado a persistencia de actividad lúpica en la población con ERT14. González et al. evidenciaron que el tener un C3 más bajo y ser más jóvenes estaba asociado con ese proceso de reactivación durante la terapia de reemplazo renal4. Por otro lado, Young et al. reportaron 45 pacientes con LES y enfermedad renal, en los cuales durante el seguimiento a 59 meses, el puntaje SLEDAI aumentó una vez iniciada la terapia de diálisis peritoneal2,8. Barrera et al, en un estudio de casos y controles retrospectivo, determinaron factores independientes relacionados con actividad lúpica, dentro de los cuales la edad de inicio de la terapia de reemplazo renal, los títulos de anticardiolipinas tipo IgM y los niveles de C4 se correlacionaron con el grado de actividad en este grupo de pacientes3.
Presentamos el caso de una paciente con reactivación lúpica que llevaba 8 años en terapia de reemplazo renal, y su cuadro se manifestó con serositis, compromiso hematológico, miositis, vasculopatía trombótica, compromiso cutáneo y oral en el contexto de un marco infeccioso gastrointestinal.
Según lo reportado en la literatura, muchas características que presentaba la paciente estaban asociadas a esta condición: llevaba más de 5 años en diálisis, era mujer y el diagnóstico del LES fue a temprana edad, su edad de inicio de terapia de reemplazo renal fue alrededor de los 38 años (un poco alejado a la mediana de otros estudios como el de González et al. que era de 22,4)7 y era fumadora activa; este último es un factor de riesgo muy bien estudiado y que se ha asociado, no solo con la aterosclerosis acelerada, sino también con la severidad de la actividad, reflejado en los puntajes SLEDAI que presentaba la paciente del caso16.
ConclusionesA pesar de que existe una tendencia a la reducción de la actividad del LES en enfermedad renal crónica terminal en diálisis, con el pasar de los años el riesgo de reactivación no se elimina, por lo que se hace importante conocer las variables que predisponen a la reactivación de la enfermedad tales como el sexo, la edad de presentación, las infecciones dadas por su estado de inmunodeficiencia asociado, marcadores serológicos y factores de riesgo propios del paciente (tabaquismo, enfermedad aterosclerótica, etc.).
FinanciaciónNo hubo ninguna financiación especial para la realización de este reporte de caso.
Conflictos de interesesNo existe ningún tipo de conflicto declarado por los autores.
Responsabilidades éticasDerecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes y fue aprobado mediante la firma del consentimiento informado.