La telemedicina, definida como la provisión de servicios de salud a distancia por profesionales de la salud que usan tecnologías de la información y la comunicación, ha sido adoptada como modalidad de atención en Colombia.
ObjetivosGenerar recomendaciones para la implementación y el manejo de telemedicina en la práctica clínica para enfermedades reumatológicas en Colombia.
Materiales y métodosLas recomendaciones se establecieron en tres fases. La fase 1 consistió en una revisión ampliada y una revisión sistemática de la literatura. En la fase 2 se seleccionaron atributos y componentes basados en la revisión ampliada para delimitar el marco de las recomendaciones utilizando metodología Delphi. En la fase 3, un grupo de expertos, de acuerdo con la revisión sistemática, los atributos y componentes seleccionados y la experiencia individual, hizo las recomendaciones mediante un grupo nominal.
ResultadosEl marco de recomendaciones estuvo constituido con 9 atributos y 26 componentes. Se conformó un grupo de 7 reumatólogos en 4 ciudades del país. El grupo nominal, por medio de 3 rondas, redactó las recomendaciones definitivas, considerando aquellas recomendaciones con calificación prioridad alta.
ConclusionesEste documento contiene recomendaciones para una efectiva atención de telemedicina para enfermedades reumatológicas en Colombia. A fin de establecer una atención efectiva en telemedicina, es necesario evaluar las diferentes posibles formas de atención, la conveniencia del uso de telemedicina de acuerdo con el perfil clínico-cultural y sociodemográfico del paciente, el acceso y la capacidad de implementación de las diferentes herramientas tecnológicas y el análisis exhaustivo de las barreras y los facilitadores en su adopción.
Telemedicine, defined as the provision of remote health services by health professionals using Information and Communication Technologies, has been adopted in healthcare in Colombia.
ObjectiveTo establish recommendations for the implementation and management of telemedicine in clinical practice for rheumatological diseases in Colombia.
Materials and methodsThe recommendations were made in 3 phases. Phase 1 was based on an extended review and a systematic review of the literature. Phase 2 consisted of the selection of attributes and components based on the extended review to delimit the framework of the recommendations using the Delphi method. In phase 3, a group of experts, based on the systematic review, the selected attributes and components, and individual experience made recommendations through a nominal group.
ResultsThe framework of recommendations comprised 9 attributes and 26 components. A group of 7 rheumatologists in 4 cities of the country was formed. The nominal group drafted the final recommendations through 3 rounds according to the recommendations with a high priority rating.
ConclusionsThis document contains recommendations for effective telemedicine healthcare for rheumatological diseases in Colombia. To establish effective telemedicine healthcare, it is necessary to evaluate different possible forms of care, the convenience of using telemedicine according to the clinical-cultural and sociodemographic profile of the patient, the access and implementation capacity of the different technological tools, and the exhaustive analysis of the barriers and facilitators to its adoption.
La telemedicina, término utilizado desde 19701, es una disciplina que involucra el uso de tecnologías de la información y la comunicación (TIC) para brindar servicios médicos a distancia. La Organización Mundial de la Salud (OMS) la define como:
«…la prestación de servicios de salud, donde la distancia es un factor crítico, por parte de todos los profesionales de la salud usando TIC para el intercambio de información válida para el diagnóstico, tratamiento y prevención de enfermedades y lesiones, investigación y evaluación, y para la educación continua de los proveedores de atención médica, todo ello con el fin de promover la salud de individuos y sus comunidades…»2.
En Colombia, la modalidad de telemedicina se ha utilizado por más de 2 décadas en diferentes especialidades como medicina interna, pediatría, psiquiatría, dermatología, cardiología y radiología, entre otras3. En este contexto, se ha conformado un amplio marco normativo específico para la prestación de servicios por telemedicina como componente de la telesalud, la cual se define, de acuerdo con lineamientos de la ley colombiana 1419 del 2010, como: «… la provisión de servicios de salud a distancia en los componentes de promoción, prevención, diagnóstico, tratamiento y rehabilitación, por profesionales de la salud que utilizan TIC, que les permiten intercambiar datos con el propósito de facilitar el acceso y la oportunidad en la prestación de servicios a la población que presenta limitaciones de oferta, de acceso a los servicios o de ambos en su área geográfica…».
En pacientes reumáticos el uso de la telemedicina como modelo de atención en salud ha permitido mitigar las dificultades de acceso de la población activa que reside en áreas rurales distantes, como también las limitaciones de movilidad que afectan a algunos pacientes y la limitada disponibilidad de reumatólogos, motivada por el escaso número de especialistas disponibles en el país y también por la centralización del recurso humano en las grandes ciudades4–6. Desde el punto de vista operacional, telemedicina se ha agrupado ampliamente en una interacción sincrónica (comunicación en tiempo real entre las dos localizaciones), asincrónica (mensajería en tiempo real entre las partes) y monitoreo remoto (envío de datos por parte del paciente a una base de datos para su posterior revisión)5,7.
Con la emergencia sanitaria desencadenada por la enfermedad del coronavirus 2019 (covid-19), la telerreumatología fue adoptada en muchos casos como el único medio de atención disponible para los pacientes, acelerando exponencialmente su implementación6,7. Esto llevó a instaurar guías y recomendaciones para su utilización, tales como las recomendaciones emitidas por el Colegio Americano de Reumatología, que resaltan el uso de la telesalud como estrategia de atención para el manejo de la enfermedad reumática en pacientes adultos durante la pandemia de covid-197,8.
En el ámbito colombiano, el distanciamiento social obligatorio, junto a las características sociodemográficas de la población y del recurso humano en salud, consolidó la necesidad de parametrizar y expandir la práctica de la telerreumatología. Una de las experiencias publicadas9 describe 1.905 pacientes, atendidos entre agosto del 2017 y marzo del 2020 bajo la modalidad de telemedicina sincrónica, con un total de 4.864 consultas, las cuales se llevaron a cabo con un médico reumatólogo en el sitio de recepción, así como un médico general encargado de examinar a los pacientes en el lugar de origen de la consulta, en la mayoría de los casos. Los diagnósticos principales de la consulta fueron artritis reumatoide, osteoartrosis, dolor articular, mialgia y lupus eritematoso sistémico, diagnósticos de atención similares a los reportados por dos revisiones sistemáticas publicadas en el año 20175,10, en las cuales se destaca la artritis reumatoide como el principal diagnóstico. Asimismo, se cuenta con experiencia local en telemedicina durante la pandemia de covid-19, como lo describen Santos et al.11 a propósito de la transición de un servicio ambulatorio a un servicio por telemedicina en una cohorte de 3.503 pacientes con artritis reumatoide en un centro bogotano11. Tanto la experiencia en el país como las revisiones publicadas resaltan la importancia de la atención estructurada y de investigaciones rigurosas que permitan determinar la efectividad clínica y la costo efectividad del uso de la telerreumatología, describiendo aspectos como el impacto de los diferentes tipos telemedicina en pacientes reumatológicos, estrategias para un diagnóstico acertado, efectividad de la monitorización y utilización de nuevas tecnologías en reumatología, entre otros.
La mayoría de los autores concuerda en que la telemedicina representa una opción para determinadas poblaciones de pacientes con enfermedades reumáticas; asimismo, se cuenta con un consenso generalizado con respecto a que la telerreumatología aún no tiene un estándar o guía práctica integral establecido para su apropiada y efectiva implementación, debido a la heterogeneidad de los estudios actuales, la disponibilidad de tecnológicas específicas por país, los costos de implementación, el nivel de educación de los pacientes y el requerimiento de un equipo interdisciplinar5,6,9,12,13. Además de la investigación sobre la eficacia y la seguridad de las intervenciones telemédicas, los tomadores de decisiones deben establecer reglas específicas sobre cómo se debe utilizar la telemedicina para brindar la mejor, más eficiente y segura atención posible para el paciente reumatológico. Dentro de los mínimos por establecer se incluyen: seguridad de datos, protocolos de operación, documentación de telemedicina y consentimiento informado, entre otros. Por tanto, con este grupo de expertos se espera generar una serie de recomendaciones que permitan apoyar la definición de unos estándares generales para la buena práctica de la atención de los servicios de salud en pacientes bajo estas condiciones médicas.
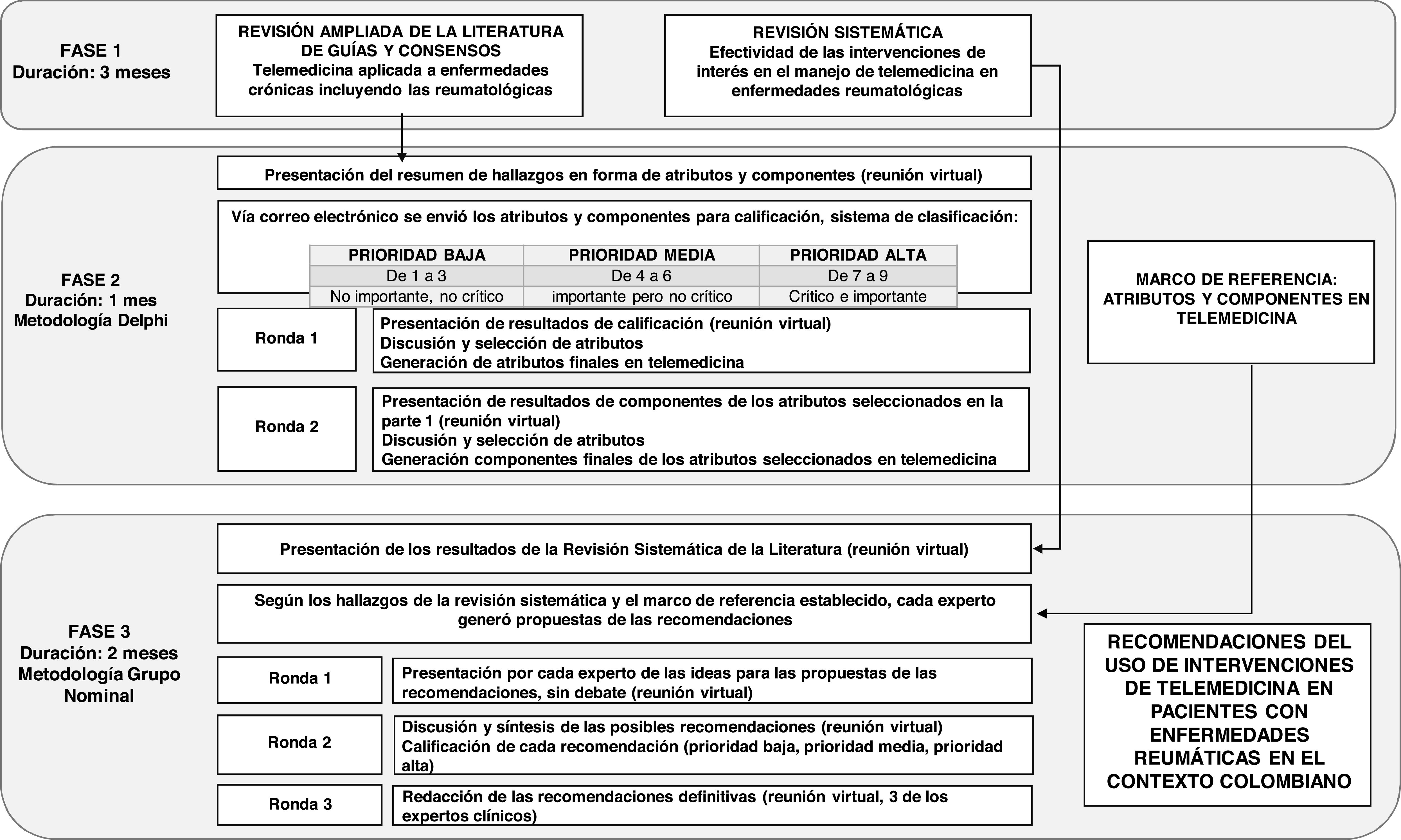
Materiales y métodosLa elección del método se basó en la necesidad de combinar la evidencia científica y el juicio colectivo de expertos, teniendo en cuenta la heterogeneidad de la literatura científica disponible en telemedicina y de las características del paciente reumático en el país14. La metodología constó de 3 fases (fig. 1):
Fase 1: revisión ampliada de la literatura de guías, consensos y revisiones sistemáticas publicados entre los años 2015 y 2020, con el fin de conocer sobre recomendaciones hechas en telemedicina aplicadas a enfermedades crónicas. Las fuentes consistieron en las bases de datos Medline vía OVID, Embase y LILACS, y en el caso de las guías, National Institute for Health and Care Excellence, Organización Mundial de la Salud (OMS), Scottish Intercollegiate Guidelines Network y National Guideline Clearinghouse. Los términos de búsqueda incluyeron «telemedicina» y «teleconsulta».
Se llevó a cabo una revisión sistemática de la literatura para determinar la efectividad en el manejo con telemedicina en enfermedades reumatológicas. Se hizo una búsqueda en Medline, Embase y la base de datos Cochrane de revisiones sistemáticas. En el caso de la literatura gris se utilizaron las bases de datos GreyNet y una búsqueda de bola de nieve. Los términos de búsqueda incluyeron «telemedicina», «consulta remota», «teleconsulta», «telehome», «telediagnóstico», «videoconsulta para telemedicina y reumatología», «artritis reumatoide», «enfermedades reumáticas», «enfermedades del tejido conectivo y enfermedades autoinmunes», entre otros términos de búsqueda para afecciones reumatológicas, y se utilizaron términos MeSH o Emtree, así como términos relacionados combinados con operadores booleanos. Tres autores seleccionaron de forma independiente revisiones sistemáticas, estudios clínicos aleatorizados o no aleatorizados en relación con pacientes con enfermedades reumáticas autoinmunes o inflamatorias, en los que se comparó la telemedicina con la atención estándar. La eficacia se midió en términos de actividad de la enfermedad, calidad de vida y actividad funcional. Adicionalmente, se midió la satisfacción de los pacientes. El riesgo de sesgo fue evaluado con la herramienta de colaboración Cochrane para estudios aleatorizados y AMSTAR II para revisiones sistemáticas. Los resultados son objeto de otra publicación, aprobada por Telemedicine and e-Health, para publicación «Manuscript ID TMJ-2022-0098.R1».
Fase 2: utilizando la metodología Delphi y con base en los resultados obtenidos en la búsqueda ampliada de la literatura, se realizó una síntesis cualitativa de la información, como resultado de la cual se formularon conceptos en forma de «declaraciones», denominados atributos y componentes, que fueron expuestos en una reunión virtual y enviados por correo electrónico a 7 reumatólogos expertos, con el fin de que fueran calificados. Cada declaración se calificó de 1 a 9, según el nivel de prioridad. En una primera sesión se seleccionaron los atributos clasificados como prioridad alta y se sometieron a discusión aquellos que tuvieran igual calificación de prioridad media y prioridad alta; los atributos con algún puntaje de prioridad baja, o bien de prioridad media superior al 60% de acuerdo, no fueron incluidos en la discusión. En una segunda sesión se presentaron los resultados de los componentes de los atributos seleccionados: los componentes con acuerdo superior al 50% como de prioridad alta fueron seleccionados, en tanto que se sometieron a discusión los componentes con prioridad alta del 50% y se excluyeron los porcentajes inferiores.
Fase 3: se conformó un grupo de 7 expertos clínicos a nivel nacional, convocados por su trayectoria en el área asistencial y la experiencia en atención por telemedicina, quienes con base en la revisión sistemática de la literatura, el marco de referencia y su experticia individual elaboraron en consenso las recomendaciones utilizando la metodología de grupo nominal. A partir de la presentación de los resultados obtenidos con la revisión sistemática de la literatura, cada experto hizo propuestas de posibles recomendaciones, de acuerdo con el marco de referencia, las cuales se presentaron sin discusión durante una sesión. En una segunda sesión, se discutieron las diferentes propuestas presentadas y se obtuvo una síntesis de posibles recomendaciones, las cuales fueron calificadas de 1 a 9, según el nivel de prioridad. En una sesión final se redactaron las recomendaciones definitivas según las recomendaciones con calificación de prioridad alta.
ResultadosEl grupo de expertos constó de 7 reumatólogos de 4 ciudades de Colombia (Cali, Medellín, Barranquilla y Bogotá), con tiempo promedio de experiencia como reumatólogos de 8,5 años (± 2,3). En la tabla 1 se resumen los atributos y los componentes que sirvieron como directriz para el desarrollo de las recomendaciones.
Marco de referencia: atributos y componentes como directriz para el desarrollo de las recomendaciones de telemedicina en reumatología para el contexto colombiano
| Atributo | Acuerdo (prioridad alta) |
| Componente | |
| Prescripción | (100%) |
| 1. Establecer criterios para los cambios de medicación durante la consulta, según respuesta clínica. En caso de cambio de medicamentos, ofrecer toda la información al paciente para la decisión del cambio. | (83%) |
| 2. Establecer procesos claros para la prescripción de intervenciones tanto farmacológicas como no farmacológicas en forma remota. | (83%) |
| Acceso | (100%) |
| 3. Acceso de pacientes a la tecnología para consulta remota. | (100%) |
| 4. Analizar barreras y facilitadores (estructurales, económicos y sociales) para la adopción de la intervención entre los pacientes. | (86%) |
| Calidad de la atención | (83%) |
| 5. Describir o establecer el proceso de atención y su contenido en la teleconsulta. | (100%) |
| 6. Describir el procedimiento de entrega de ordenas médicas (prescripción y solicitud de exámenes) para el paciente y el médico. | (67%) |
| 7. Definir el proceso de obtención de datos para la atención médica y el reporte en la historia clínica. | (67%) |
| 8. Establecer estándares para garantizar que el proceso de atención sea similar a la consulta usual. | (67%) |
| 9. Establecer una adecuada relación médico-paciente durante el proceso de teleconsulta (diagnóstico, monitoreo y prescripción). | (50%) |
| 10. Utilizar un lenguaje claro durante la consulta para asegurar que el paciente comprenda todo lo relacionado con el proceso de atención. | (50%) |
| Selección de paciente | (83%) |
| 11. La institución que preste servicios de telemedicina debe tener capacidad de atención presencial. | (100%) |
| 12. Definición de criterios clínicos de pacientes candidatos a seguimiento de telemedicina después de la evaluación inicial por atención usual. | (83%) |
| 13. Definir los tipos de pacientes, describiendo cómo debería ser el proceso de atención para cada uno. | (83%) |
| 14. Evaluar la disponibilidad del paciente para la atención remota. | (83%) |
| Guías de atención | (67%) |
| 15. Establecer guías de práctica en las cuales se defina un objetivo claro del alcance de la atención. | (100%) |
| 16. El prestador debe establecer protocolos de atención para telemedicina. | (100%) |
| Aspectos técnicos de conexión | (50%) |
| 17. Seleccionar y optimizar el uso de tecnologías, plataformas, equipos, velocidad de conexión, servicios de manejo de datos apropiados y confiables (por ejemplo, software y hardware). | (60%) |
| Consentimiento informado | (50%) |
| 18. Diseñar un formato de consentimiento informado para cada tipo de paciente (niños, personas con discapacidad cognitiva, interdictos, entre otros). | (80%) |
| 19. Garantizar que el consentimiento brinde información suficiente y en un lenguaje sencillo para que el paciente tome una decisión informada. | (60%) |
| 20. Establecer dentro del consentimiento la opción de la interrupción de la consulta si esta se considera insegura o ineficaz para el paciente. | (60%) |
| Almacenamiento de datos | (50%) |
| 21. Definir el tiempo de conservación de datos. | (80%) |
| 22. Establecer protocolos de seguridad y confidencialidad de datos. | (80%) |
| 23. Garantizar la protección de datos de los pacientes. | (80%) |
| 24. Garantizar la identificación y el acceso a los registros de los pacientes atendidos en la consulta remota. | (60%) |
| 25. Estandarizar y establecer protocolos para el almacenamiento de los datos. | (60%) |
| Equidad | (33%) |
| 26. Los programas de telemedicina deben garantizar la equidad para todos los pacientes, sin discriminación por cualquier aspecto propio de ello. | (75%) |
Las prescripciones realizadas mediante los servicios de telemedicina deben seguir los mismos lineamientos de la atención presencial.
El inicio o la modificación del tratamiento deben hacerse únicamente según el criterio del reumatólogo tratante, de acuerdo con la información recolectada en la consulta. Si el médico considera que no tiene las herramientas suficientes para hacer ajustes al tratamiento, debe tener la posibilidad de remitir al paciente a una valoración presencial para tomar una decisión terapéutica óptima15.
Desarrollar canales de comunicación en los cuales el paciente reciba las prescripciones generadas por medio de los servicios de telemedicina15.
Componente 2Cumplir con las guías nacionales relevantes antes de decidir prescribir un medicamento.
AccesoComponente 3El prestador del servicio tiene la responsabilidad de asegurar que sus servicios sean asequibles e inclusivos para todos aquellos que los necesiten15. En caso de que el paciente no cumpla con las características de acceso, comprensión y facilidades para acceder a alguna de las categorías en telemedicina, debe hacerse valoración presencial del paciente, ya sea intra o extramural.
Se recomienda que la atención en salud por telemedicina sea asequible a tantos individuos como sea posible. Su acceso debe ser fácil utilizando aplicaciones y buscadores modernos16, incluyendo la disponibilidad de acceso a personas con discapacidades, entre otras.
El prestador de los servicios en salud debe hacer claridad sobre los servicios disponibles y no disponibles en línea (pruebas de laboratorio, medicamentos de administración controlada, etc.). Adicionalmente, debe dar a conocer a los pacientes, las situaciones de urgencia en las que se requiere un acceso rápido a los servicios de atención intramural.
Los pacientes que no hablen el idioma español (por ejemplo, pacientes indígenas) o sean analfabetos no pueden ser excluidos del acceso a la atención por telemedicina. El prestador del servicio debe estar en la capacidad de identificarlos y hacer los ajustes necesarios para poder atenderlos.
Los pacientes con discapacidad mental/cognitiva requieren acompañamiento de sus padres/cuidadores en la consulta por telemedicina. De esta manera, pueden participar en la planificación de la atención, el tratamiento y el manejo del paciente.
Componente 4Examinar las barreras y facilitadores para la adopción de intervenciones, esto es, evaluar las características individuales o de subgrupos poblacionales que presenten diferentes retos para acceder a servicios de salud. Es preciso considerar aspectos socioeconómicos, localización geográfica y educación, como también factores socioculturales y demográficos. La discusión sobre estas limitaciones es un factor determinante para establecer en qué grupos es apropiada la atención por telemedicina.
Calidad de la atenciónComponente 5El registro de la historia clínica en la consulta debe seguir la normatividad vigente aplicable (Resolución 1995 de 1999, Ley 2015 del 2020, Resolución 866 del 2021) que se maneja en la consulta presencial.
Si la consulta por telemedicina se realiza en una plataforma diferente a la de la historia clínica institucional, se debe indicar la plataforma utilizada durante la consulta.
Evaluar si la calidad y la integridad de la información clínica, al igual que las imágenes/exámenes/pruebas diagnósticas que proporcione el paciente son suficientes para la consulta por esta modalidad. Si son insuficientes, es preciso solicitar información adicional al paciente o derivar para una consulta en persona17–19.
Registrar el nombre de los asistentes a la consulta por telemedicina (familiares o cuidadores), asimismo, se debe registrar cualquier dificultad técnica que haya podido tener impacto en la capacidad del médico para cumplir con su deber de cuidado.
Confirmar que el paciente o su cuidador esté(n) informado(s) de los procesos acordados para implementar el plan de manejo.
Toda la documentación relacionada con telemedicina, incluida la remisión, las notas de consulta y las imágenes, debe conservarse durante el periodo exigido para los registros médicos según la normatividad nacional.
La remisión a otras especialidades o profesionales de la salud es una parte importante en telemedicina, por tanto, debe estar disponible cuando sea requerido para el paciente.
Componente 6Previamente a la consulta, es necesario concertar con el paciente la forma de entrega de las órdenes médicas, en caso de no contar con los medios tecnológicos para acceder a los documentos. Durante la consulta, además de generar las órdenes médicas pertinentes, se debe explicar claramente al paciente las conductas que se toman durante la atención20.
Cuando un paciente sea remitido al Servicio de Reumatología, la interacción con el médico remitente debe incluir la siguiente información: plan de manejo acordado, seguimiento requerido y señales de alarma.
Iniciar el proceso de remisión a la(s) especialidad(es) correspondiente(s) o al centro de atención necesario en caso de diagnóstico de enfermedad grave (reumática, no reumática, o que requiere el concurso de otras especialidades además de reumatología) para la atención de la patología.
Componente 7Registrar los resultados y la interpretación de los exámenes diagnósticos, de acuerdo con lo establecido en la normatividad vigente aplicable.
Considerar las limitaciones que presenta el profesional de la salud para realizar consultas empleando métodos remotos, por ejemplo, evaluación de signos y síntomas o alteraciones de la conducta mediante una consulta telefónica.
Tener en cuenta las dificultades que se pueden presentar para evaluar a los usuarios del servicio con vulnerabilidades (por ejemplo, personas con enfermedades o trastornos mentales, adultos con discapacidad, personas con antecedentes médicos complejos y polimedicados). Asimismo, se deben considerar las circunstancias en las que puede ser necesario dar malas noticias o tratar situaciones éticas complejas. En todas las situaciones anteriores, se recomienda redireccionar a los pacientes para una consulta presencial.
Los pacientes menores de edad siempre deben estar acompañados por sus padres/cuidadores durante la consulta.
Al prescribir de forma remota, los prescriptores deben asegurarse de poder realizar una evaluación adecuada y confiable al paciente sin comprometer su seguridad.
En determinadas circunstancias, es preciso evaluar la probabilidad de que se requiera un examen físico, ya sea en la consulta inicial o en una cita de seguimiento; en tal caso, deben iniciarse los trámites necesarios para llevar a cabo la consulta presencial.
Los profesionales de la salud deben ser conscientes de sus habilidades y limitaciones y trabajar únicamente dentro de sus competencias. Deben buscar el consejo de colegas experimentados cuando sea requerido, debido a la complejidad del paciente o las condiciones particulares de este. Ante la duda en el diagnóstico sindrómico o ante la presencia de un caso de difícil manejo, se recomienda redireccionar al paciente a la consulta presencial.
Los proveedores tecnológicos deben implementar sistemas de seguridad y mitigar los riesgos asociados con las consultas remotas (confidencialidad, pérdida de información, etc.); igualmente, deben ser responsables del desempeño de sus sistemas de datos y de mantener una mejora continua de la calidad de estos, garantizando la disponibilidad de las políticas de protección para todo el personal.
Desarrollar procesos de auditoría interna para monitorear la calidad de la atención, los procesos operativos, los procesos financieros y los sistemas utilizados en la atención por telemedicina del paciente, con el fin de identificar aspectos por mejorar y tomar las medidas necesarias para optimizar el servicio.
Los pacientes o sus cuidadores deben tener la oportunidad de hacer preguntas y aclarar cualquier inquietud que puedan tener con respecto a su prescripción, en cualquier momento del proceso de atención, lo que debe incluir los datos de contacto que pueden utilizar los pacientes una vez finalizada la consulta inicial21.
Componente 8Se debe cumplir con el marco normativo vigente y las normas que modifiquen en telesalud y telemedicina (fig. 2), teniendo en cuenta la adopción de medidas razonables para proteger la privacidad de los pacientes, la privacidad de los registros médicos de los pacientes y los informes de privacidad.
Determinar si los factores técnicos y sociotécnicos de la interacción por videoconferencia son de calidad suficiente para realizar una consulta de telemedicina.
Componente 9El personal de salud que brinda consulta a distancia debe comprender y promover un comportamiento compasivo, respetuoso y empático. En este sentido, deben optimizarse los canales de comunicación con el paciente o su cuidador.
Los profesionales de la salud deben estar disponibles para discutir las opciones de atención y tratamiento con el paciente, si es necesario. La discusión debe incluir las necesidades de salud, sociales y emocionales. Es necesario ofrecer apoyo y confianza para asegurarse de que el paciente comprenda los riesgos y los beneficios asociados con sus elecciones, y para permitirle tomar decisiones informadas sobre su atención y tratamiento18.
Componente 10Los profesionales que presten servicios por medio de telemedicina deben ofrecer atención individualizada, utilizando un lenguaje apropiado, claro y sencillo que tenga en cuenta el nivel cultural del paciente. De esta manera, la atención y el tratamiento estarán centrados en la persona y en la evaluación de sus necesidades y preferencias.
Selección de pacienteComponente 11Garantizar que la ruta entre los servicios presenciales (intramural y extramural) y de telemedicina/telesalud esté bien respaldada y no ponga al usuario del servicio en desventaja si necesita moverse entre los dos tipos de servicios.
Componente 12Contemplar la telemedicina como una alternativa cuando la consulta presencial no sea factible para el paciente. Siempre será preferible la consulta presencial.
Considerar el juicio clínico en la selección de los pacientes para la modalidad de telemedicina. Evaluar la posibilidad de dividir la consulta por telemedicina en una proporción presencial y otra remota, cuando sea indispensable la realización del examen físico; en cualquier caso, cuando se necesite una visita presencial a criterio médico, se debe registrar en la consulta de telemedicina19.
La consulta por telemedicina es apropiada cuando: a) los pacientes tienen la necesidad clínica o por requerimientos de tratamiento sencillos; b) los médicos tienen acceso a las historias clínicas; c) los médicos pueden suministrar la información y explicar lo que se necesita en relación con las opciones de tratamiento, por teléfono, internet o videollamada; d) no es necesario examinar al paciente; e) el paciente tiene capacidad de decidir sobre sus tratamientos; f) los pacientes no presentan discapacidades graves en la comunicación19,22.
El médico que valore por primera vez al paciente por telemedicina podrá solicitar los exámenes que considere pertinentes para enfocar el caso y decidir si la segunda visita debe ser presencial, en el caso de requerir examen físico o tener un paciente con dificultades para ser atendido por telemedicina.
Ante cualquier dificultad para la atención del paciente, al igual que como sucede en la consulta presencial, puede necesitarse la ayuda de un tercero que facilite la comunicación.
Se recomienda la selección de pacientes de acuerdo con los factores clínicos y la capacidad de comunicación para establecer la complejidad y la modalidad de consulta22.
Componente 13Se recomienda que la decisión por la telemedicina se defina de acuerdo con los siguientes criterios: a) el clínico está en la capacidad de hacer un diagnóstico definitivo; b) suministrar confort y experticia con el clínico; c) necesidad de realizar exámenes clínicos; d) factores clínicos tales como estado clínico, tipo de consulta y complejidad de la consulta; e) si la institución donde el clínico trabaja reúne los criterios para prestar servicios de telemedicina; f) factores como continuidad del tratamiento y relación médico-paciente existente; g) factores prácticos como disponibilidad de especialistas, equipo clínico local y tecnología; h) disponibilidad de viajar, familiares de pacientes y situación cultural.
Las diferentes categorías de telemedicina deberían estar disponibles, de acuerdo con las condiciones clínicas de cada paciente, el alcance de las intervenciones necesarias y la capacidad de usar las herramientas de telemedicina.
Componente 14En el acercamiento previo a la intervención en telemedicina debe indagarse si el paciente tiene disponibles los medios tecnológicos mínimos para realizar la intervención que se vaya a realizar de forma apropiada. Cada centro debe establecer los mínimos necesarios para cada intervención específica.
Se recomienda la implementación de un contacto de tipo informativo, en relación con telemedicina, antes de iniciar este tipo de atención.
Guías de atenciónComponente 15Cada centro prestador de actividades en telemedicina debe establecer sus guías de manejo basadas en las guías nacionales e institucionales para el tratamiento de las diferentes enfermedades. Para ello, debe tener en cuenta la normatividad nacional con respecto a las actividades de telesalud y hacer seguimiento estricto de la adherencia a la guía para establecer planes de mejora, si así se requiere.
Siempre que sea posible, las intervenciones de diagnóstico deben estar respaldadas por pruebas de alta calidad. Cuando estas falten, los profesionales de salud utilizarán su juicio profesional, experiencia y pericia para establecer un diagnóstico preciso22. Así, deberán contemplar continuamente la probabilidad de que cambien las pautas clínicas relacionadas con la telemedicina, según nuevos hallazgos en la investigación y el desarrollo tecnológico.
Los prestadores de salud deben garantizar el cumplimiento de todas las leyes, los reglamentos y los códigos de seguridad pertinentes para la seguridad tecnológica y técnica de la información manejada en telemedicina23.
Cuando existan pautas, herramientas24, declaraciones o estándares de una organización profesional, gubernamental o sociedad científica25, se revisarán e incorporarán a la práctica siempre que sea seguro, contemporáneo y factible.
Componente 16Los profesionales de la salud determinarán la idoneidad del uso de la telemedicina y sus categorías caso por caso, si está indicada o no una visita de telemedicina y en qué casos se requiere una consulta presencial para valoración clínica del paciente19,22. Esto se documentará en la historia clínica, de conformidad con los estándares apropiados para evaluar al paciente.
Los profesionales de la salud serán responsables de mantener las pautas de práctica clínica para guiar la prestación de atención en el entorno de la telemedicina, teniendo en cuenta que puede ser necesario hacer algunas modificaciones para adaptarse a circunstancias específicas22.
Aspectos técnicos de conexiónComponente 17Los prestadores de salud deben asegurarse de que el sitio web sea fácil de navegar, mediante revisiones periódicas y la retroalimentación recibida por usuarios del servicio15. Adicionalmente, según los lineamientos de la normatividad vigente, deben contemplarse formas adicionales de comunicación en zonas donde el acceso a internet o el uso de un computador sean limitados.
El soporte digital debe estar disponible para todos los usuarios en el sitio web, a fin de que estos puedan obtener una explicación o información adicional si llegaran a requerirla. Los iconos de ayuda deben ser fáciles de identificar, claros y coherentes. El proveedor debe tener un mecanismo para revisar su uso, de tal manera que pueda identificar áreas que requieran revisión, y debe asegurarse de que la información se mantenga actualizada para satisfacer las necesidades de los usuarios del servicio.
El proveedor debe buscar activamente las opiniones de los usuarios sobre su experiencia en el uso de servicios en línea, además de verificar cómo la atención y el tratamiento han satisfecho sus necesidades y sugerencias de mejora. Se recomienda la implementación de encuestas de satisfacción que permitan generar indicadores de calidad del servicio de telemedicina.
Establecer claramente la disponibilidad de infraestructura física para respaldar las operaciones de tecnología en el lugar donde se originará la prestación del servicio, lo que incluye electricidad, acceso a la energía, conectividad en el contexto local, entre otros20,26. Asimismo, es necesario evaluar si los pacientes son aptos para recibir la atención por telemedicina, usando listas de chequeo previas con los mínimos requisitos para una adecuada conexión.
El profesional de la salud debe verificar si los factores técnicos y sociotécnicos de la interacción por videoconferencia son de calidad suficiente para llevar a cabo una consulta de telerreumatología17.
Los proveedores, en la medida de lo posible, deben brindar al paciente diferentes alternativas de software para la realización de la telemedicina, las cuales deben tener la posibilidad de ser utilizadas en diferentes dispositivos (computador, tabletas, celulares, etc.), con el fin de facilitar la atención al paciente17,19.
Se recomienda que el prestador o el paciente puedan usar herramientas de prueba de enlace (por ejemplo, prueba de ancho de banda) para verificar la conectividad del ancho de banda previamente a la atención, con el objeto de garantizar la calidad del servicio. Se debe contemplar la utilización de conexiones por cable cuando estén disponibles (por ejemplo, ethernet).
Es preciso considerar que las intervenciones en salud por telemedicina no son de menor calidad que la intervención presencial23.
Posibilitar que el software de videoconferencia pueda adaptarse a entornos cambiantes de ancho de banda sin perder la conexión.
Consentimiento informadoComponente 18En el caso de la telemedicina interactiva, se recomienda validar a los participantes antes de iniciar la sesión y dejar constancia de la atención.
Previamente a la asignación de la cita, deben explicársele al paciente las ventajas y las desventajas de la modalidad de atención por telemedicina, así como solicitar el consentimiento informado, para que este tenga la posibilidad de disentir y solicitar la atención presencial si así lo desea17.
El consentimiento debe contener todos los principios requeridos por la normatividad vigente aplicable. Adicionalmente, se sugiere detallar: a) el proceso de telemedicina y por qué este proceso ayuda al paciente en su cuidado; b) la información médica solo se basará en las imágenes e información suministrada; c) los puntos referentes a los riesgos y las limitaciones; d) explicar la diferencia de la exactitud diagnóstica entre la consulta presencial (intramural o extramural) y la telemedicina15,17.
El consentimiento debe ser obtenido antes de la atención por el responsable de la atención en telemedicina, garantizando el registro de forma claramente identificable, y que la información sea registrada de manera exacta, de modo tal que el proceso17,19.
Establecer los casos de necesidad de consulta presencial.
Es recomendable, de ser posible, la compañía de un familiar o acompañante si el paciente manifiesta alguna duda ante el tipo de atención.
Componente 19Antes de recibir la aprobación del consentimiento por parte de los pacientes, se debe asegurar que el paciente conozca las diferentes opciones de atención, cualquier riesgo, y que entienda la propuesta a la cual está dando el consentimiento.
El consentimiento informado en el cuidado de la salud significa que el paciente recibió información clara y entendible sobre sus opciones, a fin de que pueda tomar decisiones correctas sobre su salud y cuidado.
Componente 20Establecer en el consentimiento informado la posibilidad de que el paciente se retire si considera que la consulta por telemedicina no ha sido segura o no es efectiva27.
Se debe promover la elaboración de unos lineamientos para un adecuado consentimiento informado en telerreumatología.
Almacenamiento de datosComponente 21La información obtenida dentro de la atención deberá almacenarse según las disposiciones legales.
El almacenamiento de la historia clínica de telemedicina deberá reposar en la historia clínica como parte de este documento. Dicha información habrá de permanecer archivada por el tiempo que la norma en vigor obligue17.
Componente 22Establecer protocolos y herramientas de seguridad de datos de la historia clínica20. Los proveedores tecnológicos deben verificar que los sitios web sean seguros y tengan la certificación esencial de ciber para proteger de malware, hackers y ciberataques, de acuerdo con los lineamientos legislativos aplicables.
Componente 23Los registros clínicos deben ser soportados por auditoría, manejo, planeación y monitoría. Las instituciones son responsables de la monitoría del almacenamiento de los registros.
Asegurar la protección de datos y registros en salud de acuerdo con la regulación local aplicable17. Los clínicos deben asegurar la misma confidencialidad que en la consulta presencial.
Si el clínico necesita solicitar servicios a proveedores locales, debe considerarse cómo enviar la información en forma segura, incluyendo cualquier seguimiento o revisión.
Componente 24En la consulta clínica deben registrarse: el servicio realizado por telemedicina, categoría de telemedicina (especificando el uso de dispositivos de teléfonos inteligentes, transmisión segura, plataformas de videoconferencia, videoconferencia por red de datos, etc.), fecha y tiempo de la consulta, y la responsabilidad de cada miembro de salud para la administración de la atención.
La consulta por telemedicina, así como el reporte de las imágenes clínicas, forma parte de la historia médica y debe almacenarse por paciente o en un archivo seguro.
Se recomienda que la institución establezca la disposición final de la documentación compartida por el paciente.
Componente 25Dentro de las consideraciones de almacenamiento de datos estipuladas por normatividad se sugiere remarcar los siguientes aspectos: a) archivo seguro; b) no modificar las imágenes; c) mitigación perdida de datos; d) control de acceso; e) imágenes codificadas; f) repositorio de imágenes; g) almacenamiento en la nube computacional.
Los prestadores de servicio en telemedicina requieren procedimientos para el manejo de registros, reuniendo los requerimientos de la legislación relacionada con el uso de datos privados.
EquidadComponente 26El prestador de servicios de salud debe garantizar la igualdad de oportunidades para acceder a los servicios de telesalud a todos los pacientes15. A su vez, el paciente debe tener la posibilidad de escoger la modalidad de atención (intramural, extramural o telemedicina), de común acuerdo con el médico tratante.
El prestador de servicios de salud debe garantizar que la ruta entre las modalidades de atención permita al paciente trasladarse entre los dos servicios si así lo requiere, con el fin de asegurar la continuidad en el tratamiento y el seguimiento requerido.
El contenido y el diseño de la interfaz del usuario deben promover la diversidad y no discriminar ninguna característica protegida.
Los sitios web y las aplicaciones deben ser fáciles de usar y no discriminar directa o indirectamente a quienes tienen un bajo nivel de alfabetización digital. Dentro de las intervenciones en telesalud deben contemplarse la promoción de la alfabetización digital tanto del personal de salud como de los pacientes.
La normatividad relacionada con la atención de pacientes por medio de telemedicina debe ajustarse al principio de equidad, de tal manera que dichas normas se adapten a las condiciones de los pacientes, a sus posibles limitaciones y garanticen el acceso al servicio sin discriminación alguna.
ConclusiónCon el advenimiento de nuevas tecnologías de información y comunicación, la necesidad histórica de cubrir integralmente la atención en salud en regiones distantes del país, así como el distanciamiento social impuesto por la covid-19, consolidó la telemedicina como una modalidad de prestación de servicios en salud en Colombia.
En pleno apogeo de su implementación y desarrollo, la telemedicina como componente de la telesalud tiene constituida una normatividad específica y mayor parametrización y experticia de los diferentes actores en salud; sin embargo, aún se cuenta con una variedad de retos que superar para que sea efectiva y accesible para los pacientes que la requieren, como los pacientes reumáticos. El desarrollo y la publicación de estas recomendaciones constituye un esfuerzo para apoyar la implementación y estandarización del uso de la telemedicina en el contexto de la atención de pacientes con enfermedades reumáticas para los profesionales de la salud.
La recomendación para el éxito en el tratamiento de pacientes con enfermedades reumatológicas incluye asegurar que estos tengan un acceso fácil y directo al cuidado y a los especialistas en diferentes campos. Poder acceder a una atención eficaz es fundamental durante el curso de la enfermedad, dado que permite un diagnóstico oportuno, el inicio del tratamiento y cambios en el manejo de la enfermedad, a medida que esta avanza. Para que la atención por telemedicina sea afectiva es necesario evaluar las diferentes posibles formas de atención, la conveniencia del uso de telemedicina de acuerdo con el perfil clínico-cultural y sociodemográfico del paciente, el acceso y la capacidad de implementación de las diferentes herramientas tecnológicas y el análisis exhaustivo de las barreras y los facilitadores en la adaptación de dichas intervenciones. Todo bajo el cumplimiento de las leyes, los reglamentos y los códigos de seguridad pertinentes para garantizar la seguridad tecnológica y técnica de la información manejada en telemedicina.
La evidencia científica disponible que fundamenta las recomendaciones se relaciona con pacientes que padecen enfermedades reumatológicas atendidos por telemedicina, en su mayoría en el ámbito internacional, por lo que las definiciones y los puntos clave de las intervenciones se seleccionaron y se ajustaron de acuerdo con el contexto colombiano. Las recomendaciones aportan puntos clave para la buena práctica clínica en telerreumatología, resaltando que la calidad en la atención debe ser igual que la suministrada en la intervención presencial; sin embargo, la telemedicina se encuentra en constante adaptación y actualización, lo cual hace que las recomendaciones sean aplicables al entorno colombiano actual y que posteriormente se requieran nuevas actualizaciones.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses para la elaboración de este escrito.
FinanciaciónTrabajo financiado por Pfizer S.A.S.