Las vasculitis ANCA ocasionan aumento de la morbimortalidad, alta carga de enfermedad y daño de órgano, especialmente renal.
ObjetivosDeterminar los factores que se asocian con el desarrollo de insuficiencia renal crónica terminal al egreso hospitalario en los pacientes con granulomatosis con poliangitis y poliangitis microscópica, caracterizar la población y describir las causas de hospitalización, los tratamientos recibidos y las complicaciones presentadas durante la estancia hospitalaria.
Materiales y métodosSe incluyeron los pacientes con 18 o más años con diagnósticos previos o nuevos de poliangitis microscópica o granulomatosis con poliangitis que requirieron hospitalización entre el 1 de enero del 2013 y el 30 de abril del 2021. La asociación con el desarrollo de insuficiencia renal crónica se evaluó con chi-cuadrado (χ2) de Pearson o prueba exacta de Fisher y t de Student o U de Mann Whitney, de acuerdo con la naturaleza de las variables. Se hicieron modelos multivariantes exploratorios que incluyeron los factores asociados con insuficiencia renal crónica terminal con p<0,15 en el análisis bivariante o con plausibilidad biológica.
ResultadosLa cohorte está constituida por 43 pacientes, 55,8% con poliangitis microscópica y 44,2% con granulomatosis con poliangitis. Doce pacientes (27,9%) desarrollaron insuficiencia renal crónica durante la hospitalización. Aquellos con hipertensión arterial y retención de azoados al ingreso, edema pulmonar y Five Factor Score ≥1 tuvieron más riesgo de egresar con ese desenlace. La función renal normal al ingreso fue un factor protector. La glomerulonefritis rápidamente progresiva y la hipertensión arterial al ingreso se asociaron con insuficiencia renal crónica terminal en los modelos exploratorios ajustados por el tipo de vasculitis, puntaje del Birmingham Vasculitis Activity Score, presencia de hemorragia alveolar difusa y uso de recambios plasmáticos. Estas variables se identificaron como factores para incluir en modelos multivariante en estudios multicéntricos.
ConclusionesEl 88,8% de los pacientes con vasculitis asociada a ANCA tuvieron compromiso renal y el 27,9% de ellos desarrollaron insuficiencia renal crónica terminal durante la hospitalización. La glomerulonefritis rápidamente progresiva y la hipertensión arterial al ingreso al hospital se asociaron con el desarrollo de este desenlace, mientras que la función renal normal al ingreso fue un factor protector.
ANCA vasculitis has been associated with increased morbidity and mortality, high disease burden, and organ damage, especially renal.
ObjectivesTo determine factors associated with end-stage kidney disease at hospital discharge in microscopic polyangiitis and granulomatosis with polyangiitis patients, to characterize our population, hospitalization causes, treatment received, and complications during stay.
MethodologyAdults with previous or new diagnosis of microscopic polyangiitis and granulomatosis with polyangiitis who required hospitalization between January 01, 2013, and April 30, 2021, were included. Association with end-stage kidney disease development was evaluated by Pearson's Chi2 (χ2) or Fisher's test, and Student's t or Mann-Whitney U test according to the nature of the variables. Exploratory multivariate models were made including factors associated with end-stage kidney disease.
ResultsForty-three patients were included, microscopic polyangiitis 55.8, and granulomatosis with polyangiitis 44.25. Twelve patients (27.9%) developed early end-stage kidney disease. High blood pressure, high urea nitrogen levels on admission, as well as pulmonary oedema, and Five Factor Score >1 entailed a higher risk. In contrast, normal kidney function on admission was a protective factor. Rapidly progressive glomerulonephritis and arterial hypertension on admission were associated with end-stage kidney disease. In adjusted exploratory models according to vasculitis type, Birmingham Vasculitis Activity Score, diffuse alveolar haemorrhage, and plasma exchange use were identified as factors to include in multivariate models in multicentre studies.
Conclusion88% of patients had renal involvement and 27.9% developed end-stage kidney disease. Rapidly progressive glomerulonephritis and arterial hypertension on hospital admission were associated with early development of end-stage kidney disease while normal renal function on admission was a protective factor for this outcome.
Las vasculitis sistémicas se caracterizan por inflamación vascular y lesión endotelial y pueden causar daño en cualquier órgano1-5. Según la nomenclatura propuesta en el consenso de Chappel Hill, las vasculitis de pequeños vasos se pueden dividir en asociadas y no asociadas a anticuerpos anticitoplasma del neutrófilo (ANCA)6. Las primeras incluyen la poliangitis microscópica (PAM), la granulomatosis con poliangitis (GPA) y la granulomatosis eosinofílica con poliangitis (GEPA). Estas entidades confieren una alta carga de enfermedad, deterioro de calidad de vida, daño de órgano, especialmente renal, discapacidad y mortalidad1,2.
En poblaciones europea, asiática y estadounidense se ha caracterizado mejor el comportamiento de las vasculitis asociadas con ANCA (VAA)1,2,7-10. En hispanos con VAA residentes en Chicago se observaron manifestaciones más graves, mayor compromiso renal, falla renal aguda con requerimiento de diálisis y mayor puntaje de Birmingham Vasculitis Activity Score (BVAS)11 e índice de daño (VDI)12, tanto al diagnóstico como durante la evolución13.
Pocos estudios evalúan el comportamiento de las vasculitis en América Latina14-17, pero ninguno de ellos explora los factores asociados con el desarrollo temprano de insuficiencia renal crónica terminal (IRCT). Ochoa et al.14 describen 857 pacientes colombianos con vasculitis diagnosticados entre 1945 y 2007, y las VAA representaron el 15,7% de los casos. Fernández-Ávila et al.15 describen 106 pacientes colombianos con VAA diagnosticados entre el 2005 y el 2017, pero no informan los factores asociados con IRCT.
La IRCT es un componente importante del daño de órgano en los pacientes con VAA18. En las poblaciones de seis ensayos clínicos19-24, el Grupo Europeo de Estudio de las Vasculitis (EUVAS)18 encuentra que aproximadamente el 8% de los pacientes desarrollaron IRCT tempranamente, siendo más frecuente en aquellos con PAM. Durante el seguimiento, los pacientes con mieloperoxidasa (MPO)-ANCA llegaron a IRCT más frecuentemente que aquellos con proteinasa 3 (PR3)-ANCA (42,5% vs. 27,9%)18.
Varios autores encuentran importantes diferencias en el comportamiento de los pacientes con VAA incluidos en los ensayos clínicos y aquellos que hacen parte de estudios observacionales25,26. En varias poblaciones se han estudiado los factores asociados con IRCT a largo plazo, pero no los asociados con su desarrollo temprano4,8,27, y hasta ahora tampoco se ha evaluado en población colombiana.
El propósito de este estudio fue identificar los factores que se asocian con el desarrollo de IRCT durante la estancia hospitalaria y caracterizar el comportamiento de los pacientes con GPA y PAM hospitalizados en una institución colombiana de alto nivel de complejidad.
Pacientes y métodosObjetivo principalDeterminar los factores que se asocian al IRCT con el alta hospitalaria en los pacientes con GPA y PAM. La IRCT se definió por los hallazgos histológicos o ecográficos de cronicidad y la indicación de diálisis indefinida al alta hospitalaria.
Objetivos secundariosCaracterizar la población y describir los tratamientos recibidos y las complicaciones presentadas durante la hospitalización. Se utilizó una muestra por conveniencia en la que se incluyeron todos los pacientes de 18años o más con diagnóstico de GPA o PAM nuevo o en recaída6, hospitalizados entre el 1 de enero del 2013 y el 30 de abril del 2021. Se excluyeron los registros incompletos y los pacientes que ingresaron con IRCT, neoplasias o tuberculosis pulmonar activa. Los sujetos fueron identificados en la base de datos del hospital mediante los códigos CIE10 M31.30, M31.31 y M31.7. La información se recolectó por medio de una revisión de las historias clínicas y se consignó en un formulario estructurado mediante Google Forms versión 2021.
Las variables estudiadas fueron edad, sexo, tiempo de evolución de la enfermedad, manifestaciones clínicas al diagnóstico y durante la evolución (hipertensión arterial [HTA], hematuria, proteinuria, retención de azoados, sinusitis, glomerulonefritis rápidamente progresiva [GMNRP], perforación del tabique nasal, epistaxis, bronquitis, otitis, neumonía, nódulos pulmonares, derrame pleural, estenosis traqueobronquial, hemorragia alveolar, escleritis, pseudotumor orbitario, neuropatía periférica, infarto cerebral, paquimeningitis, púrpura, necrosis digital, úlceras, livedo reticularis, trombosis venosa y arterial, ingreso a UCI, IRCT y muerte), tratamiento con pulsos de metilprednisolona, prednisolona, metotrexato, azatioprina, micofenolato, ciclofosfamida y rituximab, niveles séricos de C3 y de C4, puntaje del Birmingham Vasculitis Activity Score (BVAS)11 y del Five Factor Score (FFS)26.
El diagnóstico de PAM y GPA se hizo con base en la experticia del grupo médico y la seropositividad de anticuerpos. La GMNRP se definió como la rápida disminución de la tasa de filtración glomerular, al menos del 50% entre pocos días y tres meses, y cuando se contó con biopsias renales, por la presencia de extensa proliferación extracapilar. La hemorragia alveolar se definió por la presencia de infiltrados pulmonares nuevos junto con la disminución de 2 o más gramos de hemoglobina en las 48horas previas, con o sin hemoptisis, o la demostración de sangrado no explicado por otras causas o la presencia de hemosiderófagos mayor a 20% en el lavado broncoalveolar. Los pulsos de metilprednisolona se definieron por las dosis de 125mg/día o mayores.
Análisis estadísticoLas variables categóricas se presentan con frecuencias absolutas y porcentajes, y las continuas, con promedios y desviaciones estándar o medianas y rangos intercuartílicos. La asociación entre las variables categóricas y el desenlace IRCT se evaluó con la chi-cuadrado (χ2) de Pearson o prueba exacta de Fisher. La asociación entre las variables cuantitativas y el desenlace principal se evaluó con la t de Student o la U de Mann Withney, dependiendo de su distribución.
En el análisis multivariante de regresión logística se incluyeron las variables asociadas con el desenlace principal con OR significativas y aquellas con p<0,15 (bondad de ajuste de Hosmer-Lemeshow para las regresiones logísticas), así como las variables con plausibilidad biológica. Se construyeron varios modelos meramente exploratorios para identificar potenciales factores asociados a IRCT aplicables a modelos multivariantes en poblaciones más grandes. En los modelos exploratorios se ajustaron las variables asociadas con independencia del desenlace (HTA y GMNRP al ingreso) con aquellas que cumplieron el criterio de bondad de ajuste de Hosmer-Lemeshow (tipo de vasculitis PAM vs. GPA, hemorragia alveolar difusa, puntaje de BVAS ≤15 vs. >15 y uso de recambios plasmáticos). La colinealidad se determinó por criterios clínicos; las variables consideradas colineales fueron excluidas de los modelos estadísticos. Los análisis se hicieron con el software SPSS versión22, licencia Hospital Pablo Tobón Uribe.
El estudio no implicó ningún riesgo para los pacientes, por lo cual no se requirió la firma de consentimiento informado. Todos los pacientes que acudieron a la institución firmaron habeas data. El protocolo fue aprobado por el comité de ética e investigaciones del hospital.
Consideraciones éticasDe acuerdo con la Resolución 008430, artículo 11, del 4 de octubre de 1993, esta investigación cumple con las condiciones establecidas por el Ministerio de Salud de la República de Colombia para ser clasificada como una investigación sin riesgo (no se realizó ninguna intervención o modificación intencionada de las variables biológicas, fisiológicas, sicológicas o sociales de los individuos que participen).
Los aspectos éticos de la investigación se rigen por los principios éticos fundamentales y las directrices establecidas en el Código de Nuremberg (1947), la Declaración de Helsinki (promulgada en 1964 y enmendada en Tokio en 1975), las Pautas internacionales para la investigación biomédica relacionada con seres humanos (Consejo de Organizaciones Internacionales de las Ciencias Médicas y Organización Mundial de la Salud, 1982) y la Ley 23 de 1981 de Colombia, que se pueden resumir en estos tres principios éticos fundamentales: respeto por la autonomía, beneficencia/no maleficencia y justicia.
Los investigadores declaran que se mantuvo la confidencialidad de la información y esta solo fue utilizada con el fin de cumplir los objetivos descritos en la presente investigación, previo aval del Comité de Ética del Hospital Pablo Tobón Uribe. Toda la información estará bajo el resguardo en una base de datos con acceso restringido a los investigadores del estudio.
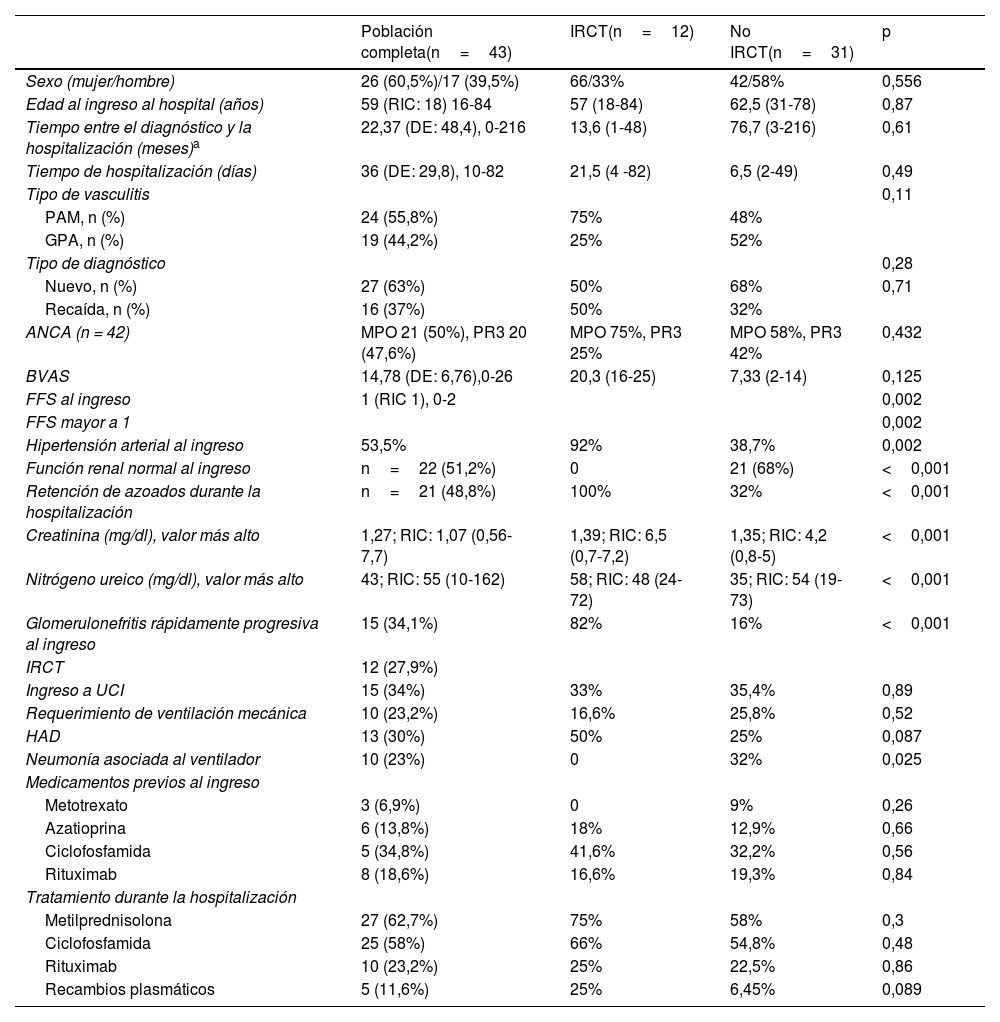
ResultadosLa población la constituyen 43 sujetos, la mayoría mujeres, el 63% con diagnóstico de novo. La PAM fue más frecuente que la GPA, los ANCA fueron positivos en el 98% de los sujetos (50% MPO y 48% PR3) y únicamente 5 sujetos presentaron consumo de complemento (12%), tres de C4 (7,3%) y dos de C3 (4,9%). El 48,8% de los pacientes presentaron retención de azoados durante la hospitalización, el 34,1% ingresaron con diagnóstico clínico de GMNRP, el 53,4% presentaban hipertensión al ingreso, el 34,1% tenían hematuria microscópica, el 88,4% proteinuria (en promedio 742mg/día, DS: 570, entre 153 y 2.230). Doce pacientes (27,9%) llegaron a IRCT y uno falleció (2,3%) (tabla 1).
Población de pacientes con PAM y GPA hospitalizados entre 2013 y 2021
| Población completa(n=43) | IRCT(n=12) | No IRCT(n=31) | p | |
|---|---|---|---|---|
| Sexo (mujer/hombre) | 26 (60,5%)/17 (39,5%) | 66/33% | 42/58% | 0,556 |
| Edad al ingreso al hospital (años) | 59 (RIC: 18) 16-84 | 57 (18-84) | 62,5 (31-78) | 0,87 |
| Tiempo entre el diagnóstico y la hospitalización (meses)a | 22,37 (DE: 48,4), 0-216 | 13,6 (1-48) | 76,7 (3-216) | 0,61 |
| Tiempo de hospitalización (días) | 36 (DE: 29,8), 10-82 | 21,5 (4 -82) | 6,5 (2-49) | 0,49 |
| Tipo de vasculitis | 0,11 | |||
| PAM, n (%) | 24 (55,8%) | 75% | 48% | |
| GPA, n (%) | 19 (44,2%) | 25% | 52% | |
| Tipo de diagnóstico | 0,28 | |||
| Nuevo, n (%) | 27 (63%) | 50% | 68% | 0,71 |
| Recaída, n (%) | 16 (37%) | 50% | 32% | |
| ANCA (n = 42) | MPO 21 (50%), PR3 20 (47,6%) | MPO 75%, PR3 25% | MPO 58%, PR3 42% | 0,432 |
| BVAS | 14,78 (DE: 6,76),0-26 | 20,3 (16-25) | 7,33 (2-14) | 0,125 |
| FFS al ingreso | 1 (RIC 1), 0-2 | 0,002 | ||
| FFS mayor a 1 | 0,002 | |||
| Hipertensión arterial al ingreso | 53,5% | 92% | 38,7% | 0,002 |
| Función renal normal al ingreso | n=22 (51,2%) | 0 | 21 (68%) | <0,001 |
| Retención de azoados durante la hospitalización | n=21 (48,8%) | 100% | 32% | <0,001 |
| Creatinina (mg/dl), valor más alto | 1,27; RIC: 1,07 (0,56-7,7) | 1,39; RIC: 6,5 (0,7-7,2) | 1,35; RIC: 4,2 (0,8-5) | <0,001 |
| Nitrógeno ureico (mg/dl), valor más alto | 43; RIC: 55 (10-162) | 58; RIC: 48 (24-72) | 35; RIC: 54 (19-73) | <0,001 |
| Glomerulonefritis rápidamente progresiva al ingreso | 15 (34,1%) | 82% | 16% | <0,001 |
| IRCT | 12 (27,9%) | |||
| Ingreso a UCI | 15 (34%) | 33% | 35,4% | 0,89 |
| Requerimiento de ventilación mecánica | 10 (23,2%) | 16,6% | 25,8% | 0,52 |
| HAD | 13 (30%) | 50% | 25% | 0,087 |
| Neumonía asociada al ventilador | 10 (23%) | 0 | 32% | 0,025 |
| Medicamentos previos al ingreso | ||||
| Metotrexato | 3 (6,9%) | 0 | 9% | 0,26 |
| Azatioprina | 6 (13,8%) | 18% | 12,9% | 0,66 |
| Ciclofosfamida | 5 (34,8%) | 41,6% | 32,2% | 0,56 |
| Rituximab | 8 (18,6%) | 16,6% | 19,3% | 0,84 |
| Tratamiento durante la hospitalización | ||||
| Metilprednisolona | 27 (62,7%) | 75% | 58% | 0,3 |
| Ciclofosfamida | 25 (58%) | 66% | 54,8% | 0,48 |
| Rituximab | 10 (23,2%) | 25% | 22,5% | 0,86 |
| Recambios plasmáticos | 5 (11,6%) | 25% | 6,45% | 0,089 |
Diecisiete pacientes (39,5%) fueron sometidos a biopsia renal. Diez muestras presentaron proliferación extracapilar (58,8%), observada en el 50% de los glomérulos (RIC: 64,75%), entre el 0 y el 86% de estos. Siete pacientes presentaron necrosis fibrinoide (41,1%), observada en el 19,9% de los glomérulos (DS: 27,38). El 64,7% de las biopsias presentaron compromiso tubular, observado en el 25% de las nefronas (RIC: 40%), entre el 20 y el 70%, sin observarse diferencia entre los pacientes con PAM y aquellos con GPA, p=0,21. Cinco biopsias presentaron vasculitis (29,4%), encontrada en el 13,22% de los glomérulos (DS: 26,7), y en el 76,4% de estas la inmunofluorescencia directa fue negativa.
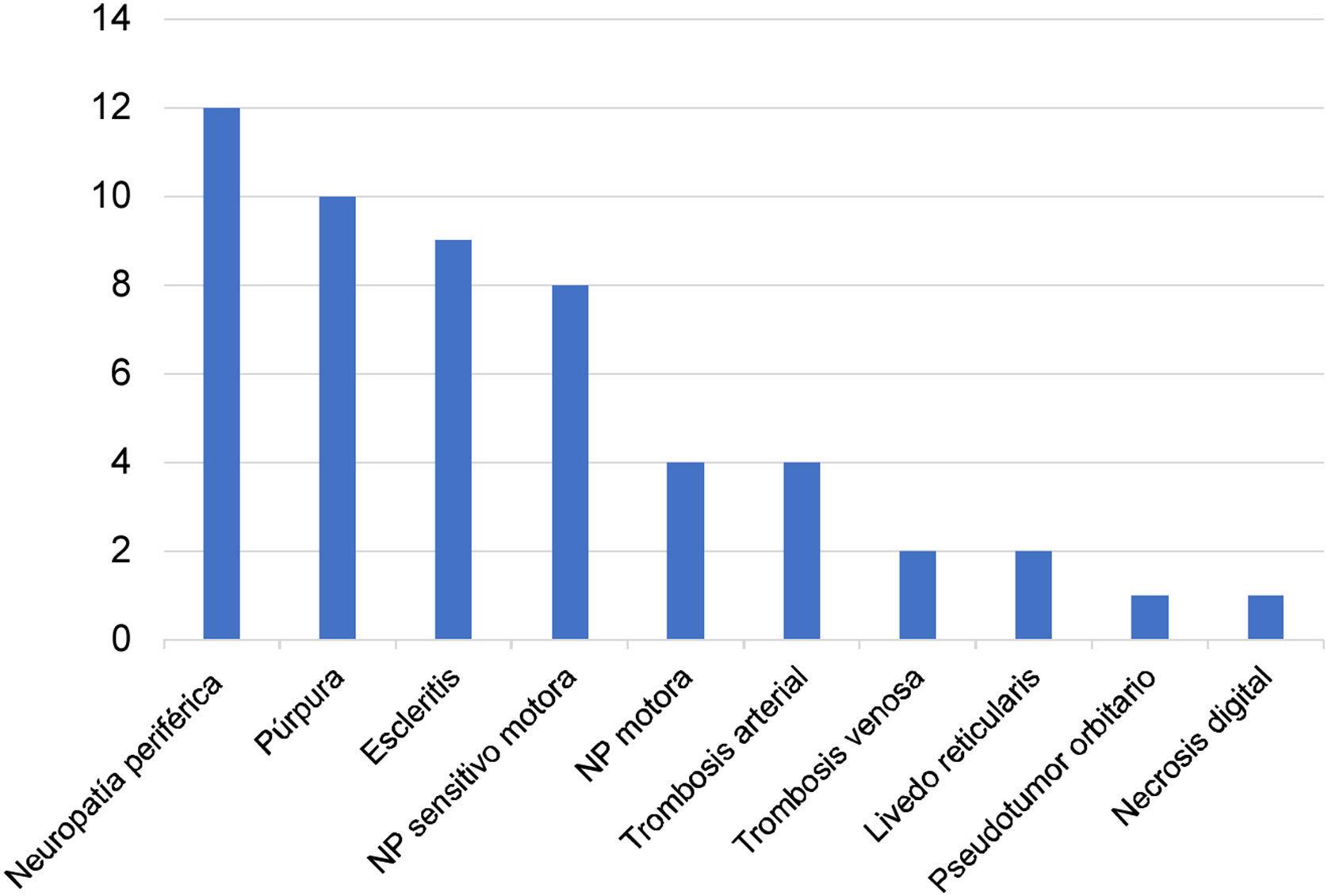
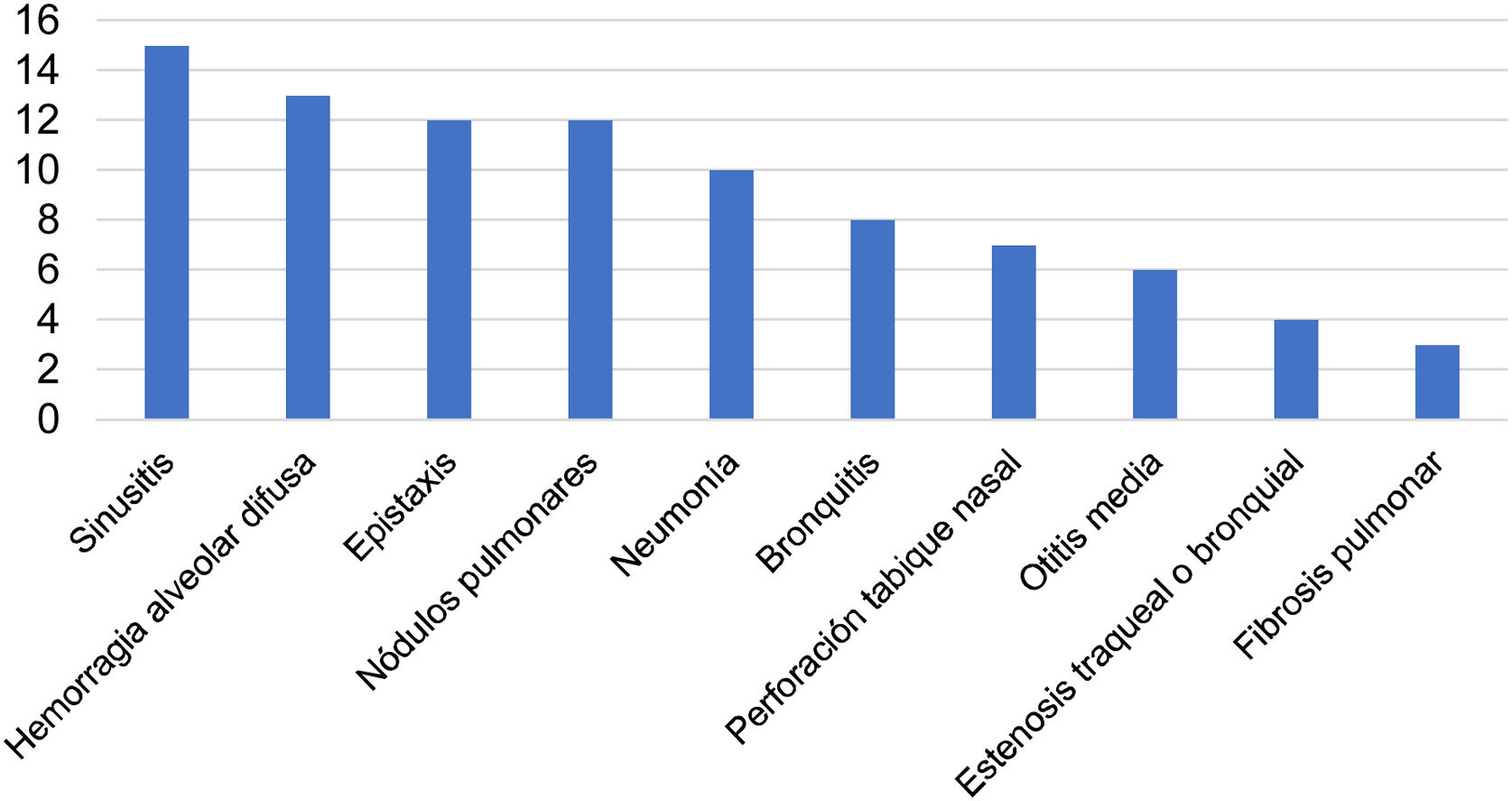
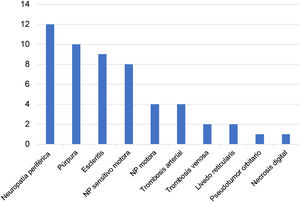
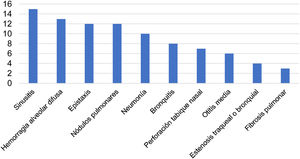
Diecinueve pacientes (44%) tuvieron compromiso del TRS: 15 sinusitis (35%), 12 epistaxis (28%), 7 perforación del tabique nasal (16%) y 6 otitis media (14%). Trece sujetos presentaron hemorragia alveolar difusa (HAD) (30%), 12 nódulos pulmonares (27,9%), 10 neumonía (23%), 8 bronquitis (19,5%), 4 estenosis traqueobronquial (9,3%) y 3 fibrosis pulmonar (7,51%). Doce pacientes presentaron neuropatía periférica (27%), 8 sensitivo-motora (18%) y 4 motora (9%). Diez sujetos (23,2%) presentaron púrpura, 2 livedo reticularis (4,4%) y uno necrosis digital (2,2%). El 20,9% de los pacientes (9) presentaron escleritis y uno (2,8%) pseudotumor orbitario. Seis pacientes (14%) tuvieron trombosis durante la hospitalización, arterial en 4 de ellos (8,8%) y venosa en 2 (4,4%) (figs. 1 y 2).
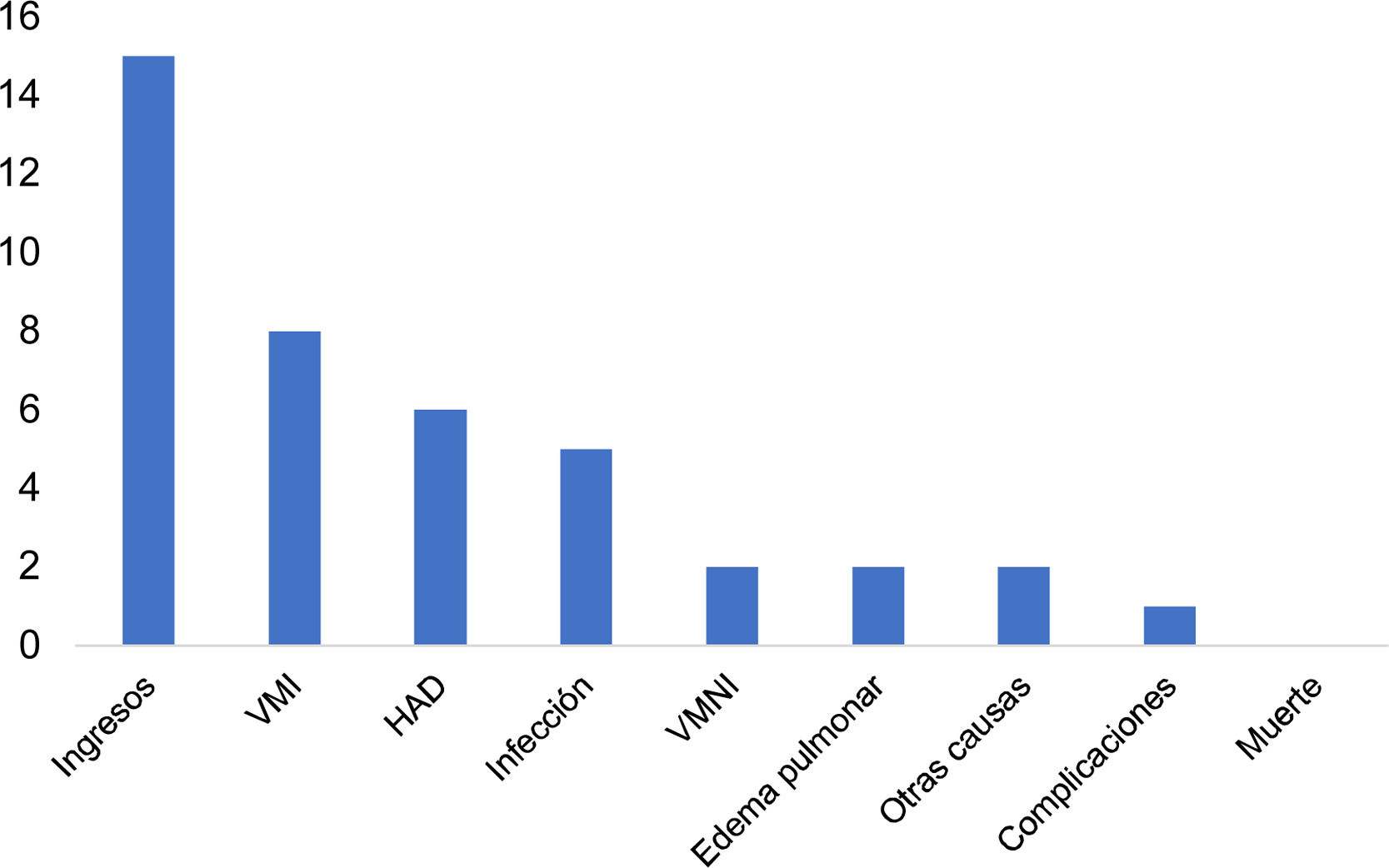
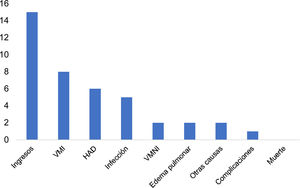
Quince pacientes (34%) requirieron tratamiento en la UCI, 10 de ellos (66%) con ventilación mecánica (23,2% de la población), 8 invasiva (18,6%) y 2 no invasiva (4,65%). Un paciente presentó neumotórax (10%) y ninguno de ellos falleció durante el tiempo de ventilación mecánica. La estancia en la UCI fue de 13,5días (RIC: 16,8 [3-54]) y el tiempo de ventilación mecánica fue de 9,4días (DS: 6,58 [2-21]). Las causas de ingreso a la UCI fueron HAD en seis casos (40% de los ingresos a UCI y 13,9% de la población), infección en 5 (33% de los ingresos a UCI y 11,6% de la población), edema pulmonar en 2 (13,3% de los ingresos a UCI y 4,65% de la población) y 2 pacientes para vigilancia de cirugía reconstructiva de estenosis traqueal (13,3% de los ingresos a UCI y 4,65% de la población) (fig. 3).
Trece pacientes (30%) presentaron infecciones demostradas durante la hospitalización, 12 de ellos (92%) con cultivos positivos. En otros 19 pacientes (44%) se sospecharon las infecciones por estudios paraclínicos. La más frecuente fue la infección del tracto respiratorio superior (n=9, 21% de la población, 69,2% de las infecciones), seguida por bacteriemia (n=3, 6,9% de la población, 23% de las infecciones), sepsis (n=3, 6,9% de la población, 23% de las infecciones), infección urinaria (n=3, 6,9% de la población, 23% de las infecciones) y de piel y tejidos blandos (n=1, 2,3% de la población, 7,6% de las infecciones). Los gérmenes identificados fueron Escherichia coli, Klebsiella pneumoniae, Pseudomonas aeruginosa, Enterococcus faecium (pielonefritis), Pseudomonas aeruginosa (bacteriemia, infección de tejidos blandos, traqueobronquitis), Staphylococcus aureus (sinusitis, endocarditis, piomiositis) y Mycobacterium tuberculosis (dos casos).
Antes de la hospitalización, 15 pacientes (34,8%) habían recibido ciclofosfamida (dosis acumulada 2.000mg, RIC: 525, 500-4000), 8 (18,6%) rituximab (dosis acumulada 2.000mg, RIC: 375, 1.000-2.000), 6 azatioprina (13,8%) y 3 metotrexato (6,9%). Durante la hospitalización, 27 pacientes recibieron metilprednisolona (62,7%), dosis acumulada de 1.500mg (RIC: 0), entre 250 y 5.000mg. Veinticinco pacientes se trataron con ciclofosfamida (58%), dosis acumulada 500mg (RIC: 525), entre 300 y 1.000mg, y 10 recibieron rituximab (23,2%), dosis acumulada 1.500mg (DS: 550), entre 1.000 y 2.000mg. Cinco pacientes (11,6% de la población y 33% de los que requirieron manejo en la UCI) fueron sometidos a recambios plasmáticos, en promedio 8 (DS: 3,4) sesiones por paciente, entre 5 y 13.
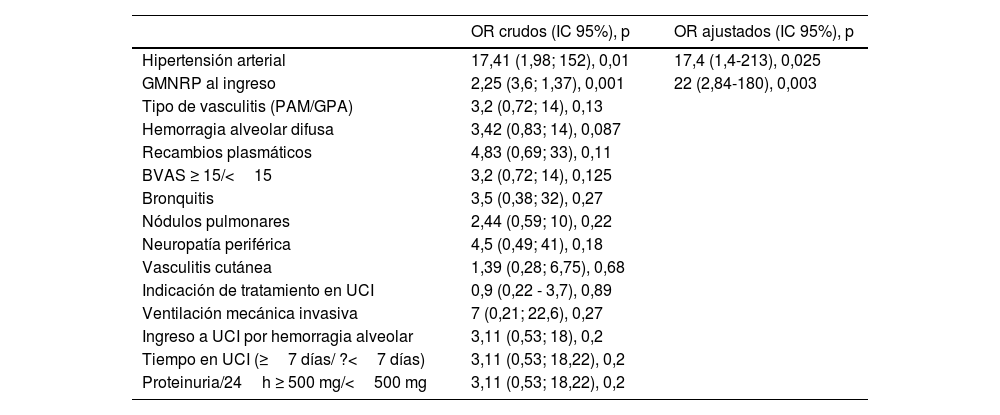
Análisis univarianteLas variables que se asociaron significativamente al desenlace IRCT al egreso del hospital fueron HTA (p=0,002), GMNRP (p<0,001), elevación basal de la creatinina (p<0,001) o nitrógeno ureico (p<0,001), edema pulmonar (p=0,02) y FFS mayor a1 (p=0,002). La función renal normal para la edad al ingreso se comportó como factor protector para este desenlace (p<0,001). Los pacientes con PAM (OR: 3,2; IC95%: 0,72; 14, p=0,13), puntaje del BVAS ≥15 (OR: 3,2; IC95%: 0,72; 14; p=0,125), quienes presentaron HAD (OR: 3,42, 0,83; 14, p=0,087), requirieron recambios plasmáticos (OR: 4,83; IC95%: 0,69; 33; p=0,11) o ventilación mecánica (OR: 7,7; IC95%: 0,21; 22,6; p=0,27) tuvieron mayor riesgo de desarrollar IRCT, aunque las diferencias no fueron estadísticamente significativas. El consumo de complemento no se asoció al desarrollo de IRCT (p=0,125), al igual que la hipocomplementemiaC3 (p=0,35) o C4 (p=0,247) (tabla 2).
Factores asociados al desarrollo temprano de IRCT
| OR crudos (IC 95%), p | OR ajustados (IC 95%), p | |
|---|---|---|
| Hipertensión arterial | 17,41 (1,98; 152), 0,01 | 17,4 (1,4-213), 0,025 |
| GMNRP al ingreso | 2,25 (3,6; 1,37), 0,001 | 22 (2,84-180), 0,003 |
| Tipo de vasculitis (PAM/GPA) | 3,2 (0,72; 14), 0,13 | |
| Hemorragia alveolar difusa | 3,42 (0,83; 14), 0,087 | |
| Recambios plasmáticos | 4,83 (0,69; 33), 0,11 | |
| BVAS ≥ 15/<15 | 3,2 (0,72; 14), 0,125 | |
| Bronquitis | 3,5 (0,38; 32), 0,27 | |
| Nódulos pulmonares | 2,44 (0,59; 10), 0,22 | |
| Neuropatía periférica | 4,5 (0,49; 41), 0,18 | |
| Vasculitis cutánea | 1,39 (0,28; 6,75), 0,68 | |
| Indicación de tratamiento en UCI | 0,9 (0,22 - 3,7), 0,89 | |
| Ventilación mecánica invasiva | 7 (0,21; 22,6), 0,27 | |
| Ingreso a UCI por hemorragia alveolar | 3,11 (0,53; 18), 0,2 | |
| Tiempo en UCI (≥7 días/ ?<7 días) | 3,11 (0,53; 18,22), 0,2 | |
| Proteinuria/24h ≥ 500 mg/<500 mg | 3,11 (0,53; 18,22), 0,2 |
La presencia de HTA (OR: 17,4; IC95%: 1,4-213; p=0,025) y GMNRP (OR: 22; IC95%: 2,84-180,; p=0,003) se asoció independientemente con el desenlace IRCT al egreso del hospital (tabla 2).
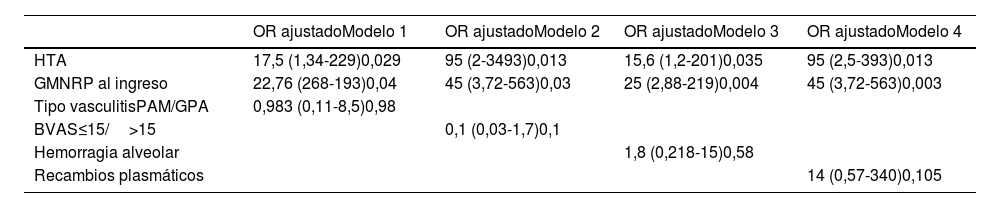
Se hicieron modelos exploratorios ajustando las dos variables independientemente asociadas con IRCT con cada una de las variables que cumplieron tres condiciones: el criterio de bondad de ajuste de Hosmer-Lemeshow, plausibilidad biológica y respaldo en la literatura. Se ajustaron entonces por el tipo de vasculitis, el puntaje del BVAS, la HAD y el uso de recambios plasmáticos. En los cuatro modelos ajustados exploratorios, la GMNRP y la HTA al ingreso al hospital se comportaron como factores independientemente asociados con IRCT durante la hospitalización (tabla 3).
Factores asociados al desarrollo temprano de IRCT. Modelos exploratorios
| OR ajustadoModelo 1 | OR ajustadoModelo 2 | OR ajustadoModelo 3 | OR ajustadoModelo 4 | |
|---|---|---|---|---|
| HTA | 17,5 (1,34-229)0,029 | 95 (2-3493)0,013 | 15,6 (1,2-201)0,035 | 95 (2,5-393)0,013 |
| GMNRP al ingreso | 22,76 (268-193)0,04 | 45 (3,72-563)0,03 | 25 (2,88-219)0,004 | 45 (3,72-563)0,003 |
| Tipo vasculitisPAM/GPA | 0,983 (0,11-8,5)0,98 | |||
| BVAS≤15/>15 | 0,1 (0,03-1,7)0,1 | |||
| Hemorragia alveolar | 1,8 (0,218-15)0,58 | |||
| Recambios plasmáticos | 14 (0,57-340)0,105 |
Los pacientes con diagnóstico clínico de GMNRP, HTA y retención de azoados al ingreso, quienes presentaron edema pulmonar y FFS ≥1, tuvieron más riesgo de egresar con IRCT, mientras que la función renal normal al ingreso fue un factor protector para ese desenlace. El diagnóstico clínico de GMNRP y la HTA al ingreso al hospital se asociaron independientemente al desarrollo temprano de IRCT en los modelos exploratorios ajustados por el tipo de vasculitis, el puntaje del BVAS, la presencia de HAD y el uso de recambios plasmáticos.
Hasta ahora los factores asociados con el desarrollo temprano de IRCT en los pacientes con VAA no habían sido evaluados en población colombiana. En poblaciones europea, asiática y estadounidense se ha caracterizado mejor el comportamiento de las vasculitis asociadas a ANCA1,2,7-10. En el norte de Europa y de América se describe inicio más temprano (entre 50 y 70años), compromiso renal grave y abrupto, mayor frecuencia de nódulos o cavitaciones pulmonares y mayor incidencia de PR3-ANCA. En Asia y el sur de Europa el compromiso renal tiende a ser más insidioso, hay menos compromiso pulmonar y rara vez del tracto respiratorio superior1,2,7-10. Sreih et al.13 comparan el comportamiento de 23 hispanos y 35 caucásicos con VAA residentes en Chicago. Los primeros tuvieron manifestaciones más graves, más compromiso renal (85% vs. 48%, p=0,01), falla renal aguda con requerimiento de diálisis y mayor puntaje de BVAS e índice de daño (VDI) tanto al diagnóstico como durante la evolución.
Pocos estudios evalúan el comportamiento de las vasculitis en América Latina14-17, pero ninguno de ellos explora los factores asociados con el desarrollo temprano de IRCT. Cisternas et al.16 describen las manifestaciones clínicas en 123 pacientes chilenos con VAA. En los pacientes con PAM las manifestaciones más frecuentes fueron las renales (68%), del sistema nervioso periférico (57%), cutáneas (32%) y hemorragia alveolar difusa (HAD) (28%). En aquellos pacientes con GPA, el compromiso renal fue el más frecuente (78%), seguido por la HAD (62%). El 53% de una serie de 47 pacientes argentinos con VAA presentaron compromiso renal, el 35,3% de ellos con PAM y el 30% con GPA. La HAD ocurrió en el 29,8% de los casos, el 53% con PAM y el 25% con GPA. La mortalidad fue mayor en los pacientes con PAM (p=0,011) y en los mayores de 55años (p=0,029)17.
Ochoa et al.14 describen 857 pacientes colombianos con vasculitis diagnosticados entre 1945 y el 2007, el 42% de pequeño vaso, la mayoría púrpura de Henoch-Schönlein en niños, mientras que las VAA representaron el 15,7% de los casos. Las entidades más frecuentes fueron la arteritis de Takayasu, la enfermedad de Buerger, las vasculitis cutáneas, la poliarteritis nodosa y la GPA. Fernández-Ávila et al.15 describen 106 pacientes colombianos con VAA diagnosticados entre el 2005 y el 2017. Las más comunes fueron la GPA y la PAM, y la forma de presentación más frecuente fue el compromiso renal (83,9%): 71,7% con proteinuria y 65% con creatinina mayor a 1,5mg/dl. En 54 biopsias renales se encontraron glomerulonefritis necrosante pauciinmune (94,4%), glomerulonefritis membranoproliferativa en dos casos y nefritis tubulointersticial en uno. El 43% de los pacientes presentaron manifestaciones pulmonares, siendo la HAD la más frecuente, seguida del compromiso cutáneo (púrpura y úlceras), TRS (sinusitis y perforación del tabique nasal) y ocular (escleritis/epiescleritis y uveítis).
La insuficiencia renal crónica terminal (IRCT) es un componente importante del daño de órgano en los pacientes con VAA18. En las poblaciones de 6 ensayos clínicos19-24, el grupo EUVAS18 encuentra que aproximadamente el 8% de los pacientes desarrollaron IRCT tempranamente, siendo más frecuente en aquellos con PAM. Durante el seguimiento, los pacientes con MPO-ANCA llegaron a IRCT con mayor frecuencia que aquellos con PR3-ANCA (42,5% vs. 27,9%)18. Sin embargo, varios autores encuentran importantes diferencias en el comportamiento de los pacientes con VAA incluidos en los ensayos clínicos y en los estudios observacionales, las cuales deben ser tenidas en cuenta cuando se analizan los desenlaces y los factores pronósticos de estas entidades25,26. En varias poblaciones se han estudiado los factores asociados a IRCT a largo plazo, pero no los asociados a su desarrollo temprano. En una cohorte de pacientes chinos, la edad, las infecciones, el compromiso pulmonar y la función renal inicial fueron predictores independientes de mortalidad, pero no evaluaron los factores asociados con el desarrollo temprano de IRCT4. En cohortes turcas e italianas8,27 la edad avanzada, la urgencia dialítica al ingreso, el puntaje de Five-Factor Score (FFS) >2 y la presencia de proliferación extracapilar en la biopsia renal se asociaron con IRCT.
Aunque las VAA pueden causar daño de órgano desde las primeras etapas de la enfermedad18,28, la mayoría de los estudios describen el pronóstico, el daño de órgano y los factores de riesgo a largo plazo8-10,13,27,29-31, y pocos evalúan el daño temprano y sus factores asociados32,33. Robson et al.18 evalúan el daño de órgano que ocurre en los primeros 6meses en 215 casos de PAM y 316 de GPA, y encuentran que 3 de los 6 ítems más frecuentes del VDI (12) son renales: proteinuria, tasa de filtración glomerular (TFG) menor de 50ml/min e HTA; los dos primeros fueron más frecuentes en PAM. En una cohorte de 85 pacientes de los Países Bajos, el requerimiento temprano de diálisis se asoció con mayor mortalidad34. Toraman y Soysal Gündüz8 encuentran factores de riesgo de IRCT similares a los observados en la población estudiada por nosotros, pero con mayor frecuencia de este desenlace (35% vs. 27,9%).
Quienes al ingreso presentaron disminución de la tasa de filtración glomerular requirieron diálisis tempranamente, y aquellos con FFS ≥2 tuvieron mayor riesgo de IRCT. Solans-Laqué et al.9 observan mayor frecuencia de compromiso renal, hemorragia alveolar y mortalidad en los pacientes con MPO-ANCA, y más recaídas, compromiso ocular y del TRS superior en aquellos con PR3-ANCA. El compromiso renal se asoció de manera independiente con la mortalidad. En una cohorte de 85 pacientes coreanos el compromiso renal temprano fue más frecuente en aquellos con MPO-ANCA10. De manera similar, en la cohorte estudiada por nosotros se observa que los pacientes con PAM tuvieron mayor riesgo de desarrollar IRCT que aquellos con GPA, aunque la diferencia no fue estadísticamente significativa.
Salmela et al.29 encuentran que el sexo femenino fue predictor de supervivencia renal, mientras que aquellos que se presentaron con tasa de filtración glomerular menor a 30ml/minuto tuvieron mayor riesgo de IRCT a largo plazo, en una población de 53 niños con PAM y GPA en la cual la GMNRP fue la forma más frecuente de presentación (39%). En el análisis no ajustado, una TFG menor de 30ml/minuto, hipoalbuminemia, HTA, complicaciones neurológicas y esclerosis glomerular se asoció con IRCT, pero en el análisis multivariante no emergió ningún factor pronóstico29. De forma similar, en el presente estudio la HTA y el deterioro de la función renal al ingreso al hospital se asociaron a IRCT, no siendo así para las complicaciones neurológicas, ni para ninguno de los parámetros histológicos, probablemente por el pequeño número de biopsias renales.
Slot et al.34 observan que las recaídas renales fueron predictoras de IRCT, mientras que la mortalidad se asoció con la edad ≥65años y la dependencia de diálisis, en una cohorte de 85 pacientes con vasculitis asociada a PR3-ANCA. Crnogorac et al.30 muestran que el puntaje del BVAS y la creatinina y la hemoglobina basales se asocian con el desarrollo de IRCT, mientras que Tang et al.3 encuentran que la edad mayor a 65años y la creatinina mayor a 5,65mg/dl se asocian con mayor mortalidad. En el presente estudio no se observó que el sexo o la edad de presentación fueran factores asociados a IRCT durante la estancia hospitalaria.
En varias cohortes de VAA el FFS se asoció con el desarrollo de IRCT8,10,35. Toraman y Soysal Gündüz8 encuentran que la función renal basal y el FFS ≥2 al diagnóstico son factores pronósticos para este desenlace. En una cohorte de 103 pacientes chilenos, el FFS ≥1 se asoció con mortalidad temprana, pero no se evaluó como factor asociado a IRCT35. En la población estudiada por nosotros, el FFS mayor a un punto se asoció al IRCT durante la hospitalización en el análisis univariante, pero no en los análisis ajustados, probablemente por el pequeño tamaño de la población y el reducido número de desenlaces. El puntaje del BVAS se relacionó con mal pronóstico en los pacientes chinos y europeos con VAA4,36-38. En una cohorte de los Países Bajos los pacientes con MPO-ANCA tuvieron mayor puntaje del BVAS y desarrollo de IRCT que aquellos con PR3-ANCA36, similar a lo observado en una población de pacientes suecos con VAA39. Sin embargo, en otros estudios no se encuentra esta asociación. En una cohorte argentina17 el puntaje de BVAS no se comportó como factor de mal pronóstico, mientras que en el presente estudio el tipo de VAA y el tipo de ANCA no fueron diferentes en aquellos que desarrollaron IRCT durante la hospitalización y quienes no lo hicieron (p=0,1).
La hemorragia alveolar se relaciona con mayor mortalidad en varias series3,35, pero no parece asociarse al desarrollo de IRCT. En el presente estudio los pacientes con HAD tuvieron mayor riesgo de desarrollar IRCT durante la hospitalización, pero la asociación no fue estadísticamente significativa. La evaluación de los hallazgos histológicos renales como factores pronósticos de las VAA está limitada por el número de biopsias incluidas en los estudios. En varias cohortes europeas27,29,31,40,41 se observa mayor riesgo de IRCT en los pacientes clasificados con las formas crescéntica y esclerótica, en comparación con las formas focal y mixta. El porcentaje de glomérulos escleróticos31 y con medialunas41 es predictor de mal pronóstico. En la cohorte estudiada por nosotros el porcentaje de glomérulos con medialunas, necrosis o el compromiso tubular no se asociaron estadísticamente con el desarrollo de IRCT durante la hospitalización, probablemente por el pequeño número de biopsias renales.
Sreih et al.13 encuentran mayor gravedad, BVAS, daño de órgano, compromiso renal y requerimiento de diálisis en los hispanos que en los caucásicos con VAA, pero no exploraron los factores asociados con estos desenlaces. De manera similar, el compromiso renal es frecuente en los pacientes con VAA en varias poblaciones latinoamericanas14-17,35,42-47, pero en estos estudios no se exploran los factores asociados a IRCT en etapas tempranas de la enfermedad. En una cohorte de 62 pacientes mexicanos, el requerimiento de diálisis al ingreso y la proteinuria se asociaron con IRCT a largo plazo, mientras que la edad y las infecciones se relacionaron con mayor mortalidad31. Al igual que en las otras cohortes latinoamericanas, en este grupo de pacientes el compromiso renal fue frecuente y grave: 48,8% de ellos presentaron retención de azoados en algún momento de la hospitalización, 34% sufrieron GMNRP y 27% llegaron tempranamente a IRCT.
Varios autores estudian el papel del consumo del complemento como factor pronóstico de las VAA. Toraman y Soysal Gündüz8 encuentran que los pacientes con C3 bajo tienen menores tasas de remisión, mientras que Fukui et al.48 observan que esto se asoció con el requerimiento de diálisis y peores tasas de supervivencia. Otros estudios relacionan los niveles bajos de C3 con mayor riesgo de compromiso renal, IRCT, mortalidad y recaída4,5,20. En el presente estudio los niveles de C3 y C4 no se asociaron con el desarrollo de IRCT. Esto podría explicarse porque no se evaluó rutinariamente o porque realmente no exista esta asociación en la población estudiada.
Neumann et al.49 evalúan los factores clínicos e histológicos que predicen desenlaces tempranos y tardíos en una población de pacientes austríacos con VAA que requirieron terapia dialítica, y observan que aquellos menores de 65años y quienes tenían menos esclerosis glomerular, fibrosis intersticial, atrofia tubular y daño vascular tuvieron mayor posibilidad de recuperar la función renal, hallazgos no observados en nuestra población; sin embargo, de manera similar a nuestra cohorte, ni el tipo de VAA ni el de ANCA se asociaron al pronóstico renal. La principal diferencia con nuestra cohorte es que en esta no todos los pacientes con compromiso renal requirieron diálisis.
El estudio tiene varias limitaciones: primero, el tamaño de la población y el número de desenlaces determinan que las asociaciones observadas sean imprecisas50, de manera que los modelos ajustados por el tipo de vasculitis, el puntaje del BVAS, la HAD y el uso de recambios plasmáticos son meramente exploratorios. Segundo, hay un sesgo de referencia, ya que el hospital se especializa en atención de alta complejidad. Tercero, los pacientes estudiados representan el extremo más grave de las VAA. Cuarto, el análisis se limita al desenlace de los pacientes al alta hospitalaria, de modo que los factores asociados solo serían aplicables al desarrollo de IRCT durante este periodo. Quinto, por las características del sistema de salud no se logró hacer seguimiento posterior al alta del hospital, por lo que no se pudo definir la falla renal crónica terminal de acuerdo con las guías KDIGO51. Debido a ello, no podemos descartar que alguno de los pacientes pudo haber recuperado la función renal luego del egreso, aunque esa posibilidad sea baja en los pacientes con hallazgos de cronicidad en las ecografías y en las biopsias renales.
A nuestro entender, es el primer estudio que explora los factores que se asocian al desarrollo de IRCT desde la hospitalización, en una población latinoamericana con VAA, y los análisis exploratorios identifican potenciales factores pronósticos para el desarrollo temprano de este desenlace. En conclusión, el 88,8% de los pacientes con VAA tuvieron algún compromiso renal y el 27,9% desarrollaron IRCT durante la hospitalización. Aquellos que ingresaron al hospital con HTA o GMNRP tienen mayor riesgo de egresar con IRCT, mientras que la función renal normal al ingreso fue un factor protector para este desenlace. Se requieren estudios multicéntricos, prospectivos y que incluyan pacientes con diagnóstico de novo para determinar con mayor precisión los factores asociados a IRCT en nuestra población.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés ni recibieron patrocinio para realizar este trabajo.
A los pacientes, por la confianza puesta en nuestro grupo de reumatología.
A la institución, por su compromiso misional en asistencia de alta calidad, investigación y docencia.
Al doctor Neil Smith Pertuz Charris, por su análisis crítico del estudio.