El síndrome de Rhupus es una rara superposición de artritis reumatoide y lupus eritematoso sistémico, que se caracteriza por la presencia de una poliartritis erosiva asociada a síntomas y signos de lupus eritematoso sistémico. Entre sus complicaciones destaca la presencia de nódulos reumatoideos, afectación neurológica y renal que complican más aún la evolución del caso, disminuyendo considerablemente la percepción de la calidad de vida relacionada con la salud de los pacientes que lo padecen. Se presenta el caso de una paciente mujer con diagnóstico de lupus eritematoso, que desarrolla en el curso de la enfermedad manifestaciones clínicas y humorales que permiten llegar al diagnóstico de un síndrome de Rhupus, lo cual consideramos sea de importancia para el conocimiento de la comunidad médica.
Rhupus syndrome is a rare combination of rheumatoid arthritis and systemic lupus erythematosus, and is characterised by the presence of erosive arthritis together with symptoms and signs of systemic lupus erythematosus. Among its complications, is the presence of rheumatoid nodules, and neurological and renal involvement that further complicates its prognosis, thus significantly reducing the perception of health-related quality of life in patients who suffer from it. The case is presented of a female patient diagnosed with lupus erythematosus, who during the course of the disease, developed clinical and humoral signs that led to the diagnosis of syndrome Rhupus syndrome. This is believed to of relevance to the knowledge of the medical community.
Las enfermedades reumáticas (ER) son un grupo de alrededor de 250 afecciones que afectan fundamentalmente el sistema osteo-músculo-articular, caracterizándose clínicamente por la presencia de dolor, inflamación, rigidez, deformidad y distintos grados de discapacidad, que provocan disminución de la percepción de la calidad de vida relacionada con la salud (CVRS)1,2.
A pesar de contar con criterios diagnósticos bien establecidos hasta un 25% de pacientes con ER, con síntomas sistémicos, no pueden ser claramente diagnosticados. Son pacientes que comparten características clínicas y patológicas de inflamación sistémica sin poder cumplir los criterios de una enfermedad específica3. Uno de los elementos que mayor dificultad aporta en ese sentido es la superposición de ER en una sola entidad. Se describen múltiples superposiciones, que incluso llegan a considerarse como entidad independiente, como es el caso de la enfermedad mixta del tejido4,5.
Se reportan otras superposiciones, entre ellas una de las más discutidas e infrecuentes es la que combina elementos clínicos y de laboratorio de artritis reumatoide (AR) y lupus eritematoso sistémico (LES). Los primeros reportes sobre esta enfermedad datan del año 1960 cuando se realizaron las primeras observaciones clínicas que ayudaron a identificar esta entidad. Sin embargo, no es hasta el año 1971 en que se utiliza el término Rhupus para referirse, por primera vez, a esta afección4–6.
Los síndromes de superposición son considerados como un raro fenómeno. El síndrome de Rhupus (RhS) ha sido estimado entre el 0,01% y 2% de los pacientes con ER. Existe una variante de sobreposición entre artritis idiopática juvenil y LES, la cual es descrita como una rara condición clínica en niños7,8.
El RhS se define como una poliartritis simétrica deformante y erosiva acompañada de síntomas de LES y la presencia de anticuerpos de alta especificidad diagnóstica, como son el anti-DNA de doble cadena, anti-Smith y anticuerpos antipéptidos citrulinados cíclicos (anti CCP)9. En este síndrome es característico el compromiso renal; diversos autores han encontrado hallazgos de nefritis lúpica tipo iv en pacientes con diagnóstico de RhS9,10, lo que unido a las manifestaciones neurológicas provoca disminución de la percepción de CVRS11–14.
Es por ello que atendiendo a lo infrecuente de la aparición de esta afección, su repercusión sobre el sistema osteo músculo articular y las complicaciones renales que provoca, la afectación de la percepción de la CVRS de los pacientes que la padecen y la escasez de reportes sobre la enfermedad en Ecuador, se decide realizar este trabajo con el objetivo de dar a conocer las manifestaciones clínicas y humorales del RhS a la comunidad médica.
Presentación del casoPaciente mujer, de 47 años de edad, con diagnóstico de LES desde hacía 6 años, con tratamiento actual con 50mg de azatioprina diarios, 7,5mg de prednisona diarios, 250mg diarios de cloroquina y 100mg diarios de ácido acetilsalicílico. En el momento del inicio de la enfermedad cumplió con 5 criterios diagnósticos de LES (rash malar, úlceras orales, anticuerpos antinucleares [ANA] positivos, consumo de complemento y trombocitopenia). Durante los 6 años de evolución de la enfermedad presentó periodos de exacerbación con predominio de manifestaciones articulares y síntomas constitucionales, dados por la presencia de astenia, anorexia, pérdida de peso y febrículas vespertinas, que resolvieron con aumento de la dosis de esteroides, que en ocasiones llegó hasta los 20mg diarios.
En esta ocasión acude a consulta refiriendo que desde hace alrededor de 5 meses presenta un cuadro inflamatorio poliarticular, aditivo, que interesa fundamentalmente las pequeñas articulaciones de las manos y los pies, así como el codo izquierdo, la rodilla derecha y ambas articulaciones temporomandibulares. Se acompaña de rigidez matinal de alrededor de 90minutos y exacerbación de los síntomas constitucionales dados por astenia, anorexia y febrícula vespertina. Refiere que estos cuadros los ha tenido en otras ocasiones, pero de menor intensidad y duración, que desaparecen al aumentar la dosis de esteroides. Además presenta cefalea frontooccipital derecha de moderada intensidad, fotosensibilidad, trastornos del sueño, irritabilidad y labilidad afectiva.
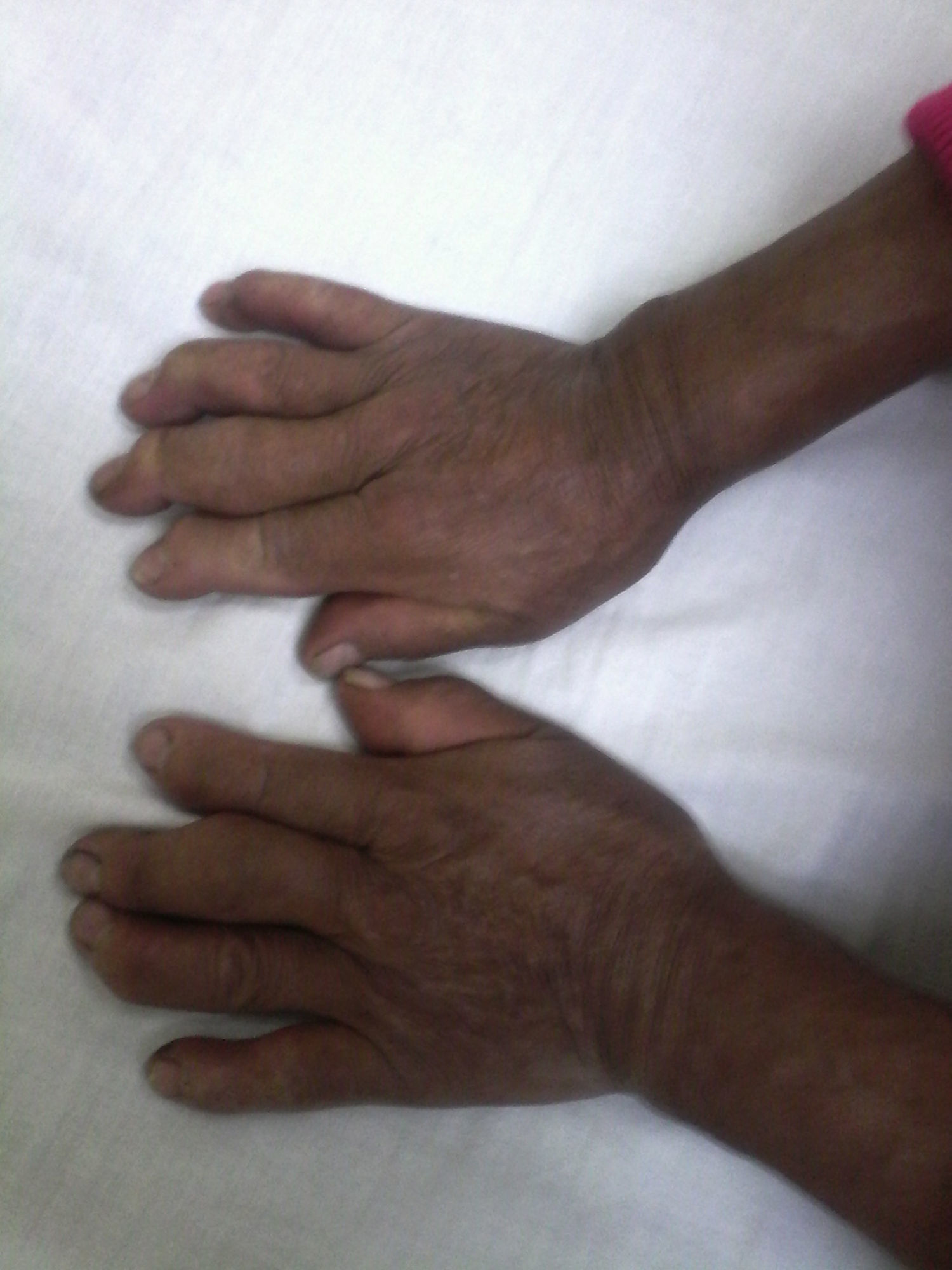
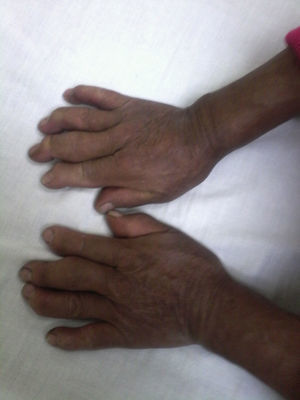
Al examen físico se encuentran como datos significativos la presencia de ligero rash malar, alopecia de 2cm de diámetro en la región frontoparietal derecha, limitación de la movilidad del segmento cervical y limitación de la flexoextensión de ambas muñecas (30 grados). El codo izquierdo muestra signos inflamatorios dados por dolor espontáneo y la movilización, calor y aumento de volumen; al nivel de las manos se observa atrofia de los músculos interóseos, tumefacción de segunda y tercera articulación metacarpofalángica bilateral y de articulaciones interfalángicas proximales (IFP), deformidad en hiperflexión de articulaciones interfalángicas distales (IFD) y desviación cubital de los dedos de forma bilateral (fig. 1). En la rodilla derecha se observa la presencia de derrame articular, con aumento de la temperatura local, dolor a la digitopresión en interlínea articular a predominio de compartimento interno, con dolor a la digitopresión sobre la superficie del cóndilo femoral interno; además dolor a la digitopresión de la bursa anserina derecha. En los pies se encuentra cabalgamiento del 2.° dedo sobre el 3.er dedo del pie derecho, hallux valgus bilateral y maniobra de pullison positiva bilateral.
Los exámenes complementarios en este caso aportan como datos de interés aumento de la velocidad de sedimentación globular (62mm/h) y de proteína C reactiva (128mg/l). Positividad de los ANA (156U/ml), anti Smith (U/ml), anti CCP (75 U/ml), factor reumatoide (látex) en 1.024UI/ml y consumo de complemento (C3 en 56mg/dl). Otro dato de interés es la presencia de anemia (9,7g/l) y trombocitosis (479.000/mm3). El resto de los estudios hemoquímicos realizados se encuentran dentro de parámetros normales.
Los estudios imagenológicos revelan disminución del espacio articular al nivel de las articulaciones del carpo e IFP, quistes óseos y erosión medial al nivel de la 2.ª metacarpofalángica de la mano derecha y desmineralización ósea yuxtaarticular en ambas manos. La Rx de ambos pies en posición anteroposterior revela la presencia de subluxación de 1.ª articulación metatarsofalángica bilateral y el cabalgamiento antes mencionado.
Se aplican instrumentos clinimétricos, obteniéndose un SLEDAI en 16 puntos (actividad de la enfermedad) y un DAS28 en 5,14 (actividad moderada).
Teniendo en cuenta los elementos clínicos antes descritos y los resultados de los estudios inmunológicos e imagenológicos, se diagnostica el caso como un RhS y se decide aumentar la dosis de esteroide a 15mg diarios y adicionar al tratamiento 10mg de metotrexato semanal, con el consiguiente suplemento de ácido fólico. En estos momentos, después de 3 meses de tratamiento, ha evolucionado favorablemente sin existir nuevos periodos de exacerbación de la enfermedad. También se evidencia mejoría desde el punto de vista de los exámenes de laboratorio.
DiscusiónEl RhS ha sido considerado como una rara superposición entre AR y LES que llega a tener características clínicas y de laboratorio propias15. Desde la primera descripción del término (1960) existen dificultades para identificar a esos pacientes, dada la falta de parámetros claros que definan esta entidad4–6. Estudios realizados en pacientes con AR y LES encontraron un porcentaje muy bajo de pacientes con evidencia para sostener el diagnóstico de Rhupus6.
De forma general se describe el síndrome con mayor incidencia en el sexo femenino, aunque puede aparecer en pacientes varones16, apareciendo primeramente las manifestaciones de AR y después las de LES, en la mayoría de los casos, otro grupo importante de pacientes comienza con manifestaciones de las 2 entidades al unísono y raramente se reportan pacientes que comienzan con manifestaciones de LES y posteriormente de AR6. En nuestro caso, a pesar de ser una paciente mujer, tenía diagnóstico de LES desde hacía 6 años y comienzaba con manifestaciones articulares dadas por una poliartritis crónica, simétrica, bilateral, erosiva y seropositiva, por lo que difiere de la generalidad de los casos de RhS reportados con anterioridad.
En relación con el tiempo de aparición de las manifestaciones de una u otra enfermedad se reporta que los pacientes con AR tienen un periodo que oscila entre los 4 y 7 años para que aparezcan las manifestaciones clínicas de LES6,8. En el caso de los pacientes con LES de inicio, se reporta un periodo de 4 años aproximadamente para que comiencen con las manifestaciones articulares de AR6,7,16. En el caso estudio este periodo fue mayor, al comenzar las manifestaciones articulares 6 años después del diagnóstico inicial de LES.
Las manifestaciones clínicas más comúnmente reportadas en los casos de RhS son la presencia de poliartritis erosiva, nódulos reumatoides, rash malar, fotosensibilidad, alopecia y presencia de síntomas constitucionales; más raramente se describe afectación renal y neurológica9,10. En esta paciente se presentó como forma predominante de AR la poliartritis erosiva, mientras que las manifestaciones de LES, el rash malar y la fotosensibilidad resultaron las de mayor significación clínica. No se presentaron complicaciones relacionadas con las enfermedades de base, como son la presencia de afectación neurológica, renal o la presencia de nódulos reumatoides, entre otras.
Se describe que en el curso clínico del LES pueden presentarse distintos tipos de afectación articular, siendo más frecuente la aparición de artralgias; en ciertas ocasiones pueden presentarse cuadros oligo o poliarticulares persistentes, y en solo en el 1% de los casos se presenta una poliartritis erosiva17,18.
Los resultados de los métodos diagnósticos desempeñaron un papel fundamental en el diagnóstico definitivo de la enfermedad. Se pudo observar la presencia de moléculas consideradas hasta el momento marcadores específicos de una u otra entidad nosológica por separado, como anti-Smith o anti CCP. Además, existen otros resultados que refuerzan más aún el diagnóstico, como son la positividad de los ANA, consumo de complemento, positividad del factor reumatoide, proteína C reactiva y velocidad de sedimentación globular; así como trombocitosis y anemia. La presencia de anti-PCC ha sido utilizada para distinguir AR y síndrome de Rhupus del LES3. En nuestro caso la positividad de los anticuerpos anti-Smith y anti CCP apoya el criterio de que el síndrome de Rhupus es un síndrome de solapamiento y no una variable del LES.
Los estudios imagenológicos demuestran un patrón articular erosivo con presencia de signos radiológicos, como la desmineralización ósea yuxtaarticular y la presencia de erosiones, que forman parte de los criterios diagnósticos de la AR19.
Con relación a la conducta terapéutica, la incorporación del metotrexato se justifica por la presencia del cuadro inflamatorio poliarticular, erosivo y seropositivo; con la incorporación de suplementos de ácido fólico y el aumento de la dosis de esteroides para controlar, a corto plazo, el proceso inflamatorio articular y lograr mejoría de los síntomas constitucionales. Se han utilizado otros medicamentos como el micofenolato mofetil y la terapia biológica, sobre todo si existe compromiso renal20.
El RhS es una afección infrecuente, pero que de presentarse puede provocar complicaciones que determinan distintos grados de discapacidad en los pacientes que la padecen, la vigilancia constante de las manifestaciones clínicas de esta entidad se convierte en la forma más segura de prevenir las complicaciones que de ella se derivan.
ConclusionesEl RhS es considerado una superposición de AR y LES. Las características clínicas y serológicas que permiten llegar a su diagnóstico evidencian una progresión hacia un daño articular de tipo erosivo, lo que trae consigo mayor destrucción articular con aumento de los grados de discapacidad y disminución de la percepción de la CVRS de los pacientes que la padecen. A pesar de ser una entidad rara es importante conocer los elementos clínicos y humorales que permiten su diagnóstico precoz, facilitando comenzar el tratamiento de forma oportuna y disminuir sus posibles complicaciones.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores refieren no tener conflicto de intereses.