El síndrome de Achenbach es un trastorno vascular de manos y pies, de etiología desconocida y de curso benigno. Dada su baja frecuencia de presentación, la literatura disponible es escasa; la mayoría son reportes de casos. No se encontraron publicaciones latinoamericanas sobre el tema. Aquí se presenta un caso clínico, en un hombre de 58 años, y se hace una revisión sistemática de la literatura para describir sus características clínicas.
MétodosSe realizó una búsqueda de literatura en PubMed, Embase y Lilacs utilizando términos libres y vocabulario controlado (MeSH, Emtree y DeCS).
ResultadosSe evaluaron 23 artículos de los cuales 19 fueron reportes de caso. Los reportes de caso muestran la historia de 46 pacientes, 43 mujeres y 3 hombres, en 7 países. El trastorno se presenta más frecuentemente en mujeres mayores de 50 años y se manifiesta por la aparición súbita de una coloración azul de la cara palmar de los dedos y menos frecuente en los pies.
ConclusionesEl síndrome de Achenbach es benigno y no requiere intervenciones médicas. Los métodos diagnósticos son de poca utilidad. Es necesario reconocerlo para evitar procedimientos innecesarios.
Achenbach's syndrome is a vascular disorder of the hands and feet. It is of unknown aetiology and has a benign course. Because of its low prevalence, available literature is limited, and most publications are case reports. No Latin-American publications were found on the subject. The case of a 58 year-old man is presented, along with a systematic review of the literature to describe its clinical characteristics.
MethodsA literature search was conducted in PubMed, Embase and Lilacs using free terms and controlled vocabulary (MeSH, Emtree, and DeCS).
ResultsAn analysis was made on a total of 23 articles, 19 of which were case reports, with a total of 46 patients, 43 women and 3 men, from 7 countries. The disorder occurs most often in women over 50 years, and is manifested by the sudden appearance of a blue coloration of the palmar surface of the fingers. It is less common in the feet.
ConclusionsAchenbach's syndrome is benign, and does not require medical intervention. Diagnostic methods are of little use. Therefore, identification is important to avoid unnecessary procedures.
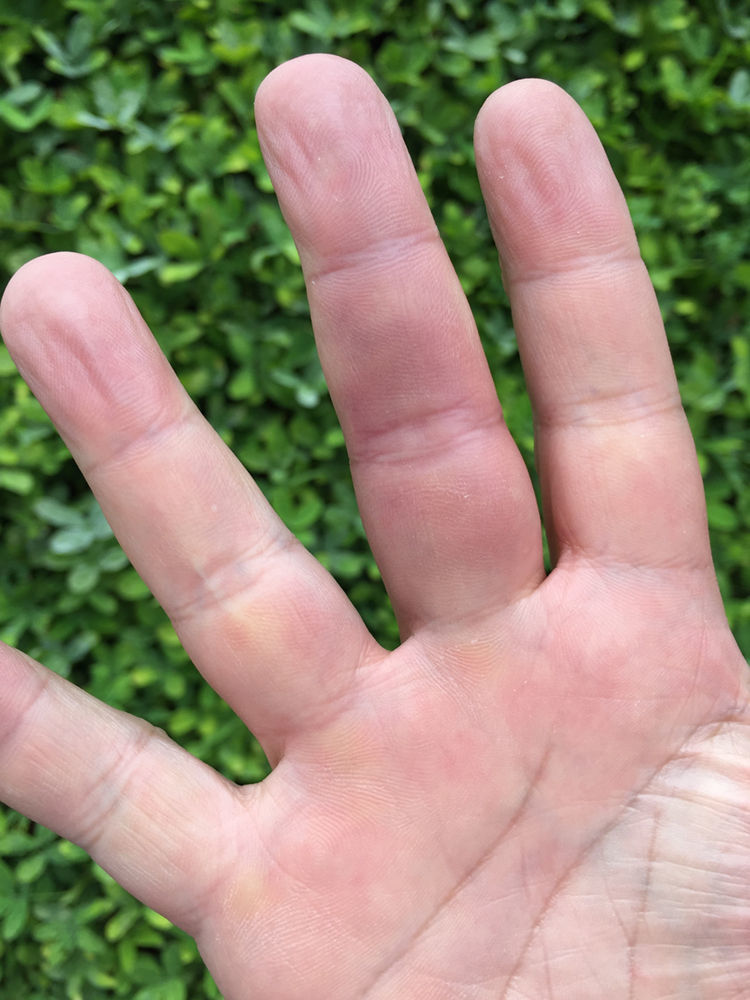
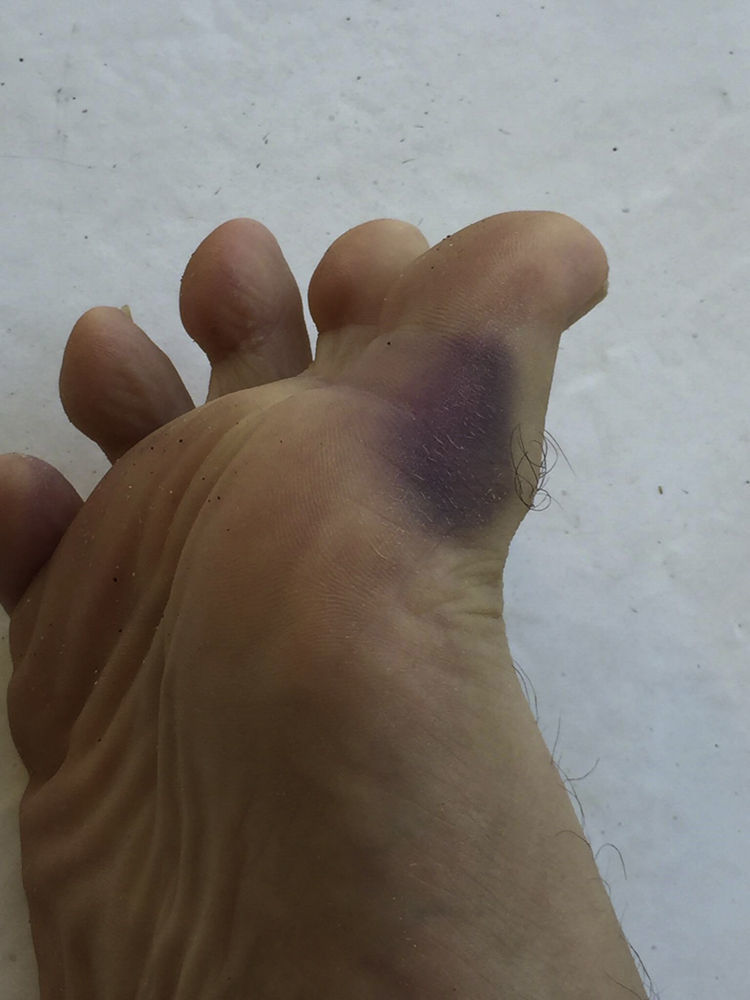
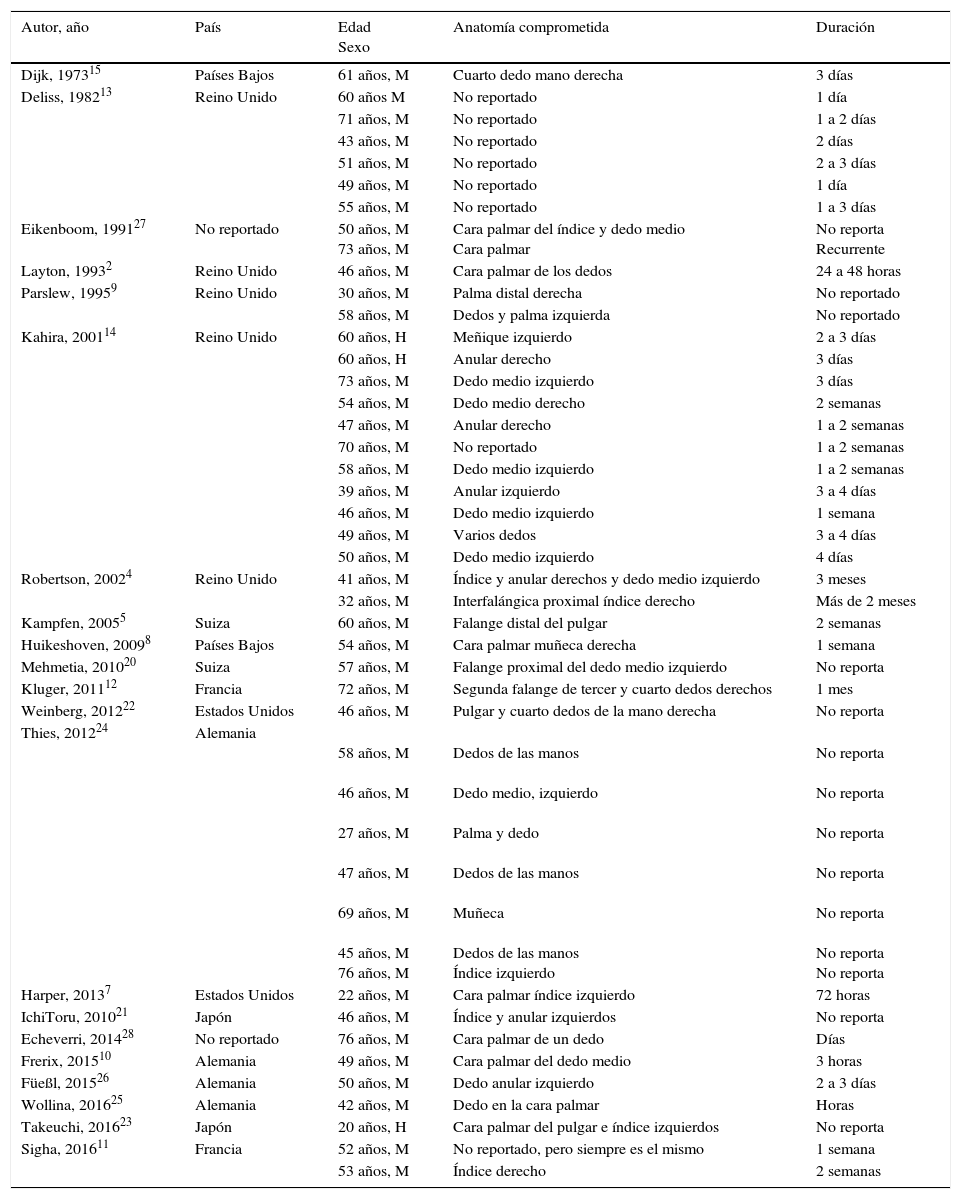
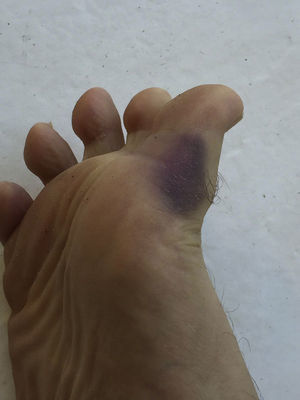
Un profesor universitario de 58 años asiste a la consulta para referir unos episodios recurrentes, que se iniciaron hace 25 años, que comienzan con un dolor moderado punzante, súbito, generalmente localizado en región interfalángica de una de las manos (más comúnmente la derecha, fig. 1) y menos frecuentemente en los pies (fig. 2), a veces con compromiso de la palma (región tenar, fig. 3) o la planta. A los pocos segundos o minutos el dolor se acompaña de un cambio intenso de la coloración, que se torna equimótica y, en ocasiones, se presenta edema y calor localizados. Los episodios tienen una frecuencia variable, en ocasiones pasan meses sin síntomas, en otras se pueden presentar 3 y 4 episodios en un mismo mes. Aunque no describe factores precipitantes claros, sí considera que hay una asociación con frío y con traumas leves.
Como antecedentes, el paciente tiene asma leve, que se inició también hace 25 años y hace 2 años se le diagnosticó hipertensión (en tratamiento con losartán 100mg e hidroclorotiazida 25mg día). Como antecedentes familiares, refiere que una hermana presenta episodios similares, que nunca la han llevado a consultar.
El examen físico, durante un periodo intercrítico, no muestra alteración alguna. Trae, sin embargo, fotografías tomadas durante diferentes episodios. Los exámenes de laboratorio, que incluyen cuadro hemático, glucemia, electrólitos, perfil lipídico y pruebas de función hepática y renal, son todos normales.
IntroducciónExisten diferentes condiciones patológicas que se presentan con cambios en la coloración de las extremidades. Los cambios agudos son de interés ya que pueden ser la representación subyacente de una enfermedad potencialmente seria1. Dentro de este amplio grupo de enfermedades se encuentra el síndrome de Achenbach, también denominado hematoma paroxístico de los dedos. Este síndrome es una condición clínica de baja prevalencia y de etiología desconocida2. Se presenta como edema de aparición súbita, doloroso, en uno o más dedos, asociado a un cambio en la coloración, similar a una equimosis en la cara palmar de la mano. El curso de esta condición es benigno, los síntomas se resuelven sin dejar secuelas permanentes3–5. La literatura disponible sobre el síndrome de Achenbach es escasa dada su baja frecuencia de presentación. La mayoría de las publicaciones que se encuentran corresponden a reportes de casos. En Latinoamérica no hay publicaciones sobre el tema.
El escaso conocimiento y divulgación que ha tenido esta condición, sumado a la gran variedad de enfermedades potencialmente graves que se presentan con cambios en la coloración de las extremidades, resalta la importancia de mejorar la información disponible para evitar diagnósticos errados y gastos innecesarios para los sistemas de salud6. El objetivo de este estudio fue realizar una revisión sistemática de la literatura para dar un enfoque global sobre el síndrome de Achenbach, las posibles causas, curso clínico, diagnóstico y manejo de los pacientes afectados.
MétodosSe realizó una búsqueda de literatura en 3 bases de datos, PubMed, Embase y Lilacs. Los siguientes fueron los términos que se utilizaron de manera libre y como vocabulario controlado (MeSH, Emtree y DeCS): blue, purple, cianosis, cyanoses, cianosis, cyanotic, haematoma, hematoma, ecchymosis, digit, fingers, toe, Achenbach. La búsqueda no se limitó por idioma, lugar ni fecha de publicación. Dos evaluadores, de manera independiente, revisaron los títulos y resúmenes de las referencias encontradas excluyendo aquellas claramente irrelevantes y seleccionando aquellas que trajeran datos de pacientes individuales, ya fueran estos casos únicos o series de casos. Posteriormente, se realizó una revisión de las referencias citadas en cada uno de los artículos incluidos para encontrar artículos adicionales.
ResultadosLa búsqueda en las 3 bases de datos evaluadas arrojó 7.290 referencias iniciales, número que se redujo a 7.219 tras eliminar los duplicados y a 44 tras eliminar las que se consideraron irrelevantes. Tras revisar los textos completos, se seleccionaron 8 artículos2,4,5,7–11 que sirvieron para extraer la información; al revisar las referencias citadas en estos, se encontraron 4 adicionales12–15, 11 artículos se hallaron por otras fuentes de búsqueda16–26. La primera descripción data de 1958, por el médico alemán Walter Achenbach16 como una condición a la que llamó «paroxismal hand hematoma» o «finger apoplexia»24. Presentó 6 casos de mujeres que habían sufrido ataques recurrentes en diferentes dedos de las manos; todos los ataques comenzaban con dolor de inicio agudo en la región palmar de los dedos, seguido de cambios en la coloración de los mismos24. El primero en hablar de síndrome de Achenbach fue Korting, en 196719. La siguiente publicación, en Inglaterra, es de 1982, en donde se describió como dedo azul agudo (acute blue finger)7. Como afirman Griffiths et al., es posible que este trastorno sea más común de lo que se reporta en la literatura18.
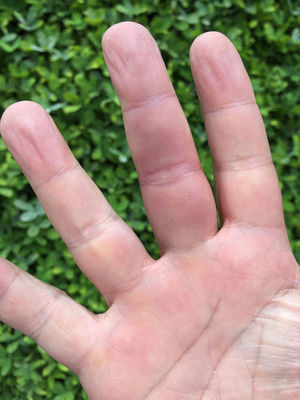
Las características clínicas de los 46 pacientes (mujeres 43; 93,4%) descritos en los 19 artículos se presentan en la tabla 1. Las edades de los pacientes están comprendidas entre 22 y 76 años (media de 52,3 años y mediana 50 años) en mujeres, en los hombres hay 2 casos con edad de 60 años y uno con edad de 20 años (media de 46,6 años). Excepto por 2 casos publicados en EE. UU. y otros 2 en Japón, todos los demás son europeos, principalmente del Reino Unido (22 casos), pero también de Francia (3 pacientes) y 8 casos para Alemania, Países Bajos y Suiza.
Reportes de caso, síndrome de Achenbach, en orden cronológico de publicación
| Autor, año | País | Edad Sexo | Anatomía comprometida | Duración |
|---|---|---|---|---|
| Dijk, 197315 | Países Bajos | 61 años, M | Cuarto dedo mano derecha | 3 días |
| Deliss, 198213 | Reino Unido | 60 años M | No reportado | 1 día |
| 71 años, M | No reportado | 1 a 2 días | ||
| 43 años, M | No reportado | 2 días | ||
| 51 años, M | No reportado | 2 a 3 días | ||
| 49 años, M | No reportado | 1 día | ||
| 55 años, M | No reportado | 1 a 3 días | ||
| Eikenboom, 199127 | No reportado | 50 años, M 73 años, M | Cara palmar del índice y dedo medio Cara palmar | No reporta Recurrente |
| Layton, 19932 | Reino Unido | 46 años, M | Cara palmar de los dedos | 24 a 48 horas |
| Parslew, 19959 | Reino Unido | 30 años, M | Palma distal derecha | No reportado |
| 58 años, M | Dedos y palma izquierda | No reportado | ||
| Kahira, 200114 | Reino Unido | 60 años, H | Meñique izquierdo | 2 a 3 días |
| 60 años, H | Anular derecho | 3 días | ||
| 73 años, M | Dedo medio izquierdo | 3 días | ||
| 54 años, M | Dedo medio derecho | 2 semanas | ||
| 47 años, M | Anular derecho | 1 a 2 semanas | ||
| 70 años, M | No reportado | 1 a 2 semanas | ||
| 58 años, M | Dedo medio izquierdo | 1 a 2 semanas | ||
| 39 años, M | Anular izquierdo | 3 a 4 días | ||
| 46 años, M | Dedo medio izquierdo | 1 semana | ||
| 49 años, M | Varios dedos | 3 a 4 días | ||
| 50 años, M | Dedo medio izquierdo | 4 días | ||
| Robertson, 20024 | Reino Unido | 41 años, M | Índice y anular derechos y dedo medio izquierdo | 3 meses |
| 32 años, M | Interfalángica proximal índice derecho | Más de 2 meses | ||
| Kampfen, 20055 | Suiza | 60 años, M | Falange distal del pulgar | 2 semanas |
| Huikeshoven, 20098 | Países Bajos | 54 años, M | Cara palmar muñeca derecha | 1 semana |
| Mehmetia, 201020 | Suiza | 57 años, M | Falange proximal del dedo medio izquierdo | No reporta |
| Kluger, 201112 | Francia | 72 años, M | Segunda falange de tercer y cuarto dedos derechos | 1 mes |
| Weinberg, 201222 | Estados Unidos | 46 años, M | Pulgar y cuarto dedos de la mano derecha | No reporta |
| Thies, 201224 | Alemania | 58 años, M 46 años, M 27 años, M 47 años, M 69 años, M 45 años, M 76 años, M | Dedos de las manos Dedo medio, izquierdo Palma y dedo Dedos de las manos Muñeca Dedos de las manos Índice izquierdo | No reporta No reporta No reporta No reporta No reporta No reporta No reporta |
| Harper, 20137 | Estados Unidos | 22 años, M | Cara palmar índice izquierdo | 72 horas |
| IchiToru, 201021 | Japón | 46 años, M | Índice y anular izquierdos | No reporta |
| Echeverri, 201428 | No reportado | 76 años, M | Cara palmar de un dedo | Días |
| Frerix, 201510 | Alemania | 49 años, M | Cara palmar del dedo medio | 3 horas |
| Füeßl, 201526 | Alemania | 50 años, M | Dedo anular izquierdo | 2 a 3 días |
| Wollina, 201625 | Alemania | 42 años, M | Dedo en la cara palmar | Horas |
| Takeuchi, 201623 | Japón | 20 años, H | Cara palmar del pulgar e índice izquierdos | No reporta |
| Sigha, 201611 | Francia | 52 años, M | No reportado, pero siempre es el mismo | 1 semana |
| 53 años, M | Índice derecho | 2 semanas |
El síndrome de Achenbach se caracteriza por la aparición de hematomas, espontáneos o asociados con traumatismos menores, en la cara palmar de los dedos. Compromete con mayor frecuencia los dedos de las manos, aunque hay reportes de compromiso en las palmas, plantas o dedos de los pies. Se asocia a dolor, sensación de calor y edema en el lugar de aparición del hematoma2–5,11,12.
El predominio femenino de esta condición es claro y ha sido descrito por Kampfen et al.5, que hablan de una relación de 7 mujeres por cada hombre. Aunque puede presentarse a cualquier edad, su pico máximo parece estar alrededor de los 50 años, la frecuencia de presentación aumenta en mayores de 50 años2,4,5,8,9,12. Su etiología es desconocida, sin embargo, se ha encontrado asociación con condiciones como acrocianosis, enfermedades gastrointestinales, enfermedades biliares y migraña2. Un caso se asoció con lupus eritematoso sistémico21. Se cree que esta condición podría tener un origen vascular5; la fragilidad capilar asociada a la edad podría explicar los síntomas que presentan los pacientes afectados por esta condición12.
La única revisión sistemática del tema, publicada en 2015, incluyó a 12 pacientes, con edades entre 22 y 76 años. La descoloración de los dedos se presentó en todos los pacientes, mientras que la coloración azul únicamente en 10; 7 presentaban dolor, 7 edema, 3 parestesias y 3 comezón. El tiempo medio de resolución de los síntomas fue de 4 días. La región anatómica afectada con mayor frecuencia fue la cara palmar de los dedos. Todos los pacientes fueron estudiados mediante pruebas de coagulación, cuadro hemático, velocidad de sedimentación, electrólitos y pruebas inmunológicas. En algunos se realizó radiografía, ecografía de mano, angiografía y biopsia, que siempre fueron negativas. En resumen, ninguno de los estudios realizados a los pacientes mostró resultados fisiopatológicos conclusivos, sin embargo, dadas las características clínicas alarmantes para el paciente y el médico, lo usual es que los pacientes se vean sometidos a múltiples estudios.
Cowen et al., en el Reino Unido, en un estudio retrospectivo, analizaron a 22 pacientes que consultaron por acute blue finger, 17 de ellos mujeres. En solo 3 de ellos, los episodios fueron recurrentes (incluyendo una mediana de seguimiento de 19 meses). El dedo más frecuentemente afectado fue el índice. Otros síntomas, además del cambio de coloración, que en promedio llevaba 6 días al momento de la consulta, fueron dolor, alteración en la sensibilidad, edema y sensación de dedo frío. Cinco pacientes fueron hospitalizados, uno recibió heparina intravenosa y posteriormente warfarina, y 15 recibieron terapia antiagregante. A la semana 6 de seguimiento, en solo 2 pacientes persistía la sintomatología. Los autores concluyen que el síndrome de dedo azul agudo es una condición rara que afecta principalmente a mujeres, que no hay métodos diagnósticos efectivos pero que conviene descartar alteraciones cardíacas o trombóticas antes de establecer el diagnóstico. No existen intervenciones con resultados comprobados para su manejo17.
Como parte de un estudio de fenómeno de Raynaud, se realizó un estudio en 3 áreas geográficas de Francia que incluyó a 802 pacientes, 548 mujeres y 254 hombres, con edades entre 18 y 84 años, a quienes se les realizó una serie de preguntas que permitieron llegar al diagnóstico de hematoma paroxístico de los dedos en los pacientes que reportaron historia de hematomas recurrentes de aparición súbita, espontánea y dolorosa en los dedos. Los resultados reportan una prevalencia para mujeres y hombres del 12,4 y 1,2%, respectivamente; en total 71 pacientes fueron diagnosticados con la condición. No se encontraron diferencias geográficas en las 3 regiones a pesar de la diferencia de clima. Se evidenció una fuerte relación con la edad, siendo más frecuentemente reportado por mujeres mayores de 40 años. Dentro de los factores de riesgo y condiciones asociadas se encontró una relación significativa con tabaquismo, terapia estrogénica y bajo consumo de alcohol; no se logró confirmar esta relación al realizar el análisis ajustado por edad. Tampoco se evidenció una relación con variables asociadas con estrógenos o menopausia. La mayoría de los pacientes no reportaron comorbilidades graves asociadas. Con relación a los síndromes acrocianóticos, se encontró una asociación significativa con el fenómeno de Raynaud y cambios asociados al frío. En cuanto a la presentación clínica, se encontró que la media de edad de presentación fue de 48 años, la frecuencia media de recurrencias fue de 1,2 al año con un rango intercuartílico de 0,8-2,9. La afección de los dedos fue mayor en el tercero seguido del segundo, sin embargo, cualquier dedo podría verse afectado. La mano derecha se vio afectada con mayor frecuencia que la izquierda y fue más frecuente el compromiso de la cara palmar. El 100% de los pacientes reportaron dolor y equimosis. La duración media del cuadro fue de 3 días, rango intercuartílico de 2-329.
En la búsqueda de estudios que se realizó se encontraron 19 reportes de caso publicados y disponibles, y una revisión sistemática que contiene la información de 46 pacientes diagnosticados con síndrome de Achenbach. De los 46 casos evaluados en los reportes de caso, 43 de los pacientes fueron de sexo femenino; la edad mínima para las mujeres fue de 22 años y la máxima de 76, con una mediana de 50 años. Dos de los 3 sujetos de sexo masculino reportaron 60 años de edad y el tercero 20 años. Las manos fueron el sitio anatómico afectado con mayor frecuencia, 38 de los 46 casos reportaron síntomas o signos en uno o varios de los dedos de las manos, 8 casos no reportan sitio anatómico. En cuanto a los síntomas, el dolor fue el síntoma reportado con mayor frecuencia, en 20 casos, igual que los cambios en la coloración, en 40 casos, la presencia de hematomas se reportó en 19 casos. El tiempo de resolución de los síntomas fue muy variado, se encuentran datos desde horas a días o semanas. Hubo 23 casos que reportaron recurrencia de la sintomatología a intervalos de tiempo no regulares. En los estudios se reporta la realización de diferentes pruebas diagnósticas a los pacientes (ultrasonografía doppler de arterias, angiografía, rayos X, capilaroscopia, tiempo de protrombina, tiempo de trombina, INR, proteína C reactiva, velocidad de eritrosedimentación, recuento total de leucocitos, recuento de plaquetas, cuadro hemático completo, perfil inmunológico y bioquímico). Ninguna de las pruebas de laboratorio realizadas fue concluyente. Las biopsias de piel fueron normales o mostraron resultados que no aportaron información conclusiva al caso2,9. En los pacientes a quienes se les realizó capilaroscopia, no se encontraron hemorragias ni otras alteraciones en la morfología de los capilares o del flujo sanguíneo. Los resultados de la angiografía mostraron que podría existir enfermedad de pequeño vaso4,6,14,24. La ultrasonografía doppler arterial no mostró alteraciones en ningún paciente5,7,12,14.
Se encontró que los síntomas y los cambios de coloración se presentan más frecuentemente en las manos, con mayor afección de dedos índice y medio. Tres de los estudios incluidos describen que, aunque es infrecuente, existe el compromiso de las palmas o de uno o varios artejos2,11,12.
La coloración azul en los dedos puede ser la manifestación de una enfermedad potencialmente grave. Brown1 propone un algoritmo diagnóstico para los pacientes que presentan coloración azul en uno o varios dedos. En la evaluación inicial se debe descartar el trauma o las alteraciones en la coagulación, así como cianosis secundaria a hipoxemia o metahemoglobinemia. Puede tratarse también de un cambio en la coloración inducido por el frío, por trastornos vasoespásticos como el fenómeno de Raynaud o por acrocianosis secundaria a alteraciones hematológicas, medicamentos, condiciones malignas, enfermedades metabólicas, neurológicas, psiquiátricas, de la alimentación o envenenamiento por arsénico. Se debe considerar también la posibilidad de trombosis o embolismo periférico.
Entre los diagnósticos diferenciales del síndrome de Achenbach se encuentran varias condiciones con características clínicas similares, asociadas a presencia de coloración azul aguda de los dedos. Korzadeh et al.6 describen un algoritmo diagnóstico que permite la evaluación de las características de algunos de los diagnósticos diferenciales más comunes. Así, los autores proponen partir de los síntomas (coloración azul, dolor, edema y parestesias), comunes a la mayoría de estas condiciones, y considerar diversos aspectos que ayudan a diferenciarlas. La ausencia de pulsos distales indica una probable isquemia aguda de los miembros. Los episodios recurrentes y crónicos, los cambios progresivos de coloración de azul a blanco en los dedos y la relación de estos con cambios en la temperatura sugieren un cuadro de síndrome de Raynaud. Indica que, en pacientes jóvenes, usualmente niños y menores de 30 años, sin predilección de sexo, que desempeñan actividades con exposición a bajas temperaturas, el razonamiento clínico debería considerar la acrocianosis como parte de los diagnósticos diferenciales. Las lesiones que se presenten clínicamente con dolor, edema, palidez, prurito y ulceración deberían guiar el diagnóstico hacia la acrorrigosis o el pernio. Los pacientes que presentan cambios en la coloración asociados a dolor y edema en cualquier parte del cuerpo, acompañados de cambios de personalidad, síntomas vagales y sangrado, indican un cuadro de síndrome de Diamond-Gardner. Finalmente, muestra que, en mujeres mayores de 60 años, con temperatura normal de los miembros y antecedente positivo o negativo de trauma, hay una alta probabilidad de que se trate de síndrome de Achenbach6.
A continuación, se describen algunas de las características de las enfermedades y en la tabla 2 se muestran los principales diagnósticos diferenciales de esta entidad. En el síndrome de Raynaud, la edad media de inicio es a los 14 años, son raros los casos que comienzan después de los 30 años. Dentro de los hallazgos clínicos se encuentran palidez, cianosis y rubor en los dedos de manos y pies, secundarios a un fenómeno vasoespástico relacionado con el estrés y el frío17. La enfermedad vascular periférica se diferencia del síndrome de Achenbach por su predominio en sexo masculino y una mayor edad de presentación que el anterior17. Al diferenciar el hematoma paroxístico de los dedos con la trombosis venosa digital espontánea, resulta útil resaltar que la segunda rara vez ocurre en mujeres y suele presentarse como un nódulo azulado y doloroso en la articulación interfalángica proximal, sin embargo, el dolor es menor al que presentan los pacientes con síndrome de Achenbach7. Los pacientes con livedo reticularis muestran un patrón moteado purpúrico de la piel característico de esta enfermedad30.
Principales diagnósticos diferenciales del síndrome de Achenbach
| Síndrome de Raynaud |
| Vasculopatía isquémica de los miembros |
| Enfermedad de Buerger |
| Acrocianosis |
| Acrorrigosis |
| Síndrome de Gardner-Diamond |
| Alteraciones de las arterias del arco aórtico (aterosclerosis, enfermedad de Takayasu, arteritis de células gigantes) |
| Compromiso de arterias subclavias y axilares |
| Alteraciones en arterias braquiales, radiales, ulnares y palmares (enfermedades del colágeno, aterosclerosis, enfermedad de Buerger) |
| Compromiso de arterias digitales (vasoespasmo, enfermedades del colágeno, embolismos, trauma mecánico o térmico, medicamentoso, hematológico) |
La acrocianosis es una entidad que se caracteriza por una coloración azul de manos y pies, secundaria a un bajo gasto cardíaco o a trastornos vasomotores locales; se diferencia del hematoma paroxístico de los dedos en que presenta una etiología clara1. Dentro de las enfermedades autoinmunes, está la púrpura vasculítica, una enfermedad de etiología desconocida que se presenta con mayor frecuencia en niños, aunque puede presentarse en adultos; se caracteriza por inflamación de vasos de pequeño calibre que da lugar a lesiones purpúricas, palpables, atralgias, dolor abdominal tipo cólico, hemorragias gastrointestinales y nefritis, siendo esta la manifestación más común en adultos31.
FinanciaciónEste trabajo no recibió financiación alguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.