El síndrome de Sneddon es una rara vasculopatía no inflamatoria, obliterante, caracterizada por la asociación de eventos cardiovasculares (hipertensión arterial, claudicación intermitente y enfermedad coronaria), neurológicas (accidentes cerebrovasculares isquémicos, cefalea, vértigo y convulsiones) y livedo reticularis de tipo racemosa. Presentamos a una mujer que ingresa con un cuadro neurológico isquémico, hipertensión arterial, problemas vasculares y lesiones en piel. La biopsia de piel se catalogó como dermatitis perivascular superficial linfocitaria, sugestivo de lesión oclusiva.
Sneddon syndrome is a rare non-inflammatory obliterative vasculopathy, characterised by the association of cardiovascular (arterial hypertension, intermittent claudication, and coronary artery disease) and neurological events (ischaemic stroke, headache, dizziness and convulsions), and livedo reticularis/livedo racemosa. The case is presented of a woman admitted with an ischaemic neurological disease, hypertension, vascular problems, and skin lesions. The skin biopsy was classified as surface perivascular lymphocytic dermatitis, suggestive of occlusive lesion.
El síndrome de Sneddon (SS) descrito en 1965, es una vasculopatía trombótica no inflamatoria, obliterante, caracterizada por la asociación de eventos cerebrovasculares isquémicos y livedo reticularis (LR) de tipo racemosa1.
Se estima que la incidencia de SS es de 4 por millón personas/año y afecta predominantemente a mujeres jóvenes.
Se pueden registrar eventos neurológicos como trastornos isquémicos transitorios, cefalea, vértigo, convulsiones, entre otros2. La manifestación neurológica más frecuente es el ataque isquémico transitorio, a menudo en el territorio de la arteria cerebral media que conllevan hemiparesia contralateral, afasia o defectos del campo visual.
El LR es causado por estenosis y oclusión de las arterias dérmicas pequeñas que conducen a la reducción del flujo sanguíneo, ocasionando disminución de suministro de oxígeno en los vasos afectados, produciendo la apariencia de la piel en forma de red de color púrpura o violáceo-cianótico3; afecta principalmente a piernas y brazos, pero también a glúteos y tronco, y se agrava con el frío o el embarazo.
En el SS la etiología es incierta, en su mayoría de casos es idiopático4, y puede asociarse a enfermedades autoinmunes como lupus eritematoso sistémico, síndrome antifosfolípido, enfermedad de Behçet y enfermedad mixta del tejido conectivo4–6.
A continuación se reporta el caso de una mujer que ingresa con un cuadro neurológico, problemas vasculares y lesiones en piel, la sospecha clínica y la ayuda diagnóstica permitieron hacer el diagnóstico.
Reporte de casoPaciente mujer de 41 años, ingresa en urgencias procedente de Chiclayo. La paciente acude por presentar cefalea holocraneana de 7 días de evolución, que iba de leve a moderada intensidad, no asociada a otra sintomatología. El día que ingresó en urgencias se asocia disartria y hemiparesia de hemicuerpo derecho.
Como antecedentes de importancia, a los 22 años de edad se diagnosticó hipertensión arterial con tratamiento irregular de enalapril, losartán. Además, tiene como antecedente ser diagnosticado síndrome antifosfolipídico (SAF) a los 26 años, sin adherencia al tratamiento y sin tener controles adecuados. Como otros antecedentes refiere tener 4 gestaciones, un aborto y 3 nacidos vivos, de los cuales 2 de ellos fueron prematuros con preeclamsia y el aborto espontáneo antes de las 20 semanas.
En el examen físico ingresa con una presión arterial de 170/120mmHg y frecuencia cardiaca de 124 lat/min. En la piel se observa palidez y LR en miembros superiores e inferiores. Tórax y abdomen dentro de características normales, examen neurológico: despierta, con disartria, babinski derecho positivo, déficit motor derecho, fuerza muscular 4/5 en miembro inferior derecho y 0/5 en miembro superior derecho. A la Escala de Glasgow: apertura ocular 4/5, respuesta motora 6/6 y respuesta verbal 2/5, dando un puntaje de 12/15.
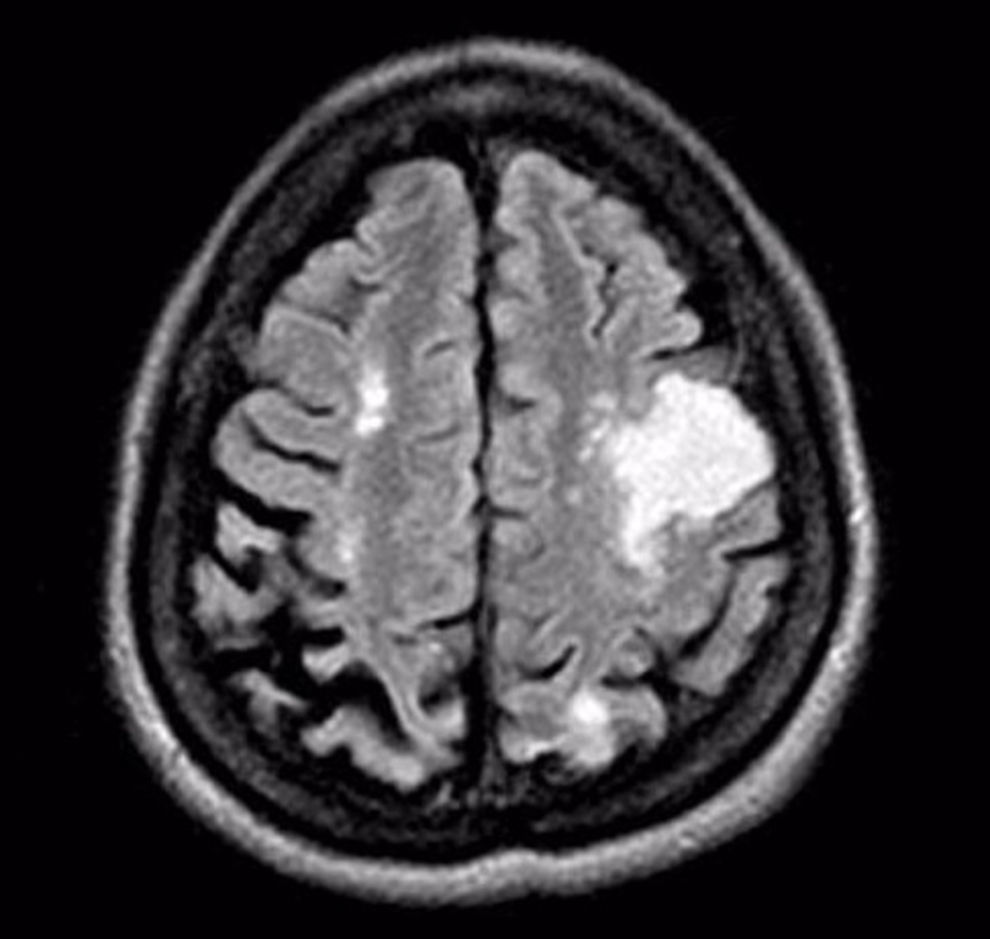
Durante la hospitalización se realiza resonancia magnética cerebral evidenciando lesiones córtico-subcorticales y de la sustancia blanca (fig. 1).
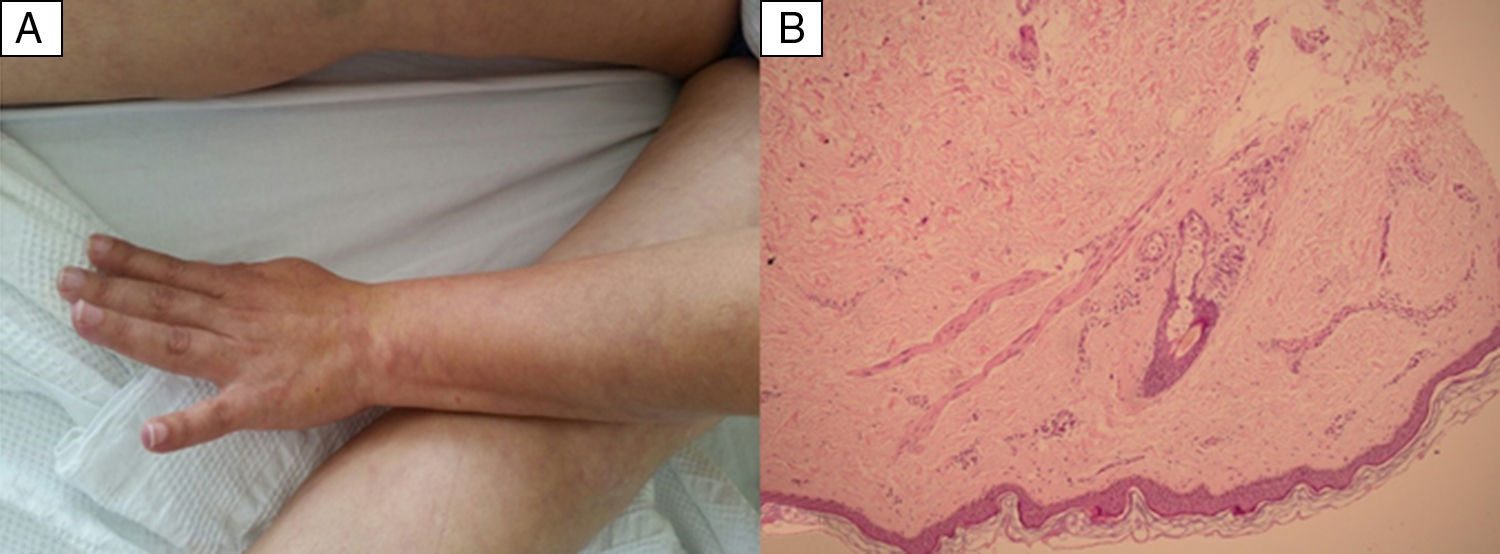
La biopsia de piel se diagnosticó como dermatitis perivascular superficial linfocitaria, sugestivo de lesión oclusiva (fig. 2) confirmando el LR.
Foto de brazo y muslos que muestran eritema violáceo en forma de red, lesiones cutáneas irregulares livedo racemosa A). La biopsia de piel de livedo racemosa: dermatitis perivascular superficial linfocitaria leve, con leve dilatación de los capilares con extravasación moderada de los glóbulos rojos. No se encuentra necrosis fibrinoide en vasos sanguíneos. Sugestivo de patología vascular oclusiva B).
Se le realizó además una ecocardiografía que mostraba una insuficiencia mitral moderada, con hipertrofia ventricular izquierda leve concéntrica. El examen de fondo de ojo no mostró lesiones vasculitis, pero se evidenció incidentalmente catarata de ojo derecho. Adicionalmente, en la ecografía abdominal se encontró nefropatía difusa bilateral.
En los análisis inmunológicos se encontró: anti-B2 glicoproteína IgG: positivo, anticardiolipina IgG positivo, anti-Smith, antilúpico, ANA, ANCA, ANTI-DNA todos dieron negativo.
Con la sospecha clínica y por presentar LR junto con el accidente cerebrovascular isquémico multiinfarto, se hace el diagnóstico de SS, por los análisis inmunológicos se asocia a síndrome antifosfolipídico.
La evolución de la paciente fue lenta pero favorable, se fue de alta a los 14 días de ingreso con anticoagulantes orales.
DiscusiónEl diagnóstico de SS se basa principalmente en la biopsia de piel y hallazgos anormales en el examen neurológico o resonancia magnética4,5. El caso clínico que presentamos, cumplía con todos los criterios para ser clasificado con el SS, adicional a ello se evidenció estar asociado a SAF y otros problemas generales como insuficiencia mitral, hipertrofia ventricular izquierda, catarata de ojo derecho y nefropatía bilateral difusa.
El SAF se define como la presencia de anticuerpos anticoagulante lúpico o anticuerpos anticardiolipina asociado a trombosis vascular o complicaciones específicas del embarazo6. La asociación de SAF y LR se ha visto muy relacionada por la trombosis de las arteriolas subcutáneas ocasionando la coloración purpúrica en forma de red3.
Schellong et al., proponen 2 clasificaciones para agrupar al SS: SS primario cuando no se encuentra etiología asociada y SS secundario a un trastorno autoinmune (SAF) o a una trombofilia7. Sin embargo, aproximadamente el 60% de los casos con SS se han asociado a SAF, lo que indica que este síndrome puede ser una entidad distinta o tal vez un grupo de diferentes trastornos. Sin embargo, la existencia de anticuerpos antifosfolípidos sugiere que los síntomas son secundarios a procesos trombóticos.
En nuestro caso encontramos otros síntomas como dolor de cabeza, hipertensión, valvulopatías cardiacas, nefropatía difusa, compromiso ocular y antecedente de patología obstétrica. Toda esta clínica se explica por el compromiso vascular oclusivo crónico junto con patología de anticuerpos fosfolipídicos.
En el curso natural de pacientes con SS se han registrado eventos neurológicos como cefalea (62%), vértigo (54%). En ese estudio se encontró que un 54% presentó trastornos isquémicos transitorios durante 6 años2.
Es importante determinar la aparición de manifestaciones cardiacas en pacientes con SS. Los estudios sugieren que la valvulopatía podría ser una fuente de émbolos y una posible causa del accidente cerebrovascular isquémico. Se han reportado múltiples degeneraciones valvulares que requieren intervenciones quirúrgicas complejas8.
Respecto a los pacientes con SS sin SAF se encontró que el 52% tenía valvulopatías9.
Es necesario conocer la clínica y el diagnóstico del SS para poder investigar la patogénesis y obtener más subgrupos etiológicos. La terapia futura debe identificar las distintas modalidades de tratamiento para diferentes subgrupos etiológicos. El uso de bloqueadores de calcio puede reducir los síntomas de la piel, pero no disminuye las complicaciones cerebrovasculares4, sin embargo, una investigación reciente con el uso de prostaglandinas E1 (alprostadil) durante 6 meses ha mostrado mejoría10. Se reporta un caso de mejoría en los síntomas neurológicos y cognitivos en un paciente, después de 8 meses de tratamiento con ciclofosfamida intravenosa mensual11.
La prevención del tabaquismo y la prevención de uso de anticonceptivo oral de estrógenos pueden prevenir o disminuir la gravedad de los síntomas neurológicos y debe ser tomado en cuenta para este grupo de pacientes4.
En conclusión, en los pacientes con el diagnóstico de SS se debe realizar una exhaustiva búsqueda de procesos autoinmunes, trombofilias y otros. Además, prevenir o diagnosticar daño de otros órganos (cardiaco, renal, neurológico, ocular, etc.).
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.