La seguridad es una condición dinámica y debe ser la filosofía que sustente la mejora de la calidad en el ámbito sanitario. Las estrategias para reducir incidentes pasan por abordarlos desde un enfoque general para soluciones generales a largo plazo, admitir que los errores se producen (cultura), se notifican (sacan a la luz), y se analizan los factores causales, todo ello desde una actitud proactiva, preventiva y sistemática.
Material y métodoEl Laboratorio Clínico del Hospital de Antequera propuso en el año 2006 realizar un análisis descriptivo modal de su fase preanalítica, proceso de alto riesgo para la seguridad del paciente, en el que se genera el mayor porcentaje de errores y dónde intervienen un importante número de profesionales, la mayoría ajenos al laboratorio cuya contribución al resultado final es decisivo; aplicando el análisis modal de fallos y sus efectos (AMFE).
ResultadosEn función del número de prioridad de riesgo, se propusieron acciones de mejora, rediseñaron procesos, se realizaron procedimientos e instrucciones y se implementaron indicadores para medir resultados en el tiempo y evaluar las actuaciones para una mejora continua.
ConclusionesLo importante, al hablar de seguridad en los laboratorios, es la fiabilidad en cuanto a ausencia de errores, y la utilidad de la información que generamos. En este sentido, el AMFE resulta ser una fuente de información importante para detectar fallos activos y los latentes del sistema. Además, la participación y difusión de este tipo de trabajos fomenta el compromiso y la responsabilidad de los profesionales en la seguridad.
Safety dynamics should be the philosophy that supports improved quality in the healthcare environment. Strategies to reduce incidents have been undertaken for long-term solutions, to identify that errors occur (culture) are highlighted and the causal factors are pro-actively, preventively and systematically analysed.
Material and methodsIn 2006 the Clinical Laboratory of Antequera Hospital proposed to carry out a descriptive analytical model to address the risk assessment for the safety of the high-risk patient, as this is the group in which the majority of errors is generated and study how this affects the professionals working in the laboratory, whose contribution to the final results is decisive, by applying the failure mode and effect analysis (FMEA).
ResultsConsidering the number of risk priorities, improvement actions were proposed, processes re-designed and indicators, procedures and instructions were implemented to measure the results in order to evaluate and establish methods for continuous improvement within the laboratory.
ConclusionsWhen looking at safety in the laboratory, the most important factors are the absence of adverse events (errors), reliability of the methods and the use of the information generated. As a result, the FMAE's findings are an important source of information in detecting active and latent failures of the system. In addition, the participation and dissemination of this type of knowledge promotes the commitment and responsibility of the professionals in safety issues.
El acceso a una atención sanitaria segura es un derecho básico del ciudadano y debe reconocerse como uno de los fundamentos de la calidad en cualquier ámbito sanitario. Hablar de seguridad del paciente implica practicar una atención sanitaria libre de daños evitables, es decir, ausencia de accidentes, lesiones o complicaciones, producidas como consecuencia de la atención a la salud recibida, difícil de obtener ya que todo proceso lleva asociado un cierto grado de inseguridad intrínseca y la asociación de procesos, cada vez más complejos, tecnología e interacciones humanas, favorece el riesgo de incidentes.
En resultados, la gran mayoría de los procesos en la atención sanitaria son de alta calidad científica técnica y fallos graves son relativamente poco frecuentes si se comparan con el gran número de intervenciones que diariamente tienen lugar en cualquier entorno sanitario.
Los laboratorios clínicos se han caracterizado siempre, dentro del mundo sanitario, por ser pioneros en promover la calidad de su producto introduciendo conceptos como «control de la calidad», «garantía de la calidad», «gestión de la calidad», lo que nos ha permitido junto con la definición de indicadores de calidad analítica (imprecisión y error sistemático entre otros), tener aceptablemente bien controlada la fase analítica. Las tecnologías de la información, han contribuido a que logremos un producto final, informe analítico, rápido y fiable con alta calidad científica técnica. Si bien esto es así, no es menos cierto que nos hemos limitado a la esfera de indicadores internos de la calidad: tiempos de respuesta, calidad analítica, productividad, costes etc., y el nuevo entorno sanitario nos exige seguridad del paciente, es decir, ausencia de errores evitables.
Errores en la práctica se recogen habitualmente en todos los laboratorios clínicos y hasta hace escasos años, la mayoría de los estudios se basaban en describir tasas de errores, su clasificación según la fase analítica1–3, causas, magnitud del daño y parte responsable del laboratorio3–7 (para revisión, véase Bonini et al8). Todos los estudios coinciden en que son en las fases extraanalíticas donde sucede el mayor número de errores, y más concretamente en la preanalítica, siendo además en ella, los más críticos2–4,9,10. En los últimos años los estudios se han centrado en el análisis de las tasas de errores recopilados, relacionados con los ensayos del laboratorio y su impacto en la atención del paciente y proponiendo medidas de actuación4–7,10,11, siempre con carácter retrospectivo, es decir los incidentes ya han ocurrido, y en ningún caso desde una óptica proactiva.
El Laboratorio Clínico del Hospital de Antequera propuso en el año 2006, como estrategia preventiva, realizar un análisis modal de fallos y efectos (AMFE) de su fase preanalítica, al tratarse de un proceso de alto riesgo para la seguridad del paciente, en el que se genera el mayor porcentaje de errores y donde intervienen un importante número de profesionales, la mayoría ajenos al laboratorio y cuya contribución al resultado final es decisivo.
El AMFE tuvo su origen en el sector aeroespacial en la década de 1960 y es muy utilizado en la industria, fundamentalmente en el análisis del diseño del producto en el que la seguridad es un componente crítico de su buen funcionamiento. Su adaptación a la atención sanitaria, healthcare failure mode and effect analysis (‘análisis modal de fallos y efectos en la atención sanitaria’ [HFMEA]) fue realizada por la US Veteran Health Administration y la joint commission on the accreditation of healthcare (JCAHO) a finales de la década de los 90. Combina los conceptos del análisis de peligros y puntos críticos (APPCC) con las herramientas y definiciones de root cause analysis (‘análisis de las causas últimas’ [RCA]). Requiere la intervención de un equipo de personas con funciones distintas pero complementarias y tipologías diferentes de forma que permitan amplia variedad de enfoques, que interaccionen, y tengan el objetivo común12,13.
El AMFE permite evaluar fallos potenciales del sistema en el operan los profesionales, componentes u otros acontecimientos, que contribuyen a generar incidentes y sus causas. Siempre desde un enfoque proactivo; es decir, que aún reconociendo y aceptando que cualquier prestación sanitaria puede causar perjuicio al paciente, se identifiquen los componentes o fallos del sistema en los que operan los profesionales, antes de que ocurran los incidentes, establecer prioridades entre los fallos potenciales e implementar medidas para eliminar o reducir la probabilidad de que se produzcan.
ObjetivosEl objeto del estudio fue en primer lugar, conocer qué factores sistémicos originarios de nuestro entorno, dan lugar a que cometamos errores, analizar las causas y establecer medidas para eliminarlos o reducirlos. En segundo lugar, implementar una serie de indicadores que nos permitieran evaluar resultados y su evolución en el tiempo.
Material y métodoEl Laboratorio Clínico del Hospital de Antequera es un servicio multidisciplinar en el que están representadas las especialidades de análisis clínicos, hematología y microbiología. Está organizado en áreas de conocimiento y unidades funcionales, en función de la tecnología. El personal no facultativo es común y está representado exclusivamente por técnicos de laboratorio y administrativos. Dispone de un único SIL, sin gestor de peticiones, conectado al HIS e integrado con tecnología web.
Atiende a una población de 110.908 habitantes (censo 2006), repartida en 4 zonas básicas de salud, con 18 consultorios o centros periféricos de toma de muestras. Las extracciones las realiza el personal de enfermería tanto de las plantas y servicios del hospital como de atención primaria.
Como herramienta proactiva, sistemática y no punitiva, para detectar los fallos potenciales y sus causas, se utilizó el AMFE. Se comenzó recibiendo un grupo de profesionales del laboratorio, formación conceptual y metodológica sobre la herramienta AMFE. Posteriormente se eligió el objeto del trabajo: aplicarla al subproceso preanalítico dentro del proceso global de laboratorio, al ser el de mayor riesgo para la seguridad del paciente.
A continuación se constituyó el equipo de trabajo multidisciplinar. Un facultativo de cada una de las especialidades que constituyen el laboratorio clínico (hematología, microbiología y análisis clínicos) y profesionales implicados en el proceso: dos técnicos de laboratorio, dos enfermeros (uno de primaria y otro procedente de la especializada) y un administrativo. Todos conocen el proceso y contribuyen con diferentes funciones, competencias y responsabilidades.
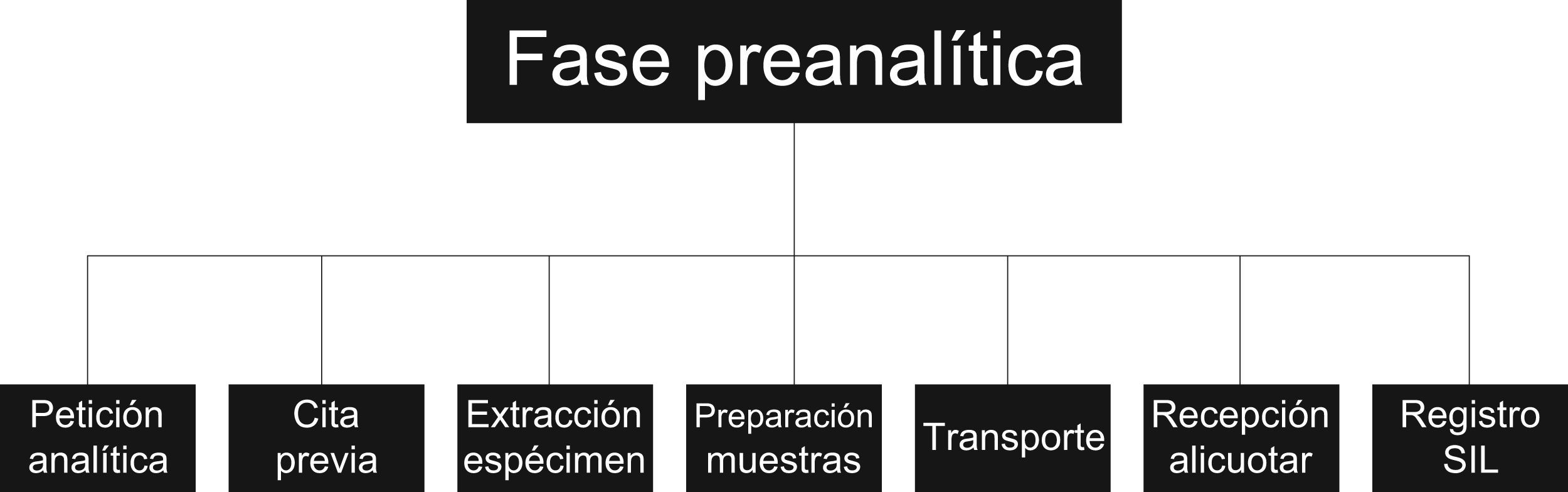
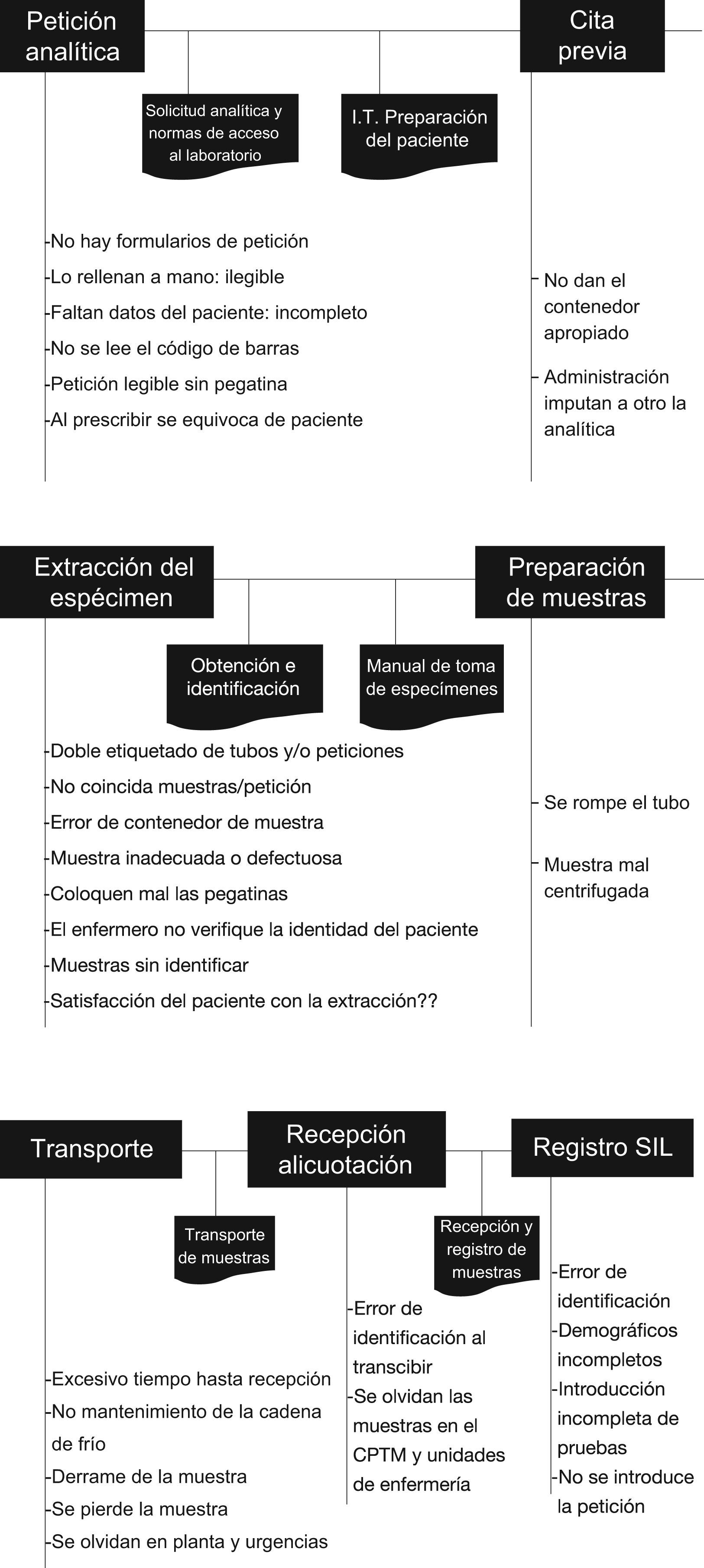
A través de reuniones, se realizó el trabajo propiamente dicho dirigido por la directora del laboratorio clínico. 1.° Presentación del proceso a analizar. 2.° Descripción gráfica del proceso y confección de un flujograma, identificando todos los subprocesos, externos e internos en los que hay que centrarse (fig. 1). 3.° Para cada una de los subprocesos o áreas, se efectúa un análisis de los fallos que pueden darse, a modo de tormenta de ideas (brainstorming) (fig. 2). 4.° Los fallos detectados se llevan a una tabla y, para cada uno, se valora el efecto que pueden tener en la atención sanitaria. Para ello, se puntúa el índice de gravedad (IG) de acuerdo a una escala de 0 a 10, siendo 10 el más grave; se le asigna el índice de probabilidad de aparición (IA) en una escala de 1 a 10; cuanto mayor sea el número más probabilidad de que ocurra, y se valora la posibilidad de detectarlo en nuestro entorno (ID). En este caso, la escala de valoración es inversa, cuanto mayor sea la probabilidad de detectarlo, menor valor numérico. Finalmente se calcula el índice de probabilidad de riesgo global (IPR) multiplicando los tres datos resultantes (IG*IA*ID= IPR) estableciendo una clasificación de Pareto. 5.° Por último se prioriza las modalidades de fallo reordenándolos por resultado obtenido, de mayor a menor, y se analiza en qué factores causales se puede actuar y sus posibles soluciones. Se establecen acciones de mejora, rediseño de procesos y procedimientos y se implementan indicadores en las situaciones factibles, para medir resultados en el tiempo y evaluar las actuaciones.
ResultadosEn nuestro proceso preanalítico se describieron 7 subprocesos diferentes: solicitud analítica, cita previa, extracción del espécimen, preparación de las muestras, transporte, recepción/alicuotación, y registro en el sistema informático del laboratorio (SIL) determinándose 27 posibles fallos, de los cuales 22, el 81,48%, suceden en escenarios externos y por profesionales ajenos al laboratorio. De todos los subprocesos, el de extracción, resultó el más susceptible de generar errores con 7, seguido de la solicitud analítica con 6. Ambos junto con la introducción de la petición en el SIL, son además donde ocurren los fallos más críticos.
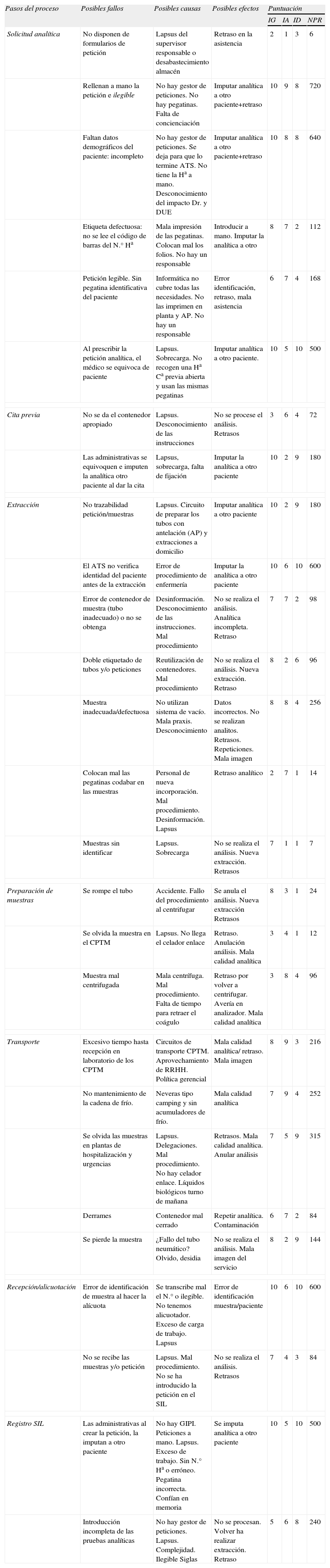
La tabla 1 describe el bloque de resultados cualitativos, fallos detectados obtenidos tras el análisis de los diferentes subprocesos analizados, sus causas y posibles efectos que pueden generar en la atención sanitaria.
| Pasos del proceso | Posibles fallos | Posibles causas | Posibles efectos | Puntuación | |||
| IG | IA | ID | NPR | ||||
| Solicitud analítica | No disponen de formularios de petición | Lapsus del supervisor responsable o desabastecimiento almacén | Retraso en la asistencia | 2 | 1 | 3 | 6 |
| Rellenan a mano la petición e ilegible | No hay gestor de peticiones. No hay pegatinas. Falta de concienciación | Imputar analítica a otro paciente+retraso | 10 | 9 | 8 | 720 | |
| Faltan datos demográficos del paciente: incompleto | No hay gestor de peticiones. Se deja para que lo termine ATS. No tiene la Ha a mano. Desconocimiento del impacto Dr. y DUE | Imputar analítica a otro paciente+retraso | 10 | 8 | 8 | 640 | |
| Etiqueta defectuosa: no se lee el código de barras del N.° Ha | Mala impresión de las pegatinas. Colocan mal los folios. No hay un responsable | Introducir a mano. Imputar la analítica a otro | 8 | 7 | 2 | 112 | |
| Petición legible. Sin pegatina identificativa del paciente | Informática no cubre todas las necesidades. No las imprimen en planta y AP. No hay un responsable | Error identificación, retraso, mala asistencia | 6 | 7 | 4 | 168 | |
| Al prescribir la petición analítica, el médico se equivoca de paciente | Lapsus. Sobrecarga. No recogen una Ha Ca previa abierta y usan las mismas pegatinas | Imputar analítica a otro paciente. | 10 | 5 | 10 | 500 | |
| Cita previa | No se da el contenedor apropiado | Lapsus. Desconocimiento de las instrucciones | No se procese el análisis. Retrasos | 3 | 6 | 4 | 72 |
| Las administrativas se equivoquen e imputen la analítica otro paciente al dar la cita | Lapsus, sobrecarga, falta de fijación | Imputar la analítica a otro paciente | 10 | 2 | 9 | 180 | |
| Extracción | No trazabilidad petición/muestras | Lapsus. Circuito de preparar los tubos con antelación (AP) y extracciones a domicilio | Imputar analítica a otro paciente | 10 | 2 | 9 | 180 |
| El ATS no verifica identidad del paciente antes de la extracción | Error de procedimiento de enfermería | Imputar la analítica a otro paciente | 10 | 6 | 10 | 600 | |
| Error de contenedor de muestra (tubo inadecuado) o no se obtenga | Desinformación. Desconocimiento de las instrucciones. Mal procedimiento | No se realiza el análisis. Analítica incompleta. Retraso | 7 | 7 | 2 | 98 | |
| Doble etiquetado de tubos y/o peticiones | Reutilización de contenedores. Mal procedimiento | No se realiza el análisis. Nueva extracción. Retraso | 8 | 2 | 6 | 96 | |
| Muestra inadecuada/defectuosa | No utilizan sistema de vacío. Mala praxis. Desconocimiento | Datos incorrectos. No se realizan analitos. Retrasos. Repeticiones. Mala imagen | 8 | 8 | 4 | 256 | |
| Colocan mal las pegatinas codabar en las muestras | Personal de nueva incorporación. Mal procedimiento. Desinformación. Lapsus | Retraso analítico | 2 | 7 | 1 | 14 | |
| Muestras sin identificar | Lapsus. Sobrecarga | No se realiza el análisis. Nueva extracción. Retrasos | 7 | 1 | 1 | 7 | |
| Preparación de muestras | Se rompe el tubo | Accidente. Fallo del procedimiento al centrifugar | Se anula el análisis. Nueva extracción Retrasos | 8 | 3 | 1 | 24 |
| Se olvida la muestra en el CPTM | Lapsus. No llega el celador enlace | Retraso. Anulación análisis. Mala calidad analítica | 3 | 4 | 1 | 12 | |
| Muestra mal centrifugada | Mala centrífuga. Mal procedimiento. Falta de tiempo para retraer el coágulo | Retraso por volver a centrifugar. Avería en analizador. Mala calidad analítica | 3 | 8 | 4 | 96 | |
| Transporte | Excesivo tiempo hasta recepción en laboratorio de los CPTM | Circuitos de transporte CPTM. Aprovechamiento de RRHH. Política gerencial | Mala calidad analítica/ retraso. Mala imagen | 8 | 9 | 3 | 216 |
| No mantenimiento de la cadena de frío. | Neveras tipo camping y sin acumuladores de frío. | Mala calidad analítica | 7 | 9 | 4 | 252 | |
| Se olvida las muestras en plantas de hospitalización y urgencias | Lapsus. Delegaciones. Mal procedimiento. No hay celador enlace. Líquidos biológicos turno de mañana | Retrasos. Mala calidad analítica. Anular análisis | 7 | 5 | 9 | 315 | |
| Derrames | Contenedor mal cerrado | Repetir analítica. Contaminación | 6 | 7 | 2 | 84 | |
| Se pierde la muestra | ¿Fallo del tubo neumático? Olvido, desidia | No se realiza el análisis. Mala imagen del servicio | 8 | 2 | 9 | 144 | |
| Recepción/alicuotación | Error de identificación de muestra al hacer la alícuota | Se transcribe mal el N.° o ilegible. No tenemos alicuotador. Exceso de carga de trabajo. Lapsus | Error de identificación muestra/paciente | 10 | 6 | 10 | 600 |
| No se recibe las muestras y/o petición | Lapsus. Mal procedimiento. No se ha introducido la petición en el SIL | No se realiza el análisis. Retrasos | 7 | 4 | 3 | 84 | |
| Registro SIL | Las administrativas al crear la petición, la imputan a otro paciente | No hay GIPI. Peticiones a mano. Lapsus. Exceso de trabajo. Sin N.° Ha o erróneo. Pegatina incorrecta. Confían en memoria | Se imputa analítica a otro paciente | 10 | 5 | 10 | 500 |
| Introducción incompleta de las pruebas analíticas | No hay gestor de peticiones. Lapsus. Complejidad. Ilegible Siglas | No se procesan. Volver ha realizar extracción. Retraso | 5 | 6 | 8 | 240 | |
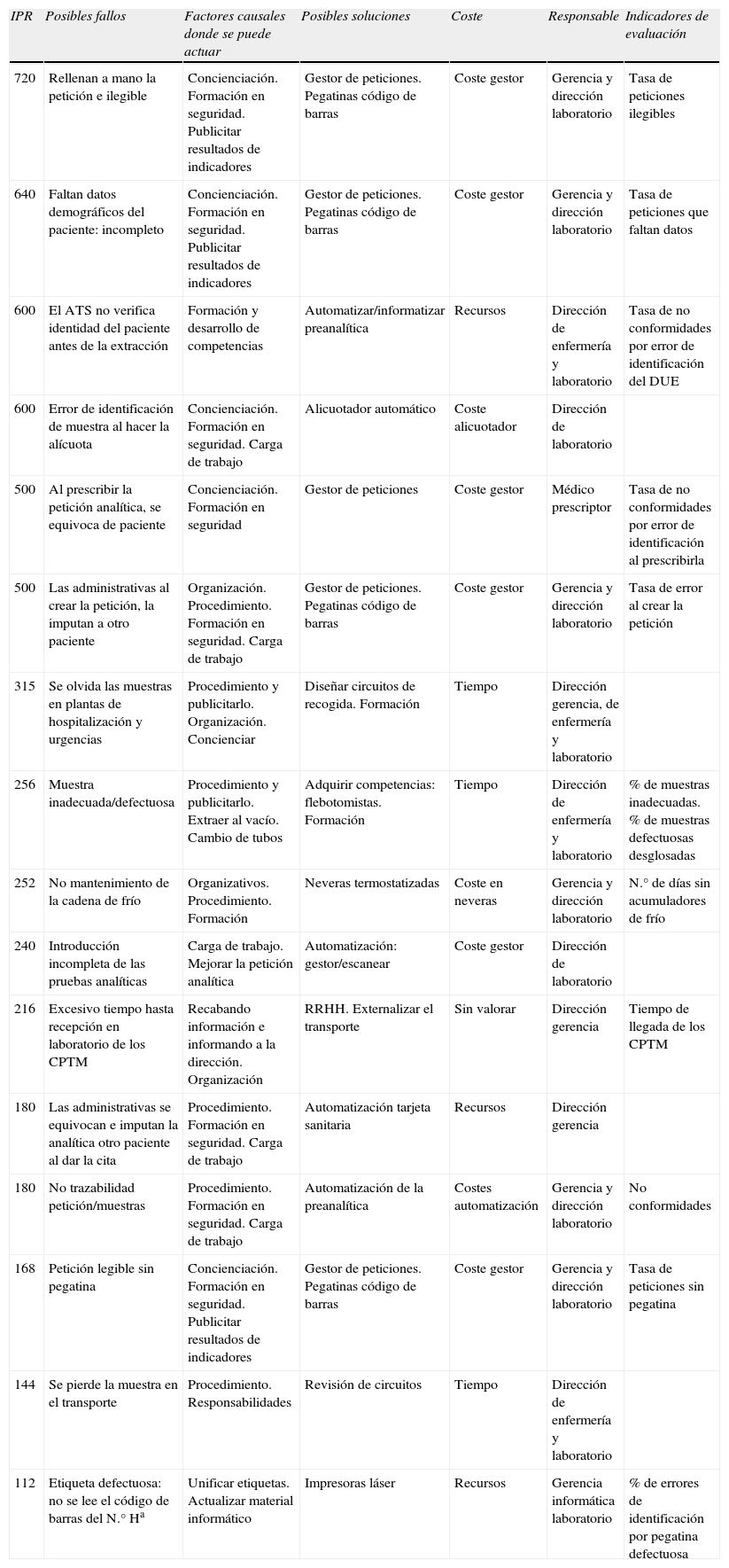
A continuación, los fallos reordenados de mayor a menor, de acuerdo al resultado del NPR, se llevan a una segunda tabla seleccionando los de mayor impacto (tabla 2). Se observa que los fallos más críticos, en tanto que pueden desencadenar que una analítica se le impute a otro paciente ocupan, con diferencia, los 6 primeros lugares de la tabla, seguidos de un grupo, también importante de fallos, que influyen en la calidad analítica, provocan retrasos diagnósticos, repeticiones y análisis adicionales.
| IPR | Posibles fallos | Factores causales donde se puede actuar | Posibles soluciones | Coste | Responsable | Indicadores de evaluación |
| 720 | Rellenan a mano la petición e ilegible | Concienciación. Formación en seguridad. Publicitar resultados de indicadores | Gestor de peticiones. Pegatinas código de barras | Coste gestor | Gerencia y dirección laboratorio | Tasa de peticiones ilegibles |
| 640 | Faltan datos demográficos del paciente: incompleto | Concienciación. Formación en seguridad. Publicitar resultados de indicadores | Gestor de peticiones. Pegatinas código de barras | Coste gestor | Gerencia y dirección laboratorio | Tasa de peticiones que faltan datos |
| 600 | El ATS no verifica identidad del paciente antes de la extracción | Formación y desarrollo de competencias | Automatizar/informatizar preanalítica | Recursos | Dirección de enfermería y laboratorio | Tasa de no conformidades por error de identificación del DUE |
| 600 | Error de identificación de muestra al hacer la alícuota | Concienciación. Formación en seguridad. Carga de trabajo | Alicuotador automático | Coste alicuotador | Dirección de laboratorio | |
| 500 | Al prescribir la petición analítica, se equivoca de paciente | Concienciación. Formación en seguridad | Gestor de peticiones | Coste gestor | Médico prescriptor | Tasa de no conformidades por error de identificación al prescribirla |
| 500 | Las administrativas al crear la petición, la imputan a otro paciente | Organización. Procedimiento. Formación en seguridad. Carga de trabajo | Gestor de peticiones. Pegatinas código de barras | Coste gestor | Gerencia y dirección laboratorio | Tasa de error al crear la petición |
| 315 | Se olvida las muestras en plantas de hospitalización y urgencias | Procedimiento y publicitarlo. Organización. Concienciar | Diseñar circuitos de recogida. Formación | Tiempo | Dirección gerencia, de enfermería y laboratorio | |
| 256 | Muestra inadecuada/defectuosa | Procedimiento y publicitarlo. Extraer al vacío. Cambio de tubos | Adquirir competencias: flebotomistas. Formación | Tiempo | Dirección de enfermería y laboratorio | % de muestras inadecuadas. % de muestras defectuosas desglosadas |
| 252 | No mantenimiento de la cadena de frío | Organizativos. Procedimiento. Formación | Neveras termostatizadas | Coste en neveras | Gerencia y dirección laboratorio | N.° de días sin acumuladores de frío |
| 240 | Introducción incompleta de las pruebas analíticas | Carga de trabajo. Mejorar la petición analítica | Automatización: gestor/escanear | Coste gestor | Dirección de laboratorio | |
| 216 | Excesivo tiempo hasta recepción en laboratorio de los CPTM | Recabando información e informando a la dirección. Organización | RRHH. Externalizar el transporte | Sin valorar | Dirección gerencia | Tiempo de llegada de los CPTM |
| 180 | Las administrativas se equivocan e imputan la analítica otro paciente al dar la cita | Procedimiento. Formación en seguridad. Carga de trabajo | Automatización tarjeta sanitaria | Recursos | Dirección gerencia | |
| 180 | No trazabilidad petición/muestras | Procedimiento. Formación en seguridad. Carga de trabajo | Automatización de la preanalítica | Costes automatización | Gerencia y dirección laboratorio | No conformidades |
| 168 | Petición legible sin pegatina | Concienciación. Formación en seguridad. Publicitar resultados de indicadores | Gestor de peticiones. Pegatinas código de barras | Coste gestor | Gerencia y dirección laboratorio | Tasa de peticiones sin pegatina |
| 144 | Se pierde la muestra en el transporte | Procedimiento. Responsabilidades | Revisión de circuitos | Tiempo | Dirección de enfermería y laboratorio | |
| 112 | Etiqueta defectuosa: no se lee el código de barras del N.° Ha | Unificar etiquetas. Actualizar material informático | Impresoras láser | Recursos | Gerencia informática laboratorio | % de errores de identificación por pegatina defectuosa |
Para cada uno de los fallos, se analiza sobre que factores causales se podría actuar y cual sería la solución. Es interesante que a la vez se prevea el coste que supondría, y lo más importante, establecer indicadores que nos permitan evaluar y medir las actuaciones de mejora (tabla 2).
En función de este análisis, se establecieron una serie de acciones de mejora, se rediseñaron procesos, se realizaron procedimientos e instrucciones y se hicieron las siguientes propuestas:
- 1.
Formación en materia de seguridad: tomar conciencia de la posibilidad de cometer errores, y de cómo, nuestras propias pautas de conducta contribuyen en el resultado final.
- 2.
Diseño de un circuito de declaración de eventos: crear una base de datos específica para registro de errores de identificación por el laboratorio. Levantar «no conformidades» de eventos relacionados con errores en identificación.
- 3.
Se presenta a la gerencia un informe relativo al uso y propuesta de unificación de etiquetas identificativas de pacientes con el número de historia. Simultáneamente se solicita un módulo informático de gestor de peticiones.
- 4.
Revisión de los circuitos de transporte de muestras.
- 5.
Realizar procedimientos y publicitarlos, haciendo especial hincapié en las funciones, competencias y responsabilidades de los diferentes profesionales implicados. Por parte del médico, prescribir correctamente el análisis, y por parte de la enfermería, verificar siempre de forma positiva la identidad del paciente.
- 6.
Presentar informe de resultados en atención primaria. Y a través de reuniones, establecer conjuntamente mejoras en el circuito de extracciones.
- 7.
Formación en toma de muestras: formas de acceso de los profesionales a los laboratorios, extracción al vacío, identificación, transporte, criterios de rechazo de muestras.
Durante el año 2007, los resultados de los indicadores de calidad de las muestras pasaron a informarse de forma trimestral, tanto a servicios hospitalarios como a los centros de salud, y un informe anual sobre seguridad del paciente.
Desde el 2008 hasta la actualidad, todos los informes, incluidos los relacionados con la seguridad del paciente se realizan con carácter trimestral.
- 8.
Se definieron los siguientes indicadores: tasa de peticiones realizadas a mano (sin pegatinas), tasa de peticiones ilegibles o incorrectas, tasa de errores en la identificación de paciente al introducir la petición en el SIL, tasa de no conformidades por error en la identificación del paciente al realizarle la petición y/o la extracción, % de incidencias en la calidad de las muestras desglosado en: muestra hemolizada, coagulada, no remiten muestra, muestra insuficiente, inadecuada, y muestra mal enrasada.
El NPR, nos permite priorizar los fallos potenciales sobre los que debemos actuar, y en este sentido se establecieron tres grandes bloques:
- 1.
Un primer bloque de fallos altamente críticos en tanto que pueden desencadenar que una analítica se le impute a otro paciente. Los valores de NPR resultaron por encima de 500. Dentro de este bloque nos encontramos con fallos derivados de la forma y medio de solicitar una petición analítica (responsabilidad del médico) y su registro en el SIL (responsabilidad del laboratorio). Un tercer error de procedimiento, derivado de no confirmar la identidad del paciente antes de cualquier procedimiento invasivo (considerado 1 de los 6 objetivos nacionales de seguridad)14, en nuestro caso la toma de especimen, siendo responsabilidad de la enfermería. Y un cuarto error, derivado de alicuotar las muestras de forma manual, responsabilidad del laboratorio.
- 2.
En un segundo bloque, se agruparon los números de prioridad de riesgo entre 100 y 500, grupo de fallos altamente frecuentes y con repercusiones para el paciente ya que cuanto menos suponen una mala calidad analítica, no procesar el análisis, solicitar nueva extracción, retrasos en el diagnóstico, realizar pruebas adicionales, generando un importante gasto. La mayoría derivan del no seguimiento de instrucciones, procedimientos, falta de comunicación, aspectos organizativos, definición clara de dependencias funcionales, formación y adquisición de competencias.
- 3.
El resto de fallos, con un valor de NPR por debajo de 100, al igual que el grupo anterior, prácticamente en su totalidad generados por personal ajeno al laboratorio, se tuvieron en cuenta a la hora de implementar los procedimientos e instrucciones pero, bien por la remota aparición, o bien por la escasa probabilidad de detección, o escasa gravedad, no se evaluaron para su seguimiento.
Esta herramienta tiene sus limitaciones, especialmente en el contexto sanitario. El AMFE se aplica en la industria antes de que salga al mercado el producto, es decir, está concebido para detectar o prevenir errores que nunca hayan ocurrido. Sin embargo, un laboratorio es un proceso ya existente, en marcha, y en este caso utilizar los resultados del NPR para tomar decisiones, como propone el AMFE, puede ser cuestionable. En el entorno sanitario, cualquier evento que pueda conducir a error de paciente, siempre debería ser crítico. Sin embargo, observamos cómo dos tipos de errores con un NPR 180, (que las administrativas se confundan de paciente al dar la cita, o que no haya trazabilidad petición/muestras), quedan muy por debajo de un NPR de 500, por encima del cual, todos podrían conducir a error en la identificación del paciente. Krouwer13 propone utilizarlo conjuntamente con otras herramientas de metodología reactiva como el root cause analysis ([RCA], ‘análisis de las causas últimas’) y failure review and corrective action system ([FRACAS], ‘revisión de los fallos y sistema de acción correctiva’).
Son pocos los estudios disponibles de la aplicación del AMFE en los laboratorios clínicos, y en todos ellos su implementación se ha centrado en aspectos específicos, tales como el banco de sangre15,16, Point-of-care testing (POCT)17. Capuzo et al, aplica la técnica a una pequeña muestra de analitos bioquímicos y analiza todo el proceso por el que pasa las pruebas18. También se ha aplicado en el sector de la investigación del cáncer19. En una búsqueda en Google que relacionara AMFE y medicina, Chiozza y Ponzetti20, obtuvieron 3.000 trabajos, la mayoría de los cuales se trataba de ofertas de manuales, formularios, programas informáticos y de capacitación, presentando la revisión de tres estudios. No se ha encontrado ningún trabajo en el que se aplique la herramienta al proceso de laboratorio, concretamente a una de sus fases, la preanalítica.
La seguridad es una condición dinámica y un análisis AMFE nos viene a reflejar, cómo estamos trabajando en un momento dado y en un laboratorio concreto. Lo importante de esta herramienta es que nos permite identificar dónde estamos cometiendo errores y analizar las causas que los originan, para priorizar y adoptar soluciones definitivas a la reducción de riesgos. En este sentido es importante señalar que el 81,48% de nuestros fallos tienen su origen en escenarios alejados del laboratorio (externalizaciones y descentralizaciones de tomas de especimenes) atendidos por profesionales que en su mayor parte nunca han trabajado en un laboratorio, y que asumen importantes cargas asistenciales y nuevas responsabilidades, probablemente en detrimento de competencias tradicionales como la venopunción, cuando «la competencia profesional requiere algo más que conocimiento, precisa de saber hacer, y aplicarlo»21.
Quizás la dificultad de aplicar este tipo de metodología preventiva a la calidad estriba en que requiere implementar un diseño sistémico previo y deliberado de procedimientos y procesos seguros junto a acciones correctivas22. Un enfoque así, resulta el mejor camino para trabajar en pro de la seguridad del paciente y poder responder a los incidentes relacionados con la seguridad; acepta que el error involuntario es natural en el ser humano, que los procesos y equipos fallan y que por tanto, los sistemas deben diseñarse y mantenerse de forma que se minimice la posibilidad de causar daño al paciente por error. En este contexto el Laboratorio Clínico del Hospital de Antequera comenzó simultáneamente a trabajar para su certificación por la Norma ISO 9001:2000 lo que le permitió hacer, de la seguridad del paciente, la estrategia integradora de su política de calidad.
La Comisión Mixta (JC), anteriormente la JCAHO, subraya la validez del modelo AMFE para reducir errores y propone que todos los hospitales de cuidados de agudos lo realicen una vez al año con especial énfasis en los procesos de alto riesgo (Estándar LD 5.2, Manual de Acreditación, edición 2001)23.
Recientemente el documento específico ISO/TS 22367:2008, reducción del error a través de la gestión y mejora continua, acepta el AMFE como método de elección para identificar fallos potenciales dentro de un proceso, sus efectos y proponer medidas para disminuirlos24.
Es importante destacar que la participación y difusión de este tipo de trabajos, fomenta el compromiso y la responsabilidad de los profesionales. Resulta ser además una fuente importante de información, ya que detecta fallos latentes del sistema que pueden llegar a hacerse inherentes a los procedimientos, generar puntos débiles, e influir en que se cometan errores; así como fallos activos, acciones u omisiones «no seguras», influidos por situaciones que favorecen los errores: estrés, asesoramiento inadecuado, carga de trabajo, desinformación, etc.
Lógicamente las enseñanzas que se extraigan deben incorporarse a la práctica (aprendizaje activo) y comunicar los resultados en su conjunto para comprender los fenómenos, y centrarnos en examinar los fallos del sistema, apartándonos de culpar a las personas, teniendo siempre presente la cultura de la organización como elemento central en todas las etapas. Por último comentar que, difícilmente se puede llegar a buen puerto sin el apoyo decisivo de la gerencia del centro.
El proyecto no acaba aquí, los futuros estudios continúan con la explotación de las bases de datos e indicadores implementados, que nos están permitiendo mostrar cuantitativamente los cambios en la calidad del servicio gracias a la introducción de esta metodología AMFE.
Hemos presentado la utilización de una metodología novedosa en el ámbito sanitario, el laboratorio clínico, con objeto de conocer cuales eran nuestros factores sistémicos que nos conducían a cometer errores. Un AMFE no puede garantizar la seguridad absoluta pero puede ayudar a reducir la ocurrencia de eventos. Al hablar de seguridad en los laboratorios, lo importante es la fiabilidad, en cuanto ausencia de errores, y la utilidad de la información que generamos; es decir que resulte la necesaria y pertinente para el diagnostico, y que llegue en tiempo adecuado. El nuevo entorno sanitario nos exige centrarnos no solo en la eficacia de los resultados y en la eficiencia, sino además, en diseñar los procesos de forma que impidan o dificulten la posibilidad de cometer errores.
A todos los profesionales, facultativos y técnicos del Laboratorio Clínico del Hospital de Antequera.
I Premio AEFA en Calidad e Innovación 2009.