Entre las distintas complicaciones pleuropulmonares de la artritis reumatoide, la pleuresía reumatoidea es la más comúnmente observada, sucediendo hasta en el 5% de los pacientes afectos de artritis reumatoide. La mayoría de estos, corresponden a un subtipo compuesto fundamentalmente por varones de edad media con altos títulos de factor reumatoide, nódulos reumatoideos y HLA-B8 y Dw3. Si bien el derrame pleural reumatoideo se presenta generalmente como un exudado inespecífico, se han descrito características de laboratorio, que aunque infrecuentes, nos pueden ser de gran utilidad, en el diagnóstico del mismo.
Among the various pleuropulmonary complications of rheumatoid arthritis, rheumatoid pleurisy is the most commonly observed1, occurring in up to 5% of patients with rheumatoid arthritis. The majority of these correspond to a subtype composed mainly of middle-aged men with high rheumatoid factor titres, rheumatoid nodules, and presence of HLA-B8 and Dw3. Although rheumatoid pleural effusion generally presents as a non-specific exudate, laboratory characteristics have been described that, although infrequent, can be very useful in its diagnosis.
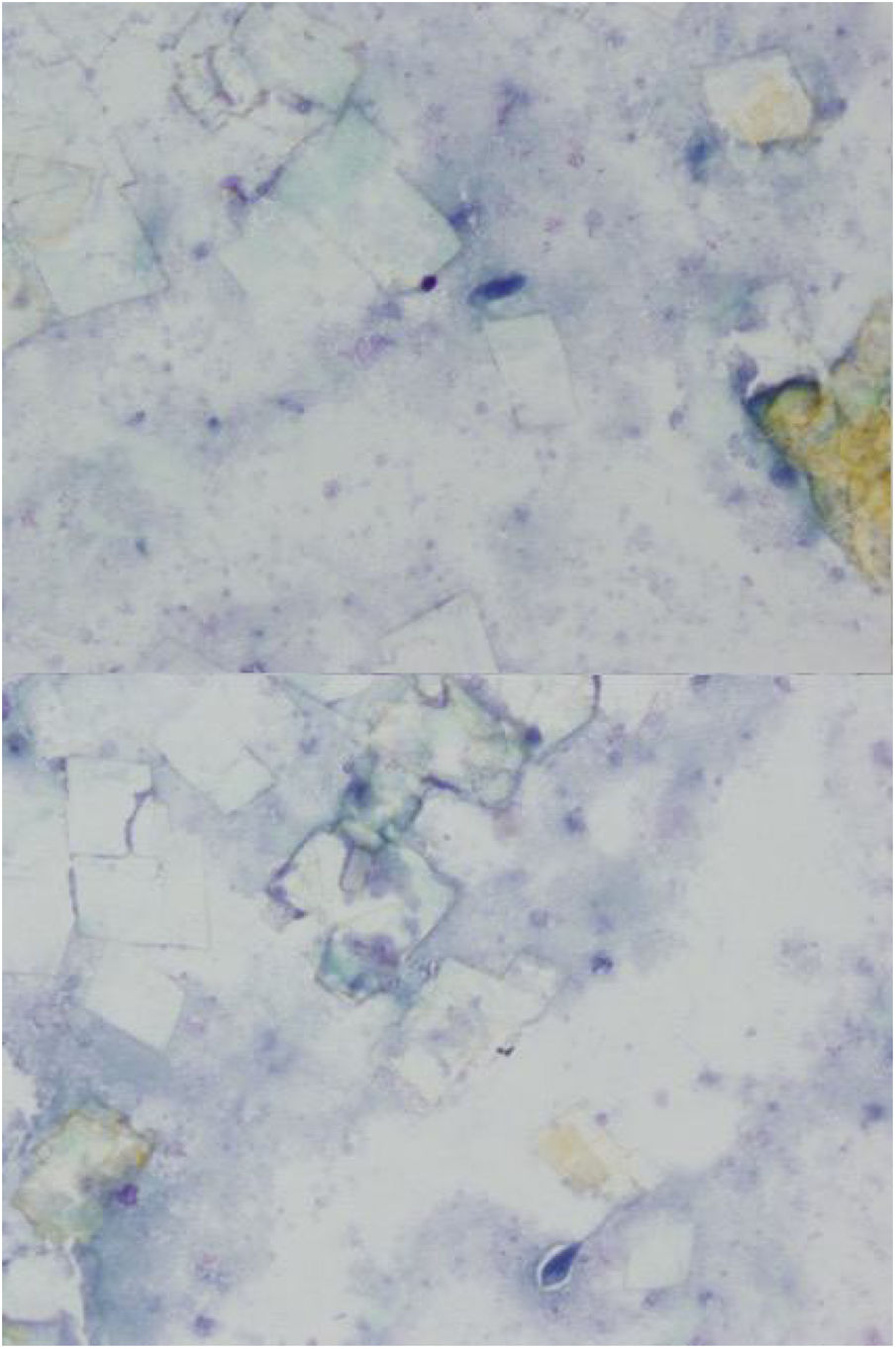
Presentamos el caso de una mujer de 72 años, con antecedentes de hipertensión arterial de larga duración, síndrome de Raynaud, demencia senil y artritis reumatoide diagnosticada hacía 17 años. Ingresa en el hospital con un cuadro clínico de disnea de reposo, edematización de miembros inferiores hasta ingles, ortopnea y oliguria. Tras el examen físico y estudios complementarios se constató un fracaso cardíaco de predominio derecho, derrame pleural bilateral, casi masivo en hemitórax izquierdo, ascitis y edema generalizado del tejido celular subcutáneo (situación de anasarca). Desde el punto de vista analítico destacó una anemia microcítica e hipocroma con 7,6g/l de hemoglobina e hipoalbuminemia importante de 1,9g/dl. Se nos solicitó una toracocentesis diagnóstica y evacuadora, obteniéndose un líquido de aspecto blanquecino-amarillento y espeso (quiliforme) con las características expuestas en la tabla 1. En el exudado pleural no se observaron quilomicrones. La bacteriología fue negativa y el recuento celular diferencial mostraba un 94% de leucocitos polimorfonucleares. El estudio citológico constató abundantes cristales de colesterol, macrófagos gigantes fusiformes y multinucleados y fondo granular sin observarse células mesoteliales (fig. 1).
Características del líquido pleural
| Aspecto del LP | Quiliforme (blanquecino lechoso y espeso) |
| Parámetros bioquímicos | Glucosa: 30mg / dL LDH: 2705 U/l Proteínas: 2,77g / dL Colesterol: 53mg / dL Triglicéridos: 39mg / dL (ADA) 52 U/l |
| Bacteriología | Tinción de Gram y auramina, cultivo estándar y de micobacterias negativos |
| Recuento celular diferencial | PMN: 94%, mononucleares: 6% |
| Citología | Cristales de colesterol con macrófagos gigantes fusiformes y multinucleados (ver texto) |
ADA: adenosindesaminasa; LDH: lactato deshidrogenasa; LP: líquido pleural; PMN: leucocitos polimorfonucleares
Pese al tratamiento médico pertinente, incluyendo transfusión sanguínea y evacuación del derrame pleural, persistió una situación de oliguria e hipotensión, asociando progresiva insuficiencia respiratoria global sin respuesta a ventilación mecánica no invasora, falleciendo a los 22 días del ingreso.
DiscusiónEl líquido pleural del derrame reumatoideo, presenta unos datos bioquímicos bien conocidos y habituales, así, la concentración de glucosa y pH están disminuidos, mientras que los niveles de LDH, ADA y factor reumatoide están aumentados. El estudio citológico muestra en la mayor parte de los casos un frotis inflamatorio mononuclear1. Sin embargo la presentación como pseudoquilotórax junto a unos hallazgos citológicos específicos no es común.
El diagnóstico de pseudoquilotórax, también conocido como derrame quiliforme, es muy poco habitual, puede ocurrir en relación con pleuresía tuberculosa (54%) que sería su causa más frecuente y artritis reumatoide (9%)2. Aunque la pleuresía reumatoidea en los países con baja incidencia de tuberculosis sería la causa más frecuente. Una reciente revisión sistemática3 de 104 pacientes procedentes de 62 estudios, identificó como origen del pseudoquilotórax a la tuberculosis y la artritis reumatoide en 3 de cada 4 casos, con una lista de causas misceláneas, como paragonimiasis, síndrome de las uñas amarillas, hidatidosis, síndrome de Meigs, malignidad, iatrogenia en el contexto de la cirugía torácica, equinococosis y trauma.
Clásicamente se ha considerado útil para su identificación un aspecto macroscópico del líquido pleural lechoso, en ocasiones turbio, valores de colesterol> 200mg/dl, y triglicéridos <110mg/dl. En la revisión sistemática de Lama et al., se considera una ratio colesterol/triglicéridos>1 y la presencia de cristales de colesterol como los parámetros más sensibles (97,4 y 89,7% respetivamente). El diagnóstico de derrame pleural quiliforme puede hacerse si se observan por microscopía en el frotis del sedimento del líquido pleural cristales de colesterol, con un distintivo brillo satinado, una típica configuración romboidal y birrefringencia bajo luz polarizada, técnica que facilita su identificación4,5. En el diagnóstico diferencial del derrame lechoso o turbio debemos incluir fundamentalmente dos entidades, el quilotórax (mucho más frecuente que el pseudoquilotórax) y el empiema pleural, por ello, el análisis de lipoproteínas, incluyendo investigación de quilomicrones, así como el examen bacteriológico son esenciales.
A pesar de estos datos característicos previamente mencionados, y siendo una entidad comúnmente descrita en los libros de texto, es una rareza en la práctica habitual y son pocos los casos publicados de pseudoquilotórax asociados a la artritis en la literatura3.
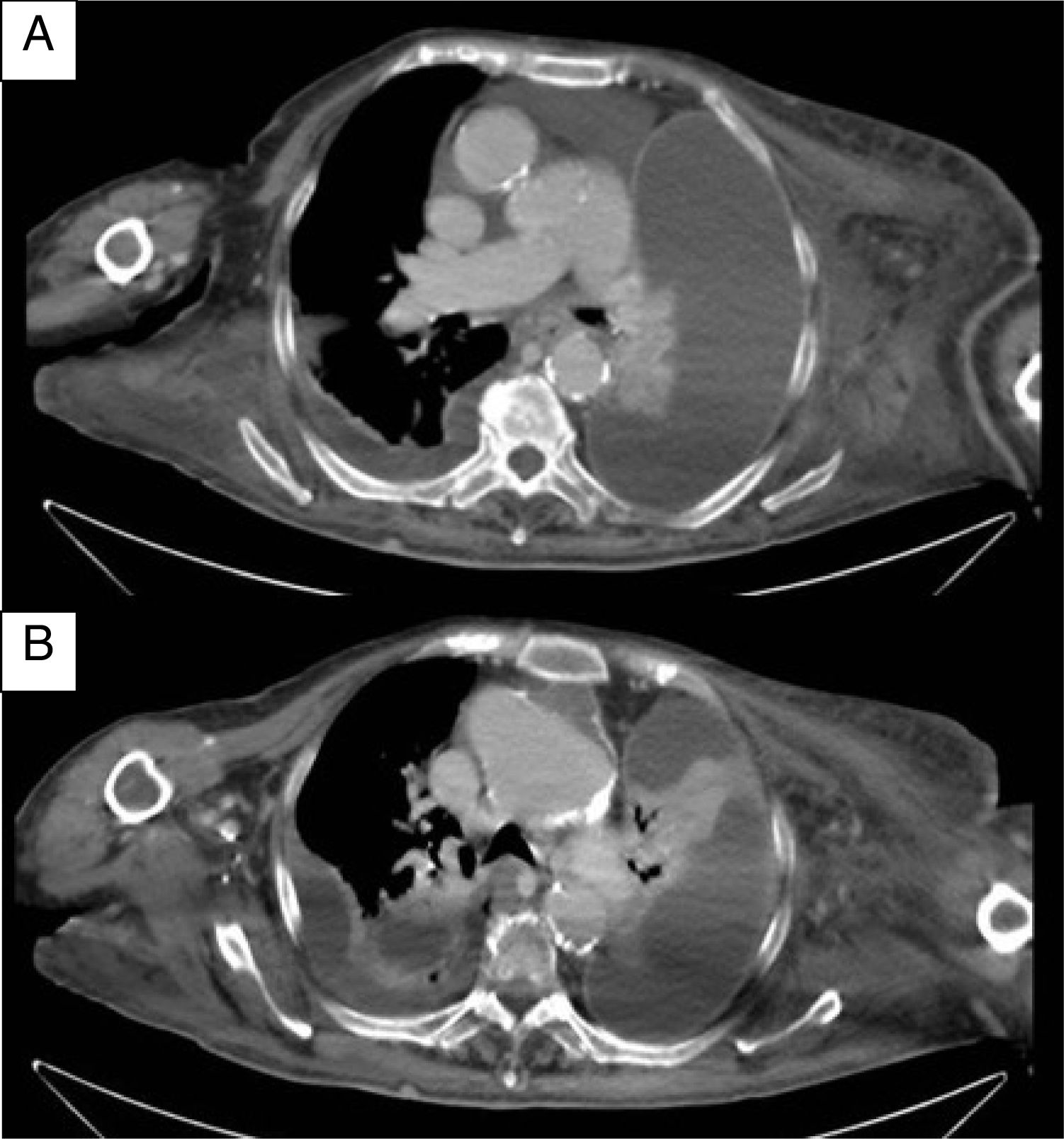
En su etiopatogenia se postula la falta de absorción de los productos de degradación de las células necróticas, entre ellos el colesterol de la membrana plasmática, al cursar con importante engrosamiento o calcificación pleural (fig. 2). Clínicamente es un derrame crónico paucisintomático.
Tomografia axial computerizada de tórax sin contraste intravenoso. Derrame pleural derecho de escasa cuantía y derrame pleural izquierdo importante encapsulado, con realce de pleura (lo cual traduce engrosamiento pleural). El líquido es de baja densidad radiológica compatible con linfa. Apreciamos edema de tejido celular subcutáneo en mayor cuantía en lado izquierdo. A) Corte a nivel de arteria pulmonar derecha. B) Corte cercano a carina donde también apreciamos ateromatosis y dilatación aneurismática de la aorta ascendente.
Por otra parte, y en relación con las características del derrame pleural reumatoide, el estudio de la citología obtenida puede resultar de un gran valor diagnóstico. En el líquido sinovial de los pacientes afectos de artritis reumatoidea se ha descrito un tipo celular característico, los ragocitos o células de la artritis reumatoide, que son leucocitos neutrófilos con inclusiones intracitoplásmicas redondeadas. Estos también se han observado en el líquido pleural, sin embargo no son específicas de la artritis reumatoide pues se han comunicado en otras artropatías, tuberculosis o derrames neoplásicos6.
Ya en 1968, Nosanchuk y Naylor describen un «cuadro citológico único»7 en la pleuresía reumatoidea, consistente en la tríada: a) macrófagos gigantes multinucleados, b) macrófagos elongados y deformados (histiocitos fusiformes) y c) fondo sucio amorfo granular. Desde entonces, son numerosos los estudios que también han descrito este cuadro citológico e incluso se ha considerado una citología patognomónica por algunos autores8–10, si bien su especificidad no ha podido ser confirmada en grandes series de líquido pleural no seleccionados1.
En nuestro caso, el antecedente de enfermedad articular reumatoidea de larga evolución, la ausencia de células mesoteliales, junto a la asociación de los datos bioquímicos (pseudoquilotórax) y citológicos, pueden ser considerados de alta probabilidad diagnóstica de pleuresía reumatoidea en el paciente presentado, frente al diagnóstico de derrame pleural cardiogénico que fue nuestra primera sospecha.
ConclusiónConcluimos, que en los casos de sospecha, el médico responsable del paciente debe orientar al anatomopatólogo y al analista, para que investigue la existencia, tanto de esta tríada citodiagnóstica, como de los datos bioquímicos más útiles y característicos de la pleuresía reumatoide.