El aumento de la utilización de los servicios de laboratorio, con una tasa de crecimiento anual del 6,15%, es motivo de preocupación para los servicios de salud con un gasto sanitario cada vez mayor y unos recursos limitados Para algunos el aumento de costes requiere un mayor control y contención, si bien esta perspectiva olvida el valor que aporta el laboratorio clínico1,2. Sabemos que asimismo hay una demanda inadecuada que genera un uso excesivo del laboratorio, lo que iría precisamente en la dirección contraria a la creación de valor. Las solicitudes de análisis innecesarios hacen que los costes aumenten sin que los resultados en salud mejoren, por ello las organizaciones sanitarias se plantean como objetivo el uso eficiente del laboratorio3.
También se sabe que hay una gran variabilidad en la utilización del laboratorio entre países, entre regiones de un mismo país y entre los mismos clínicos. Estas variaciones reducen el coste-efectividad.
Para adecuar la demanda a las necesidades clínicas y evitar el uso inapropiado, es imprescindible que los profesionales de la clínica y los laboratorios trabajen conjuntamente4.
En la actualidad se recomienda una mejora en la selección de magnitudes, que las solicitudes se realicen guiadas por algoritmos elaborados siguiendo los criterios de la medicina basada en la evidencia (MBE). Por otra parte, es imprescindible la evaluación y valoración rigurosas y críticas de las nuevas ofertas antes de que se incorporen a la cartera de servicios, la eliminación de técnicas obsoletas y de paneles fijados sin criterios clínicos y, en especial, evitar peticiones redundantes y repeticiones innecesarias.
ObjetivoEl presente documento tiene como objetivo sentar las bases de lo que significa uso adecuado del laboratorio, identificar situaciones de uso inapropiado y resaltar las propuestas actuales que parece que pueden influir más positivamente en la adecuación del uso.
Uso adecuado del laboratorio clínico: ayuda a la decisión clínicaEl laboratorio clínico tiene como objetivo principal contribuir al diagnóstico, pronóstico y seguimiento de la evolución de una enfermedad a través del análisis de muestras biológicas. Debe asegurar que la información producida satisfaga las necesidades de los usuarios médicos y pacientes, y es muy importante conocer la aplicación que se va a dar a los datos analíticos5, y colaborar en la interpretación del informe6 para ayudar a la decisión clínica7, dando a la vez mejor uso a los recursos económicos disponibles.
Cada vez más, gestores y profesionales del laboratorio están de acuerdo en que se hace un uso excesivo, por inadecuado o innecesario, del laboratorio. Únicamente debería solicitarse una prueba diagnóstica (para cribado o diagnóstico) en los casos en que su resultado pudiera alterar el tratamiento del paciente. El clínico, antes de tomar una decisión, establece una hipótesis diagnóstica sobre la base de los datos que obtiene de la exploración física y la historia clínica y, posteriormente, puede precisar de una prueba diagnóstica que le aportará información para confirmar el hipotético diagnóstico.
Las pruebas diagnósticas son herramientas de ayuda a la decisión clínica. Su uso se dice que es “adecuado o apropiado” si el resultado responde a la pregunta que el clínico se había hecho antes de su solicitud y, si al mismo tiempo, le sirve para decidir alguna acción terapéutica que beneficie al paciente8.
Por tanto, se considera como uso inapropiado la solicitud de magnitudes que aportan información escasa o nula para la decisión clínica, o la omisión de otras cuyo resultado sería relevante para el proceso en cuestión.
También puede considerarse como apropiada una prueba diagnóstica, si su uso conlleva beneficios económicos sin menoscabo de los beneficios en salud para el paciente.
Definiciones- –
Prueba diagnóstica. Exploración complementaria que se realiza para comprobar la verdad o falsedad de un diagnóstico. Una prueba diagnóstica es una herramienta de ayuda a la decisión clínica.
- –
Prueba analítica. Es la unidad de trabajo del laboratorio. Cada uno de los productos incluidos en los catálogos de las especialidades del laboratorio clínico se considera una prueba analítica. Son necesarios varios procesos para poder producir el resultado final de una prueba.
- –
Demanda analítica. Solicitud de pruebas analíticas. Cantidad de pruebas analíticas que los usuarios del laboratorio están dispuestos a solicitar
- –
Adecuación de la demanda analítica. Proceso de control de la selección de las pruebas analíticas por parte del clínico y de los profesionales del laboratorio para asegurar la máxima calidad de la atención a un paciente al coste más bajo posible.
- –
Tendencia. Inclinación a desplazarse un cuerpo o un fenómeno en cierta dirección ascendente, descendente o estabilizada.
Las pruebas de laboratorio son pruebas diagnósticas a las que generalmente se puede acceder con facilidad y rapidez, y con un coste unitario normalmente mucho menor que el de las radiológicas u otras exploraciones más sofisticadas.
La elección de una prueba diagnóstica se hace en función de:
- A.
El fin para que se aplique: detección, confirmación o exclusión y monitorización.
- B.
Su capacidad para diagnosticar una determinada patología, que está condicionada por:
- –
La sensibilidad y especificidad propias de la prueba.
- –
Los valores de predicción positivos y negativos que dependen de la probabilidad de tener la enfermedad previa al examen.
- –
- C.
El riesgo que supone su realización o los efectos indeseables: iatrogenia por radiación, intoxicación, etc.
- D.
El coste de oportunidad que se puede traducir en euros.
En el año 1987, Fraser y Woodford9, en una excelente revisión, ya indicaban un uso excesivo del laboratorio, con una demanda muchas veces inapropiada e innecesaria. Al mismo tiempo, apuntaban que las estrategias deberían orientarse a disminuir las solicitudes inapropiadas.
Hay múltiples factores que han influido en el aumento de la producción de los laboratorios clínicos y el incremento continuado de las cargas de trabajo (tablas 1 y 2).
Factores clásicos que contribuyen al aumento de la demanda
| Factores clínicos |
| Formación científica cada vez más avanzada de los estudiantes de medicina |
| Exceso de confianza en los resultados |
| Adherencia rígida a protocolos exhaustivos |
| Solicitud de muchas pruebas para detectar enfermedades no sospechadas |
| Seguimiento del curso clínico con una frecuencia en las repeticiones superior a la necesaria |
| Repeticiones innecesarias por errores en la interpretación de los resultados diagnósticos |
| Factores científicos y del laboratorio |
| Equipos analíticos que facilitan el acceso rápido a muchas magnitudes |
| Retrasos en los informes de resultados |
| Desarrollo de nuevas pruebas |
| No eliminación de pruebas obsoletas |
| Incorporación de nuevas pruebas sin estar suficientemente evaluadas |
| Factores del hospital |
| Disminución de la estancia media y rápido recambio de pacientes |
| Nuevas técnicas quirúrgicas como transplantes |
| Creación de unidades especiales |
| Ampliación en el espectro de enfermedades tratables |
| Otros |
| Medicina defensiva |
| Conciencia creciente de la disponibilidad de pruebas de laboratorio |
| Mayor edad de la población |
| Tomada de Fraser y Woodford, 19879. |
Factores emergentes que contribuyen al aumento de la demanda
| Factores de los clínicos peticionarios |
| Mayor complejidad de la medicina moderna: las intervenciones médicas dependen más de las pruebas diagnósticas que de la habilidad clínica |
| Falta de patrones de actuación correcta |
| Factores científicos y del laboratorio |
| La propia automatización facilita la ejecución. Interferir y corregir al clínico supone mayor esfuerzo que responder a la solicitud |
| Desinformación y mala praxis: incorporación de nuevas pruebas sin estar suficientemente evaluadas |
| Falta de formación clínica y semiológica: “las solicitudes analíticas no se cuestionan” |
| Factores del hospital |
| Organización de la asistencia centrada en el usuario |
| Reducción del tiempo de consulta |
| Otros |
| Aparición de nuevas patologías |
| Mayor edad de la población |
| Presión del paciente cada vez mejor informado |
Este crecimiento no sólo se justifica por los avances tecnológicos que han propiciado la incorporación de nuevas metodologías10, el trabajo en gran escala y el acceso fácil y rápido al laboratorio, sino que la demanda injustificada, innecesaria e inadecuada ha influido enormemente en la sobrecarga en el trabajo.
Entre otras acciones, contribuyen a generar una demanda inadecuada:
- –
Incorporar a la cartera de servicios pruebas o magnitudes nuevas sin estar suficientemente evaluada su eficacia.
- –
Solicitar una prueba o magnitud sin conocer sus características en cuanto a sensibilidad y especificidad.
- –
No eliminar de la cartera de servicios pruebas o magnitudes obsoletas.
- –
Solicitar pruebas o magnitudes con poco valor de predicción del paciente en estudio.
- –
Solicitar pruebas o magnitudes redundantes, que aportan la misma información.
- –
Indicar pruebas complejas cuando hay otras más sencillas que proporcionan la misma información.
- –
Solicitar rutinariamente agrupaciones de ciertas magnitudes, independientemente de la situación clínica del paciente. Paneles por órgano o enfermedad (función hepática, renal, electrólitos).
- –
Repeticiones rutinarias de paneles preestablecidos, aunque previamente no se hubieran detectado resultados anormales.
- –
Seguimiento del curso clínico de una enfermedad con una frecuencia superior a la recomendada.
- –
Repeticiones por retraso en la entrega de resultados.
- –
Repeticiones por uso de formularios preimpresos, que facilitan la solicitud indiscriminada.
- –
Repeticiones de una prueba o magnitud que ha demostrado resultados ligeramente anormales, a pesar de no tener importancia para el seguimiento del paciente.
- –
Ampliar peticiones y solicitar nuevas pruebas por resultados anormales de una magnitud sin interés en el seguimiento del paciente.
Sin lugar a dudas, las repeticiones constituyen un factor de uso excesivo e inadecuado del laboratorio que hay que evitar1. Una magnitud se repite porque no se conoce el resultado previo11–13, porque el médico no sabe que ya se ha pedido o por prácticas rutinarias de petición en las que no entra el razonamiento clínico14. Repetir la solicitud de magnitudes es una práctica frecuente a todos los niveles: en primaria15, en especializada16, en las transferencias de primaria al hospital, durante la hospitalización e incluso cuando el estudio al ingreso demuestra ser normal. Los estudios poblacionales, que engloban toda el área e incluyen los diferentes sectores son los apropiados para conocer exactamente el grado de repetición. Las repeticiones son muy comunes y costosas17, Van Walraven en un estudio sobre la prevalencia y cargas asociadas con la repetición de 8 magnitudes solicitadas muy frecuentemente concluye que las repeticiones en 1 mes podían llegar a representar un 30% del total de la demanda.
Estrategias para mejorar el uso del laboratorio clínicoA lo largo de los años se han propuesto múltiples estrategias para promover un uso racional del laboratorio18. Del amplio abanico19, parecen ser poco rentables acciones como: racionalizar la demanda limitando el número de pruebas que pueden solicitarse20; informar a los médicos de las cargas de trabajo o costes generados21,22; dar incentivos económicos a los clínicos23, y penalizar o compartir riegos clínicos y laboratorio. En general en este grupo estarían todas las encaminadas a concienciar a los clínicos de los costes generados en el laboratorio.
En cambio el rediseño de los formularios de petición, la formación continuada de los médicos y la demanda guiada por protocolos o guías, han tenido una clara utilidad.
Un problema frecuente es conseguir resultados duraderos, porque generalmente cuando cesa la intervención vuelve a aumentar la demanda24.
Las estrategias multifactoriales, las que combinan varias intervenciones son, sin lugar a dudas, las mas exitosas25–27.
No hay duda alguna que el tipo de formulario de petición afecta directamente a la demanda. Añadir o quitar una magnitud o un panel tiene un efecto inmediato sobre el número de solicitudes28,29, lo mismo que obligar a justificar pedir ciertas magnitudes, como por ejemplo las que se envían a laboratorios externos, o limitar por niveles el acceso a determinadas pruebas (residentes, primaria)30.
Las estrategias educacionales31 han demostrado ser efectivas en modificar las conductas de petición32, pero para que sean duraderas se requiere un constante intercambio de información con los clínicos33.
Otra herramienta efectiva ha sido la incorporación de protocolos de petición. Consiste en planes acordados, escritos y detallados, para una actuación médica analítica que se elabora en consenso con los clínicos siguiendo la metodología de la MBE y guías de práctica clínica (GPC). Explicitan normas de actuación y emplean algoritmos de decisión34–36 con pruebas encadenadas, ayudando a decidir de forma más efectiva y eficiente.
Para que los protocolos se utilicen y tengan un efecto real sobre los costes deben ser sencillos, fáciles de recordar por los clínicos y fáciles de aplicar en el laboratorio, deben incluir pocas reglas o, lo que es lo mismo, desarrollarse en pocos pasos. Una limitación para el uso de los protocolos, es conseguir su difusión a todos los clínicos, e incluso una vez que son conocidos y aceptados, aún es difícil conseguir cambios en los hábitos de petición; hay que crear un entorno adecuado37 que facilite a los clínicos adoptar los nuevos modelos y desarrollar herramientas para garantizar la permanencia de su aplicación. Para conocer el grado de cumplimiento y efectividad, los protocolos se revalúan periódicamente, los resultados deben ser conocidos por los clínicos y, si es necesario, se decidirán las modificaciones oportunas empezando de nuevo el ciclo.
Para facilitar el desarrollo de las mencionadas tareas, aplicación de los protocolos, revaluación y mejora, hay soluciones informáticas, un ejemplo de ellas son los sistemas expertos38, que actúan como una interconexión inteligente entre el clínico y el sistema de información del laboratorio, son capaces de guiar a los clínicos en el momento de realizar una petición, y combinar la información aportada por el clínico con los resultados obtenidos del laboratorio, para dar una interpretación específica o incluso pueden generar otras magnitudes que se realizarán sobre la misma muestra. Con el uso de sistemas expertos se reduce el número de determinaciones, el número de muestras recogidas, el tiempo de respuesta y los costes39.
Los sistemas informáticos pueden ayudar a disminuir las repeticiones y adecuar la demanda al permitir a los clínicos consultar resultados de análisis previos40 u obtener información acerca de la probabilidad de que la magnitud solicitada sea anormal para un paciente concreto. También, con una frecuencia cada vez mayor, los médicos pueden hacer las peticiones directamente al laboratorio desde las estaciones clínicas (physician order entry)41, de forma que al mismo tiempo que el médico visita al paciente puede hacer la petición42, consultar resultados, solicitudes previas e incluso el catálogo del laboratorio para obtener información acerca del tipo de muestra que se necesita, el rango de normalidad, los límites de decisión, interacciones, costes, etc. En ocasiones, incluso pueden llegar a tener alertas y avisos que cuestionan las repeticiones basándose en los resultados anteriores, diagnóstico o medicación.
Propuestas actuales para adecuación de la demandaEs imprescindible gestionar la demanda para garantizar un uso eficiente del laboratorio. Actualmente, hay 2 factores que parece que van a influir muy positivamente en la adecuación de la demanda, que son: el protagonismo cada vez mayor de la MBE que, a su vez, potenciará la función del especialista de laboratorio como consultor clínico, y el rápido desarrollo y fácil acceso a las tecnologías de la información43.
Medicina de laboratorio basada en la evidenciaLa medicina de laboratorio basada en la evidencia (MLBE) combina la epidemiología clínica, la estadística y las ciencias sociales con la bioquímica clásica y la molecular para mejorar la efectividad y eficiencia de las pruebas del laboratorio. Con la evaluación sistemática de las pruebas mejorará la atención de los pacientes, y la mejora de la calidad de la información diagnóstica disminuirá los costes sanitarios44.
La MLBE tiene 4 dimensiones principales:
- –
La situación en la que se van a aplicar las pruebas y con qué objetivo.
- –
La evaluación crítica de la mejor evidencia disponible.
- –
La implementación de la mejor práctica.
- –
El mantenimiento de la mejor práctica.
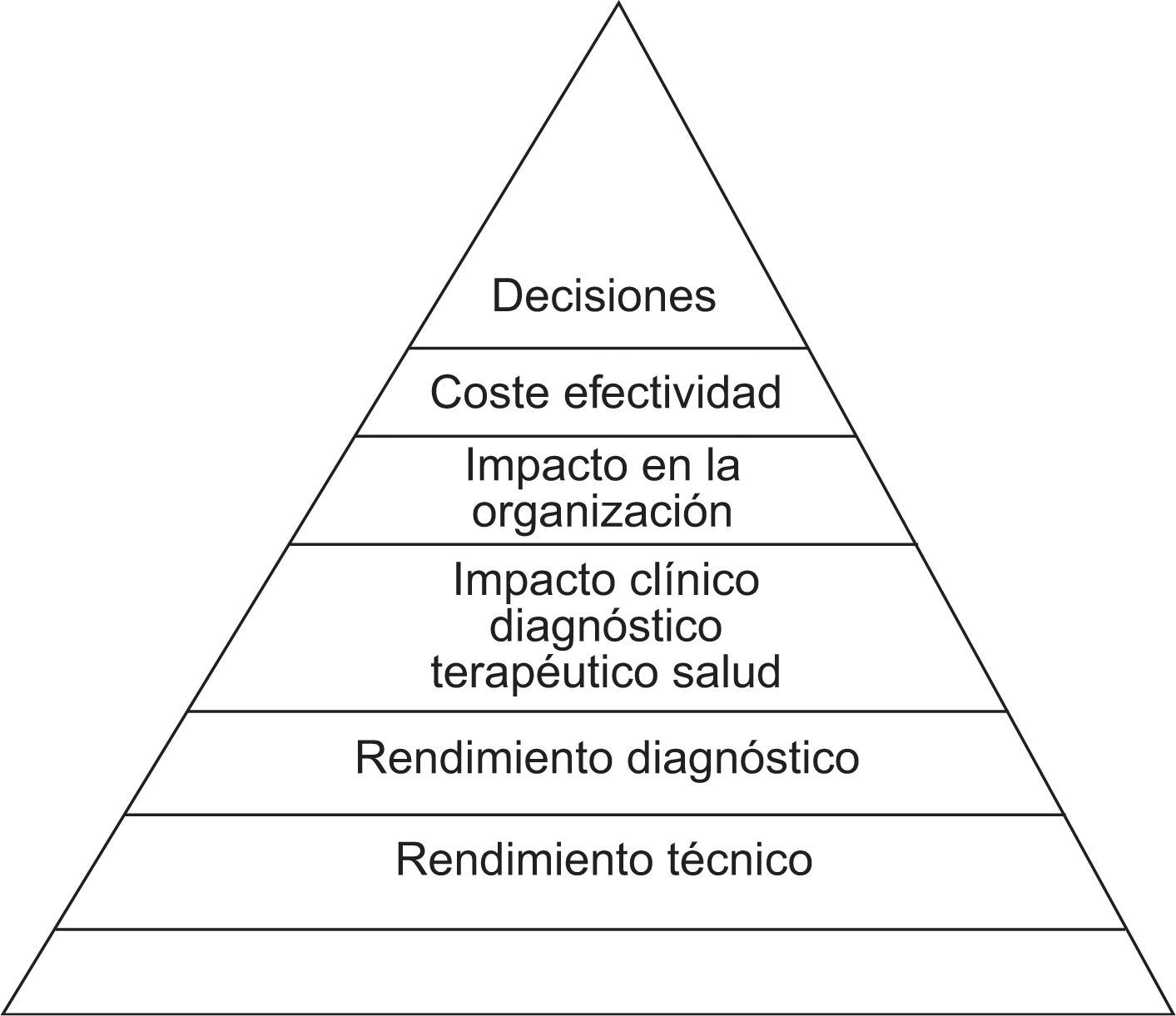
La “evidencia” que son capaces de aportar las pruebas de laboratorio se obtendrá del estudio secuencial de los diferentes aspectos que se evaluarán para tomar una decisión45: lo primero será evaluar las características metodológicas, después las diagnósticas, y luego habrá que ver el impacto y beneficio clínico, el impacto en la organización y el coste-efectividad (fig. 1).
Por tanto, la MLBE integra en la decisión clínica, la mejor evidencia que se tiene para el uso del laboratorio con la experiencia clínica de los médicos y las necesidades y expectativas de los pacientes46.
Los objetivos de la MLBE serán:
- A.
Fase preanalítica.
- –
Eliminar magnitudes o pruebas de escasa utilidad antes de que se difunda su uso (stop starting).
- –
Eliminar del catálogo magnitudes o pruebas obsoletas que no aportan beneficio alguno (start stopping).
- –
Introducir nuevas pruebas o magnitudes sólo si la evidencia demuestra su efectividad (start starting o stop stopping).
- –
- B.
Fase postanalítica.
- –
Exactitud diagnóstica. Mejorar la calidad y la relevancia clínica de la información de la prueba.
- –
Efectividad clínica. Mejores resultados para los pacientes.
- –
Coste-efectividad. Reducir costes económicos.
- –
De acuerdo con el comité de la MLBE (C-EBLM) de la Federación Internacional de Química Clínica y Medicina de Laboratorio (IFCC), cuyo objetivo fundamental es difundir la información sobre la EBLM, se considera que en el laboratorio clínico la evidencia se consigue a partir de la recogida sistemática y evaluación crítica de la información proporcionada por los principales estudios de investigación, que han sido diseñados para responder a preguntas específicas referentes al diagnóstico, diagnóstico diferencial, cribado, monitorización y pronóstico, y proporciona una estructura que permite tomar decisiones clínicas de una manera informada.
En la web de la IFCC, en la página del C-MLBE (http://www.ifcc.org/divisions/emd/c-eblm/ceblm.asp), se puede conseguir información acerca de la metodología y herramientas para practicar EBLM, y enlaces con bases de datos que contienen información basada en la evidencia relacionada con el laboratorio.
En la web de la Sociedad española de Química Clínica y Patología Molecular, (SEQC), la página del grupo de trabajo de Guías de Práctica Clínica (http://www.seqc.es/article/archive/4/) ofrece información de la MBE, enlaces a recursos de interés relacionados con la MBE y una selección de guías recomendadas por las diferentes comisiones de la sociedad.
Las decisiones clínicas son complejas y la evidencia sólo es un elemento en el proceso. Los profesionales clínicos y de laboratorio deben trabajar conjuntamente, y para diagnosticar sobre la base de la MBE se requiere:
- –
Familiaridad con el problema clínico, incluyendo las necesidades tanto del paciente como del personal clínico.
- –
Conocimiento de las características analíticas y diagnósticas de la prueba así como de sus limitaciones.
- –
Considerar la repercusión clínica
- –
Valorar localmente los recursos humanos, técnicos y económicos disponibles.
Para facilitar que las solicitudes se adecuen a las necesidades, evitar errores y contener el gasto, es necesario que los profesionales del laboratorio tengan un papel más activo en la selección e interpretación de las pruebas, participando no sólo en el desarrollo e implementación de protocolos de petición, y algoritmos de decisión con pruebas encadenadas, sino que también es necesario la interpretación de los informes47,48, como mínimo de los resultados más complejos. Así se consigue acelerar el diagnóstico definitivo, evitando que los clínicos tengan que ir añadiendo solicitudes, con lo que habrá en general una mejora en la calidad de la atención a los pacientes, con reducción en el tiempo de diagnóstico, del número de pruebas solicitadas, del número de visitas y del coste por caso o episodio49.
Cada día cobra mayor relevancia la intervención del facultativo del laboratorio en la adecuación de la demanda50. Es necesario mejorar el coste-efectividad del diagnóstico biológico. La demanda aumenta y las pruebas diagnósticas son cada vez más complejas y más difíciles de interpretar, y muchas veces se demandan por personal no suficientemente formado (médicos en formación, consultas de enfermería en atención primaria, solicitud por parte de los propios pacientes) y, por otra parte, los informes (resultados) del laboratorio pueden conducir a la aplicación de nuevos tratamientos que a menudo son muy caros.
La solución más prometedora para mejorar el uso inapropiado del laboratorio pasa por potenciar la función de “consultor clínico” del especialista de laboratorio. En la actualidad, en muchos casos, aún falta formación para actuar como verdaderos asesores clínicos tanto en la selección de las pruebas como en la interpretación de los resultados.
Para que la consulta clínica sea realmente efectiva se precisa formación en fisiopatología, para poder comprender la patogénesis de la enfermedad y familiarizarse con los problemas clínicos, para resolver e identificar las dudas, y esto requiere experiencia clínica o formación intensa en consulta del laboratorio clínico.
Además, el nuevo modelo profesional necesita de un buen desarrollo en el conocimiento científico de la especialidad, aprender a desarrollar habilidades nuevas que el modelo actual de formación de las especialidades de laboratorio, sin troncalidad y excluyente no permite.
Las barreras para implementar el servicio de consulta de laboratorio incluyen resistencia por parte de los clínicos, administradores y aseguradoras. Independientemente de que las consultas lleguen o no a institucionalizarse, el futuro incluirá servicio de consulta a través de la web para asesorar en la selección de pruebas y en la interpretación de resultados51.
Tecnologías de la información: world wide web (www)Internet y la telemática han resultado instrumentos muy eficaces para adecuar la demanda al facilitar la interconexión entre el clínico y el laboratorio52. Las características intrínsecas de esta tecnología permiten un fácil acceso a muchos usuarios del laboratorio, sin necesidad de que el laboratorio tenga que hacer grandes inversiones en informática, se pueden usar los ordenadores de los clientes para acceder a los datos del laboratorio y sólo se necesita que estén conectados a la red del laboratorio y que dispongan de un programa explorador. La facilidad de acceso y la simplicidad de uso aseguran su amplia difusión en el laboratorio.
A través de la web los clínicos pueden acceder a los resultados de sus pacientes en cualquier lugar, sólo a los últimos datos o a todo el histórico de datos y los pueden visualizar en forma de tabla, hoja de cálculo o formato gráfico. La disposición ubicua de los resultados rompe la dependencia del informe de resultados en papel, evita llamadas de teléfono al laboratorio, edición de duplicados y, sobre todo, repeticiones porque al hacer la petición el médico si tiene dudas puede hacer directamente consultas de resultados previos.
La web permite no sólo consultar los resultados sino también realizar las solicitudes analíticas. En esta línea puede llegar a ser una herramienta muy útil para promover un uso apropiado del laboratorio, garantizando la aplicación de los protocolos.
La web, por su facilidad de uso y distribución ubicua, puede ser útil para difundir la información que ha llevado al desarrollo de la guía, incluyendo detalles de la evidencia, experiencia y criterios lógicos en los que se basa la estrategia. Además, a través de los exploradores se puede contactar con importantes repositorios de guías como el National Guidelines Clearinghouse (www.guideline.gov) y la Biblioteca Cochrane Plus (www.cochrane.org).
Disponer del catálogo del laboratorio53 en la web, con aclaraciones para la interpretación de resultados, indicaciones para solicitudes, puede ser de ayuda para la constante difusión de las estrategias de petición. A través del catálogo también se pueden hacer hiperenlaces con la bibliografía relevante que hay acerca de esas pruebas o magnitudes en repositorios como MEDLINE, y dar información de soporte para los pasos de cualquier algoritmo diagnóstico que se plantee el clínico.
Otra propuesta para facilitar el uso de las estrategias de petición es la reestructuración de la petición electrónica, de modo que se reflejen sólo los nombres de los protocolos dirigidos a órganos, enfermedades, síntomas.
La web puede usarse también para avisar a los clínicos de que hay un resultado reciente para una magnitud, que está siendo pedida. La alerta puede avisar de la fecha y el resultado, para que el clínico valore la necesidad de repetición. Cuando están interconectadas varias aplicaciones informáticas, por ejemplo farmacia y laboratorio, también puede ser útil para enviar alertas o avisos para que se soliciten en determinados momentos pruebas necesarias para el cuidado del paciente, por ejemplo si hay tratamiento con cloranfenicol se debe solicitar 2 veces a la semana hemograma y reticulocitos.
En resumen, la web es un medio virtual que fomenta y promueve la cooperación entre la clínica y el laboratorio, y que promete ser un instrumento efectivo para optimizar el uso del laboratorio. La web va a facilitar que se apliquen los protocolos de petición, ayudando primero a su difusión para asegurar que son conocidos por los clínicos, proporcionando después formación para que los clínicos se convenzan de su uso, aportando de manera simple y sencilla cualquier tipo de información que sea necesaria y, finalmente, para garantizar el uso, se puede modificar el diseño de la pantalla de acceso a la petición electrónica, intentando que sea lo mas amigable posible y que se adapte de la manera más oportuna a las necesidades de los clínicos.
Gestión integral por procesosLa gestión integral por procesos se conforma como una herramienta encaminada a conseguir los objetivos de calidad total en los problemas de salud dentro del entorno sanitario. Es decir, procura asegurar de forma rápida, ágil y sencilla el abordaje de los problemas de salud desde una visión centrada en el paciente, y con la implicación de los profesionales que prestan los servicios, teniendo en cuenta la multiplicidad de escenarios, y el carácter secuencial de las actuaciones, sobre todo con el fin de abordar los procesos asistenciales de forma integral y, por tanto, con patrones homogéneos de actuación. En definitiva se trata de una estrategia de gestión clínica encaminada a mejorar la calidad en los problemas de salud.
A principios de 2001, Andalucía implantó el modelo de gestión por procesos asistenciales integrados54 en la línea estratégica de calidad que define el Plan Marco de Calidad de la Consejería de Salud. Actualmente en el Sistema Sanitario Público Andaluz (www.csalud.junta-andalucia.es/procesos/) hay un listado próximo a los 60 procesos, y está resultando una herramienta eficaz y eficiente para la adecuación, entre otras, de la demanda de pruebas diagnósticas. Se sustenta en los siguientes elementos fundamentales: satisfacción de los usuarios (el verdadero centro de la actividad es el paciente); implicación de los profesionales en la gestión del proceso (abordaje integral e interniveles, construyendo el proceso sobre el trabajo en equipo aunando personas de diferentes disciplinas); garantizar la práctica clínica acorde al conocimiento (GPC y planes de cuidados estandarizados que sustente cada una de las actuaciones: mejorar el qué, el cómo y el cuándo se debe actuar), y por último, con el soporte de un sistema de información integrado que proporcione el conocimiento necesario sobre qué actividades se realizan, para quién, en qué momento, cuál es la efectividad de esas actuaciones y su coste; es decir, un sistema que permita evaluar las intervenciones para la mejora continua.
La gestión integral por procesos obligatoriamente pasa por intervenir en los grupos de trabajo multidisciplinares de creación y revisión de los diferentes procesos, implantarlos en el centro, lo que obliga en nuestro caso a cambiar hábitos y patrones de solicitud, y controlar la efectividad y costes de las diferentes actuaciones.
ConclusionesHay un uso cada vez mayor de laboratorio, puede incluso decirse que en ocasiones es excesivo porque la demanda es inapropiada, con solicitudes redundantes e innecesarias que ocasionan costes elevados que hay que frenar. Por tanto, es necesario adecuar la demanda a las necesidades clínicas, y plantear como objetivo el uso eficiente del laboratorio.
Una prueba diagnóstica es una herramienta de ayuda a la decisión clínica, y sólo debe solicitarse si su resultado va a ser útil al clínico, y le va a permitir decidir una actuación terapéutica. Sin olvidar esta premisa, hay que desarrollar estrategias para mejorar el uso del laboratorio. Algunas ya utilizadas que han demostrado ser efectivas a lo largo de los años, son el rediseño de los formularios de petición, la formación de los clínicos y la demanda guiada por protocolos basados en la MBE y elaborados por consenso entre profesionales de la clínica y el laboratorio.
Las estrategias que actualmente se presentan como más prometedoras para favorecer la adecuación de la demanda son un mayor protagonismo de la MLBE, que potenciará la función de consultor clínico del especialista de laboratorio, y el uso de las nuevas tecnologías de la información, sobre todo internet y tecnologías web, que facilitarán la comunicación del clínico con el laboratorio y la aplicación de los protocolos de petición.
Hay que evaluar la efectividad de los nuevos lanzamientos antes de incorporarlos a la rutina. El laboratorio se tiene que integrar con la clínica, para lo que hay que potenciar la función de “consultor clínico” del especialista de laboratorio, su formación y los conocimientos en MLBE le posibilitan para hacer comentarios o aclaraciones en los informes del laboratorio, encadenar pruebas para completar un diagnóstico y, en general, ayudar al clínico en la toma de decisiones.
Los programas de adecuación de la demanda son instrumentos efectivos para la mejora de la calidad de los servicios y la reducción de costes, garantizando un uso efectivo y eficiente del laboratorio desde el punto de vista clínico.
La gestión clínica a través de estrategias como la gestión integral por procesos, constituye una herramienta eficaz y de calidad para la adecuación de la demanda. La labor del facultativo especialista del laboratorio, al igual que cualquier otro clínico, tiene como prioridad la atención del paciente, y como objetivo de su actividad, contribuir a que se tome la mejor de las decisiones posibles en beneficio del paciente, incorporando sus preferencias, y dando a la vez el mejor uso posible a los recursos económicos disponibles.
Los especialistas de las distintas disciplinas del laboratorio, son los profesionales con capacidad para liderar, organizar, planificar y dirigir acciones con el objetivo de adecuar la demanda en las áreas de diagnóstico biológico a las necesidades clínicas.