El avance tecnológico en el campo del diagnóstico clínico ha generado una diversidad de pruebas de laboratorio aplicables en el lugar de asistencia al paciente (POCT), y ha permitido contar con una mayor calidad analítica de los procedimientos implementados. La elaboración de un cuadro de mando integral es una herramienta útil para el éxito en la gestión de un proceso trasversal, complejo e interdisciplinario, como es el de obtener resultados analíticos fiables, transferibles de forma inmediata mediante sistemas POCT. Para la elaboración de un cuadro de mando integral se deben considerar cuatro perspectivas: la de los clientes (pacientes, médicos, grupos de interés), la financiera (inversores privados o públicos), la de los procesos operativos internos (sistemas, procesos) y la de los profesionales (cultura organizativa). El objeto de este documento es establecer recomendaciones para la elaboración de un cuadro de mando integral para gestionar los sistemas POCT disponibles en una institución.
Technological development of in vitro diagnostics has led to a diversity of new tests for point-of-care testing (POCT) and at the same time provides quality in the process. Construction of a balanced scorecard is a useful tool for the success in the management of a cross-sectional, complex and interdisciplinary process, as well as to obtain reliable analytical results for immediately use with POCT systems. In constructing a balanced scorecard, four perspectives should be considered: Customer (patients, doctors), Financial (private or public investors), Operating procedures (systems, processes), and Professionals (organisational culture). The aim of this document is to establish the recommendations for the development of an adequate balanced scorecard to manage a point-of-care network in a healthcare system.
El desarrollo tecnológico de las últimas décadas ha permitido un avance en el campo del diagnóstico clínico ampliando la diversidad de pruebas de laboratorio aplicables en el lugar de asistencia al paciente o point-of-care testing (POCT) y asimismo contar con una mayor calidad analítica de estos procedimientos implementados. Desde el origen de la medicina como ciencia, se realizaban pruebas diagnósticas in situ mediante la observación directa de tejidos y excretas (de líquidos orgánicos como la orina y otros). Posteriormente, la que se ha denominado como la primera generación de los sistemas POCT, se basó fundamentalmente en el empleo de reacciones químicas colorimétricas, de unión antígeno-anticuerpo y potenciométricas, entre otras. Los métodos eran manuales (tiras reactivas, cromatografía en papel, aglutinación en portaobjetos, electrodos ion-selectivos) y, a veces, se empleaban para su medición instrumentos portátiles como los medidores de glucosa e, incluso, algunos más complejos como los gasómetros. Dichos instrumentos podían ser utilizados tanto por personal sanitario como por los propios pacientes. Este tipo de sistemas han sido y siguen siendo ampliamente empleados en las consultas médicas para el diagnóstico de enfermedades infecciosas, para la realización de determinaciones como el urianálisis, la concentración de glucosa en sangre o la glucohemoglobina (HbA1c), y en el domicilio de los pacientes crónicos para posibilitar su autocontrol y su autocuidado1.
La segunda generación de sistemas POCT posibilitó la medición de los constituyentes de la sangre u orina a través de reacciones químicas más complejas (entre ellas: electroquímicas, coagulométricas, de quimioluminiscencia) e incluso de aquellos marcadores biológicos que necesitan un tratamiento previo de la muestra, como los ácidos nucleicos o los receptores de superficie celular. La instrumentación es más sofisticada, posee un mayor tamaño, siendo a veces portátil. Se instala en las proximidades donde se asiste al paciente y, habitualmente, es manejada exclusivamente por personal sanitario. Durante la segunda generación de sistemas POCT, existe la posibilidad de poner en marcha los laboratorios satélites, los laboratorios móviles o la gestión centralizada de redes asistenciales propias, basadas en sistemas de POCT, como la gestión hematológica de los pacientes en tratamiento con anticoagulantes orales2,3. Así, se diseñan sistemas informáticos (middleware) para poder gestionar la información generada por los dispositivos de medida, permitiendo la integración de los resultados en los sistemas de información de los centros sanitarios y/o con las historias clínicas digitales. Probablemente, en los próximos años asistiremos a una mejora tecnológica que permitirá determinar simultáneamente numerosos marcadores biológicos (tecnología de análisis múltiple multiplex, matrices de ADN como los single nucleotide polymorphism arrays), aumentando la especificidad de las determinaciones analíticas mediante espectrometría de masas, secuenciación de los ácidos nucleicos, entre otros4-6. La evolución lógica tenderá, no solo desde dar soporte a través de las propias redes informáticas (intranet), sino también hacia el desarrollo de verdaderas redes sanitarias para los pacientes (extranet). En este sentido, ya están disponibles instrumentos y soportes lógicos (programas y aplicaciones), software de POCT, basados en el uso a través de los nuevos soportes informáticos portátiles como son los teléfonos inteligentes (smartphones) y las tabletas (tablets) de los propios pacientes. Además, se están desarrollando nuevos algoritmos basados en los macrodatos (big data) que mejorarán el ajuste farmacoterapéutico y evitarán la aparición de eventos adversos, facilitando así el autocontrol domiciliario de los pacientes7. Esta nueva forma de asistencia sanitaria, basada en el uso cada vez más frecuente de sistemas POCT, necesitará la implantación de nuevas políticas8, acometer cambios normativos9-11, la elaboración de recomendaciones sobre los riesgos, beneficios y costes12-14 y propuestas de protocolización clínica de su uso15,16.
Disponer de un dato objetivo de forma inmediata, que ayude a tomar la mejor decisión clínica con respecto al paciente, ofrece un valor añadido incuestionable17,18. Resulta obvio que, para poder cumplir con su cometido, el resultado debe ser fiable, transferible e integrable de acuerdo con las recomendaciones de aseguramiento de la calidad1,19. Así, se deben identificar las posibles fuentes de error a las que están sometidos los sistemas POCT y tratar de minimizar su impacto20-22.
La existencia de tecnologías con diferentes utilidades para satisfacer una misma necesidad, la garantía en todo momento de la disponibilidad operativa de los instrumentos, la seguridad, la fiabilidad, la transferibilidad y la integración de los resultados obtenidos en instrumentos ubicados en el lugar de la asistencia y el poder alcanzar un objetivo económico satisfactorio, basado en el equilibrio de economías de escala (reducción de costes con aumento de producción) y de alcance (reducción de costes en la diversificación eficiente de productos), hacen que la decisión sobre la implementación de este tipo de sistemas tenga que ser tomada por especialistas altamente cualificados en esta área de conocimiento10,14,15.
La elaboración de un cuadro de mando integral, que es una herramienta útil para el éxito en la gestión de un proceso trasversal, complejo e interdisciplinario, como es el de obtener resultados analíticos fiables, transferibles de forma inmediata mediante sistemas POCT ubicados en la cabecera del paciente, y manejados por personal no familiarizado con este tipo de actividad, supone asumir un importante reto profesional. Para poder gestionar hay que medir y para poder medir, a través de un sistema de indicadores, habrá que llevar a cabo un registro previo de la información necesaria23. Solo disponiendo de un cuadro de mando integral diseñado a tal fin, se logrará alcanzar con éxito dicha meta. Entendemos el cuadro de mando como una herramienta de comunicación de la visión y la estrategia del laboratorio POCT a través de indicadores, orientada al logro, permitiendo el alineamiento estratégico con el laboratorio clínico central en función de las perspectivas financieras, del cliente, de los procesos internos y del factor humano. La sanidad conecta procedimientos, protocolos, práctica diaria con resultados, calidad, valor añadido y costes en la organización. Así mejora la atención sanitaria, la calidad y los resultados financieros. En este documento se ofrecen recomendaciones de cómo elaborarlo de acuerdo con el estado actual de los conocimientos.
Objeto y campo de aplicaciónEl objeto de este documento es establecer recomendaciones para la elaboración de un cuadro de mando integral para gestionar los sistemas POCT disponibles en una institución, ya sea de carácter público o privado.
El campo de aplicación será para todos aquellos laboratorios clínicos que asuman la responsabilidad de gestionar los sistemas POCT y que a su vez deseen implementar un cuadro de mando integral.
La gestión de los sistemas point-of-care testingMientras que en un modelo de laboratorio clínico centralizado la mayoría de las actividades del proceso analítico son dirigidas, supervisadas y ejecutadas por personal especializado en técnicas de laboratorio, en POCT muchas de estas actividades son llevadas a cabo por personal externo al laboratorio, e incluso por los propios pacientes. Desde el laboratorio clínico se está capacitado y acreditado para realizar una adecuada gestión del POCT. Para que el resultado final de todo el proceso sea considerado de calidad, deben ser correctos la solicitud del análisis, la identificación del paciente, la extracción de la muestra, el contenedor, el resultado analítico —que a su vez tiene que estar disponible e integrado en la historia clínica correcta en tiempo real—, la interpretación clínica y el coste de todo el proceso24. Así, ni la misión-visión, ni la cultura, ni la organización serán las mismas para un laboratorio centralizado que para un POCT. Este hecho diferencial ya se recoge en la norma ISO 2287010 al proponer la creación de un comité de POCT multidisciplinar y contemplar la existencia de un coordinador de POCT. La dirección-gerencia tiene que hacer público su compromiso y apoyo a este tipo de proyectos, ya que la implementación de un sistema POCT eficiente requiere de autoridad formal, liderazgo, planificación estratégica y de gestión adecuada de todos los recursos. Desde el laboratorio clínico, como experto en esta área de conocimiento y su buen «saber hacer» (know-how), se debe liderar y dirigir dicho proyecto14.
Si se conceptualiza el término de gestión como el conjunto de actividades que se acometen para dirigir y administrar un negocio o una empresa, se podría definir la gestión integral como el conjunto de actividades relacionadas que se realizan para dirigir, administrar, articular y alinear los diversos subsistemas que lo componen. En este caso, se lleva a cabo la gestión del negocio como un «todo» (business process management) en contraste con una visión funcional u organizativa. Sin embargo, la gestión por procesos se centra en las partes y, sobre todo, en las relaciones de interdependencia existentes entre ellas. Cualquier negocio se puede describir a través de una cadena más o menos compleja de procesos encadenados e interrelacionados (mapa de procesos). La gestión por procesos tendrá como meta maximizar la satisfacción tanto de los clientes (valor añadido) como de los inversores (beneficio). Esto debiera ser así, porque sin clientes no hay negocio y sin inversores no hay empresa.
Elementos del cuadro de mando integralFormulación estratégicaAl responder a la pregunta estratégica qué hacer y cómo, se definirá el modelo de sistemas POCT que se desea implantar. A la hora de gestionar estratégicamente el cambio y desarrollo organizativo, habrá que considerar algunos de los elementos clave que se describen a continuación.
Seguridad del pacienteTodos los pacientes tienen derecho a una atención sanitaria eficaz y segura. Desde la Organización Mundial de la Salud25, la Organización Internacional para la Estandarización10,11, las instituciones gubernamentales9, las sociedades científicas1,15, hasta publicaciones tales como revisiones sistemáticas17,26-29, metaanálisis2,30,31 y ensayos clínicos32, se busca el mismo objetivo: promover la seguridad del paciente en el uso de los sistemas POCT alertando de las posibles fuentes de error. En este contexto, el que ocurra el error es un hecho grave, ya que debido a la inmediatez y a la celeridad en la toma de las decisiones clínicas y terapéuticas existe muy poco margen de maniobra para poder subsanarlo.
Se han identificado básicamente tres fuentes de error en el uso de los sistemas POCT: la falta de competencia del usuario, el incumplimiento de los procedimientos normalizados de trabajo establecidos y el uso del instrumento o los reactivos sin estar bajo control de personal capacitado. Además, se han señalado otros tres factores que incrementan la probabilidad de error: una legislación deficitaria, la disponibilidad inmediata de los resultados analíticos y una toma de decisiones clínicas rápida en función de dichos resultados. Que los profesionales se centren solo en reducir el tiempo de respuesta de todo el proceso puede conducir a que no se trabaje bajo los estándares de las buenas prácticas profesionales y que no se cumplan las normas de aseguramiento de la calidad. Se han propuesto cuatro indicadores para la monitorización de la calidad del proceso, dos de ellos son controvertidos y difíciles de medir: por un lado, la adecuación de la solicitud de análisis y, por otro, si el tipo de muestra biológica y el procedimiento de obtención de la misma son correctos. Los otros dos son mejor aceptados y más fáciles de medir a través de los sistemas analíticos conectados: la identificación inequívoca y fiable del paciente y la integridad y la trazabilidad del resultado analítico (fase analítica y fase postanalítica)21. A título de ejemplo, la existencia de una pulsera con código de barras para la identificación del paciente podría ayudar a disminuir los errores y a mejorar el nivel de desempeño con respecto a este indicador33-35.
El concepto de la «autonomatización» se está usando actualmente en el diseño de los sistemas POCT. Se trata de conferir a estos, a través de programas basados en inteligencia artificial, de cierta autonomía en la toma de las decisiones. Esto permite que el propio analizador pueda decidir sobre el bloqueo de procedimientos analíticos, iniciar acciones correctoras frente a diversos tipos de errores, proponer ejecutar actuaciones de reposición o de reparaciones preventivas, interpretar el valor semiológico de algunos de los resultados obtenidos, etc. Incluso, en el caso de necesitar la intervención del propio usuario, este es guiado mediante la proyección en el mismo instrumento de videos explicativos de cómo hacerlo, obligándole a seguir un orden ya preestablecido en las fases de la intervención, de tal manera que le impide saltarse u omitir alguna de ellas. Todo esto conlleva una disminución de errores por parte del operador en el manejo de los dispositivos de medida a la vez que mejora la seguridad del paciente. A través de la «autonomatización» se está produciendo a nivel operativo un intercambio de roles en la toma de decisiones, desde la hegemonía del usuario hacia la hegemonía del propio instrumento.
Seguridad del usuario, formación y capacitaciónEn la Directiva 98/79/CE del Parlamento Europeo y del Consejo sobre productos sanitarios para diagnóstico in vitro9, se insta a los fabricantes a que sus soluciones para sistemas POCT (instrumentos, muestras, reactivos, fungibles, etc.) se diseñen a prueba de fallos y se construyan cumpliendo con las normas generales de seguridad. Estas normas suponen:
- •
Eliminar o reducir al máximo los riesgos (diseño y construcción intrínsecamente seguros y a prueba de fallos).
- •
Prevenir los posibles incidentes adoptando medidas de protección frente a los riesgos que no puedan eliminarse.
- •
Informar a los usuarios de los riesgos residuales debidos a la incompleta eficacia de las medidas de protección adoptadas (señalización, documentación, etc.).
En este sentido, sería aconsejable llevar a cabo auditorías periódicas a fin de verificar que los riesgos (eléctricos, químicos, biológicos, medioambientales, etc.) están bajo control y que tanto las medidas de protección como la documentación (procedimientos normalizados, fichas de seguridad, etc.) están actualizadas y al alcance de todos los usuarios.
En 2005, una encuesta realizada en los centros adscritos a Medicare y Medicaid36 sobre el aseguramiento de la calidad para los sistemas POCT puso de relieve que el 19% de los usuarios de estos sistemas no habían sido formados y/o evaluados, el 32% desconocía dónde se encontraba la documentación relativa al sistema de la calidad y el 25% no seguía las instrucciones del fabricante a la hora de llevar a cabo los procedimientos analíticos26. En 2014, el estudio Q-Probes del College of American Pathologists1 sobre 106 instituciones halló que el 94% de los usuarios habían completado su formación o estaban recertificados. Con respecto a la transcripción de los resultados, en el caso de los pacientes, el 96,8% estaban correctamente registrados y, en el caso de los controles de la calidad, el 95,7%. Así, la participación en los programas de control de la calidad externos propició una mejora sustancial en los resultados obtenidos por estos centros.
La implantación de procedimientos de certificación y de recertificación online, bien a través de la red informática del hospital o bien a través de la web del propio fabricante, ha facilitado todavía más la accesibilidad y la practicabilidad de los cursos teóricos de cualificación. Pero para adquirir una competencia no solo basta con saber (poseer conocimientos), también hay que saber hacer (adquirir habilidades). Además de llevar a cabo una formación teórica, es necesario también realizar una formación práctica supervisada. La última fase del procedimiento será someter al profesional a una evaluación para que este demuestre que realmente ha adquirido la competencia y, en ese caso, expedir un certificado. Además de esta formación inicial, sería oportuno contar con un registro que nos ayude a verificar lo que los usuarios realmente están haciendo en el trabajo del día a día. Si se observa que un usuario no ejecuta correctamente la nueva competencia adquirida durante un tiempo preestablecido o que está provocando continuas incidencias en los sistemas POCT, este estará obligado a someterse a un nuevo procedimiento de certificación de su competencia (recertificación).
Evaluación económicaDesde el punto de vista de la economía de la salud, antes de realizar cualquier inversión en tecnología (adquisición y/o sustitución) se debería realizar un análisis tanto de los costes como de los beneficios asociados a su implementación. Para los sistemas POCT se han revisado los distintos métodos aplicables para su evaluación económica: minimización de costes, análisis de coste-efectividad, análisis de coste-consecuencias, análisis de coste-utilidad y análisis de coste-beneficio13. La filosofía que subyace en todos ellos es la misma. Se calculan los costes totales, tanto de los inputs (pacientes, fungibles, personal) como de los procesos de producción (tecnología, reactivos, personal), y se comparan con los resultados obtenidos: resultados clínicos outputs (parámetros clínicos, días de estancia), resultados medibles sobre el paciente o desenlace clínico outcomes (complicaciones clínicas, calidad de vida del paciente), resultados económicos outlays (beneficio económico de las inversiones). La contabilización de los costes dependerá de la perspectiva desde la cual se proceda a realizar el análisis (laboratorio clínico, centro sanitario, sociedad).
La seguridad del paciente debe constituir una de las premisas fundamentales a la hora de la elección de la instrumentación de los sistemas POCT37. Por lo tanto, los resultados con respecto a la seguridad de los pacientes deben ser estrechamente monitorizados. Con este fin, los sistemas de la calidad proponen implementar diversos cuadros de indicadores (número de no conformidades e incidencias ocurridas frente al número total de procedimientos realizados). Fuera del ámbito del laboratorio clínico, los resultados obtenidos a través de estos indicadores son difíciles de comprender y de evaluar. El sistema de los costes de la calidad y de la no calidad contabiliza económicamente tanto las actividades de prevención como las de evaluación (costes de la calidad) frente a las relacionadas con fallos externos e internos (costes de la no calidad)38,39. La estrategia a seguir sería invertir en actividades de prevención y evaluación para conseguir una reducción mayor de los costes relacionados con los fallos externos e internos. Posteriormente, y una vez controlados los costes de los fallos, se podrá marcar como objetivo una reducción progresiva de los propios costes de evaluación. Así, al contabilizar todo en euros, es mucho más fácil juzgar la posible rentabilidad obtenida a través de las acciones de mejora propuestas.
Construcción de un cuadro de mando integralBásicamente, la formulación estratégica de un negocio consiste en definir cómo se van a transformar activos intangibles (ideas, capacidades) en resultados tangibles (satisfacción, beneficio). Así, para la elaboración de un cuadro de mando integral se deben considerar cuatro perspectivas: la de los clientes (pacientes, médicos, grupos de interés), la financiera (inversores privados o públicos), la de los procesos operativos internos (sistemas, procesos) y la de los profesionales (cultura organizativa). La dirección tendrá que establecer los objetivos estratégicos con respecto a cada una de las perspectivas y elegir aquellos indicadores que ayuden a medir mejor el grado de cumplimiento con respecto a estos. Además, habrá que establecer las metas a alcanzar por cada uno de dichos objetivos. Posteriormente, se le presentará formalmente a toda la organización el cuadro de mando integral elegido (objetivos, indicadores, metas para los indicadores). La medida de los resultados realmente alcanzados frente a las metas permitirá verificar si se han cumplido o no las expectativas. Si se observan desviaciones, habrá que analizar las causas y, si procediera, diseñar acciones de mejora, estableciendo responsabilidades y plazos de tiempo para su ejecución. Al monitorizar y comunicar el grado de desempeño a través de un cuadro de mando integral, se consigue alinear y focalizar a toda organización en la consecución de los objetivos23.
La perspectiva del clienteLas necesidades de las intervenciones médicas y quirúrgicas son diferentes y, por lo tanto, las soluciones ofrecidas de POCT también lo deberían ser. Si nuestro objetivo principal es buscar la máxima satisfacción de los clientes (tanto externos como internos), habrá que conseguir al menos que los atributos de productos y servicios estén diseñados de acuerdo con sus preferencias, mantener una comunicación fluida y personalizada y cuidar tanto la imagen como el prestigio profesional y empresarial.
Mientras que los equipos asistenciales deben centrar su atención en el cuidado de los pacientes, el laboratorio clínico debe centrar sus esfuerzos en garantizar la calidad preanalítica, analítica y postanalítica en el uso de los sistemas POCT. Un buen principio rector sería ceder en usufructo la instrumentación, pero a su vez, manteniendo el control y la propiedad sobre la misma. En este sentido, el laboratorio puede aportar un importante valor añadido para aquellos atributos que se consideran importantes desde el punto de vista asistencial:
- •
Fiabilidad. El laboratorio deberá verificar la rentabilidad diagnóstica, el grado de incertidumbre con el cual quedan clasificados los pacientes, de acuerdo con las pruebas diagnósticas que se llevan a cabo en los sistemas POCT (sensibilidad y especificidad diagnóstica, valor predictivo positivo y negativo). Además, en los laboratorios centrales se podrían implementar procedimientos analíticos más específicos a fin de confirmar aquellos resultados que resulten positivos y/o negativos mediante estos sistemas, si son discordantes con la clínica del paciente, etc.
- •
Transferibilidad. El laboratorio deberá establecer las especificaciones de la calidad para todos los procedimientos con los cuales se va a trabajar (error máximo admisible), observando aquellas recomendaciones publicadas por los comités internacionales o por las sociedades científicas, lo cual garantiza el cumplimiento de las mismas11. Si existieran diferentes métodos analíticos operativos para estimar la concentración de un mismo constituyente, sería oportuno tratar de garantizar la intercambiabilidad de los resultados. En caso de no ser posible, habrá que comunicárselo a los equipos asistenciales para que lo tengan en cuenta en el seguimiento clínico de los pacientes.
- •
Disponibilidad. Además de la «autonomatización» y de la robustez de la instrumentación implementada, el laboratorio debería ofrecer un servicio técnico de soporte de primer nivel complementario, incluso si fuese necesario, de 24×365. Solo así, en el área clínica, se podrá obtener el mejor tiempo de respuesta técnica posible ante las interrupciones de los sistemas POCT y, por ende, maximizar el tiempo en el cual todos los instrumentos estarían operativos. El contar con un sistema de información que permitiera verificar a tiempo real el estado de los instrumentos y ejecutar acciones mediante acceso remoto facilita mucho la practicabilidad de implementar un servicio de soporte técnico de primer nivel.
En la construcción de un cuadro de mando se deben vincular los objetivos financieros con la estrategia de negocio. En último término, los objetivos financieros tratan de aumentar los ingresos, reducir los costes, mejorar la productividad, optimizar el uso de los activos y disminuir el riesgo de las inversiones. Si logramos cumplir con estos objetivos tendremos garantizado en parte el éxito como empresa. Pero el cambio del entorno (las necesidades de los clientes, las prácticas de la competencia, la innovación tecnológica, la normativa aplicable, etc.) obliga a una adaptación continua a él.
Es indiscutible que los sistemas POCT aportan valor añadido tanto a los laboratorios centralizados como a los distintos modelos de laboratorios descentralizados. Existe una exhaustiva revisión sobre los resultados (outcomes) y los costes obtenidos a través de los sistemas POCT y su comparación, a su vez, con aquellos obtenidos mediante los laboratorios centralizados40. Desde la perspectiva financiera, es importante, antes de realizar cualquier inversión, evaluar todos los posibles beneficios: no solo los empresariales (rentabilidad, calidad percibida, imagen, prestigio, externalizaciones, entre otros), sino también los clínicos (precocidad en la actuación terapéutica, disminución de las complicaciones, disminución de los días de estancia hospitalaria, etc.). Una vez efectuada la inversión, el objetivo será vigilar, a través de la implementación de indicadores relacionados con los costes de la no calidad y de la calidad, que todos estos costes se cumplen o se acercan a las metas y objetivos propuestos38,39. El «no realizar correctamente las cosas correctas» (por ejemplo, errores en el procedimiento) o el «realizar correctamente las cosas no correctas» (por ejemplo, errores de prescripción) pueden conducir a significativos sobrecostes en la producción (costes ocultos de la calidad). En este sentido, los sistemas de información diseñados específicamente para gestionar los sistemas POCT permiten el análisis de la demanda, cuantificar el consumo tanto de reactivos como de fungibles, el cálculo del coste-efectividad de los procedimientos instaurados, etc. El disponer de uno de estos sistemas de información, configurables de acuerdo con nuestras necesidades, puede facilitar tanto la implementación como el mantenimiento de un cuadro de mando integral.
La perspectiva de los procesos internosLos procesos internos y externos deben estar diseñados de acuerdo con la estrategia elegida para satisfacer las expectativas de los inversores y de los clientes. Del análisis de estas expectativas, se identificarán aquellos procesos internos en los que la organización debe alcanzar la excelencia para garantizar su éxito. Así, resultaría imprescindible preguntar a priori a los clientes, a través de encuestas estructuradas de la calidad, qué atributos del servicio son importantes para ellos, qué elementos consideran que les ofrecen un mayor valor añadido. En definitiva, cuáles son sus necesidades y requerimientos.
Lograr la seguridad tanto del paciente como del usuario debe ser el objetivo prioritario y básico de toda organización que utilice sistemas POCT. Así, todos los procedimientos internos (de investigación, desarrollo e innovación, operativos y de soporte) tienen que estar subordinados y alineados para cumplir con dicho objetivo.
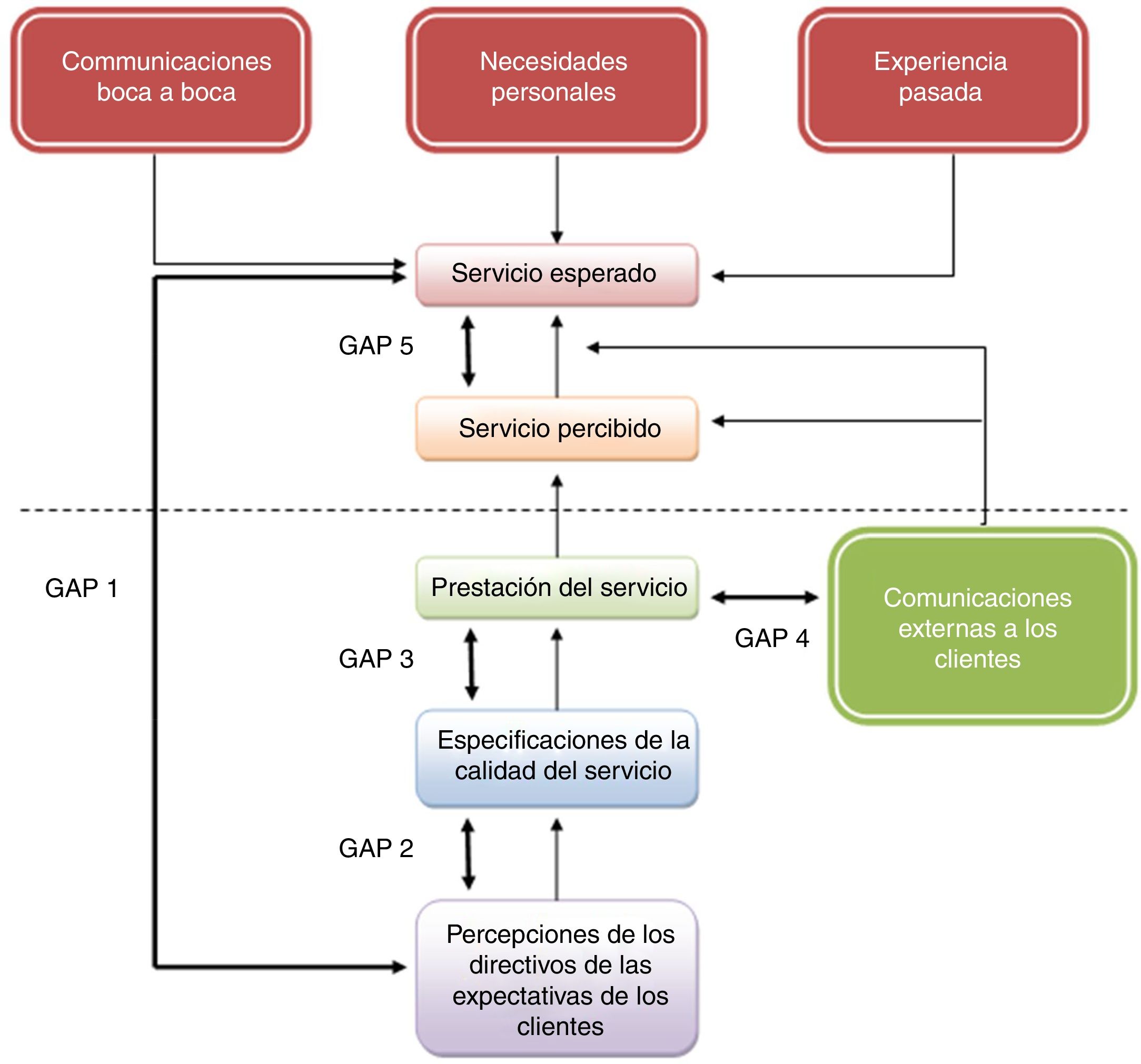
Habitualmente, la calidad de un producto una vez finalizado se puede llegar a caracterizar estadísticamente en función de la medida de diversas propiedades físicas y químicas. Sin embargo, la calidad de un servicio es percibida psicológicamente por el propio individuo según se va produciendo y de acuerdo con unas expectativas que previamente se había hecho sobre él. Así, el método seguido para evaluar la calidad de la prestación de un servicio tiene que ser necesariamente diferente41,42. El método de evaluación de los 5 gaps (fig. 1) se centra en analizar y resolver las cinco posibles discrepancias que se pueden encontrar al analizar cualquier servicio prestado. Al tener una visión global del proceso (lo que se diseña-lo que se produce-lo que se comunica-lo que se espera-lo que se percibe), favorece una gestión integral del mismo, es decir, una alineación de todos los elementos que produce el servicio hacia alcanzar una misma meta y teniendo a su vez en cuenta las diferentes interrelaciones existentes entre ellos.
En la perspectiva de los procesos internos, se recomienda incluir indicadores, entendidos como «datos o conjunto de datos que ayudan a medir objetivamente la evolución de un proceso o de una actividad»43,44, que nos ayuden a monitorizar el desempeño obtenido con respecto a los 5 gaps propuestos por Parasuraman et al.41,42.
La perspectiva humanaLas personas son las que, a través de su cualificación y creatividad, proponen soluciones para la innovación y mejora continua de los procesos, productos y servicios. Así, el sistema de incentivos de la organización debe tratar de dirigir el desarrollo personal y profesional hacia la adquisición de las necesarias competencias estratégicas. Los principales problemas identificados con el uso de los sistemas POCT21,26,36 están relacionados con las actuaciones deficientes por parte de los profesionales, básicamente por la inadecuación de la solicitud de estas pruebas por parte de los clínicos y por el incumplimiento de los protocolos normalizados de trabajo por parte de los usuarios.
Bajo la perspectiva del factor humano, los indicadores a implementar se deberían centrar en monitorizar la cualificación de los usuarios, el número de no conformidades e incidencias como consecuencia de fallos (costes de la no calidad) y la inversión realizada para tratar de eliminar los fallos (costes de la calidad).
Propuesta de cuadro de mando integralEl cuadro de mando integral debe reflejar la estructura de la organización para la cual se ha formulado la estrategia. Aunque el diseño de los diversos elementos que configuran el POCT se establezca desde el propio laboratorio, realmente la producción del mismo correrá a cargo de los propios clientes/usuarios. Esto supone un hecho diferencial frente al laboratorio centralizado, donde la producción corre a cargo de personal especializado. Al definir la misión-visión se deberá definir qué se quiere hacer y cómo se quiere hacer. En la misión-visión habrá que recoger la preponderancia de la figura del cliente/usuario, en el doble rol que juega: como consumidor (cliente) y, al mismo tiempo, como productor del servicio (usuario).
Como se ha reseñado en el apartado de seguridad del paciente, solo se obtendrá el éxito en la puesta en marcha del POCT si motivamos a los clientes/usuarios a «que hagan correctamente las cosas correctas». Una forma práctica de abordar el complejo concepto de la motivación es mediante el enfoque de «puedo, sé y quiero hacer». La elección de una tecnología para los sistemas POCT simple, práctica, eficiente, segura, rápida, robusta y «autonomatizada» hará que los usuarios «puedan hacer» y, además, con un mayor grado de satisfacción. Mediante la formación e información oportunas se afrontará que los usuarios adquieran las competencias necesarias «saber hacer» y que conozcan cuál es el verdadero resultado de su trabajo (retroalimentación). Para que las personas «quieran hacer», tienen que estar motivadas intrínseca y extrínsecamente. Las personas motivadas intrínsecamente realizan acciones únicamente por el placer que les produce la acción en sí misma y no por esperar recompensas externas. Además, obtienen el incentivo a partir de sus propias acciones con independencia de lo que hagan los demás (por ejemplo, sensación de competencia, suficiencia, realización, complacencia, desafío por lo novedoso o lo imprevisible). Sin embargo, las personas motivadas externamente realizan las acciones porque obtendrán una recompensa externa a cambio, pudiendo existir una relación directa o indirecta con otras personas (por ejemplo, sensación de superioridad, liderazgo, reconocimiento organizativo o social). Esta motivación es eventual ya que depende de la recompensa externa; si esta desaparece, desaparecerá la motivación. A la hora de diseñar el cuadro de mando integral, uno de los aspectos más difíciles e importantes del mismo será elegir aquellos objetivos e indicadores que más favorezcan el alineamiento estratégico de los clientes/usuarios en lograr «hacer correctamente las cosas correctas».
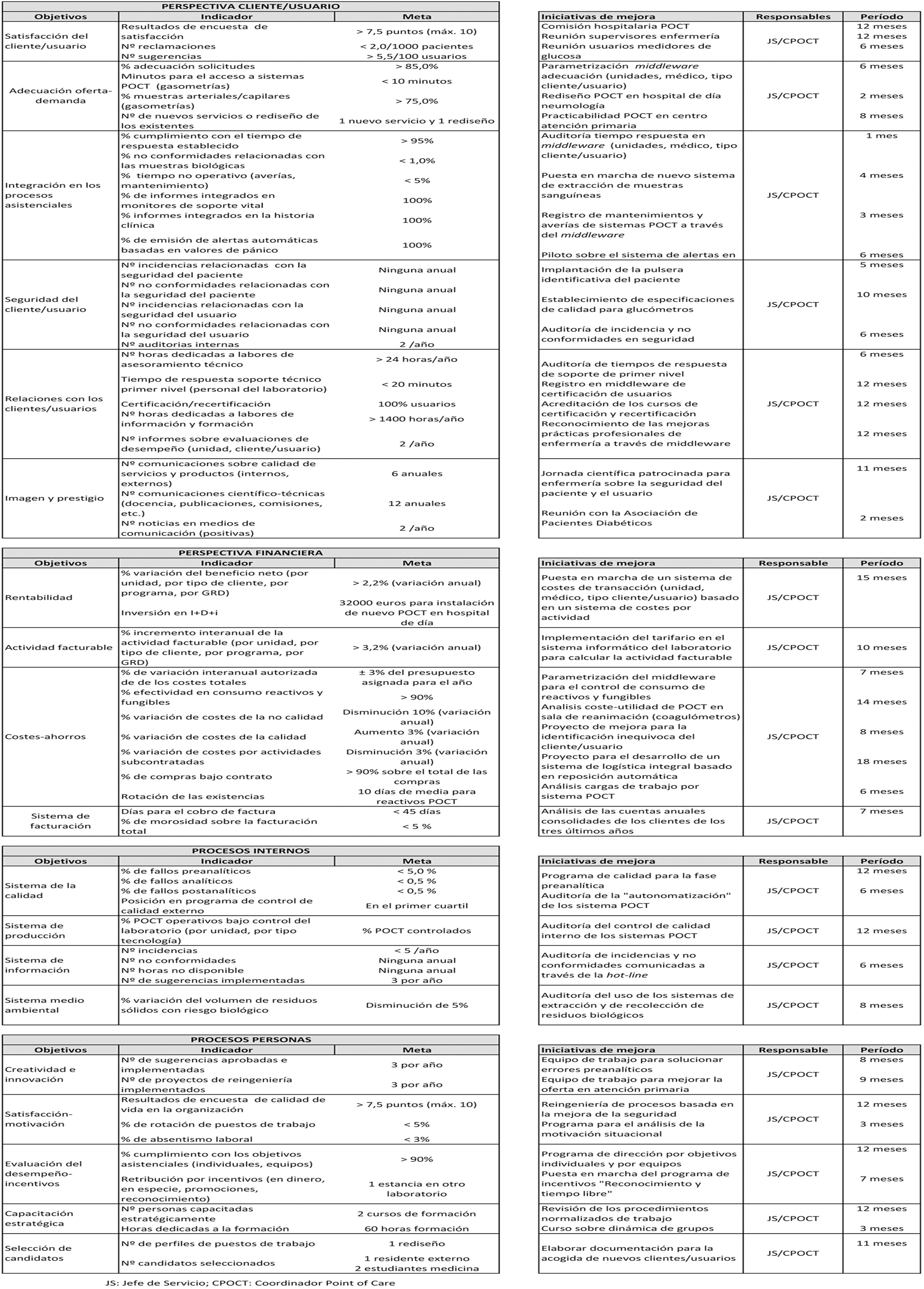
En la figura 2 se recoge una propuesta de cuadro de mando integral diseñada para gestionar el laboratorio en el lugar de asistencia del paciente.
RecomendacionesSe recomienda:
La realización del cuadro de mando debe enmarcarse dentro de la coordinación global del proyecto de POCT.
Establecer el propósito, la visión y la estrategia en concordancia con las establecidas por la organización (servicio de salud, hospital, centro de salud) y las del laboratorio central.
Realizar un mapa estratégico con las cuatro perspectivas definidas:
Cliente (generar resultados fiables y rápidos).
Financiera (reducir costes organizativos y uso racional de recursos).
Procesos internos (mejora de la eficiencia de procesos; mejorar tiempos de respuesta; mantener la calidad del servicio; implementar nuevos test que mejoren la asistencia).
Humana (desarrollo de una cultura de mejora continua; contratar y retener a los mejores profesionales; implementar la formación y conocimiento del personal).
Cuantificar el éxito de cada objetivo.
Establecer la frecuencia de los informes.
Establecer las metas y formas de alcanzarlas (tendencias históricas, reducción del número de incidencias, realizar encuestas eficaces; realizar estudios de mercado).
Conseguir el apoyo ejecutivo.
Establecer iniciativas. Priorizar esfuerzos de mejora y, si procede, describir por qué no se alcanzan los objetivos.
Establecer evaluaciones.
Comisión de Pruebas de Laboratorio en el Lugar de Asistencia (POCT): Ricardo Alonso, José Luis Bedini Chesa, Mª Luisa Hortas, Javier Lirón Hernández, Vicente Monzó Inglés, Xavier Navarro Segarra, José Ángel Noval Pardillo, Paloma Oliver Sáez, Manuel Francisco Otero Santiago, Fernando Rodríguez Cantalejo, Catalina Sánchez Mora
Comisión de Gestión del Laboratorio Clínico: Alfonso J. Benítez Estévez, Imma Caballé Martín, José Luis Bedini Chesa, Ana M. García Raja, Antonio León Justel, Rafael Venta Obaya, Ana Isabel Quinteiro García, Montserrat Torra Puig